Pospeševanje pretoka krvi skozi karotidne arterije. Norma premera vretenčnih arterij
Tabela 1. Diferencialna diagnoza stenozo, angiospazmo in arteriovensko malformacijo.
Ime funkcije |
angiospzem |
||
Dopplerjev spekter: visoka frekvenca - nizka frekvenca - |
Razpršenost frekvence Bistveno polirano |
Ni spremenjeno |
Venski tip |
Značilnost hrupa: visoka frekvenca - nizka frekvenca - |
Izraženo Izraženo |
Izraženo Zmerno |
Izraženo manjka |
Indeks cirkulacijskega upora (RI) |
|||
Pulzacijski indeks (PI) |
|||
Cerebralna reaktivnost |
Shranjeno (zmanjšano) |
Shranjeno (zmanjšano) |
Dramatično zmanjšano |
Avtoregulacijski odziv |
Shranjeno (znižano) |
Shranjeno (znižano) |
Močno zmanjšano (odsoten) |
Dinamika sprememb krvnega pretoka (BFC) |
manjka |
Spremembe v času |
manjka |
Natančnost diagnoze pri uporabi dopplerografskih funkcij po literaturi je od 85 do 93%.
IV. Transkranialna dopplerografija
1982 je izhodišče za transkranialno dopplerografijo (R. Aaslid), ki je omogočila diagnosticiranje intrakranialnih lezij brahiocefaličnih arterij.
Metoda transkranialne dopplerografije (TCD) se uporablja za preučevanje pretoka krvi v arterijah, ki tvorijo veliki arterijski krog (Willisov krog): intrakranialni deli ICA: srednja, sprednja in zadnja možganska arterija; oftalmične arterije, bazilarne arterije in intrakranialnih oddelkov vertebralne arterije.
Prva faza študije je določitev lokacije akustičnega "okna", skozi katerega lahko ultrazvočni žarek prodre z minimalno izgubo energije. Glavni pogoj je izbira uspešnega sondiranja in položaja senzorja za pridobitev optimalnega signala.
Opisane so tri glavne poti za lokacijo intrakranialnih arterij:
- 1. Časovno okno (študija SMA, PMA, ZMA).
- 2. Orbitalno okno (sifon notranje karotidne arterije in oftalmične arterije).
- 3. Subokcipitalno okno (glavna ali bazilarna arterija in intrakranialni segmenti vertebralne arterije).
Lokacija v temporalni regiji se izvaja skozi lestvice temporalna kost. Pri starejših bolnikih je debelina kosti oziroma njihova gostota tako spremenjena, da je zaradi zmanjšane akustične prepustnosti včasih težko dobiti zanesljive signale. V vseh primerih je treba sondo premikati počasi, v majhnih korakih, pri tem pa paziti na dober ultrazvočni stik med sondo in kožo, za kar nanesemo zadostno plast gela.
Začasna okna ki se nahaja nad zigomatičnim lokom. Obstajajo trije položaji časovnega okna:
- - sprednje okno se nahaja nad proksimalnim delom zigomatičnega loka;
- - zadnje steklo se nahaja pred ušesom. V nekaterih primerih je to okno nad drugimi;
- - srednje okno se nahaja med sprednjim in zadnjim oknom, v območju rasti las.
Merila za identifikacijo SMA so:
a) pretok krvi se nahaja na globini 55-65 mm.
b) smer pretoka krvi v senzor.
c) signal se odzove z zmanjšanjem ali oslabitvijo med stiskanjem homolateralnega CCA.
Merila za identifikacijo PMA:
a) pretok krvi se nahaja na globini 65-70 mm.
b) smer pretoka krvi iz senzorja.
c) reakcija pretoka krvi v ACA med stiskanjem CCA je odvisna od prisotnosti ali odsotnosti funkcije sprednje komunicirajoče arterije (ACA). V večini primerov se smer krvnega pretoka v ACA spremeni s stiskanjem homolateralne CCA v nasprotno, ko ACA deluje. V odsotnosti delovanja PSA kompresija CCA povzroči zmanjšanje pretoka krvi v ACA.
Kriteriji za identifikacijo ZMA:
a) pretok krvi se nahaja na globini 65-75 mm.
b) pretok krvi v proksimalnem segmentu PCA je usmerjen proti senzorju in ima lahko dvosmerni spekter. V distalnih segmentih PCA se pretok krvi beleži v smeri od senzorja.
c) stiskanje sorodnega CCA povzroči povečanje pretoka krvi v PCA, ko je PCA dosleden ali ni sprememb.
Orbitalno okno
Pri skeniranju skozi orbitalno okno je treba zmanjšati moč sevanja senzorja na 10-20%, da se odpravi škodljiv učinek na mrežnico in očesno lečo. Senzor položimo na zaprto veko, izdatno namazano z gelom. To omogoča dober ultrazvočni kontakt brez pretiranega pritiska na oko. Sifon ICA se nahaja skozi orbitalno okno na globini 60-70 mm. Smer pretoka krvi je antegradna (proti pretvorniku).
Lokalizacija oftalmične arterije se izvede skozi orbitalno okno na globini 30-45 mm, običajno se zabeleži antegradni pretok krvi, ki ima značilno impulzno valovno obliko. Na tej globini ni najdene niti ene intrakranialne žile.
Subokcipitalno okno
Akustična dostopnost tega okna je odvisna od položaja pacienta: glava je nagnjena naprej, pacient pa leži na trebuhu ali sedi na stolu. Parametre krvnega pretoka v intrakranialnih vretenčnih arterijah in v bazilarni arteriji pregledamo skozi subokcipitalno okno. Na globini 60 mm se nahaja vretenčna arterija, senzor pa bočno glede na sagitalno ravnino. Smer pretoka krvi iz senzorja.
Lokacija bazilarne arterije (BA) se izvaja na globini 80-120 mm, senzor je nameščen strogo vzdolž srednja črta na točki med trnastim odrastkom vretenca C2 in robom okcipitalne kosti, pod kotom manj kot 30 stopinj in je smer pretoka krvi v OA retrogradna (od senzorja).
Tabeli 2 in 3 prikazujeta povprečne vrednosti linearne hitrosti krvnega pretoka in indeksov glede na starost po imetniku dovoljenja za promet z zdravilom.
Tabela 2. Normalno delovanje pretok krvi po MAH na ekstrakranialni ravni (cm/s) (Nikitin Yu.M. 1989).
LSC povpr. |
LSK diast. |
SBI (%) |
||||
Tabela 3. Normalni parametri pretoka krvi med transkranialno študijo MAH (cm/s) (Nikitin Yu.N.).
SIFON VSA |
||||||||
V. Spremembe hemodinamskih parametrov v lezijah žilni sistem glede na dopplerografijo.
5.1. Diagnoza stenoze skupne karotidne arterije.
V sedemdesetih letih prejšnjega stoletja je bila predlagana metoda "spektralne analize" Dopplerjevega spektra, ki je omogočila kvantificiranje stopnje stenoze skupnih karotidnih arterij.
Ko je ovira manjša od 30 % zmanjšanje lumna s premerom lokalnih hemodinamskih premikov ni opaziti. Značilen po:
- - rahlo povečanje indeksa spektralne ekspanzije zaradi zmerne turbulence toka;
- - rahlo povečanje sistolične največje frekvence v primerjavi z ustrezno arterijo;
- - majhno širjenje sistoličnega vrha;
- - signal v pre- in poststenoznih conah ni spremenjen.
Pri tej stopnji stenoze je oskrba možganov s krvjo zadostna za njihovo normalno delovanje.
Znaki arterijske stenoze do 50%:
- - na mestu ovire in neposredno za njo se linearna hitrost pretoka krvi znatno poveča;
- - razpršitev visokofrekvenčnega spektra;
- - indeks cirkulatornega upora se poveča v prestenotični in stenotični coni;
- - poveča se indeks spektralne ekspanzije, popolna zapolnitev spektralnega okna;
- - koncentracija močnostnega spektra sistolične faze v območjih srednjih frekvenc;
- - visok "žvižgajoč" hrup;
- - v distalnem delu žile je pretok krvi izravnan, linearna hitrost pretoka krvi praktično ni zmanjšana;
- - distalno od ovire se lahko zmanjša vrednost indeksa perifernega upora.
S to stopnjo stenoze je reverzibilna disfunkcija osrednjega živčni sistem pod povečanimi obremenitvami.
Znaki arterijske stenoze od 50 do 75%:
- - izrazito povečanje največje sistolične frekvence;
- - oblika Dopplerjeve krivulje je deformirana zaradi zmanjšanja diastolične komponente;
- - izrazit razpršenost visokofrekvenčnega spektra;
- - spektralno okno je odsotno zaradi pojava komponent spektra z nizko hitrostjo;
- - koncentracija močnostnega spektra sistolične faze v območju srednjih in zlasti nizkih frekvenc;
- - pojav nizkofrekvenčnega spektra sistolične faze pod izhodiščno črto;
- - povečan indeks cirkulatornega upora v prestenotični in stenotični coni;
- - zmanjšanje največje sistolične frekvence in indeksa cirkulatornega upora v poststenotičnem območju;
- - nad mestom stenoze žvižgajoč zvok, grob nizkofrekvenčni hrup, odrezan.
To je hemodinamsko pomembna stenoza, ki se kaže v zmanjšanju lokalnega krvnega pretoka na kritično raven, z možnostjo razvoja žariščnih simptomov v neugodnih pogojih.
Pri visokih stopnjah stenoze (več kot 75%), "subtotalna stenoza":
- - izrazito zmanjšanje največje sistolične frekvence v prestenotičnih in stenotičnih conah;
- - sistolične in diastolične hitrosti pretoka krvi imajo vrednosti, ki se v absolutni vrednosti komaj razlikujejo, pojavi se tako imenovana "stenotična stena",
- - registrirane spektralne komponente pod ničelno črto;
- - koncentracija moči spektra sistolične faze v nizkofrekvenčnem območju nad in pod osnovno črto;
- - vrh krivulje je nejasen, prigušen;
- - povečan indeks spektralne ekspanzije, brez spektralnega okna;
- - povečanje indeksa cirkulatornega upora v prestenotičnih in stenotičnih conah;
- - izrazito zmanjšanje največje sistolične frekvence in indeksa cirkulatornega upora v poststenotičnem območju;
- - patološki zvočni pojavi - dušenje, jecljanje, škrtanje, grob nizkofrekvenčni šum;
- - v distalnem delu posode se linearna in volumetrična hitrost pretoka krvi zmanjšata, spektralno polnjenje se premakne v območje nizke hitrosti spektra, indeksi perifernega upora se zmanjšajo;
- - kombiniran poraz več MAG.
Pri tej stopnji stenoze pride do zmanjšanja pretoka krvi pod kritično raven in v odsotnosti ustreznega kolateralnega krvnega obtoka se razvije lokalna cerebralna ishemija.
5.2. Diagnoza stenoze notranje karotidne arterije.
Pri patologiji karotidnih arterij so posebnega pomena hemodinamične motnje v supratrohlearnih arterijah (SAA) - bodisi retrogradni pretok krvi, bodisi dvofazni, bodisi izrazita asimetrija krvnega pretoka v SAA v enostranskem procesu.
Pri stenozi ICA sta možni dve različici pretoka krvi v supratrohlearni arteriji:
1. Retrogradni pretok krvi v supratrohlearni arteriji. Kompresijski test homolateralne CCA povzroči zmanjšanje ali zmanjšanje pretoka krvi v supratrohlearni arteriji ali njeno inverzijo v antegradno. Prisotnost retrogradnega krvnega pretoka v supratrohlearni arteriji s stenozo ICA kaže na njegov nedvomen hemodinamski pomen (več kot 75%).
2. Antegradno zmanjšan pretok krvi z asimetrijo v primerjavi z nasprotno supratrohlearno arterijo za več kot 30 %(z enostransko lezijo ICA), zmanjšanje pretoka krvi v supratrohlearni arteriji na 12 cm/s ali manj s stenozo obeh ICA in nezmožnostjo uporabe merila asimetrije.
Kompresijski test CCA v delu študije (zmanjšanje ali zmanjšanje pretoka krvi v supratrohlearni arteriji) kaže na polnjenje notranje karotidne arterije iz sistema skupne karotidne arterije z istim imenom. Praviloma kombinacija teh meril ustreza hemodinamsko nepomembni stenozi (do 75%) ICA v ekstrakranialnem segmentu.
Diagnoza stenoz ICA temelji na prepoznavanju vzorcev ovirane perfuzije v predstenskih segmentih CCA in ICA; preostali pretok krvi v MCA na strani lezije. Pri hemodinamsko pomembnih lezijah - stenoze IV-V stopnje: več kot 75% opazimo fenomene otežene perfuzije, pa tudi pomanjkanje pretoka nad prizadetim območjem. Glede na razvrstitev stenoze po stopnji razlikujemo 5 možnosti: I - stenoza do 40%, II - 40-60%, III - 60-75%, IV - 75-90%, V> 90%. Približno določitev stopnje stenoze omogoča izračun indeksa Arbelli (indeks spektralne ekspanzije), katerega vrednosti so blizu resnični resnosti vazokonstrikcije. Za določitev RFI je treba uporabiti senzorje z zveznimi valovi (CW).
Pri stenozah CCA primanjkljaj krvnega pretoka v MCA ne presega 15%, kar je razloženo z zadovoljivim delovanjem kolateralnih poti oskrbe s krvjo. Stenoza ICA I-III stopnje z delujočo sprednjo komunicirajočo arterijo (PSoA) ne povzroča pomanjkanja krvnega pretoka v MCA na strani lezije. Pri IV stopnji LBF v 40% se zmanjša za 25-35%; pri V stopnji pomanjkanje LSC v 100% primerov presega 25%. Večkratne stenozirajoče lezije možganskih žil so po literaturi opažene v 42% primerov. Hkrati je pojav pomanjkanja krvnega pretoka v obeh MCA manjši od 50% in ni simetričen.
5 .3. Diagnoza stenoze vretenčne arterije.
Stenoza vretenčne arterije se lahko sumi z asimetrijo krvnega pretoka več kot 30% (za enostranske lezije). Zmanjšanje povprečne hitrosti krvnega pretoka na 2-10 cm / s nedvomno kaže na prisotnost VA stenoze (ekstravazalna kompresija ali tortuoznost). Pri dvostranski stenozi VA se je treba osredotočiti le na absolutne kazalnike hitrosti pretoka krvi. Na mestu stenoze - povečanje linearne hitrosti krvnega pretoka, večinoma sistoličnega, povečanje sistolično-diastoličnega razmerja in povečanje indeksa perifernega upora. Pri hudi stenozi VA izginotje diastolične komponente na izhodiščno vrednost. Vrh Dopplerograma je zaobljen in "raztrgan", izginotje "platoja", premik maksimuma spektralne moči v nizkofrekvenčno območje in širjenje spektralne moči pod osnovno črto, zmanjšanje spektralno "okno". Med stenozo VA se sliši žvižgajoč zvok.
Za končno diferenciacijo sprememb PA je treba opraviti test z obračanjem glave. S povečanjem hitrosti pretoka krvi v PA govori v prid vertebrogenih učinkov. Prav tako je potrebno locirati intrakranialne segmente VA s senzorjem 2 MHz - zmanjšanje hitrosti krvnega pretoka vzdolž VA v segmentu V4 (do rezidualnega pretoka - izrazito zmanjšanje sistoličnega vrha) omogoča za diagnosticiranje stenoze VA v proksimalnih odsekih.
Stenoze, manjše od 50% lumna, ne povzročajo zaznavnih sprememb na dopplerogramu. Odsotnost izrazite stenoze kontralateralne VA stenoze enega VA ne povzroča pomembnih hemodinamskih sprememb v arterijah vertebrobazilarnega bazena.
Stenozo VA ločimo od hipoplazije VA, pri kateri se zmanjša tudi linearna hitrost krvnega pretoka, drugi dopplerski parametri pa se ne spremenijo, in ko se VA nahaja na intrakranialni ravni, enake spremembe ostanejo.
5 .štiri. Znaki stenoze subklavialna arterija(PCA).
Znaki proksimalne stenoze: asimetrija linearne hitrosti krvnega pretoka v subklavijskih in aksilarnih arterijah za več kot 30%. Na dopplerogramu RCA izginotje negativnih zob; sindrom latentne ali prehodne subklavialne kraje; pozitiven test reaktivne hiperemije. Če obstaja sum na sindrom subklavialne kraje, se izvede test reaktivne hiperemije. Z uporabo manšete sfigmomanometra se izvaja kompresija rame za 1,5-2 minuti (zvišanje tlaka v manšeti do vrednosti, ki presegajo sistolični krvni tlak v brahialni arteriji za 20-30 mm Hg), čemur sledi hitra dekompresija. Običajno se pretok krvi ne spremeni ( negativen test). Če po dekompresiji rame pride do pospešenega pretoka krvi skozi VA, je to pozitiven test reaktivne hiperemije, povečan pretok krvi pa ima retrogradno smer. Obstajajo tri vrste sindroma subklavialne kraje: konstantna(z okluzijo RCA ali ustja VA) - pretok krvi v VA je nenehno v retrogradni smeri, povečuje se pri izvajanju testa reaktivne hiperemije; prehodno(s hudo stenozo ustja RCA ali ustja VA) - retrogradni pretok krvi vzdolž VA v sistoli in antegradni pretok krvi v diastoli ter pozitiven rezultat testa - latentno(z zmerno stenozo ustja RCA ali ustja VA) - antegradni pretok krvi v VA v mirovanju, pozitiven rezultat testa.
5 .5. Sredinska stenoza možganska arterija(SMA).
Stenoza MCA so poleg zgoraj opisanih podobnih sprememb značilni znaki aktivacije kolateralne krvne oskrbe njenega bazena preko pialnih anastomoz iz bazenov ACA in PCA, kar se kaže v povečanju linearne hitrosti pretoka krvi v te žile v ozadju zmanjšanja perifernega upora. Za kritične stenoze MCA, pa tudi ICA, je značilno resonančno nihanje žilne stene, ki se kaže z monotonim zvokom, kot pri cerebralnem vazospazmu - "mur-mur".
V primerih okluzij ICA z nedelujočim PSA pretok v MCA praviloma ni zabeležen ali ima minimalne vrednosti, primanjkljaj pretoka presega 80%.
5 .6. Stenoza in okluzija glavne arterije.
Diagnoza stenoze glavne arterije možno samo s TKD. Glavno merilo je močno povečanje pretoka krvi v izoliranem območju in povečanje perifernega upora. Pri visokih stopnjah stenoze je možno simetrično zmanjšanje pretoka krvi v VA na ekstra- in intrakranialni ravni s povečanjem indeksov perifernega upora. Lahko pride do kompenzacijskega povečanja pretoka krvi vzdolž ICA na obeh straneh.
Okluzija OA označen z odsotnostjo pretoka krvi distalno od mesta okluzije ali kolateralnega polnjenja OA iz PCA. Izrazito simetrično zmanjšanje pretoka krvi v PA na ekstra- in intrakranialni ravni s povečanjem indeksov perifernega upora. Ob prisotnosti PCA se lahko pretok krvi v segmentu P1 PCA usmeri proti prizadetemu OA.
VI. Funkcionalne lastnosti sistemi možganska cirkulacija
Glavna značilnost prekrvavitev možganov- stranski obtok. Vrednost kolateralnega krvnega obtoka pri zagotavljanju kompenzacijskih procesov v žilnem sistemu možganov je izjemno velika. Bogata mreža anastomoz med arterijami, ki oskrbujejo možgane s krvjo, odpira velike možnosti za prerazporeditev krvi med različnimi področji krvnega sistema. Običajno anastomoze žilnega sistema delujejo z določeno frekvenco, odvisno od resničnih potreb možganov v določenem trenutku. Uporabljajo se za zagotovitev pretoka krvi v tisti del možganov, katerega oskrba s krvjo se je poslabšala zaradi kakršnih koli začasnih omejitev pretoka krvi v adduktorski posodi, ki je nastala, na primer, zaradi obračanja glave ali hiperekstenzije. vratu s kompresijo ene od megistralnih arterij glave. To vodi do močan upad tlak v njem in po tem - na pretok krvi skozi arterije Willisovega kroga v smeri nenadno zmanjšanega tlaka. Tako najpomembnejša bazalna anastomoza, Willisov krog, deluje kot prerazporeditelj krvi.
Vključitev mehanizmov kolateralne cirkulacije se pojavi pri stenozi ali trombozi možganskih arterij in je najpomembnejša povezava v kompenzaciji.
Obstajajo štiri ravni kolateralnega obtoka:
- - ekstrakranialno;
- - na podlagi možganov;
- - na površini možganov;
- - intracerebralno.
Ekstrakranialna anastomoza zagotavlja kolateralno cirkulacijo med supratrohlearnimi in supraorbitalnimi arterijami - končnimi vejami oftalmične arterije in predstavlja oftalmično anastomozo.
Ekstraintrakranialna anastomoza - med mišičnimi vejami VA in vejami okcipitalne arterije - veje ECA. Obstaja tudi anastomoza med zgornjo ščitnično arterijo iz ECA in spodnjo ščitnično arterijo, vejo subklavialne arterije.
Druga stopnja kolateralnega krvnega obtoka je veliki arterijski krog, ki je glavni kolateralni zbiralnik možganov. Prednost anastomoz, kot je Willisov krog, je, da ko so vklopljene, ne potrebujejo veliko časa za oblikovanje poti kolateralnega obtoka, zato so slednji mehanizem "hitra" kompenzacija hemodinamskih motenj.
Kortikalne in intracerebralne anastomoze imajo veliko manjšo kompenzacijsko vrednost za kolateralno hemodinamiko.
Pri prizadetosti ekstrakranialnih MA (OCA, ICA) se kolateralna cirkulacija najpogosteje izvaja skozi sprednji Willisov krog (skozi ACA) in posteriorni Willisov krog (PCA).
Vključitev oftalmične anastomoze se pojavi s funkcionalno insuficienco Willisovega kroga ali z dvostransko okluzijo notranjih karotidnih arterij.
Variante kolateralnega krvnega obtoka v primeru poškodbe glavnih arterij so različne, odvisno od posameznih značilnosti strukture Willisovega kroga in lokalizacije možganske lezije, kar je treba upoštevati pri interpretaciji podatkov Dopplerjevega ultrazvoka.
VII. priultrazvočni dopplerski pregled spodnjih okončin.
7 .ena. Dopplerografija arterij spodnjih okončin.
Metoda dopplerjev ultrazvok arterij spodnjih okončin temelji na registraciji ultrazvočnega Dopplerjevega signala hitrosti pretoka krvi, analizi zvočnih signalov in merjenju segmentnih krvni pritisk. Študija se izvaja pri bolniku v mirovanju, v ležečem položaju z lokacijo pretoka krvi v femoralna arterija(BA), posteriorno in anteriorno tibialno arterijo (PTA) (PTA), arterije dorzalnega stopala (ATS) in na trebuhu pri registraciji krvnega pretoka poplitealne arterije (PA). 4 MHz senzorji se uporabljajo za insonacijo BA, PA in 8 MHz - za ZBA, PBA in ATS. Senzor je nameščen v projekciji anatomske lokacije arterije ali na točki maksimalne pulzacije pod kotom približno 45o glede na površino kože. Karakterizacija toka temelji na oceni oblike krivulje. Običajno je pretok krvi skozi arterije zgornjih in spodnjih okončin glavni tip.
večina pomembna lastnost valovna oblika pretoka krvi je vrh v sistoli, ki odraža obseg in naravo translacijskega pretoka krvi. V perifernih arterijah je sistolični vrh običajno oster, visok in dobro definiran. Zmanjšanje amplitude, popačenje oblike vrha v obliki razširitve, cepitve ali zaokroževanja kaže na prisotnost ovire za pretok krvi proksimalno od preučevane točke.
Konec sistoličnega vrha se takoj nadomesti z obdobjem pomembnega povratnega pretoka krvi na začetku diastole. Resnost povratnega pretoka krvi v zgodnji diastoli je opredeljena kot vrednost arterijski utrip in perifernega upora. Prisotnost povratnega pretoka krvi kaže na normalno prehodnost arterij proksimalno od preučevane točke. Odsotnost pulzacije povratnega toka na začetku diastole je pomemben ultrazvočni znak okluzivne arterijske lezije.
Od sredine do konca diastole v obliki vala krvotoka običajno opazimo enega ali več valov krvotoka, ki so odraz elastičnosti arterijske stene. Glajenje ali izginotje nihanj na koncu diastole kaže na zmanjšanje elastičnosti, lahko pa tudi na okluzivno lezijo, ki se nahaja bolj proksimalno.
Pri stenozi, ki se nahaja proksimalno od točke lokacije, se zazna enofazna pulzacija z razširitvijo, delitvijo sistoličnega vrha in odsotnostjo povratnega pretoka krvi v zgodnji diastoli. Zvočni signal je določen z oslabljeno prvo komponento in gladkostjo drugega in tretjega vrha, saj se zmanjša hitrost pretoka krvi. Opisane spremembe označujejo magistralno-variabilni tip krvnega pretoka.
Ko okluzivni proces napreduje, pride do nadaljnjih sprememb v valovni obliki. Pri kritični stenozi ali okluziji je za pretok krvi v proksimalnem segmentu značilno gladko pulziranje, zmanjšanje in zaokroževanje sistoličnega vrha ter počasen dvig in padec krivulje pretoka krvi. Bolj kot je lezija izrazita, slabša je kolateralna cirkulacija in opazimo več sprememb na krivulji krvnega pretoka. Na uho se določi neprekinjen nizkofrekvenčni zvok nizke intenzivnosti. Opisana slika je značilna za kolateralna vrsta pretoka krvi v proučevani arteriji.
Najvišje vrednosti krvnega pretoka se uporabljajo za kvantifikacijo valovne oblike krvnega pretoka. Pri interpretaciji absolutnih vrednosti je potrebno upoštevati raven sistemskega krvnega tlaka in vrednost minutnega volumna srca.
Polkvantitativna ocena oblike krvnega pretoka se izvede z uporabo številnih izračunanih indeksov:
- Indeks pulzatorja (PI) je razmerje med vsoto najvišjih hitrosti neposrednega in povratnega pretoka krvi s povprečno hitrostjo. Običajno PI presega 5,5 za OBA in vrednost narašča v distalni smeri. Njegova vrednost ni odvisna od kota med smerjo ultrazvočnega žarka in žilo.
- - Damping - faktor ali faktor dušenja (DF) - razkrije, tako kot PI, okluzivno lezijo v perifernih arterijah. DF se izračuna kot razmerje med distalnim in proksimalnim PI. Na primer, DF1=PI OBA/PI brahialne arterije. Normalne vrednosti DF leži v območju 1,15-1,48 in se ne spreminja v celotni arterijski postelji uda.
Tako analiza krvnega pretoka temelji na kvalitativni oceni valovne oblike in njenih derivatov, tj. izračunanih indeksov. Značilne lastnosti razvoj okluzivne lezije so: sprememba oblike in velikosti sistoličnega vrha, izginotje vala povratnega pretoka krvi, zmanjšanje PI manj kot 4 in DF manj kot 1.
Merjenje krvnega tlaka.
Študija se izvaja v ležečem položaju. Prvič, krvni tlak se meri na rami, ko se krvni pretok nahaja v radialni arteriji. Pogoj je merjenje krvnega tlaka na obeh rokah. Merjenje krvnega tlaka na spodnjih okončinah se izvaja na 4 nivojih: gležnju in zgornji del spodnji del noge, spodnja in zgornja tretjina stegna. Velikost pnevmatske manšete mora ustrezati velikosti okončine, njena širina mora biti 40% obsega okončine, sicer lahko dobite napačne rezultate. Segmentni tlak se določi za vsako raven uda s spremljanjem signala pretoka krvi. Lokacijo krvnega pretoka izvedemo na ZBA ali ATS. V primerih, ko je nemogoče določiti pretok krvi v teh arterijah, se pretok krvi v VA nahaja za merjenje pritiska na stegno. Upoštevajte, da je sistolični krvni tlak tlak v arteriji, ki se nahaja pod manšeto, in ne v arteriji, kjer je pretok.
Pri zdravih osebah tlak, izmerjen v zgornji tretjini stegna, presega pritisk na rami za 20-30 mm Hg. Art., In na ravni gležnja se približuje ali nekoliko višje od sistemskega. Pri okluzivnih lezijah arterij zmanjšan pretok krvi v okončini povzroči lokalno hipotenzijo. Padec sistoličnega tlaka v gležnju je sorazmeren s stopnjo arterijske lezije. Tako je ishemična bolečina v mirovanju običajno povezana z sistolični tlak v gležnju manj kot 40 mm Hg. Umetnost.
Različica norme se šteje za razliko v tlaku manj kot 20 mm Hg. Umetnost. med okončinami na isti ravni. Tlačni gradient med sosednjima nivojema merjenja krvnega tlaka običajno ne presega 30 mm Hg. Umetnost. Razlika je več kot 30 mm Hg. Umetnost. kot znak, ki odraža okluzijo ali hudo stenozo arterij med temi segmenti.
Rezultate meritev lahko izrazimo ne samo kot absolutne vrednosti, temveč tudi v obliki indeksov. Gleženjsko-brahialni indeks ali indeks tlaka v gležnju (LIP) se izračuna kot razmerje med krvnim tlakom v gležnju in krvnim tlakom v nadlakti. Vrednost LID, manjša od 1,0, kaže na prisotnost okluzivne lezije v arterijah uda. Na splošno je LID pri udih z okluzijo ali kritično stenozo na eni ravni večji od 0,5, pri lezijah na več ravneh pa manj kot 0,5. Vrednost LID omogoča oceno stopnje razvoja kolateralnega krvnega obtoka in funkcionalnega stanja arterij spodnjih okončin. Vrednosti LID do 0,7 kažejo na okluzivno lezijo arterije s CC v fazi kompenzacije; od 0,7 do 0,4 - v fazi subkompenzacije zmanjšanje LID manj kot 0,4 kaže na dekompenzacijo krvnega obtoka. Resnost ishemije spodnje okončine, ki se razvije z okluzivno poškodbo arterij, je odvisna od lokacije, števila nadstropij, stopnje poškodbe in stanja distalnega ležišča. Vendar pa je glavni dejavnik, ki določa klinično sliko bolezni, stopnja razvoja CC. Upoštevajte, da je zmanjšanje LID v korelaciji s stopnjo ishemije spodnjih okončin. Torej, pri prvi stopnji se vrednosti LID razlikujejo v območju 0,8-1,0, pri drugi stopnji - 0,6-0,8, pri tretji stopnji - 0,4-0,6 in pri četrti - manj kot 0,4 .
Tako je merjenje sistoličnega krvnega tlaka v višini gležnja z izračunom LID zanesljivo merilo pri oceni arterijske prekrvavitve spodnjega uda. Vrednost LID, manjša od 1,0, prvič, kaže na razvoj hemodinamsko pomembne okluzivne lezije v arterijah spodnjega uda, in drugič, omogoča oceno ravni kolateralnega krvnega obtoka in funkcionalnega stanja arterij proučevanega uda. Vendar LID ne omogoča lokalizacije lezije. Merjenje segmentnega sistoličnega krvnega tlaka v okončini daje Dodatne informacije o lokaciji lezije.
Klinični pregled bolnikov s poškodbo arterij spodnjih okončin se mora začeti z zaslišanjem in pregledom okončin.
Obstaja klasifikacija Pokrovsky-Fonten, odvisno od resnosti ishemične bolezni sindrom bolečine v spodnjih okončinah, glede na katere se razlikujejo 4 stopnje okluzivnih lezij:
Stopnja I (funkcionalna kompenzacija) - bolečina v spodnjih okončinah se pojavi le z velikim telesna aktivnost, na primer, pri hoji na razdalji več kot 1 km se pojavijo krči ali parestezije v spodnjih okončinah po daljšem bivanju več kot 1 uro v statičnem položaju, opazimo hladnost nog;
II (subkompenzacija) - bolečina se pojavi pri hoji na krajši razdalji; če lahko bolnik z normalnim korakom prehodi več kot 200 m brez bolečin, resnost ishemije ustreza stopnji IIA, če se bolečina pojavi pri hoji manj kot 200 m - stopnji II B, tudi trofične motnje (hipotrofija mišic, suha koža, krhkost). žeblji, razpoke kožo na stopalu) in hladnost spodnjih okončin, mrzlica (nogavice nosimo tudi poleti)
III (dekompenzacija) - bolečino opazimo v mirovanju ali pri hoji manj kot 25 m; nevritis se pridruži zaradi ishemije, otekanja spodnjih okončin, cianoze, limfadenitisa;
IV (destruktivne spremembe) - obstajajo ulcerozno-nekrotične spremembe v tkivih, izrazit edem spodnjih okončin.
Tabela 4. Normalne hitrosti pretoka krvi v arterijah spodnjih okončin.
Vmax (cm/s) |
V diast. (cm/s) |
|
7 .2. Ultrazvočna tehnika za pregled ven spodnjih okončin.
Vene spodnjih okončin so razdeljene na površinske, ki ležijo v podkožnem tkivu in globoke, ki spremljajo istoimenske arterije. Oba venska sistema anastomozirata drug z drugim.
Površinski venski sistem. Tvorita jo velika vena safena (GSV) in mala vena safena (SSV).
GSV, ki je nadaljevanje medialne marginalne vene stopala, se začne spredaj od medialnega maleolusa, sledi medialnemu robu golenice, preide na antero-medialno površino stegna in se izliva v skupno femoralno veno (CFV). ).
MSV nastane iz lateralne robne vene stopala, se dvigne vzdolž posterolateralne površine spodnjega dela noge in se izliva v poplitealno veno (PCV) v predelu poplitealne jame.
globok venski sistem Sotočje dorzalne in plantarne vene tvori parne posteriorne in anteriorne tibialne in peronealne vene, ki se nato združijo in tvorijo PCV.
Poplitealna vena, ki se nahaja v poplitealni fosi posteriorno in lateralno od poplitealne arterije, gre navzgor in prehaja v femoralno veno (FV). BV spremlja površinsko femoralno arterijo (SFA) vzdolž spodnjih 2/3 stegna. V zgornji tretjini stegna se BV združi z globoko femoralno veno (TFV), ki spremlja istoimensko arterijo, in postane skupna femoralna vena (CFV).
OBV, ki zatira dimeljsko gubo, postane zunanja iliakalna vena (IVC), ki po združitvi z notranjo iliakalno veno tvori skupno iliakalno veno (OPV).
Spodnja votla vena je sotočje desne in leve OPV.
Povezavo med površinskim in globokim venskim sistemom, predvsem na spodnjem delu noge in v manjši meri v predelu stegna, izvajajo perforantne vene, ki v normalnih pogojih odvajajo kri iz površinskih venski sistem v globino Obturacijski proces v globokem venskem sistemu, kot tudi disfunkcija venskih ventilov perforantnih ven, vodi do patološkega ranžiranja krvi iz globokega venskega sistema v površinski, razvoja krčnih žil, venske hipertenzije in trofičnih sprememb. v tkivih spodnjih okončin.
Femoralna vena:
4 MHz pretvornik se nahaja v območju dimeljskega ligamenta tik medialno od signala iz femoralne arterije.
Za oceno sposobnosti preživetja ventilov se izvajajo funkcionalni testi:
- 1. Valsalvin test Uporablja se za oceno delovanja valvularnega aparata, predvsem velikih ven spodnjih okončin. Načelo manevra je naslednje: pri vdihu pri zdravih osebah se venski krvni pretok znatno zmanjša, pri zadrževanju diha in naprezanju spodnjega dela trebuha pa se popolnoma ustavi in največji hrup pri naslednjem izdihu. Valvularno insuficienco kaže retrogradni val pri napenjanju z največjo hitrostjo približno 30 cm/s in trajanje več kot 1 sekundo ali val počasnejše hitrosti, vendar daljši.
- 2. Distalna kompresija se uporablja za oceno prehodnosti proučevanega področja vaskularnega sistema. Izmenično izvedite stiskanje pod lokacijo senzorja. Običajno se z distalno kompresijo zazna povečanje hitrosti antegradnega pretoka krvi v veni za 2-krat ali več. Pri točkovanju femoralne arterije izmenično izvajamo kompresijo stegna, spodnjega dela noge in dorzoreleksijo stopala.
- 3. Proksimalne kompresije se izvajajo za oceno stanja valvularnega aparata poplitealnih ven in ven noge in se ocenjujejo podobno kot Valsalva test. Senzor se nahaja pod točko stiskanja. Običajno proksimalna kompresija ne bi smela povzročiti sprememb venskega signala (ker nespremenjene zaklopke omogočajo pretok krvi samo v proksimalni smeri). V prisotnosti celo subklinične lezije valvularnega aparata proksimalna kompresija povzroči povečanje flebonoisa, kar kaže na regurgitacijo krvnega pretoka.
Literatura
- 1. Gaidar B.V., Dudanov I.P., Parfenov V.E., Svistov D.V. // Ultrazvočne raziskovalne metode pri diagnozi lezij aortnih vej. Petrozavodsk. 1994. - 70 str.
- 2. Dadvani S.A., Ternovoy S.K., Sinitsin V.E., Artyukhina E.G. //Neinvazivne diagnostične metode v kirurgiji trebušna votlina in arterije spodnjih okončin. M.: Vidar, 2000. - 139 str.
- 3. K klinični vodnik za ultrazvočno diagnostiko. T. IV / uredil Mitkov V.V. M.: Vidar, 1997. - 338 str.
- 4. Kulikov V.P. //Barva obojestransko skeniranje v diagnostiki žilne bolezni. Novosibirsk, 1997. - 155 str.
- 5. Lelyuk V.G., Lelyuk S.E. // Ultrazvočna angiologija. M.: v realnem času, 2003. 322 str.
- 6. Nikitin Yu.M. // Fizikalna načela ultrazvočne dopplerografije: Referenčni priročnik / CJSC "Spectromed", 1995.- 21 str.
- 7. Vodnik za zdravnike // Klinična ultrazvočna diagnostika patologije ven spodnjih okončin. Ed. Yu V. Novikova. Združenje "Ruski Dopplerjev klub". Kostroma: DiAr, 1999.-72 str.
- 8. Sinelnikov R.D., Sinelnikov Ya.R. “Atlas človeške anatomije”, zvezek 3. M. Medicina, 1992.- 232 str.
- 9. Izobraževalne smernice // Dopplerjev ultrazvok pri diagnozi okluzivnih lezij arterij možganov in okončin. Znanstveni center za kardiovaskularno kirurgijo. A. N. Bakuleva RAMS. M., 1996.- 72 str.
- 10. Šahnovič A.R., V.A. Shakhnovich // Diagnoza motenj cerebralne cirkulacije. Transkranialna dopplerografija. M., Združenje knjižnih založnikov 1996. - 446 str.
- 11. Šahnovič V.A. //Cerebralna ishemija. Nevrosonologija. M., 2002. - 306 str.
lahko preberete o sindromu vertebralne arterije
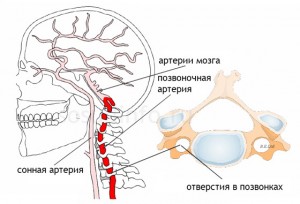
Kot veste, vretenčne arterije odstopajo od subklavijskih arterij v zgornjem delu prsna votlina, prehajajo skozi odprtine prečnih procesov vratnih vretenc, nato vstopijo v lobanjsko votlino, kjer se združijo v eno bazilarno arterijo, ki se nahaja v spodnjem delu možganskega debla. Veje odhajajo iz bazilarne arterije, ki zagotavljajo oskrbo s krvjo možganskega debla, malih možganov in okcipitalnih režnjev možganskih hemisfer. Vertebrobazilarna insuficienca ali sindrom vretenčne arterije je stanje, pri katerem je zmanjšan pretok krvi v vretenčnih in bazilarnih arterijah. Vzrok teh motenj je lahko ekstravazalna kompresija, povečan tonus vretenčne arterije (arterijska discirkulacija, vegetativno-žilna distonija), ateroskleroza, anatomske značilnosti zgradbe itd. Kršitve volumetrične in linearne hitrosti pretoka krvi v vretenčnih arterijah, povezane z ekstravaskularno kompresijo, je mogoče zaznati tako na eni kot na obeh straneh. Najpogostejši kompresijski dejavnik je mišično tkivo, ki je povezano z anatomsko lokalizacijo vretenčnih arterij. Stiskanje vretenčnih arterij je možno tudi s kostnim tkivom (osteofiti, hernija medvretenčna ploščica, subluksacija vratnih vretenc itd.).
Diagnoza sindroma vertebralne arterije (ali vertebrobazilarne insuficience) se izvaja z uporabo dopplerjev ultrazvok; sodobni kombinirani sistemi, vključno z dopplerografijo in dupleksnim skeniranjem, omogočajo oceno stanja vretenčnih arterij. Z ultrazvočnim pregledom žil glave in vratu, vključno z vretenčnimi arterijami, z uporabo linearnih senzorjev s frekvenco 7,5 MHz (skeniranje vzdolž sprednje in stranske površine vratu) je mogoče opraviti kvalitativno in kvantitativno (spektralno). analiza) ocena pretoka krvi v žilah. Kvalitativna analiza vključuje oceno premera (norma je 2,8-3,8 mm) in obliko posode (prisotnost ovinkov, zank itd.). Pri izvajanju standardne spektralne analize vretenčnih arterij merijo (najpogosteje v intervalih med II, III in V, VI vratnimi vretenci) sistolično (normalno - 31-51 cm / s), povprečno (normalno - 15-26 cm / s), diastolično (normalno - 9-16 cm / s) in volumetrično (normalno 60-125 ml / min) hitrost, pa tudi pulz (normalno - 1,1-2,0) in odporne (normalno - 0,63-0,77) impulze . Vendar pa z osteohondrozo vratne hrbtenice, osteofitozo, nestabilnostjo vretenc, hernijo medvretenčnih ploščic, pri izvajanju ultrazvočnega pregleda posod glave in vratu v standardnem položaju in pri izvajanju položajnih testov (obrati in nagibi glave, različne gibe rok v ramenski sklep) plovilo se lahko stisne v eni ali drugi meri, kar se bo odrazilo v spremembi ultrazvočnega signala z odstopanjem od norme nad obravnavanimi indikatorji.
Jedro klinične slike sindroma vertebralne arterije je kompleks simptomov, ki vključuje sedem glavnih skupin znakov: (1) glavobol, (2) kohleovestibularna disfunkcija, (3) motnje vida, (4) faringealni in (5) laringealni simptomi, (6) vegetativno-vaskularna distonija in (7) astenični sindrom. Razmislite klinične značilnosti motnje vida (natančneje, patologija vizualni analizator) z vertebrobazilarno insuficienco kot del sindroma vertebralne arterije.
Tesna povezava med patologijo možganov in očesa je posledica anatomske in funkcionalne enotnosti njihovega krvnega obtoka. Vertebralne arterije, ki so prva veja subklavijskih arterij, tvorijo glavno arterijo, ki sestavlja vertebrobazilarni sistem, ki hrani okcipitalne režnje možganske skorje z osrednjo povezavo vizualnega analizatorja in možgansko deblo z jedri in prevodniki okulomotorni, trohlearni in abducentni živci ter sistem zadnjega vzdolžnega snopa. Anatomske študije(G.D. Zarubey, 1966) je pojasnil obstoj dveh sistemov, ki hranita optični živec - perifernega, ki ga predstavljajo horoidni pleksusi mehkega možganske ovojnice, in centralno, kamor večina avtorjev navaja centralno arterijo vidnega živca, ki je po mnenju nekaterih raziskovalcev veja oftalmične arterije, po mnenju drugih pa veja centralne retinalne arterije. odtok venske krvi poteka predvsem preko centralne vene mrežnice in vene horoidnega pleksusa pia mater.
V tuji literaturi je veliko del, posvečenih kliniki motenj vida pri okluzijah intra- in ekstrakranialnih delov vretenčnih arterij (Synonds, Mackenzie, 1957; Hoyt, 1959; Minor et al., 1959; Kearns, 1960). Na žalost v opažanjih teh avtorjev klinična diagnoza ni vedno potrjeno instrumentalne metode raziskovanje. Menijo, da so motnje vida posledica ishemije skorje okcipitalnih režnjev, zlasti njihovih polov in območij, ki mejijo na utor. S skrbnim zaslišanjem jih odkrijemo pri skoraj vseh bolnikih z vertebrobazilarno insuficienco katere koli etiologije. Motnje vida so lahko prehodne ali trajne. Fotopsije so prehodne. Bolniki se pritožujejo, da se pred očmi pojavljajo "črne muhe", "saje", "iskre", "strele", večbarvne in zlate pike, ki se zdijo utripajoče in nihajoče. Fotopsije pri motnjah možganske cirkulacije so natančne, njihov nastanek ni povezan z virom svetlobe, nadaljujejo se tudi z zaprte oči. Takšni bolniki pogosto opazijo "zamegljenost" vida na obeh očesih, zamegljene slike. Z ostro spremembo položaja glave se ti pojavi povečajo, pride tudi do poslabšanja splošno stanje, pojav ali okrepitev glavobola, omotica. Po takem napadu se vid lahko popolnoma obnovi. Ti pojavi so lahko dolgo pred razvojem drugih simptomov vertebrobazilarne insuficience. Včasih se ti pojavi, skupaj z omotico, izzovejo z nagibanjem glave nazaj, v nekaterih primerih pa se pojavijo v ozadju prekomernega fizičnega ali čustvenega stresa. Opažene so bile tudi bolj zapletene fotopsije, na primer v obliki "belih sijočih obročev", pogosto sijočih cik-cak linij. Občasno so opazovali fotopsije v obliki premikajočega se toka večbarvnih (rdečih, rumenih in zelenih) kock. V vseh primerih so motnje vida prehodne in trajajo le nekaj sekund. Zamegljen vid predmetov v obliki občutka tančice ali megle pred očmi je po literaturi opažen pri približno polovici bolnikov. Ti pojavi se pogosto pojavijo v ozadju utrujenosti: med dolgo hojo po neravnem terenu ali med fizičnim delom, povezanim z zadrževanjem diha, včasih med branjem ali se razvijejo po omedlevici. Motnje vida je vključil J. Barre (1926) kot obvezen simptom posteriornega cervikalnega simpatičnega sindroma. Dobro znane spremembe funkcij vidni živci z draženjem simpatičnega pleksusa karotidne arterije. Pri sindromu vertebralne arterije so opisane motnje vida, kot so utripajoči skotomi, megla pred očmi, bolečine v očesu, fotofobija, solzenje, občutek peska v očeh in spremembe tlaka v arterijah mrežnice. A.M. Grinshtein (1957), G.N. Grigoriev (1969), kot tudi D.I. Antonov (1970) je opozoril na občasne napade enostranske izgube vidnega polja ali njegovega dela v kombinaciji s spazmom mrežnične arterije v primeru poškodbe cervikalnih simpatičnih struktur. Včasih pride do rdečice konjunktiva. Odvisnost motenj vida od patologije hrbtenice dokazuje sprememba stanja fundusa v času raztezanja vratne hrbtenice. Med raztezanjem po Bertshiju ali med iztegovanjem vratu (Popelyansky Ya.Yu.) so nekateri subjekti opazili tudi spremembe v fundusu, izražene s širjenjem velikih žil, zoženjem arterijskih debel; bili so tudi primeri širjenja mrežničnih arterij s konstantnim kalibrom ven. Na koncu je treba opozoriti, da so pri sindromu vretenčne arterije (vertebrobazilarna insuficienca) takšne kratkotrajne kršitve višjih kortikalnih funkcij, kot so različne vrste(!) vidna agnozija (z motnjami optično-prostorske percepcije) kot posledica ishemije v distalnih kortikalnih vejah posteriorne možganske arterije.
Hipoplazija vretenčne arterije je patološko stanje, ki se kaže v moteni oskrbi s krvjo različne cone možganov in spremembe splošne hemodinamike v telesu. Bolezen se razvije kot posledica prirojene okvare in spremembe premera žil.
Kaj je hipoplazija?
Za hipoplazijo je značilna intrauterina nerazvitost tkiv ali organov. Nepopoln razvoj vretenčne (vretenčne) arterije se kaže z zoženjem njenega premera. Hipoplazija je lahko obojestranska ali enostranska (desna ali leva). Najpogostejša je hipoplazija desne vertebralne arterije.
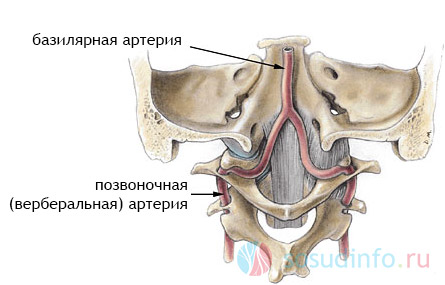
Zaradi intrakranialnega segmenta vretenčne arterije se oblikuje bazilarna arterija, ki povzroča posteriorne cerebralne arterijske žile, ki so del Willisovega arterijskega kroga in tvorijo vertebrobazilarni bazen. Plovila vertebrobazilarnega bazena zagotavljajo oskrbo s krvjo zadnje regije možgani (mali možgani, medula, cervikalni segment hrbtenjača), ki trpijo zaradi kršitve normalne hemodinamike.
Vzroki bolezni
Nerazvitost krvnih žil se pojavi kot posledica izpostavljenosti telesu nosečnice in ploda:
- zdravila;
- nalezljive bolezni;
- slabe navade;
- ionizirajoče sevanje;
- strupene snovi.
Lahko je tudi rezultat genetska predispozicija do vaskularne bolezni. 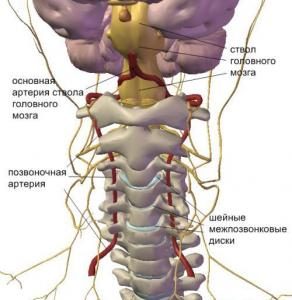
Bolezen se redko manifestira v otroštvo, vendar se lahko pojavi s kritičnim zoženjem lumna arterije in disociacijo Willisovega kroga. Najpogosteje so prizadeti ljudje srednjih let in starejši. Patologija se morda ne manifestira zaradi kompenzacijskih sposobnosti telesa:
- razvoj kolateral in dodatnih anastomoz vretenčne arterije, zaradi nastajanja katerih manj razvite veje krvne žile prevzamejo del obremenitve in začasno zagotovijo normalno oskrbo s krvjo;
- zvišanje krvnega tlaka se razvije sekundarno in začasno olajša pretok krvi pod pritiskom v možgane skozi zoženo krvno žilo.
Pogosto se hipoplazija vretenčnih arterij lahko pojavi v ozadju drugih bolezni:
- osteohondroza vratnega segmenta hrbtenice in njeni zapleti;
- spondilolisteza (premik vretenc);
- aterosklerotične vaskularne lezije;
- nastanek tromba v lumnu prizadete krvne žile.
Simptomi in posledice
Znaki hipoplazije vretenčne arterije so zelo raznoliki in odvisni od stopnje poškodbe. Pogosto zaradi podobnosti simptomov bolezen dolgo časa ni diagnosticirana in se napačno postavljajo različne nevrološke diagnoze. Simptomi bolezni so lahko različni in neposredno odvisni od področja možganov, kjer je oskrba s krvjo otežena.
Glavne značilnosti:
- Pogoste vrtoglavice, možna omedlevica.
- Dolgotrajni glavoboli, migrene.
- Letargija, zaspanost.
- Padec krvnega tlaka.
- Zmanjšana ostrina vida.
- Hrup v ušesih, izguba sluha.
- Zmanjšan spomin in koncentracija.
- Cerebelarne motnje: nestabilnost pri hoji, oslabljena fina motorika.
- Slabost v rokah in nogah, otrplost, sprememba občutljivosti.
- Redko motnje gibanja v obliki pareze in paralize.
Hipoplazija leve vretenčne arterije se v splošnih kliničnih simptomih malo razlikuje od poškodbe desne vretenčne arterije. Fokalni nevrološki simptomi vaskularnih motenj se lahko nekoliko spremenijo. Vztrajna vertebrobazilarna insuficienca zaradi hipoplazije vodi do prehodnih ishemičnih napadov, ishemičnih kapi različne resnosti, cerebelarnega infarkta.
Diagnostika
Vaskularno insuficienco je mogoče diagnosticirati z:
- angiografija vretenčnih arterij in vseh žilnih struktur možganov;
- ultrazvočni pregled žil vratu in glave;
- slikanje glave in vratu z magnetno resonanco s kontrastom.
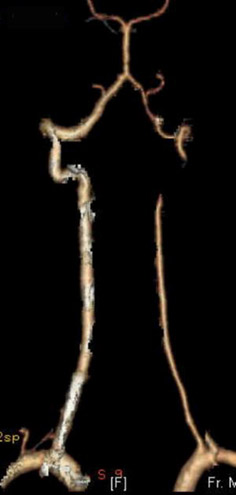
Te raziskovalne metode vam omogočajo, da določite intenzivnost krvnega pretoka in ocenite premer arterij. Običajno je premer vretenčne arterije približno 3,6-3,9 mm, če se odkrije zmanjšanje premera manj kot 3 mm, je hipoplazija potrjena.
Zdravljenje
Glede na intenzivnost cerebrovaskularne nesreče v vertebrobazilarnem območju je predpisano konzervativno ali kirurško zdravljenje.
Konzervativno zdravljenje na podlagi aplikacije zdravila in je simptomatičen. Uporabljajo se naslednja zdravila:
- cerebralni vazodilatatorji (trental, vinpocetin, agapurin) zagotavljajo širjenje možganskih žil in izboljšajo mikrocirkulacijo;
- antihipertenzivi prispevajo k normalizaciji krvnega tlaka;
- antitrombocitna sredstva (aspirin, dipiridamol) preprečujejo nastajanje krvnih strdkov;
- nootropiki (cerebrolizin, glicin, piracetam, fezam) izboljšajo presnovne procese v možganih.
Simptomatsko so predpisana tudi zdravila proti bolečinam, antiemetiki, antidepresivi, uspavala. Konzervativno zdravljenje ne odpravi vaskularne hipoplazije, vendar z rahlo hipoplazijo vretenčnih arterij izboljša možgansko cirkulacijo in se izogne kirurškemu posegu.
Operacija
Pri segmentni stenozi, omejeni okluziji vretenčne arterije in izrazitih znakih vertebrobazilarne insuficience se izvaja:
- balonska angioplastika je metoda endovaskularnega posega pod rentgenskim nadzorom. V lumen periferne arterije vstavimo prevodnik, skozi katerega napeljemo balonski kateter do mesta stenoze. Ko je balon napihnjen in se premer arterije razširi, se balonski kateter umakne;
- stentiranje vretenčne arterije - pred uvedbo stenta se izvede balonska angioplastika, nato pa se za ohranitev prehodnosti arterije namesti okvirni kovinski stent, ki se trdno pritrdi žilna stena, kar preprečuje morebitno ponovno zožitev lumna.
Pogosti glavoboli, omotica, občutek teže v okcipitalnem predelu, tinitus so pritožbe, ki jih najpogosteje povzročajo bolniki z vertebrobazilarno insuficienco. V hujših primerih pride do motenj govora in požiranja, vida, napadov padca (nenaden padec bolnika, ki ga ne spremlja izguba zavesti in pojav opozorilnih simptomov). Če te pomembni simptomi ne bodite pozorni pravočasno, je možen razvoj ishemične možganske kapi, zlasti pri ljudeh, starejših od 40-45 let. Ugotovljeno je bilo, da se možganska kap pojavi v 5 letih pri 30% bolnikov s simptomi vertebrobazilarne insuficience. Presejalne instrumentalne metode za odkrivanje motenj krvnega obtoka v vretenčnih arterijah so: reoencefalografija (REG) - neinvazivna študija cerebralnega krvnega pretoka, omogoča oceno motenj vaskularnega sistema, ki jih povzroča ateroskleroza, hipertenzija, ugotavljanje sprememb intrakranialnega venskega obtoka in motenj prehodnosti v vertebrobazilarnem žilnem sistemu ter ultrazvočno dupleksno skeniranje glavne žile glavo in vrat. Strokovnjaki Kazanske mestne poliklinike št. 11 v Kazanu uporabljajo te metode za preučevanje možganskega krvnega pretoka, kar je omogočilo dvig diagnostike in zdravljenja na kakovostno novo raven.
Sindrom cirkulatorne insuficience v vertebrobazilarnem sistemu se je oblikoval kot neodvisen klinični koncept v 50. letih XX. odpoved možganov. Čas je vse postavil na svoje mesto in tej patogenetski (hemodinamični) podvrsti možganske ishemije med številnimi drugimi določil dostojno, a skromnejše mesto. Tako so se ishemične motnje cerebralne cirkulacije v tem vaskularnem sistemu, različne po izvoru in mehanizmih razvoja, začele obravnavati s splošnega vidika njihove heterogenosti.
Hkrati so posebnosti strukture in funkcij tega arterijskega sistema, ki zagotavlja vitalne strukture možganov, in posebnosti kliničnih simptomov med discirkulacijo v njem pripeljale do njegove izolacije v Najnovejša različica mednarodna klasifikacija v samostojen kompleks simptomov - "sindrom vertebrobazilarnega arterijskega sistema" v okviru "prehodnih prehodnih cerebralnih ishemičnih napadov (napadov) in sorodnih sindromov" (ICD-X, G 45.0).
Kratke funkcijsko-anatomske in klinično-fiziološke značilnosti. Vertebrobazilarni sistem (VBS) oskrbuje s krvjo tretjino možganov. Zajema svoje oddelke, ki se med seboj bistveno razlikujejo tako strukturno kot funkcionalno. To so vratni del hrbtenjače, možgansko deblo in mali možgani, del talamusa in hipotalamičnega predela, delno okcipitalni, parietalni in mediobazalni predel. temporalni režnji možgani. Pri nezadostni oskrbi s krvjo se simptomi pojavijo v različnih kombinacijah. Vendar pa je v okviru kliničnega polimorfizma mogoče razlikovati skupine značilnih kompleksov simptomov, o katerih bomo razpravljali v nadaljevanju.
Posebnosti ekstrakranialnih delov VBS vključujejo lokacijo vretenčnih arterij v odprtinah kostnega kanala prečnih procesov vratnih vretenc, ki se med premikanjem glave in vratu zlahka premaknejo drug glede na drugega. Poleg tega so tesno ob telesih vretenc. V tem primeru tudi v normalnih fizioloških pogojih pride do stiskanja in omejitve pretoka krvi v eni ali obeh arterijah. Običajno krvni obtok v njih običajno ni moten zaradi zadostnih kompenzacijskih sposobnosti. Položaj se spremeni s hipoplazijo ali aterosklerotično stenozo arterij. Nato ekstravazalni dejavniki (kompresija s sklepnimi procesi v primeru nestabilnosti vratne hrbtenice ali osteofiti v uncovertebralnih območjih itd.) postanejo odločilni pri nastanku cirkulatorne odpovedi pri IBS. Stiskanje vretenčnih arterij je možno tudi s strani vratnih mišic (lestvica, dolgi vrat, spodnja poševna mišica glave), ko se skrčijo v določenih položajih glave. Dokazana je vloga prirojenih in pridobljenih deformacij začetnega dela teh arterij z nastankom septalnih stenoz, ki ostro in nenadoma omejujejo pretok krvi z živo klinično sliko, običajno vestibularnimi motnjami.
Podcenjevanje dejavnika ekstravazalnih kompresij in vloge deformacij ekstrakranialni oddelki vertebralnih arterij je ena najpogostejših diagnostičnih napak in vzrok za neuspešno zdravljenje z zdravili cirkulatorna insuficienca v VBS. Poleg značilnega kliničnega "sindroma vretenčne arterije" s hudimi bolečinami in angiodistonimi znaki je poleg simptomov potreben sistematičen pregled atlanto-okcipitalnega predela, vratne hrbtenice in ekstrakranialnih delov vretenčnih arterij za ciljano zdravljenje.
Največji uspeh je ultrazvok pri diagnostiki vaskularne patologije dosegel konec prejšnjega stoletja, ko so se pojavile naprave, ki delujejo v dupleksnem načinu. Šele pred nekaj leti se je začela uporabljati tripleksna dopplerografija, ki omogoča tridimenzionalno rekonstrukcijo katere koli žile v »realnem času«. Sodobne naprave za ultrazvočna diagnostika najvišjega in strokovnega razreda omogočajo vizualizacijo žil s premerom manj kot 1 mm, določanje patološke spremembe v njih ali okoliških tkivih. To je zelo pomembno pri pregledu bolnikov s sindromom vertebralne arterije. Kot je znano, vretenčne arterije odstopajo od subklavijskih arterij v zgornjem delu prsne votline, prehajajo skozi odprtine prečnih procesov vratnih vretenc, nato vstopijo v lobanjsko votlino, kjer se združijo v eno bazilarno arterijo, ki se nahaja v spodnji del možganskega debla. Veje odhajajo iz bazilarne arterije, ki zagotavljajo oskrbo s krvjo možganskega debla, malih možganov in okcipitalnih režnjev možganskih hemisfer. Vertebrobazilarna insuficienca ali sindrom vretenčne arterije je stanje, pri katerem je zmanjšan pretok krvi v vretenčnih in bazilarnih arterijah. Vzrok teh motenj je lahko ekstravazalna kompresija, povečan tonus vretenčne arterije (arterijska discirkulacija, vegetativno-vaskularna distonija), ateroskleroza, anatomske značilnosti strukture itd. Kršitve volumetrične in linearne hitrosti pretoka krvi v vretenčnih arterijah, povezane z ekstravazalno stiskanje je mogoče zaznati na eni ali obeh straneh. Najpogostejši kompresijski dejavnik je mišično tkivo, ki je povezano z anatomsko lokalizacijo vretenčnih arterij. Stiskanje vretenčnih arterij je možno tudi s kostnim tkivom (osteofiti, hernija diska, subluksacija vratnih vretenc itd.).
Določitev lokalizacije in možen vzrok stiskanje vretenčne arterije prispeva k ciljnemu terapevtskemu ali kirurškemu posegu za normalizacijo krvnega obtoka.
Vrednost metode je, da se študija izvaja ne le v stacionarnem položaju bolnika, ki leži na hrbtu, temveč tudi z uporabo številnih funkcionalnih položajnih testov. V standardni študiji se uporabljajo linearni senzorji s frekvenco 7,5 MHz ali več, ki skenirajo vzdolž sprednje in stranske površine vratu. Hkrati se izvaja kvalitativna in kvantitativna (spektralna analiza) ocena pretoka krvi v žilah. Kvalitativna analiza vključuje oceno premera (norma je 2,8-3,8 mm) in obliko posode (prisotnost ovinkov, zank itd.). Pri izvajanju standardne spektralne analize vretenčnih arterij merijo (najpogosteje v intervalu med V in VI vratnim vretencem) sistolično (normalno - 31-51 cm / s), povprečno (normalno - 15-26 cm / s) , diastolična (normalna - 9- 16 cm / s) in volumetrična (norma 60-125 ml / min) hitrost, kot tudi pulz (norma - 1,1-2,0) in odpornost (norma - 0,63-0,77) impulzi.
Vendar s takim patološka stanja kot so osteohondroza vratne hrbtenice, nestabilnost vretenc, hernija diska, pri izvajanju tripleksnega skeniranja žil glave in vratu v standardnem položaju prehodnost vretenčnih arterij morda ni motena. Hkrati se lahko med položajnimi testi (obrati in nagibi glave, različni gibi rok v ramenskem sklepu) posoda stisne v eni ali drugi meri, kar se odraža v spremembi ultrazvočnega signala. Tako ta tehnika omogoča odkrivanje prisotnosti ne samo statične, ampak tudi "skrite" kompresije vretenčnih arterij.
Informacije, pridobljene med temi testi, omogočajo zdravniku, da določi več pomembne točke: lokacija in vzrok patološki proces, stopnja kršitve prehodnosti posode, spremembe v pretoku krvi pod vplivom različnih dejavnikov, vključno s farmakološkimi testi. Upoštevanje značilnosti dinamične kompresije vretenčne arterije zaradi patologije vratne hrbtenice pomaga določiti optimalen obseg in tehniko kirurškega posega - ekstravazalno dekompresijo žile, kar omogoča doseganje najboljše rezultate pri zdravljenju sindroma vertebralne arterije.
Operacije, sprejemi se lahko izvajajo pod nadzorom ultrazvoka manualna terapija, sporočilo. Ta tehnika vam omogoča, da ocenite učinkovitost izbrane metode zdravljenja, po potrebi prilagodite režim zdravljenja.
Za obdobje od 2009 do 2010. opravili smo 614 ultrazvočnih preiskav ekstrakranialnega dela glavnih arterij glave. Vse študije so bile izvedene na ultrazvočnem skenerju LODIG 3 PRO z uporabo linearne sonde in 228 reoencefalografskih študij na 6-kanalnem večnamenskem računalniškem reografu REO-spectrum-3 proizvajalca Neurosoft. Glavna vrednost naše raziskave je neinvazivnost pri ugotavljanju stanja možganskega krvnega obtoka, ki omogoča proučevanje volumetričnih pulzna oskrba s krvjo v glavnih vaskularnih bazenih, oceniti tonus posod različnih kalibrov in stanje venske hemodinamike, izvesti izdelavo funkcionalnih testov in individualno izbiro zdravil.
Intravaskularna obstrukcija je najpogostejša ugotovitev v naših študijah. Aterosklerotične lezije brahiocefalnih arterij različne lokalizacije in stopnje resnosti, ugotovljene pri 42% bolnikov, ki smo jih pregledali. Od tega so bile hemodinamsko pomembne stenoze ugotovljene pri 61% bolnikov, kar ustreza kontingentu pregledanih. Med pregledanimi je bilo 72 % bolnikov, starejših od 60 let.
Drugi najpogostejši vzrok hemodinamičnih motenj v arterijah brahiocefalne cone pri bolnikih, ki smo jih pregledali, je kršitev normalnega poteka krvnih žil. To velja za arterije karotidnega in vertebrobazilarnega bazena. Identificirali smo gube različnih oblik: v obliki črke C, v obliki črke S, v obliki kolena in končno v obliki zanke. Kršitev hemodinamike v primeru zavitosti posod je bila praviloma opažena v prisotnosti akutnega kota na mestu pregiba posode. Hemodinamsko pomembna zavitost se kaže z različnimi stopnjami turbulence, pa tudi s povečanjem hitrosti na mestu angulacije.
Prirojene malformacije krvne žile(angiodisplazija, vaskularna malfarmacija) so posledica genetsko pogojene kršitve normalnega razvoja žilnega sistema v embriogenezi. Angiodisplazija v obliki hipoplazije je najpogostejša malformacija krvnih žil, ugotovljena v naših raziskavah. Po naših podatkih se hipoplazija vretenčnih arterij odkrije pri približno 18,9-19,2% bolnikov s patologijo brahiocefalnih arterij. Poleg navedenih med vzroki za odpoved krvnega obtoka v vertebrobazilarnem sistemu je ekstravaskularna obstrukcija - ekstravazalna kompresija - pogostnost - 4% pri nas pregledanih bolnikih. Ekstravazalna kompresija je povezana s kršitvijo lumna posode s procesom, ki deluje na posodo od zunaj. To so primeri stiskanja žil s tumorjem, hematomom, vnetim tkivom, osteofiti, hernijo diska.
Ultrazvočno dupleksno skeniranje ekstrakranialnega dela glavnih arterij glave skupaj z reoencefalografijo bistveno širi presejalne možnosti pri diagnozi sindroma vretenčne arterije.
Kurbangaleev V M, Terentjeva L A,
MUZ "Mestna poliklinika št. 11", Kazan
Gimaeva S T.
Zvezna državna ustanova "Glavni urad za medicinsko in socialno izvedenstvo v Republiki Tatarstan"
Hipoplazija vretenčne arterije: znaki, zdravljenje, posledice
Hipoplazija vretenčne arterije je najpogosteje prirojena napaka in je lahko desnostranska ali levostranska. V prihodnosti bolezen povzroči kršitev hemodinamike (cirkulacije), kar prizadene zlasti zadnje dele možganov. Najpogosteje to povzroči številne motnje v delovanju srca in cirkulacijski sistem na splošno vestibularni aparat in drugi organi.
Splošne informacije o hipoplaziji
Popoln krvni obtok v vseh delih možganov je možen zaradi; nastane iz desne in leve veje spinalnih arterij.
V normalnih pogojih sta tako desna kot leva vretenčna arterija enako razviti. V predelu subklavialne arterije proti lobanjski votlini so razdeljeni na majhne žile.
Izraz "hipoplazija" v medicini opisuje nerazvitost tkiv ali organa; lahko je tako prirojena patologija kot pridobljena.
Dvostranska hipoplazija je veliko manj pogosta kot desna ali leva stran, čeprav se slednji primer že šteje za precej redkega. Ker pa prilagoditvene sposobnosti telesa niso neomejene, njihovo izčrpavanje zelo hitro vodi v stopnjo dekompenzacije in potrebo po kirurškem posegu.
Vzroki in posledice bolezni
Kako se razvije hipoplazija?
Dejavniki, ki vplivajo na pojav hipoplazije, vplivajo Človeško teloše vedno v maternici, vendar lahko enako rečemo za večino bolezni in prirojenih napak.
Menijo, da lahko naslednji procesi in pojavi povzročijo hipoplazijo:
- Modrice in različne poškodbe matere med nosečnostjo;
- Zloraba nekaterih zdravila, alkohol, nikotin in zdravila pri nošenju otroka, strupeno kemične spojine lahko daje podoben učinek;
- Nalezljive bolezni bodoče matere;
- Genetska nagnjenost k boleznim obtočil;
Hipoplazija vretenčnih arterij se ne razvije vedno zaradi zgornjih situacij, ti primeri le znatno povečajo tveganje za patologije pri razvoju in delovanju cirkulacijskega sistema. Toda včasih se otroci s prirojeno hipoplazijo rodijo brez katerega od naštetih razlogov. Sodobna svetila medicine torej še nimajo enotnega mnenja o tej zadevi, čeprav obstaja veliko nasprotujočih si teorij.
Kaj ogroža pojav bolezni v prihodnosti?
V nekaterih primerih se okvara ne čuti do določenega obdobja ali celo vse življenje, saj se hemodinamske motnje pripisujejo drugim boleznim ali preprosto slabemu zdravju, če simptomi niso posebej izraziti.
Zoženje odprtine arterije na mestu njenega sotočja s kostnim kanalom med hipoplazijo znatno ovira pretok krvi v možganska tkiva. Posledice hipoplazije so torej lahko nepredvidljive in jih je mogoče prepoznati pravi razlog več disfunkcij v tem primeru ni mogoče takoj. Vendar nekateri med njimi resneje ne ogrožajo zdravja, vsekakor pa poslabšajo kakovost življenja. Ti vključujejo povečano utrujenost, občasne hude glavobole, zmanjšanje ostrine vida in sluha.
Simptomi in diagnoza hipoplazije
Simptomi težave
Glavna značilnost bolezni je pestrost simptomov, ki se lahko pri vsakem posameznem bolniku zelo razlikujejo. To velja za obe intenzivnosti bolečine in manifestacije nerazvitosti vretenčnih arterij na splošno. V nekaterih primerih bolnik izve za možno diagnozo šele, ko opravi načrtovano zdravljenje zdravstveni pregled, zaradi klinična slika zelo zamegljen, simptomi hipoplazije pa so zelo podobni zunanjim manifestacijam drugih bolezni.
O prisotnosti hipoplazije desne ali leve arterije je mogoče govoriti, če so prisotni naslednji znaki:
- Pogoste vrtoglavice brez vzroka;
- Glavoboli različne intenzivnosti;
- Izkrivljeno zaznavanje položaja telesa v prostoru, ki se pojavi nenadoma;
- Disfunkcije živčnega sistema;
- Kršitev ali popolno izginotje občutljivosti na določenih območjih (vključno z okončinami);
- Pogost visok krvni tlak.
Nespecifični znaki hipoplazije so posledica motenj krvnega obtoka v telesu, vendar jih je treba prepoznati pravi razlog precej težko tudi za izkušenega specialista. Ti vključujejo omotico, ki jo spremlja izguba zavesti, nenadna dezorientacija v prostoru zaradi kršitve koordinacija gibanja, kar lahko vodi do padcev in opotekanja pri hoji ali spreminjanju položaja telesa.
Izguba koordinacije gibov je redka, a precej neprijetna manifestacija hipoplazije. To je običajno videti kot nerazumen padec ali trčenje z ljudmi ali predmeti, oseba pa lahko doživi občutke, podobne tistim, ki se pojavijo po dolgi vožnji na vrtiljaku.
Običajno se intenzivnost in pogostost vseh znakov hipoplazije vretenčnih arterij poveča s staranjem telesa, saj starostni pojavi vključujejo zmanjšanje elastičnosti majhnih in velika plovila in njihovo kontaminacijo. Tako se lumen v arterijah, prizadetih s hipoplazijo, dodatno zmanjša, hemodinamika pa se poslabša.
Identifikacija bolezni
Če obstajajo sumi, bo koristno, da se dogovorite za sestanek z nevrologom. Pregled pacienta in obstoječe pritožbe glede dobrega počutja so razlog za temeljitejši pregled kot prvi pregled. Če specialist med pregledom odkrije nepravilnosti v cervikalni predel, verjetno se splača narediti ultrazvočni postopek hrbtenične arterije.
Rezultat ultrazvoka je potrditev ali ovržba morebitne diagnoze. Pogojna norma je premer lumena od 3,6 do 3,8 mm; vazokonstrikcija do 2 mm velja za glavno diagnostični znak. Kot dodaten pregled lahko zdravnik priporoči tudi izkaznico, ki s pomočjo rentgensko sevanje in nekatera kontrastna sredstva vam omogočajo natančno ugotavljanje stanja krvnih žil.
"Desna" in "leva" hipoplazija
Hipoplazija desne vertebralne arterije
Večina strokovnjakov ne deli simptomov desne in leve hipoplazije kot specifičnih, ko gre za zunanje manifestacije bolezen.
Pomembna razlika v simptomih je opazna le v primeru kršitve nekaterih možganskih funkcij, saj veje subklavialne arterije hranijo njene različne oddelke. Tako v različna področja vodi do različnih posledic. Omeniti velja, da so simptomi hipoplazije desne vretenčne arterije skoraj vedno pogosti.
Poleg zgoraj navedenih simptomov, te patologije razvoj krvožilnega sistema lahko povzroči čustvene motnje. Bolniki pogosto doživljajo nerazumna nihanja razpoloženja z visoko polarnostjo nihanja razpoloženja. Šibkost in letargija se pogosto pojavita tudi brez preobremenitve in stresa kot takega, depresivno stanje pa lahko traja več dni zapored. Pritožbe zaradi povečane utrujenosti in zaspanosti se pojavijo pri skoraj vseh bolnikih, pa tudi hud glavobol. Pojavi se s hipoplazijo desne in leve vretenčne arterije.
Preobčutljivost oz popolna izguba občutljivost nekaterih delov telesa pogosto kaže, da del možganov, ki je odgovoren za določeno področje, trpi zaradi slabe prekrvavitve. Včasih to omogoča pravilno diagnozo ali potrditev trenutne.
Glavna težava pri patologiji desne vretenčne arterije so sočasne bolezni, pri katerih hipoplazija deluje kot nekakšen katalizator degenerativnih procesov. Ena od teh bolezni je, ki vodi do dodatnih motenj krvnega obtoka, saj močno zoži krvne žile.
S hipoplazijo desne arterije se lahko v prihodnosti razvije močna meteosenzitivnost, včasih pa se pojavijo težave s spanjem.
Razlika v posledicah hipoplazije desne in leve vretenčne arterije je razložena z dejstvom, da hranijo različne dele možganov.
Hipoplazija leve vretenčne arterije
Za razliko od desne se hipoplazija leve vretenčne arterije morda ne pojavi takoj, ampak bližje odrasli dobi, saj so simptomi povezani z motnjami krvnega obtoka.
Hemodinamična disfunkcija se ne kaže le v obliki slabe žilne prehodnosti in posledično ishemije organa, temveč tudi kot stagnacija krvi pri drugih. To se zgodi šele po precej dolgem času, saj se lahko prilagoditveni mehanizmi zelo učinkovito izognejo težavam v delovanju organizma, ki se zaenkrat razvijejo zaradi poslabšanja krvnega pretoka. Klinični pomen simptomov se povečuje s starostnimi spremembami v organih in tkivih, v primarnih fazah pa je treba posvetiti pozornost Posebna pozornost na nekatere zunanje manifestacije.
Bolečina v vratni hrbtenici velja za enega najbolj indikativnih znakov hipoplazije leve arterije, čeprav je brez drugih simptomov nemogoče postaviti pravilno diagnozo.
Pojav povezav med vejami glavnih žil (vaskularne anastomoze) je tipična manifestacija delovanja kompenzacijskih mehanizmov pri nerazvitosti obeh vretenčnih arterij. Doseženi učinek se izgubi v primeru poslabšanja žilne prehodnosti zaradi sočasnih bolezni.
V primeru hipoplazije leve arterije je hipertenzija (zvišanje tlaka) sekundarna bolezen in pravzaprav mehanizem za prilagajanje telesa obstoječemu stanju. Pod visokim pritiskom kri veliko lažje prehaja v možgane tudi skozi luknjo majhnega premera, saj je lumen arterije v primeru hipoplazije veliko ožji.
Metoda zdravljenja hipoplazije
Paradoksalno je, da v nekaterih primerih oseba ne potrebuje zdravljenja hipoplazije vretenčne arterije, saj prilagoditvene sposobnosti telesa omogočajo, da se dolgo časa spopada s hemodinamičnimi motnjami in preprečuje pojav klinični simptomi načeloma in oskrba možganov s krvjo se ne poslabša.
Če pa so se znaki bolezni že pokazali, potem ne smete odlašati z obiskom zdravnika, saj živi simptomi skoraj vedno kažejo precej resne težave z zdravjem. Najpogosteje se to zgodi zaradi stalnega visokega fizičnega in čustvenega stresa, pa tudi v primeru okvare kompenzacijskih mehanizmov.
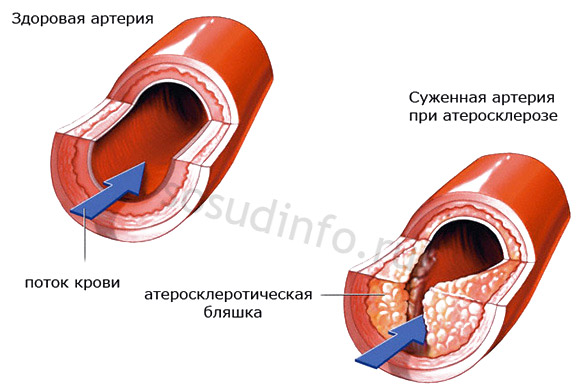
Ateroskleroza, pa tudi stenoze žil drugačne narave, je eden glavnih vzrokov hipoplazije. Zato, da bi se znebili zdravstvenih težav, mora biti zdravljenje celovito in izključiti pojave, ki boleče zožijo krvne žile.
V tem primeru je treba zdravljenje hipoplazije začeti čim prej, da preprečimo znatno poslabšanje dobrega počutja in se, če je mogoče, izognemo operaciji, čeprav najpogosteje kirurški poseg(na primer in/ali ) je edina alternativa, saj bolezen postane huda.
Z razmeroma zgodnjo diagnozo se strokovnjaki še vedno poskušajo izogniti kirurški poseg v telo pacienta z zdravljenje z zdravili. Zdravila in zdravila za zniževanje pritiska so osnova zdravljenja in se priporočajo kot pomožna sredstva.
Poleg zgoraj navedenih metod, druga sredstva sodobna medicina nima, čeprav nekateri "centri alternativne medicine" kot terapijo ponujajo druge postopke - akupunkturo, masažo, različne gimnastične komplekse. Ne smete se brezpogojno zanašati na obljube ljudi, ki najpogosteje nimajo niti posebne izobrazbe. Po želji in le po posvetu z zdravnikom lahko obe metodi kombinirate.
Video: stenoza ustja leve vretenčne arterije. Angioplastika s stentiranjem
