Причины повышения лпвп. Что значит, если лпвп понижен
Снижение концентрации ЛПВП-ХС менее 0,9 ммоль/л связывают с повышенным риском развития атеросклероза. Эпидемиологические исследования показали обратную зависимость между концентрациями ЛПВП-ХС и распространённостью ИБС. Определение ЛПВП-ХС способствует выявлению риска развития ИБС. Уменьшение концентрации ЛПВП-ХС на каждые 5 мг/дл, или 0,13 ммоль/л ниже среднего ведёт к увеличению риска развития ИБС на 25%.
Повышенную концентрацию ЛПВП-ХС расценивают как антиатерогенный фактор.
Увеличенным уровень ЛПВП считается в том случае, если он более 80 мг/дл (>2,1 ммоль/л).
Повышенные уровни ЛПВП снижают сердечно-сосудистый риск; однако высокие уровни ЛПВП, причиной которых являются некоторые первичные генетические аномалии, могут не защищать от сердечно-сосудистых заболеваний из-за сопутствующих нарушения метаболизма липидов и метаболических расстройств.
Первичными причинами являются единичные или множественные генетические мутации, результатом которых является гиперпродукция или снижение выведения ЛПВП. Вторичными причинами высокого уровня ЛПВП являются хронический алкоголизм с исходом в цирроз печени, первичный билиарный цирроз, гипертиреоз и употребление некоторых лекарственных препаратов (например, глюкокортикоидов, инсулина, фенитоина). В случае неожиданных клинических находок высоких уровней ЛПВП у пациентов, не принимающих гиполипидемических препаратов, следует незамедлительно провести диагностическую оценку вторичных причин развития этого состояния, с обязательным измерением ACT, АЛТ и ТТГ; отрицательная оценка результата свиде-тельствует о возможных первичных причинах дислипидемии.
Дефицит холестеринового эфира белка-переносчика (СБТР) является редкой аутосомно-рецессивной наследственной патологией, обусловленной мутацией гена СЕТР. СЕТР облегчает перенос эфиров холестерина из ЛПВП на другие липопротеины, и, таким образом, дефицит СЕТР приводит к снижению холестерина ЛПНП и замедленному выведению ЛПВП. Клинически у пациентов не наблюдается никаких симптомов или признаков заболевания, но они имеют уровень ЛПВП > 150 мг/дл. Не наблюдается никакого снижения сердечно-сосудистого риска. Лечения не требуется.
Семейная гиперальфапипопротеинемия является аутосомно-доминантным наследственным состоянием, обусловленным различными неизвестными науке и известными генетическими мутациями, включающими такие, которые приводят к гиперпродукции аполипопротеина А-l и аполипопротеина С III типа. Патология обычно выявляется случайно, когда уровни ЛПВП в плазме > 80 мг/дл. У пациентов не наблюдается каких-либо иных клинических симптомов либо признаков. Лечения не требуется.
В настоящее время концентрацию ЛПВП-ХС в сыворотке крови ниже 0,91 ммоль/л рассматривают как показатель высокого риска ИБС, тогда как уровень выше 1,56 ммоль/л играет защитную роль. Для определения тактики лечения важна одновременная оценка концентрации в сыворотке крови общего холестерина и ЛПВП-ХС. Если у пациента концентрация ЛПВП-ХС снижена (менее 0,91 ммоль/л), а общего холестерина нормальная, наиболее эффективны в целях профилактики ИБС выполнение физических упражнений, прекращение курения и снижение массы тела. При увеличении концентрации общего холестерина и снижении содержания ЛПВП-ХС (менее 0,91 ммоль/л) программы медицинского вмешательства должны быть направлены на снижение уровня общего холестерина с помощью специальных диет или, если это необходимо, с помощью лекарственной терапии.
Определив содержание в крови ЛПВП-ХС, можно рассчитать холестериновый коэффициент атерогенности (К хс): К хс = (Общий ХС-ЛПВП-ХС) / ЛПВП-ХС. К хс фактически отражает отношение содержания в крови атерогенных ЛП к антиатерогенным. Этот коэффициент составляет у новорождённых не более 1, у здоровых мужчин 20-30 лет он достигает 2,5, у здоровых женщин того же возраста - 2,2. У мужчин 40-60 лет без клинических проявлений атеросклероза К хс составляет от 3 до 3,5. У лиц с ИБС он больше 4, нередко достигая 5-6. Примечательно, что К хс относительно невысок у долгожителей: у лиц старше 90 лет он не превышает 3. К хс более точно отражает благоприятное и неблагоприятное сочетание ЛП с точки зрения риска развития ИБС и атеросклероза.
При анализе результатов исследования следует учитывать, что повышение или снижение содержания ЛПВП-ХС возможно при ряде заболеваний или состояний.
Заболевания и состояния, при которых может изменяться концентрация ЛПВП-ХС в крови
Вместе с тем использование только показателей ЛПВП-ХС для оценки риска развития атеросклероза может дать потенциально неправильную диагностическую информацию, поэтому его величины следует оценивать в сопоставлении с концентрацией общего холестерина и ЛПНП-ХС.
Жиры – липопротеины, не способны растворятся в воде, что не позволяет им передвигаться по кровеносным сосудам потоком крови в несвязанном виде. Но эта проблема решается силами организма, который «помогает» жирам транспортироваться с помощью специальных белков, после чего липиды могут растворяться. При образовании новых веществ получаются несколько категорий соединений:
- жиры, плотность которых слишком низкая, – такие липиды появляются в печени, после чего переносятся через кровь к тканям организма;
- липиды, которые являются производными от предыдущей группы в том случае, когда они лишаются триглицеридов, после чего в них остается практически чистый холестерин;
- липопротеины высокой плотности (ЛПВП) – помогают остаткам холестерина переместиться в печень с последующим синтезом желчных кислот.
Обычное значение ЛПВП в крови человека, вне зависимости от его пола и возраста, находится в диапазоне от 30 до 75 мг/дл (или от 0,78 до 1,94 ммоль/л). Лишь у женщин с возрастом выше среднего, показатель склонен к увеличению до 80-85 мг/дл (2,07-2,20 ммоль/л), что не является поводом для беспокойства, так как этот называется «хорошим» холестерином, который все же поддается транспортировке по крови с последующим преобразованием печенью.
В чем вред низкого уровня ЛПВП
Количественными показателя низкого уровня липопротеидов высокой плотности является уменьшение его значения ниже 40 мг/дл у мужчин, ниже 50 мл/дл – у женщин. Конечно, стоило бы порадоваться за низкий уровень холестерина, но не все так однозначно, так как это органическое соединение бывает двух типов – ЛПНП («плохой» холестерин) и ЛПВП («хороший»). Так вот уменьшение концентрации как раз «хорошего» способно привести к снижению защиты организма от многих опасных заболеваний.
Увеличенный уровень высокоплотных липопротеидов, помимо предотвращения отложений атеросклеротических бляшек в стенках сосудов, еще и активно помогает в удалении уже существующих. Это, в свою очередь, значит, что происходит профилактика закупорки участков кровеносной системы.
Симптомов снижения ЛПВП в крови практически не существует. Обнаружить это расстройство в работе организма можно лишь лабораторными анализами, которые могут указать на проблему. Неприятности со здоровьем могут появиться уже на стадии прогрессирующих заболеваний.
Из-за чего уровень может быть понижен
Причины того, что уровень липопротеидов понижен, могут быть самыми разнообразными – тут и следствие некоторых заболеваний, и плохой рацион питания, и физиологические факторы. Рассмотрим все эти причины подробнее.
- Беременность. Естественное физиологическое снижения уровня «хорошего» холестерина происходит во время вынашивания плода и длится еще около двух лет после родов. Во время менопаузы и некоторый период после нее в организме женщины снижается уровень гормона эстрогена, который отвечает за синтез ЛПВП. Также негативно влияет прием противозачаточных таблеток.
- Неправильное питание и образ жизни. Давно известно, что жирная пища является одним из главных факторов образования бляшек и снижения способности организма к их выводу. А если при этом человек ведет сидячий образ жизни, то это практически гарантия того, что у него повысится общий холестериновый уровень с преобладанием доли ЛПНП.
- Курение. Ученые пока не сумели определить какова причина этого процесса, но имеются доказательства, что при отказе от курения концентрация «хорошего» холестерина в крови существенно увеличивается.
- Ожирение. При данном заболевании происходят практически необратимые изменения холестериновой цепи – в крови находится много липопротеидов крайне низкой плотности, а высокоплотные уменьшаются в размерах и снижают свою функциональность.
- Лекарства. Некоторые виды лекарств также неблагоприятно влияют на уровни разных холестеринов. К таким препаратам относятся диуретики, бета-адреноблокаторы, а также лекарственные формы, призванные как раз снижать или повышать уровни липопротеидов.
- Болезни. В эту группу факторов риска входят заболевания, в ходе которых ЛПВП в организме понижается – цирроз печени, гепатит, переизбыток гормонов в щитовидной железе, а также аллергия на продукты питания.
Профилактика уровня ЛПВП
Чтобы из-за снижения концентрации высокоплотных липопротеидов не возникло серьезных, а то и фатальных проблем с сердечно-сосудистой системой (атеросклероз, инфаркт, инсульт), необходимо провести комплекс мероприятий по оздоровлению организма: рационально питаться, бороться с лишним весом, бросить курить, а также ежедневно принимать один-два стакана красного вина.
Липиды – это жиры, которые не могут растворяться в жидкости и перемещаться без посредников по кровеносному руслу. Поэтому в кровотоке они существуют в соединении с белками и называются липопротеинами или общим холестерином (холестеролом).
Это вещество выполняет немало важных функций в организме: улучшает проницаемость клеточных мембран, входит в состав гормонов. Но не все его фракции считаются полезными – такими свойствами обладают только липопротеины высокой плотности (альфа-липопротеиды).
Каждая клетка в организме человека содержит холестерин и нуждается в нем для поддержания формы
Рассмотрим подробнее фракции общего холестерола:
- «Плохие» холестерины, второе название которых липопротеиды низкой плотности (ЛПНП). Свое название они получили за счет своей атерогенной активности (способности образовывать атеросклеротические бляшки).
- «Хорошие» холестерины, которые по-другому называют липопротеидами высокой плотности (ЛПВП). Холестерин высокой плотности имеет свойство транспортировать частицы «плохих» липидов к печени, где происходит их распад.
По данным статистики, снижение холестерина ЛПВП на 0,1 ммоль/л увеличивает опасность развития сердечно-сосудистой патологии на 20%.
Поэтому во избежание развития заболеваний сердца рекомендуется периодически исследовать уровень холестерола в крови.
Роль и функции ЛПВП в организме
Липопротеинам высокой плотности отводится роль очищения сосудов от липидов, которые способствуют развитию атеросклеротических бляшек. Их функция заключается в захватывании «вредных» частиц липидов и транспортировке их к печени, где печеночные клетки расщепляют эти вещества до желчных кислот. Затем желчные кислоты эвакуируются через систему желудочно-кишечного тракта, не нанося вреда организму.
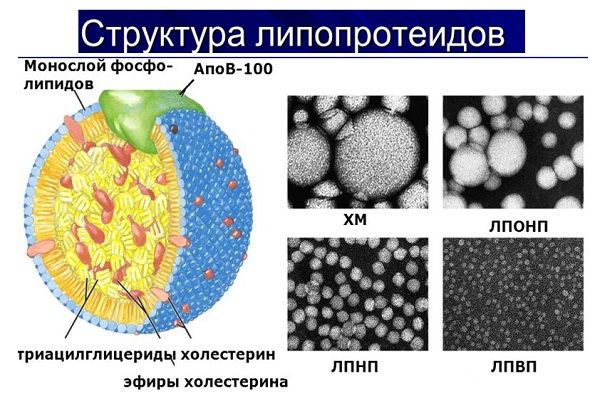
Липопротеи́ны (липопротеиды) - класс сложных белков, простетическая группа которых представлена каким-либо липидом
«Хорошему» холестерину присущи и другие функции:
- участвует в строении и функциях клеток;
- способствует нормальной выработке кортикостероидных гормонов;
- стабилизирует психоэмоциональную сферу.
Норма ЛПВП в крови
Чтобы знать величину риска развития сердечно-сосудистых и тромбоэмболических заболеваний, необходимо знать норму липопротеидов высокой плотности. Количество этих липидов бывает различным – это зависит от возраста и пола.
Рассмотрим нормальный уровень ЛПВП в зависимости от пола и количества лет:
Необходимо знать, что такое количество ЛПВП в таблице – примерные значения. Точные показатели нормы этих липидов может знать только врач с учетом индивидуальных особенностей человека.
Снижение количества липопротеинов высокой плотности ведет к повышению риска развития таких заболеваний, как инфаркт, инсульт, тромбоз.
Анализ крови на ЛПВП
Для определения уровня ЛПВП нужно сдать биохимический анализ крови, который будет содержать липидограмму с расшифровкой.

Для достоверности результата анализ требует правильной подготовки
Подготовка к анализу подразумевает следующие аспекты:
- за две недели запрещается прием антиатеросклеротических лекарственных средств;
- в течение недели необходимо отказаться от жирных блюд;
- накануне рекомендуется избегать стрессовых ситуаций и физических нагрузок;
- последнее употребление пищи должно быть за 8-10 часов до сдачи анализа;
- запрещается курить минимум за полчаса до взятия крови;
- запрещается проводить биохимию во время обострения хронического заболевания;
- исследование осуществляется на «голодный» желудок.
При несоблюдении вышеперечисленных правил, биохимия, которая проводится для определения фракций холестерола, может дать недостоверный результат. При таких обстоятельствах ее придется сдавать повторно.
Результат определения фракций этого липида приходит в виде липидограммы со следующей расшифровкой:
- Общий холестерин (ХС): средняя норма –5,13-6,2 ммоль/л;
- Триглицериды: средняя норма – 1,7-5,6 ммоль/л;
- Хс ЛПВП: средняя норма – 0,8-2,2 ммоль/л;
- Хс ЛПНП: средняя норма – 2,6-4,1 ммоль/л;
- Хс ЛПОНП: средняя норма – 0,39-1,04 ммоль/л;
- Коэффициент атерогенности – показатель соотношения липопротеинов низкой и высокой плотности. Существует следующая формула для его подсчета: (Общий холестерол-ЛПВП)/ЛПВП. Нормальные значения этого индекса составляют 3-3,5.
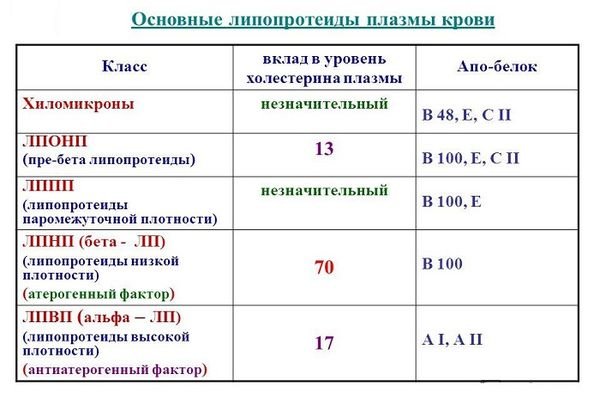
Если расшифровка не имеет сведений о липопротеинах низкой плотности, то производят их подсчет по Фридвальду. Формула вычисления по Фридвальду следующая:
Общий ХС-(ЛПВП+триглицериды/2,2), при условии, что исчисление производится в единицах ммоль/л.
Если в качестве единицы измерения взято мг/дл, то вместо числа 2,2 формула делится на 5. Количество ЛПНП по формуле Фридвальда считается достоверным при уровне триглицеридов не выше 4,5 ммоль/л.
Почему снижается ЛПВП
Снижению уровня «хороших» холестеринов могут служить немало факторов.
- Нерациональное питание (употребление жирных, жареных блюд).
- Пассивный образ жизни.
- Алкоголизм, табакокурение.
- Длительный прием гормональных средств.
- Генетическая предрасположенность.
- Частые стрессовые ситуации.
Среди заболеваний и других патологических состояний, снижающих ЛПВП холестерин, можно выделить следующие.
- Сахарный диабет и другие эндокринные заболевания.
- Атеросклероз коронарных артерий.
- Желчнокаменная болезнь.
- Гепатит, цирроз.
- Хронический пиело- и гломерулонефрит.
- Перенесенные острые инфекционные заболевания.
- Хроническая печеночная и почечная недостаточность.
Почему повышается ЛПВП
В меру высокая цифра этих липидов не говорит об опасности, ведь холестерин ЛПВП считается полезным. Но сильно высокий уровень может говорить о наличии каких-либо патологических процессов, таких как.
- Первичный цирроз печени.
- Алкогольный гепатит.
- Длительная интоксикация организма.
Высокие цифры ЛПВП считаются нормой при следующих состояниях.
- Период беременности.
- Прием гормональных, противоэпилептических, антиатеросклеротических медикаментозных средств.
- Инсулинотерапия.
- Наследственность.
Профилактика отклонений ЛПВП от нормы
Первичная профилактика направлена на предупреждение развития заболеваний, влияющих на липидный профиль.
Чтобы держать уровень холестерина в норме, важно знать в каких продуктах питания содержится полезный холестерол
- Соблюдение рационального питания: употребление в пищу свежих овощей и фруктов, продуктов с низким процентом жирности; приготовление пищи на пару, в духовом шкафу.
- Ведение активного образа жизни: бег, плавание, езда на велосипеде.
- Исключение вредных привычек: перекусы, прием алкоголя, табакокурение.
- Режим дня: регулярный сон, исключение чрезмерных физических нагрузок.
Меры вторичной профилактики направлены на облегчение течения уже имеющихся заболеваний, влияющих на липидный спектр крови.
- Регулярный прием гипотензивных средств при наличии артериальной гипертонии.
- Улучшение реологических свойств крови с помощью приема антиагрегантных препаратов.
- Лечение заболеваний, протекающих в хронической форме.
Лечение сниженного ЛПВП
Чтобы пониженный уровень холестерина ЛПВП стал выше, в первую очередь, необходимо попытаться снизить высокий уровень липопротеидов низкой плотности.
Этому способствует ряд мер.
- Соблюдение антиатеросклеротической диеты:
- Употребление постного мяса – кролик, индейка, курица.
- Рацион должен содержать достаточное количество фруктов и овощей, а также соков из них.
- Употребление обезжиренных кисломолочных продуктов.
- Исключение блюд с большим количеством жирности.
- Исключение жареных блюд.
- Занятия спортом: гимнастика и кардиоупражнения.
- Фитотерапия (шиповник, облепиха, одуванчик, калина, лопух).
- Медикаментозные средства: статины, фибраты, секвестранты желчных кислот.
Заключение
Каждый человек должен осуществлять контроль над уровнем холестерина, а частности, над липопротеинами высокой плотности. Как понижение, так и повышение этих липидов, чаще всего, говорит о наличии какой-либо патологии в организме. Чтобы уберечь себя от нежелательных последствий, необходимо соблюдать все рекомендуемые меры профилактики и периодически контролировать количество холестерина в крови.
Не так давно было распространено мнение о том, что холестерин – крайне вредное вещество, которое приводит к развитию многих серьезных заболеваний. Однако научные и медицинские исследования доказывают обратное. Холестерол содержится в организме человека в норме и является необходимым компонентом ряда жизненно важных соединений. Он циркулирует в крови здорового человека в определенном количестве, но когда концентрация повышается, может вызывать нарушения кровообращения, приводя к развитию атеросклероза. Поэтому принято различать плохой и хороший холестерин. Для измерения их уровней в крови существуют специальные гематологические анализы, позволяющие оценить риск развития заболеваний сердечно-сосудистой системы.
Холестерол содержится практически во всех тканях человеческого организма. Это незаменимый компонент клеточных мембран, обеспечивающий их нормальную функцию. Вещество представляет собой спирт, который хорошо растворяется в жирах. Именно поэтому его часто называют липидным соединением. Большая часть холестерина синтезируется организмом в печени, и всего 20% поступает вместе с едой через пищеварительный тракт. Как известно, жиры плохо растворимы в воде, в связи с чем, для перемещения холестерина по сосудам, заполненным кровью, вокруг него необходимо создание специальной оболочки. Эту функцию несет особый белковый комплекс, образующийся для транспорта жироподобного вещества по организму. Липопротеины, присоединяясь к холестеролу, позволяют ему растворяться в крови и участвовать в обмене веществ.
Среди этих белковых комплексов, в зависимости от их строения, выделяют несколько типов:
- Липопротеиды высокой плотности. Холестерол ЛПВП также носит название альфа-холестерин. Содержит большое количество белка и наименьшую концентрацию жироподобных соединений. Эти вещества обладают антиатерогенными свойствами, то есть снижают риск развития сосудистых заболеваний. Полезный холестерин при помощи подобных комплексов транспортируется в печень, где производится его переработка. Липопротеины высокой плотности в крови являются хорошим показателем.
- Липопротеиды низкой плотности образуются из большего количества жира и малой части белка. Это позволяет им откладываться в просвете артерий. В отличие от холестерина высокой плотности, увеличенная концентрация этого вещества в крови указывает на повышенный риск развития атеросклероза и других опасных заболеваний. Такой холестерол откладывается на стенках сосудов в виде бляшек.
- Липопротеины очень низкой плотности – наиболее атерогенный тип соединений. Также принимает участие в транспорте холестерина по организму. Переносит эндогенные жироподобные вещества, то есть липиды, образованные в печени.
Исходя из этого, ЛПВП холестерин является полезным компонентом. Его содержание в крови указывает на транспорт липидов в печень для дальнейшего гидролиза, что говорит о нормальном обмене веществ. Для определения уровней липопротеиновых фракций необходимо проведение гематологических тестов.
Анализ на холестерин ЛПВП и ЛПНП
Существуют правила, которые требуется соблюдать для получения корректных результатов биохимического анализа крови:
- Голодная диета в течение 8–12 часов. Исследование должно проводиться исключительно натощак, в противном случае возможно искажение результатов в связи с активизацией пищеварительных систем и обменных процессов.
- Ограничение в рационе жирных продуктов за 2–3 дня до анализа. Это позволит оценить внутренний баланс жироподобных соединений, а также определить функции печени, связанные с синтезом и утилизацией липидов.
- Анализ необходимо сдавать утром, поскольку стресс в течение дня может спровоцировать изменение обменных процессов и повышение уровня холестерина и других жироподобных веществ.
Расшифровка анализов должна осуществляться врачом с учетом индивидуальных особенностей пациента. Индекс или коэффициент атерогенности рассчитывается по соотношению разности общего холестерина и ЛПВП к отдельно взятому показателю липопротеинов высокой плотности.

Пониженный уровень холестерина
Причин низкого содержания общего холестерола в крови может быть несколько:
- Аллергические реакции на различные пищевые компоненты.
- Снижение функции щитовидной железы, или гипотиреоз.
- Заболевания печени, приводящие к стойкому нарушению ее нормальной работы.
Низкий уровень холестерина является показателем изменения физиологического обмена веществ. Это может происходить во время беременности, при ожирении, несбалансированных диетах и жестких ограничениях в питании, а также у заядлых курильщиков. Подобные состояния опасны для организма, так как говорят о повышенном риске развития различных сердечно-сосудистых заболеваний, таких как атеросклероз, ишемия или инфаркт миокарда.
Высокий уровень
Повышение концентрации холестерола, или холестеринемия, встречается намного чаще, чем снижение. Это происходит по следующим причинам:
- Наследственная предрасположенность.
- Употребление в пищу жирных продуктов. Большое количество липидов содержат свинина, сливочное масло, а также выпечка.
- Гормонотерапия и прием оральных контрацептивов.
- Употребление алкоголя.
- Нарушение функций пищеварительного тракта, например, сбои в работе желчного пузыря.
Повышенное содержание общего холестерина и фракции ЛПНП в крови ведет к возрастанию риска развития сердечно-сосудистых заболеваний. Отложение холестерола в виде бляшек в просвете артерий вызывает формирование атеросклероза. Однократное увеличение показателя не является серьезным поводом для беспокойства, а вот хроническая холестеринемия требует лечения.
Увеличение содержания ЛПВП говорит об усилении выведения плохого холестерина.
Норма
Концентрация холестерола считается нормальной при содержании в крови менее 5,2 ммоль/л, оптимальной - в пределах от 5,2 до 6,2 ммоль/л. Высоким холестериновый показатель становится при значениях более 6,2 ммоль/л.
Нормальное содержание ЛПВП при этом приведено в таблице:
| Возраст, лет | Норма ЛПВП, ммоль/л | |
| мужчины | женщины | |
| Младше 14 | 0,79–1,69 | 0,79–1,68 |
| От 15 до 19 | 0,79–1,69 | 0,79–1,82 |
| От 20 до 29 | 0,79–1,82 | 0,79–1,93 |
| От 30 до 39 | 0,79–1,82 | 0,79–2,07 |
| 40 и старше | 0,79–1,82 | 0,79–2,20 |
Концентрация соединения у женщин в период беременности, а также после наступления менопаузы становится выше, что является физиологическим процессом и не должно рассматриваться как признак патологии.
Народные способы нормализации показателя
Для снижения уровня холестерина и ЛПНП, а также для повышения концентрации ЛПВП существуют народные рецепты. Полезен настой чертополоха, который нормализует функции печени за счет выведения токсинов. Морковь и сельдерей содержат необходимые витамины и микроэлементы, которые улучшают обмен веществ и поддерживают здоровье сосудов.
Для профилактики возникновения патологий полезны умеренные физические нагрузки, которые помогут контролировать массу тела, отказ от курения и алкоголя, а также снижение воздействия стрессов.

В России ежегодно происходит от 5 до 10 миллионов обращений в скорую медицинскую помощь по поводу повышения давления. Но российский врач-кардиохирург Ирина Чазова утверждает, что 67% гипертоников вообще не подозревают, что они больны!
