Клиническая смерть: когда минуты решают все. Клиническая смерть Как делать закрытый массаж сердца у детей
Клиническая смерть - обратимое состояние глубокого угнетения всех жизненно важных функций.
Обратимое состояние может быть только при условии своевременного и правильного оказания медицинской помощи по оживлению организма. Последнее условие является обязательным, поэтому, при обычных условиях, состояние клинической смерти неминуемо ведет к смерти.
Необходимость выделения данного термина
Сам термин является относительно молодым - не более 60-ти лет. Его выделение связанно с прорывом в медицине терминальных (пограничных между жизнью и смертью) состояниях. А особенно, с развитием реанимации , как самостоятельной науки.
Дело в том, что медицине нужны были, боле-менее, четкие временные рамки, когда можно проводить реанимационные мероприятия.
Механизмы развития клинической смерти
В основе этого состояния лежат только два механизма:
- остановка дыхания.
- остановка сердечной деятельности.
Оба они являются жизненно необходимыми и взаимозависимыми. То есть, развитие одного, обязательно влечет развитие другого. Вся разница лишь в том, с какого механизма начинается развитие клинической смерти.
Признаки клинической смерти
Не зависимо от причины развития данного состояния, при нем должно быть сочетание трех симптомов.
- кома - отсутствие сознания.
- апноэ - отсутствия дыхания.
- асистолия - отсутствие фиксируемой эффективной сердечной деятельности.
Причем, в последнем случае, обязательным является неэффективность сердечной деятельности, а применение термина "асистолия", в буквальном смысле слова, переводиться как прекращение сокращения сердца, во многом продиктовано тем, что часто судить о работе сердца приходиться по пульсу и его тонам. Хотя, в современном понимании, сюда входят и другие состояния, при которых может быть зафиксирована активность сердца, но которая не обеспечивает адекватного кровоснабжения, даже в головном мозге. К таким состояниям относятся: электромеханическая диссоциация, фибрилляция и мерцание желудочков.
К тому же, все эти состояния могут быть распознаны только при специальном исследований. Для реаниматолога же, более важно наличие неэффективности сердечной деятельности.
Продолжительность периода клинической смерти
Средним временем, при котором состояние глубокого угнетения "жизненных" функций еще имеет обратимый характер, составляет около 3-4 минут. Очень редко, период клинической смерти может быть до 6 минут. Но здесь необходимо оговориться - это возможно только в случае изначального замедления темпов общего метаболизма. Например, при общем переохлождении организма, наблюдались случаи его оживления спустя 6-8, и даже 10-15 минут от момента наступления клинической смерти.
Основные процессы, происходящие в состоянии клинической смерти
Начиная с момента прекращения кровообращения, метаболизм клеток не останавливается еще в течении 2-3 минут - все зависит от изначальной его интенсивности. Но постепенно происходит накопление продуктов метаболизма из-за отсутствия их утилизации через кровь. Со временем, продукты "засоряют" всю клетку, что вызывает остановку метаболизма. А затем, происходит ее гибель в результате токсичного действия этих продуктов.
Но для разных видов клеток, существует разное время от остановки кровообращения до остановки метаболизма. Например, клетки головного мозга сохраняют свою активность практически круглосуточно, поэтому их уровень метаболизма очень высок. Это значит, что они очень чувствительны к прекращению кровообращения. С другой стороны - клетки подкожно-жировой клетчатки имеют меньшую степень интенсивности своей работы, а значит и менее интенсивный метаболизм. В результате, накопление вредных продуктов метаболизма идет медленнее, значит время, которое клетка может выдержать в отсутствии кровоснабжения будет несколько больше - порядка 4-5 минут.
"Человек смертен, но основная его беда в том, что он смертен внезапно", – эти слова, вложенные Булгаковым в уста Воланда, прекрасно описывают ощущения большинства людей. Наверное, не существует человека, который бы не боялся смерти. Но наряду с большой смертью существует смерть маленькая – клиническая. Что это такое, почему люди, пережившие клиническую смерть, часто видят божественный свет и не есть ли это отложенный путь в рай – в материале сайт.
Клиническая смерть с точки зрения медицины
Проблемы изучения клинической смерти как пограничного состояния между жизнью и смертью остаются одними из важнейших в современной медицине. Разгадка множества ее тайн трудна еще и потому, что многие люди, пережившие клиническую смерть, не восстанавливаются до конца, а больше половины пациентов с подобным состоянием не удается реанимировать, и они погибают уже по-настоящему – биологически.
Итак, клиническая смерть – это состояние, сопровождающееся остановкой сердечной деятельности, или асистолией (состояние, при котором прекращают сокращаться сначала различные отделы сердца, а затем наступает остановка сердца), остановкой дыхания и глубокой, или запредельной, мозговой комой. С первыми двумя пунктами все понятно, а про кому стоит объяснить подробнее. Обычно врачи в России пользуются так называемой шкалой Глазго. По 15-балльной системе оценивается реакция открывания глаз, а также двигательные и речевые реакции. 15 баллов по этой шкале соответствуют ясному сознанию, а минимальный балл – 3, когда мозг не реагирует на любые виды внешнего воздействия, соответствует запредельной коме.
После остановки дыхания и сердечной деятельности человек умирает не сразу. Практически мгновенно отключается сознание, потому что мозг не получает кислорода и наступает его кислородное голодание. Но тем не менее в короткий период времени, от трех до шести минут, его еще можно спасти. Примерно через три минуты после остановки дыхания начинается гибель клеток в коре головного мозга, так называемая декортикация. Кора головного мозга отвечает за высшую нервную деятельность и после декортикации реанимационные мероприятия хоть и могут пройти успешно, но человек может быть обречен на вегетативное существование.
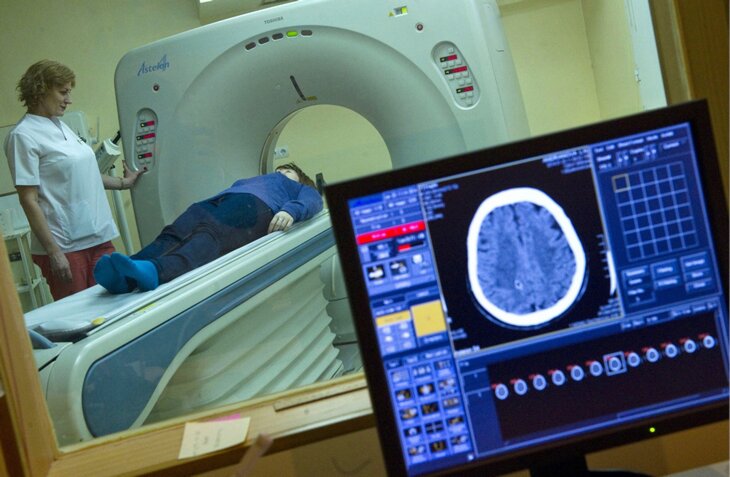
Еще через несколько минут начинают гибнуть клетки других отделов головного мозга – в таламусе, гиппокампе, больших полушариях мозга. Состояние, при котором все отделы головного мозга лишились работоспособных нейронов, называется децеребрацией и фактически соответствует понятию биологической смерти. То есть оживление людей после децеребрации в принципе возможно, но человек будет обречен до конца жизни долго находиться на искусственной вентиляции легких и других поддерживающих существование процедурах.
Дело в том, что витальные (жизненно важные – сайт) центры располагаются в продолговатом мозгу, который регулирует дыхание, сердцебиение, сердечно-сосудистый тонус, а также безусловные рефлексы вроде чихания. При кислородном голодании продолговатый мозг, фактически являющийся продолжением спинного, гибнет одним из последних отделов мозга. Однако несмотря на то, что витальные центры могут быть не повреждены, к тому моменту уже наступит декортикация, делающая невозможной возвращение к нормальной жизни.
Другие органы человека, такие как сердце, легкие, печень и почки, могут обходиться без кислорода намного дольше. Поэтому не стоит удивляться пересадке, например, почек, взятых от пациента с уже погибшим мозгом. Несмотря на смерть мозга, почки еще некоторое время находятся в рабочем состоянии. А мышцы и клетки кишечника живут без кислорода на протяжении шести часов.
В настоящее время разработаны методы, которые позволяют увеличить продолжительность клинической смерти до двух часов. Такой эффект достигается при помощи гипотермии, то есть искусственного охлаждения организма.

Как правило (если, конечно, дело происходит не в клинике под наблюдением врачей), достаточно трудно определить, когда именно произошла остановка сердца. По действующим нормативам врачи обязаны проводить реанимационные мероприятия: массаж сердца, искусственное дыхание в течение 30 минут от начала. Если за это время реанимировать больного не удалось, то констатируется биологическая смерть.
Впрочем, существует несколько признаков биологической смерти, которые появляются уже через 10–15 минут после гибели мозга. Сначала появляется симптом Белоглазова (при надавливании на глазное яблоко зрачок становится похож на кошачий), а затем высыхает роговица глаз. При наличии этих симптомов реанимацию не проводят.
Сколько людей благополучно переживают клиническую смерть
Может показаться, что большинство людей, оказывающихся в состоянии клинической смерти, благополучно из нее выходят. Однако это не так, лишь три-четыре процента пациентов удается реанимировать, после чего они возвращаются к нормальной жизни и не страдают какими-либо нарушениями психики или утратой функций организма.
Еще шесть-семь процентов пациентов, будучи реанимированными, тем не менее не восстанавливаются до конца, страдают различными поражениями головного мозга. Подавляющее большинство пациентов погибает.
Такая печальная статистика во многом обусловлена двумя причинами. Первая из них – клиническая смерть может возникнуть не под наблюдением врачей, а, например, на даче, откуда до ближайшей больницы как минимум полчаса езды. В таком случае медики приедут тогда, когда спасти человека уже будет невозможно. Иногда невозможно своевременно провести дефибрилляцию при возникновении фибрилляции желудочков сердца.
Второй причиной остается характер поражений организма при клинической смерти. Если речь идет о массивной кровопотере, реанимационные мероприятия практически всегда оказываются безуспешными. То же самое касается и критического поражения миокарда при инфаркте.
Например, если у человека в результате закупорки одной из коронарных артерий поражено более 40 процентов миокарда, смертельный исход неизбежен, потому что без сердечных мышц организм не живет, какие бы реанимационные мероприятия при этом ни проводились.
Таким образом, повысить выживаемость при клинической смерти можно в основном за счет оснащения дефибрилляторами мест скопления людей, а также организацией летучих бригад скорой в труднодоступных районах.
Клиническая смерть для пациентов
Если клиническая смерть для врачей является неотложным состоянием, при котором необходимо срочно прибегнуть к реанимационным мероприятиям, то для пациентов она зачастую представляется дорогой в светлый мир. Многие люди, пережившие клиническую смерть, рассказывали о том, что видели свет в конце туннеля, кто-то встречался со своими давно умершими родственниками, иные смотрели на землю с высоты птичьего полета.
"У меня был свет (да, знаю как это звучит), и я как бы со стороны все видела. Было блаженство, что ли. Никакой боли впервые за столько времени. А после клинической смерти возникло такое ощущение, что я жила какой-то чужой жизнью и сейчас просто скольжу обратно в свою шкуру, свою жизнь – единственную, в которой мне удобно. Она немного жмет, но это приятная теснота, как потертая пара джинсов, которые носишь годами", – говорит Лидия, одна из пациенток, которая перенесла клиническую смерть.
Именно эта особенность клинической смерти, ее способность вызывать яркие образы, до сих пор служит предметом многочисленных споров. С чисто научной точки зрения происходящее описывается довольно просто: возникает гипоксия мозга, что ведет к галлюцинациям при фактическом отсутствии сознания. Какие именно образы возникают у человека в этом состоянии – вопрос строго индивидуальный. Механизм возникновения галлюцинаций пока окончательно не выяснен.
Одно время была очень популярна эндорфинная теория. Согласно ей, большая часть того, что люди чувствуют при клинической смерти, может быть приписана выбросу эндорфинов из-за чрезвычайного напряжения. Поскольку эндорфины отвечают за получение удовольствия, а в частности даже за оргазм, нетрудно догадаться, что многие люди, пережившие клиническую смерть, считали после нее обычную жизнь лишь обременительной рутиной. Однако в последние годы эта теория была развенчана, потому что исследователи не нашли доказательств того, что при клинической смерти выделяются эндорфины.
Есть и религиозная точка зрения. Как, впрочем, и в любых случаях, которые необъяснимы с позиций современной науки. Многие люди (среди них есть и ученые) склонны считать, что после смерти человек попадает в рай или ад, а галлюцинации, которые видели пережившие клиническую смерть, лишь доказательство того, что ад или рай существуют, как и загробная жизнь вообще. Давать какую-либо оценку этим взглядам крайне затруднительно.
Тем не менее далеко не все люди испытывали райское блаженство при клинической смерти.
"Перенес клиническую смерть два раза меньше чем за один месяц. Ничего не видел. Когда вернули, я понял, что был нигде, в небытии. Ничего там у меня не было. Сделал выводы, что там освобождаешься от всего путем полной потери себя, наверное, вместе с душой. Теперь смерть меня не очень волнует, но жизни радуюсь", – приводит свой опыт бухгалтер Андрей.
В целом исследования показали, что в момент человеческой смерти организм незначительно теряет в весе (буквально несколько граммов). Приверженцы религий поспешили заверить человечество в том, что в этот момент от человеческого тела отделяется душа. Однако научный подход гласит, что вес человеческого тела изменяется из-за происходящих в момент смерти в мозгу химических процессов.
Мнение врача
Современные стандарты предписывают проводить реанимацию в течение 30 минут после последнего сердцебиения. Реанимация прекращается при гибели мозга человека, а именно на регистрации на ЭЭГ. Мне лично доводилось один раз успешно реанимировать пациента, у которого остановилось сердце. На мой взгляд, рассказы людей, перенесших клиническую смерть, в большинстве случаев являются мифом или выдумкой. Я ни разу не слышал таких рассказов от пациентов нашего лечебного учреждения. Равно как таких рассказов не было и от коллег.
Тем более, люди склонны называть клинической смертью совсем другие состояния. Возможно, люди, которые якобы перенесли ее, на самом деле не умирали, у них просто было синкопальное состояние, то есть обморок.
Основной причиной, которая приводит к клинической смерти (как и, собственно, к смерти вообще) остаются сердечно-сосудистые заболевания. Вообще говоря, такой статистики не ведется, но надо четко понимать, что сначала наступает клиническая смерть, а затем уже биологическая. Поскольку первое место по смертности в России занимают болезни сердца и сосудов, то логично предположить, что именно они чаще всего приводят к клинической смерти.
Дмитрий Елецков
анестезиолог-реаниматолог, Волгоград
Так или иначе, феномен переживаний при клинической смерти заслуживает тщательного изучения. И ученым приходится довольно трудно, ведь помимо того, что необходимо установить, какие именно химические процессы в мозгу приводят к появлению тех или иных галлюцинаций, необходимо еще и отличать правду от выдумки.
Человеческий организм порой проявляет поразительные чудеса надёжности и успешно противостоит самым тяжёлым испытаниям. В данном случае имеется в виду клиническая смерть, а затем возвращение к нормальной жизнедеятельности. Под клинической смертью понимается промежуток времени, когда кровь уже не поступает в жизненно важные органы, но те ещё продолжают функционировать . Если их вновь обеспечить притоком крови, то они начнут нормально работать. Этот интервал между жизнью и смертью продолжается обычно 4-6 минут. Затем начинаются необратимые процессы распада, и организм перестаёт существовать.
Пережившие клиническую смерть люди частенько рассказывают удивительные вещи, свидетелями которых они становятся в этот короткий 5-минутный интервал времени. Но мы не будем рассматривать подобные повествования, а поговорим о поразительных возможностях мозга и других органов, которые смогли противостоять наступающей смерти и обрести вторую жизнь.
Поразительная история случилась в Норвегии в 1973 году. Вегард Слеттемуен - мальчик 5 лет - играл на льду реки на окраине города Лиллестрема. Внезапно лёд треснул, и ребёнок скрылся под водой. Лишь через 40 минут аквалангисты достали тело. Сердце не билось, но врачи всё же попытались вернуть малыша к жизни. В течение 20 минут ему делали искусственное дыхание и массаж сердца. Когда уже всякая надежда пропала, ребёнок начал подавать признаки жизни.
В течение 2-х суток Вегард был без сознания, а затем неожиданно открыл глаза и спросил: "А где мои очки?" Он находился в состоянии между жизнь и смертью целый час. Но у него не наступили необратимые нарушения в головном мозге. Врачи этот поразительный феномен объяснили резким переохлаждением организма в воде. Её температура не превышала 3-х градусов по Цельсию, и организм малыша просто замедлил все процессы жизнедеятельности. Но здесь ещё нужно отметить мужество и ответственность врачей. Ведь они могли сразу констатировать смерть, узнав, что малыш 40 минут провёл под водой. Однако они делали невозможное и в результате спасли жизнь маленькому человеку.
Ещё более удивительная история случилась в 1975 году с японским шофёром Масару Сайто. Он "крутил баранку" на рефрижераторе и в злополучный для себя день приехал в Токио из Сидзуоки. Погода стояла жаркая, и водитель решил немного отдохнуть после долгой поездки. Убежищем от зноя Масару выбрал кузов своей холодильной машины. Он бросил на пол матрас, прилёг на него, и приятная прохлада окутала всё тело.
В конце дня, когда уже начало темнеть, люди обратили внимание на одиноко стоящую машину. Открыли холодильную камеру и обомлели. В ней лежал "замороженный" шофёр. Внутренний термометр показывал температуру минус 10 градусов по Цельсию. Тело бедняги срочно доставили в ближайшую клинику. Врачи несколько часов пытались вернуть к жизни замороженного человека и, в конце концов, это им удалось.
Позднее выяснилось, что любитель прохлады отравился газом, который выделялся при таянии сухого льда. А затем неподвижное тело "заморозилось". Жизнь шофёру спасло то, что в холодильнике было повышенное содержание углекислого газа, который выделялся при испарении сухого льда, и пониженное содержание кислорода. Он расходовался всё время, пока шофёр дышал.
Опыты на животных показали, что в таких условиях живой организм практически безболезненно способен переносить длительное глубокое охлаждение. При этом температура тела может держаться на отметке 5-7 градусов по Цельсию. Сопровождается подобное состояние параличом дыхания и остановкой сердца. Иными словами, наступает клиническая смерть. Однако при правильном использовании определённых методов оживления организм полностью восстанавливает все свои функции.
Таким образом, пережившие клиническую смерть люди вовсе не являются какими-то униками. Это обычные граждане, попавшие в благоприятные условия. Вегарду и Масару повезло, но не нужно сбрасывать со счетов и упорство врачей. Они делали всё возможное, чтобы вернуть к полноценной жизни самый нежизнеспособный орган - мозг человека .
Сердце можно оживить и через 10 часов, а вот кора головного мозга умирает через 6 минут после прекращения подачи крови . В 1902 году учёный А. Кулябко оживил сердце ребёнка, умершего от воспаления лёгких за 24 часа до этого. Через 50 лет Ф. Андреев продлил срок до 96 часов. Он прогонял через сердце специальный питательный раствор, который по своему химическому составу был близок к крови.

Поразительный случай возвращения из объятий смерти произошёл в Болгарии в 1971 году. В Софийском институте повышения квалификации медперсонала произошла трагедия. Медицинская сестра кипятила хирургические инструменты и одновременно прикоснулась одной рукой к стерилизатору, а другой к водопроводному крану. Видимо стерилизатор не был заземлён или занулён, потому что ток прошёл через девушку. Наступила мгновенная смерть.
Прошло 10 минут, и в комнату заглянул врач, так как он ждал инструменты. После этого началась борьба за человеческую жизнь. У пострадавшей поддерживают искусственное дыхание, вскрывают сердечную область. Хирург берёт в руки сердце и начинает делать ему массаж. Проходят минуты, но результатов никаких. Однако врачи не отступают. Лишь через 1 час 25 минут сердце начинает подавать признаки жизни. Но мышца трепещет, вместо того, чтобы сокращаться. Тогда используют электрический дефибриллятор. И, наконец, медсестра делает первый вздох.
Жизнь вернулась в тело женщины. Но врачи вполне обосновано опасались за рассудок несчастной. Ведь ни для кого не секрет, что люди, пережившие клиническую смерть, иногда получают целый букет нарушений мозговой деятельности. В данном случае врачи ожидали что-то подобное, ведь медсестра пролежала в полном одиночестве целых 10 минут, пока её не обнаружил врач.
Опасения эскулапов оказались не напрасными. Лишь на 3-й день после трагедии у ожившей появились первые признаки сознания. Прошло ещё несколько дней, и она заговорила. Но не на родном болгарском языке, а на испанском, который никогда не знала. Позже выяснилось, что в гимназии пострадавшая учила этот язык. Мозг почему-то вытащил именно его из глубин подсознания. Но через пару недель женщина перешла на родной болгарский. Вскоре она поправилась и вернулась к нормальной жизни.
Этот пример лишний раз подтвердил, что человеческий организм обладает огромным запасом прочности. Доказательством тому служат пережившие клиническую смерть люди. Но они никогда бы не смогли оказаться вновь в мире живых, если бы врачи не проявляли поразительную самоотверженность и упорство. Выносливость и сопротивляемость негативным внешним факторам должны опираться на мужество людей в белых халатах. Только в этом случае возможен положительный результат и победа над смертью.
Клинической смертью называют состояние человека, при котором наблюдается отсутствие признаков жизни. В данном случае ткани и органы остаются живыми.
Клиническая смерть является обратимым состоянием и при своевременном предоставлении медицинской помощи пациента можно вернуть к жизни.
Наступление клинической смерти наблюдается после того, как в организме человека прекращается , останавливается дыхание и пульс. В этот период еще не развиваются некротические изменения в тканях.
Длительность такого состояния в среднем составляет 3-6 минут. В этот период отделами мозга производится сохранение своей жизнеспособности. Своевременное проведение реанимационных процедур является гарантией возвращения пациента к жизни.
Существует два этапа смерти, при которых предоставляется возможность возврата пациента к жизни.
На первом этапе клинической смерти наблюдается появление нарушений в . В данный период к клеткам мозга не поступает кислород, но внутренние органы остаются жизнеспособными. Первый этап клинической смерти длиться от 3 до 5 минут. При затягивании процесса еще на несколько минут процесс возврата человека к жизни значительно усложняется.
При несвоевременно предоставленной помощи клетки головного мозга погибают.
Длительность второго этапа составляет около 10 минут. В это время наблюдают гипоксию или аноксию клеток, что приводит к замедленным процессам верхнего отдела головного мозга. В это время необходимо своевременно и правильно провести реанимационные процедуры. В противном случае по истечению 10 минут будет наблюдаться появление биологической .
Симптоматика патологии
При появлении клинической смерти у пациента наблюдаются соответствующие симптомы, которые проявляются в виде:
- Полной потери сознания
- Остановки кровообращения
- Отсутствия рефлексов

Основной признак клинической смерти — отсутствие рефлексов
У пациентов при появлении клинической смерти отсутствует . Местом его определения является сонная или бедренная артерии. Сердцебиение у пациента прослушивается. Дыхание больного является достаточно слабым. Его можно определить только по движению грудной клетки. Кожные покровы человека при наступлении клинической смерти становятся чрезмерно бледными. Зрачки у пациентов расширяются. При этом реакция на свет отсутствует.
Клиническая смерть характеризуется наличием ярко выраженных признаков. При появлении первых из них пациенту необходимо предоставить соответствующую медицинскую помощь.
Реанимационные процедуры
Реанимация пациента при клинической смерти требует проведения непрямого сердца.
Для этого необходимо на область сердца поставить руки таким образом, чтобы пальцы не касались ребер. В период проведения массажа необходимо следить за тем, чтобы руки в локтях не сгибались.
Проведение массажа осуществляется методом продавливания грудины на 4-5 сантиметров. Второму человеку необходимо проложить пальцы на сонную артерию, что позволит отслеживать эффективность проведения процедуры.

В некоторых случаях в период проведения непрямого массажа сердца наблюдается перелом ребра. Это свидетельствует об эффективности процедуры. В данном случае реанимационные мероприятия продолжаются, только максимально осторожно.
В период проведения процедуры необходимо останавливаться на 10 секунд с интервалом в несколько минут. Реанимационные мероприятия требуют постоянного отслеживания пульса и дыхания человека.
На сегодняшний день существуют медикаменты, с помощью которых производится повышение реанимационных процедур.
Самым эффективным и доступным лекарством является . Использовать препарат можно по истечению 3-5 минут после начала реанимационных процедур. Если за это время работа сердца не наблюдается, то пациенту осуществляется введение 1 миллилитра Адреналина в мягкие ткани под язык. Раствор Адреналина вводится шприцом.
Введение лекарства под язык необходимо для того, чтобы его действующие компоненты дошли до сердца в максимально короткие сроки. Если возникает необходимость, то после оживления человека осуществляется введение обезболивающего лекарства – .
Клиническая смерть является достаточно тяжелым состоянием человека и требует профессионального предоставления медицинской помощи.
При своевременном проведении реанимационных процедур можно не только вернуть человека к жизни, но и устранить возможность появления разнообразных негативных эффектов.
О клинической смерти больше — на видео:
Понравилось? Лайкни и сохрани у себя на страничке!
Смотрите также:
Еще по этой теме
Прошу Вас ПОМОЧЬ и разобраться в трагически сложившиеся ситуации. (Извините, ниже я опишу ситуацию подробно, прошу не остаться равнодушным и ПОМОЧЬ НАМ). 22 сентября, моя дочь Арина была сбита автомобилем на пешеходном переходе, в Кемеровской области г. Прокопьевске в 19:30. Находилась на интенсивном лечение в ГБУЗ КО ОКОХБВЛ г. Прокопьевска до 25.09.2017.
25.09.2017 бригадой Санитарной авиации переведена для дальнейшего лечения РАО ГАУЗ КО ОДКБ Г. Кемерово, ул.Ворошилова,21., с ДИАГНОЗОМ Автодорожная травма. Политравма. Тяжелая Закрытая черепно-мозговая травма. Ушиб головного мозга тяжелой степени. Внутрижелудочковое кровоизлияние. Субарахноидальное кровоизлияние. Ушиб лобной, теменной долей слева. Ушиб почек. Ушиб правого голеностопного сустава. Ушибы ссадины мягких тканей лица. Была под искусственным вентилированием легких.
Неврологический статус при поступлении: Уровень сознания кома 1. Медикоментозноседатирована во время транспорта. Фотореакция удовлетворительная. Сухожильные рефлексы оживлены. Патологические рефлексы не вызываются реагирует на санацию.
27.09.2017 в реанимации была переведена на самостоятельное дыхание. 05.10.2017 была переведена в отделение нейрохирургии вместе с папой Третьяковым Александром Сергеевичем(мной).(Врач Черкашин А.В.) В отделение мы начали потихоньку восстанавливаться, динамика у нас была хорошая (со слов доктора Черкашина А.В). 10.10.2017 у дочери (Арины) убрали ”зонт” . Арина начала самостоятельно кушать, пробовать вставать на ноги, присаживаться с моей помощью, с каждым днем у нас улучшалась динамика, начала меня понимать, узнавать, слышать меня, стали ходить под ручки по коридору по палате, головку держали, поднимались за ручки из положения лежа стала меня понимать поворачивать голову, поднимать ручку, ножку. Не разговаривала, не издавала ни каких звуков, кроме хрипов и свистов, дыхание оставалось трудным с хрипами.
12.10.2017 кашель с хрипами, то откашливались то нет, проблема с дыханием усугублялась, я обратился к лечащему врачу Черкашина А.В по этому поводу он ответил, что это откашливается после искусственного вентилирования легких и что это нормально (доп.обследований НЕ назначил), вечером я обратился к медсестре, она сказала что хлопайте по спинки. Утром (13.10.2017) я обратился к лечащему врачу (Черкашину А.В.) снова по поводу плохого дыхания дочери (что у дочери плохое дыхание и что заметно, что ей не хватает кислорода) так как состояние дочери стало ухудшаться, на что доктор Черкашин А.В. ответил, что вызовет педиатра, но педиатр в этот день так и не пришел, утром я обратился снова к дежурному врачу, далее к медсестрам, но к нам так и, ни кто не пришел.
Вечером 14.10.2017 дочери стало совсем трудно дышать Арина начала задыхаться, я еще раз обратился к врачу в кабинет, она сказала что вызовет педиатра, через несколько минут я еще раз подошел к ней она сказала что вызвала дежурного педиатра, как освободится, подойдет через минут 10-15 пришел педиатр послушал, сразу сделали ингаляцию с мед. препаратом «бердуал» и «пульмикорт» состояние улучшилось мы пошли сделали снимок флюрографию перед сном часов 23:30 Арине (по указанию доктора) еще раз сделали ингаляцию с мед. препаратом «бердуал» и «пульмикорт» ,ей стало немного легче дышать и она уснула.
Все эти дни (ЕЖЕДНЕВНО) я ТВЕРДИЛ докторам и медсестрам что у дочери проблемы с дыханием, указывал чтоб обратили внимание на кашель, хрипы и плохое дыхание. На все мои НЕОДНОКРАТНЫЕ жалобы, просьбы, МОЛЬБЫ к докторам, мне отвечали это следствие искусственной вентиляции легких и что ЭТО НОРМАЛЬНОЕ ЯВЛЕНИЕ ребенок идет на поправку (при этом ни каких доп. обследований не проводили). Я твердил постоянно всем докторам, которые к нам приходили на обход, что мы часто раньше болели с 2 лет абструктивный бронхит. (амбулаторная карта с поликлиники к которой Арина была прикреплена, находилась всегда у врачей), принимали антибиотики, больше ничего доченьке не помогало.
Утром 15.10.17 у Арины взяли кровь и назначили продолжить ингаляцию с препаратом «бердуал» и «пульмикорт» 3 раза в день, доченьке со слов врачей стало лучше.
16.10.17 нам отменили ингаляции с препаратами бердуал и пульмикорт, и назначили ингаляции с физраствором. В этот же день нам сказал доктор (Черкашин А.В), что нас переводят 18.10.2017 в отделение неврологии в РАО ГАУЗ КО ОДКБ в психоневрологический стационар ул.Марковца 14 А т.к. у вас очень хорошая динамика операция вам не требуется и не потребуется. Хочу добавить что в нейрохирургии мы стали ходить под ручки по коридору по палате, головку держали, поднимались за ручки из положения лежа стала меня понимать поворачивать головку, поднимать ручку, ножку. Не разговаривала не издавала не каких звуков.
18.10.2017 нас переводят в неврологию, где я свои жалобы (по поводу плохого дыхания и сильного кашля) продолжал говорить докторам, потому что состояние с каждым днем стало ухудшаться, у доченьки появилась слабость, она начала отказываться от еды, резко снизилась двигательная активность, перестала ходить (раньше я мог ее придерживать за ручки), дыхание становилось все хуже и хуже участились приступы удушья (В ЭТИ МОМЕНТЫ Я УМОЛЯЛ СЛЕЗНО ДОКТОРОВ И ВЕСЬ МЕД,ПЕРСОНАЛ_ПОМОГИТЕ ПОЖАЛУЙСТА-У РЕБЕНКА РЕЗКО УХУДШАЕТСЯ ЗДОРОВЬЕ-ПРОШУ ОБРАТИТЕ НА МОЮ МАЛЫШЕЧКУ ВНИМАНИЕ-что было видно и не вооруженным взглядом (было заметно даже не медику, а простому человеку), появилась тяжелое дыхание с сильными хрипами, появился свист при дыхании. 20.10.2017 в ответ на мои жалобы, просьбы и МОЛЬБЫ сделали санацию, взяли анализы и вызвали педиатра. Педиатр послушала и сказала что легкие чистые, это нормальное явление после ивс.
Вечером 20.10.2017 в 23.20 я обратил внимание, что моя доченька, резко завертелась, начала задыхаться (пыталась «схватить» воздух ротиком), Арина начала дергаться, изгибаться, начались судороги, губа сразу же посинела.
Я стал звать на помощь, совместными усилиями начали реанимировать, подключили баллон с кислородом мед.персонал поставил (какие то) уколы, доча не реагировала, мы вызвали бригаду реанимации. Бригада приехала через 35 минут без проблесковых маячков и звуковых сигналов , на улицы их встречал мед.персонал, т.к.бригада скорой помощи не знало место расположение данного стационара. Приехав к стационару,бригада не торопилась, шли в развалку. Померили кислород в крови, уточнили какие были сделаны уколы и в каком объеме, ввели катетер и все. Больше никаких действий с их стороны не совершалось. Далее погрузили ребенка на носилки, я ускорился, на что мне сказали надо идти тише. Погрузив ребенка в машину скорой помощи, одели на нее кислородную маску, но подключить ее не удалось, так как не было соответствующего приспособления,и мы поехали так (т.е без кислородной маски). У меня началась истерика, так как ребенок не дышал, случилась остановка сердца и тогда врач скорой помощи поторопил водителя.
Побежали к реанимации, где нас ждали врачи, передав ребенка врачам, скорая уехала. Я остался ждать, через час вышла ко мне врач и сказала, что была клиническая смерть (на почве кислородного голодания), в реанимации сердце удалось завести только на 10-й минуте, у дочери была очень сильная гипоксия. Ребенок сейчас находится в крайне-тяжелом состоянии, КТ показало, что у нее стеноз трахеи, ребенок между жизнью и смертью.
УМОЛЯЕМ, СЛЕЗНО ПРОСИМ Вас НА КОЛЕНЯХ, ПОЖАЛУЙСТАААА, просим Вас взять под личный контроль вернуть к нормальной жизни нашу дочь Арину (она ведь еще совсем маленькая, только в первый класс школы начала ходить и тут такое случилось), помочь в ее лечении, восстановлении, реабилитации. Очень Вас просим ПОМОГИТЕ, может нас переведете в другую клинику, либо другой город, к высококлассным специалистам, которые помогут нам в нашей тяжелой ситуации. Извините за беспокойство, но КРОМЕ ВАС НАМ (простой молодой семье из маленького городка) ОБРАТИТЬСЯ НЕ К КОМУ. Вы стольким деткам помогли, ПРОСИМ ВАС НЕ ОСТАНЬТЕСЬ РАВНОДУШНЫМИ и к НАМ.
ЗАРАНЕЕ ВАМ БЛАГОДАРНЫ!
С уважением семья Третьяковых.
PS : Ну, а в дальнейшем просим (на Ваше усмотрение) разобраться, найти виновных в сложившейся ситуации и привлечь к ответственности, может к другим ребятишкам будет побольше должного внимания.
А теперь угадайте, где находится ребенок. До сих пор в реанимационном отделении. Была попытка перевести оттуда, но потом снова увозили в реанимацию.
Отец Арины рассказал о текущей ситуации: "Температура сейчас у ребенка 38 градусов, как что будет дальше врачи не говорят ничего. Повреждения головного мозга после клинической смерти есть, а вот какие клетки еще не известно. Два дня назад собирали консилиум, я задал вопрос - кто виноват в сложившейся ситуации? Главный хирург сказал, что в данный момент вам никто не ответит на данный вопрос. Он говорит, сложилось так, первый случай за 40 лет. Они все так говорят. Говорят, что созвонились с областной взрослой больницей, у них такое практикуется, а у нас первый случай. Сложилась трагическая ситуация, но ответственность никто на себя принимать не хочет. На консилиуме одно сказали, потом другое.
Я врачей будил ночью, если у Арины температура менялась даже на 1 градус. Не спал всю ночь. На следующий день ее перевели снова в реанимацию. Сегодня я приехал, врачи говорят, надо вам учиться санировать, но я же не врач, у меня нет образования специализированного, я опасаюсь за жизнь своего ребенка. Я там, конечно, на эмоциях высказал, потом извинился, но они продолжают говорить, что мне надо учиться, мол, во врачебной помощи она не нуждается, надо учиться ухаживать за ребенком самому в палате. Я им говорю, вы же можете потом сказать, что я виноват в чем то. Врачи каждый перекладывает ответственность на другого, например, реаниматолог говорит, что не несет ответственности за то, что происходит в нейрохирургии, и я сам не могу понять, кого слушать. Один говорит одно, другой другое.
Но хочется сказать отдельное спасибо двум врачам, Петровой Евгении Олеговне и Донсковой Екатерине, они спасли ребенка в тот момент, когда у ребенка остановилось сердце. "
Родителями написаны и направлены обращения в разные государственные органы. Папа и мама Арины сказали, что будут идти до конца, а мы их с вами поддержим.
С уважением,
Учватов Максим

Продолжение следует...


