Удаление бляшки из сонной артерии через пах. Виды операций для удаления холестериновых бляшек из сосудов
Атеросклероз сосудов представляет собой опасную патологию, которая может проявиться у любого человека, независимо от пола и возраста. Безусловно, склонность к проявлению симптомов болезни может быть заложена генетически, но чаще всего сам человек, собственным образом жизни создает определенные условия для успешного развития болезни.
Медикаментозная терапия и другие щадящие методики не всегда отличается эффективностью и тогда последним шансом для возвращения к обычной жизни становиться операция на холестериновые бляшки. Существует несколько распространенных методик хирургического воздействия, все они имеют свои преимущества и недостатки. Для подбора наиболее приемлемого способа нужно пройти обследование, оценить объемы и локализацию вредоносных отложений.
Снабжение сосудов головного мозга кровью – достаточно сложный процесс. Нередко проявляются некоторые помехи, мешающие нормальному току крови. Наиболее распространенной причиной такого нарушения является образование холестериновых бляшек, такое проявление в медицине называют атеросклерозом. Если просвет между сосудами сужен незначительно применяют безоперационные методики: коррекция питания в комплексе с медикаментозным воздействием. Тем не менее, наиболее надежным и быстрым способом улучшения самочувствия пациента является хирургический метод.
Виды вмешательств
Холестериновые бляшки представляют опасность для жизни человека в независимости от их размеров и локализации. Такое формирование, состоящие из липопротеидов низкой плотности постоянно растет и увеличивается в размерах, провоцируя сужение просвета между сосудами. Небольшое образование в течение некоторого времени стремительно трансформируется в тромб. От размеров подобного образования зависит исход жизни пациента, тяжелый и объемный тромб может быстро оборваться и отправится в некоторое «опасное для человека путешествие» по сосудам к сердцу. Обрыв тромба приведет к неизбежной смерти пациента, потому что основной орган не сможет совершить сокращение.

На начальных этапах развития болезни используются безоперационные методы, операция на холестериновые бляшки используется, когда патологический процесс заходит слишком далеко. Действие медикаментозных средств ориентировано на ускорение процессов синтеза липопротеидов высокой плотности и выведение плохого холестерина из организма. В случаях, когда сосуды слишком поражены, такая методика не используется, потому что ее эффективность не отслеживается.
Нормализовать состояние пациента поможет операция. В настоящее время современной медицине известно 4 способа избавления пациента от холестериновых формирований.
Среди перечня популярных методик, эффективность которых апробирована и подтверждена клинически, выделяют:
- ангиопластика;
- стентирование;
- шунтирование;
- эндартерэктомия.
Каждая из методик имеет собственные преимущества и недостатки, но определить целесообразность проведения операции по тому или иному методу определит врач после получения результатов лабораторных исследований и других предварительных процедур.
Обследование перед операцией
В обязательном порядке человек должен пройти дуплексное сканирование, которое поможет доктору определить четкие границы локализации холестериновых формирований. Это исследование позволяет оценить точную картину поражения, оценить степень поражения и увидеть особенности бляшки.
Внимание! К операции можно приступать только после всеобъемлющего обследования.
Требуются и другие диагностические мероприятия:
- анализ крови;
- анализ мочи;
- артериографию.
Операция на холестериновые бляшки не может быть сделана спонтанно, ей должна предшествовать тщательная диагностика.
В каких случаях операция необходима и запрещена
Эндартерэктомия – наиболее распространенный метод, применяемый при атеросклерозе. Оперативное вмешательство поможет существенно улучшить качество жизни пациента и его состояния, поможет предотвратить развитие инсульта, который может стать причиной летального исхода.
Факт! Именно оперативное вмешательство специалисты выделяют в качестве наиболее эффективного метода борьбы с атеросклерозом. Связано это в первую очередь с тем, что методики позволяют быстро улучшить состояние пациента и при этом редко провоцируют проявление побочных эффектов. Медикаментозная терапия не дает гарантий на полное выздоровление.
Среди широкого перечня показаний к проведению операции выделяют:
- стеноз артерии;
- стеноз сонной артерии (требует аортокоронарного шунтирования);
- прогрессирующий инсульт.
В некоторых случаях отложения липопротеидов низкой плотности на стенках сосудов не дают о себе знать. В таких случаях течение болезни определяют как бессимптомное. В таких случаях экстренное хирургическое вмешательство является необходимостью в случае, когда стеноз сонной артерии составляет более 65% на фоне нестабильности.
В некоторых случаях операцию следует проводить с особенной осторожностью или вовсе отказаться от ее применения. Например, под строгим запретом следующие состояния:
- перенесенный в течении 2 лет инфаркт;
- острая сердечная недостаточность;
- наличие злокачественных образований;
- гипертоническая болезнь 2 степени;
- болезнь Альцгеймера.
Вероятные осложнения
Во время проведения или после завершения вмешательства могут проявиться следующие осложнения:
- Существенное снижение показателей артериального давления на фоне уменьшения частоты сердечных сокращений. Операция в области сонной артерии может стать причиной развития брадикардии.
- Гипертония. Показатели артериального давления могут существенно повыситься во время или после проведения операции.
- Гематома в месте иссечения образуется крайне редко. Медицинская помощь требуется не чаще чем в 2% случаев.
- Инсульт. Подобное осложнение после удаления бляшек возникает крайне редко, исключительно в осложненных ситуациях.
- Присоединение инфекции. Причина может крыться в несоблюдении пациентом общих рекомендаций медиков.
- Дисфункция черепно-мозговых нервов. Наиболее опасное осложнение, которое приводит к полной или частичной инвалидизации пациента.
Риск проявления осложнений у пациентов, относящихся к следующим группам здоровья, повышен:
- сахарный диабет;
- труднодоступные атеросклеротические формирования;
- серьезные патологии сердечнососудистой системы;
- существенное сужение просвета между сосудами.
Удаление лазером бляшек в этом случае наиболее безопасный метод, который поможет избежать серьезных последствий.
Реабилитационный период
Длительность реабилитационного периода после удаления холестериновых бляшек составляет 2-3 недели. После возвращения домой из условий стационара пациент должен придерживаться строгих рекомендаций врача:
- прием назначенных лекарственных препаратов в четко определенных дозировках;
- для устранения боли в области раны можно принимать болеутоляющие препараты;
- привычную активность и возвращение на рабочее место возможно только после разрешения врача;
- запрещается управлять транспортными средствами;
- в течении 4-5 месяцев после проведения операции нужно избегать серьезных нагрузок;
- важно соблюдать рекомендации диетолога относительно питания и наладить режим потребления жидкости.

При проявлении нижеперечисленных симптомов нужно в срочном порядке обратиться к доктору:
- повышение температуры тела пациента может свидетельствовать о присоединении инфекции в месте надреза;
- при проявлении отечности или в случае открытия кровотечения;
- проявление отклонений в работе органов ЖКТ;
- нарушения в работе сердечнососудистой системы;
- гипергидроз;
- нарушение координации движений.
Отсутствие своевременной медицинской помощи может повлечь за собой проявление нежелательных последствий.
Удаление холестериновых бляшек хирургическим путем представляет собой сложную процедуру. Требующую ответственного подхода, но следует помнить о том, что эффективность метода в некоторых случаях позволяет сохранить жизнь пациента, когда медикаментозная терапия бессильна.
Операция на сонной артерии является самой тяжелой. Перед врачами стоит основная цель — избавить сонную артерию от атеросклеротической бляшки.
Такие бляшки значительно сужают просвет шейного сосуда и препятствуют нормальному кровообращению.
Когда показана хирургическая операция
Подобные операции назначаются пациентам, которым предварительно был поставлен диагноз — атеросклероз сонной артерии. Данный патологический процесс достаточно опасный для жизни человека. Нередко, когда несвоевременное лечение заканчивается инсультом.
Развитие патологического процесса заключается в том, что начинают закупориваться шейные сосуды атеросклеротическими образованиями. Такие образования могут вызвать ишемический инсульт.
Как же это происходит? В процессе закупоривания начинают образовываться кровяные шарики, которые продвигаются по направлению к головному мозгу. Как только кровяные шарики дойдут до назначенной цели, то сразу же перекрывается шейная артерия.
Развитие ишемического инсульта занимает 82% от всех других патологических процессов. К сожалению, пациенты с таким диагнозом часто становятся инвалидами или вовсе умирают. Когда атеросклеротическая бляшка значительно уменьшает артериальный просвет, то мозг перестает получать достаточное количество крови. Таким образом пациент не может жить полноценной жизнью.
Самым радикальным методом лечения является проведение каротидной эндартерэктомии. Таким образом атеросклеротическая бляшка полностью удаляется из просвета.
Если посмотреть медицинскую статистику, то можно заметить такую тенденцию, что при лечении сонной артерии лекарственными препаратами через два года инсульт случается у 28%, а если проводилась каротидная эндартерэктомия, то процент уменьшается до 8.
Виды хирургического вмешательства
Оперативное вмешательство на сонной артерии проводится путем:
- установки протеза в сонную артерию;
- каротидной эндартерэктомии. Дополнительно делается пластика заплатой;
- стентирования артерий;
- эверсионной каротидной эндартерэктомии.
Избавиться от атеросклеротической бляшки в сонной артерии можно путем различных методов оперативного вмешательства.
Выбор врачей основывается на видах реконструированных процессов и методике восстановительного процесса в сосудистых просветах. Врачи могут добраться до сонной артерии только одним путем, через разрез кожного покрова. Один разрез осуществляется в нижнем краю челюсти, а второй на внешней стороне ушной раковины. Направление разреза идет по переднему краю кивательной мышцы. Затем врачи аккуратно разрезают подкожную жировую клетчатку и шейную мышцу. Таким образом они, непосредственно, доходят до нужной артерии.
Возле сонной артерии находятся лицевые вены, врачи фиксируют их специальными зажимами. Когда врачи уже, практически, доберутся до сонной артерии, то они выделяют мягкие ткани с подъязычных нервов. Затем, подтягивают общие артерии таким же способом.
Чтобы выделить внутреннюю артерию нужно произвести минимальный контактинстумент с стенками артерии. Если повредить ее, то атеросклеротические бляшки и тромбоэмболия разнесутся по всем кровеносной системе.
Удаление внутренней стенки сонной артерии с пластикой
Данное оперативное вмешательство считается классикой. Ее применяют практически во всех случаях. В сонную артерию вводится гепарин, который пережимает наружный и внутренний его слой. Затем врачи проводят артериотомию, то есть разрезают артерию вдоль передней стенки. Разрез проделывается к артериальному просвету. Чтобы не допустить кислородное голодание в головном мозге, врачи вставляют специальную силиконовую трубку, которая вводится в артериальный просвет. Таким образом в мозг начинает поступать кровь во время проведения операции. для фиксации силиконовой трубки врачи используют специальные турникеты-держатели. Атеросклеротическую бляшку отделяют возле общей артерии по внешней ее оболочкой.
Как только врачам удастся выделить бляшку из артерии, то сразу пересекается ее конец. Участок не поврежденной артерии фиксируется специальной нитью. В конце оперативного вмешательства, место где проводилась операция промывается физраствором, таки образом удаляются частицы удаленного атеросклеротического образования. Если не очистить артерию от остатков атеросклеротической бляшки, то может начаться тромбообразование, а новообразовавшиеся тромбы могут попасть в головной мозг. В таком случае, у пациента случиться инсульт.
После того, как артерия будет подготовлена к пластике, врачи подбирают подходящий материал, который полность закроет отверстие. чаще всего для этого используются ксеноперикардовые материалы или синтетические заменители
Эверсионная каротидная эндартерэктомия
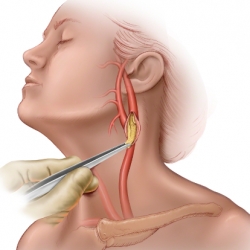 Такая операция проводится только после того, как врачи зафиксировали и уточнили все интраоперационные нарушения. Данная операция проводится только в том случае, когда у пациента диагностированы атеросклеротические бляшки маленького размера и не длинные. Максимальная длина не должна превышать двадцати миллиметров. Для врачей лучше проводить хирургическое вмешательство на артериях с маленьким изгибом. Очень редко, когда операция проводится пациентам с диагнозом — сахарный диабет. В таком случае атеросклеротические бляшки имеют большую протяженность. Чтобы попасть к общим артериям врачи проделывают такие же манипуляции, как и в предыдущем случае. на результат окончательной методики влияют:
Такая операция проводится только после того, как врачи зафиксировали и уточнили все интраоперационные нарушения. Данная операция проводится только в том случае, когда у пациента диагностированы атеросклеротические бляшки маленького размера и не длинные. Максимальная длина не должна превышать двадцати миллиметров. Для врачей лучше проводить хирургическое вмешательство на артериях с маленьким изгибом. Очень редко, когда операция проводится пациентам с диагнозом — сахарный диабет. В таком случае атеросклеротические бляшки имеют большую протяженность. Чтобы попасть к общим артериям врачи проделывают такие же манипуляции, как и в предыдущем случае. на результат окончательной методики влияют:
- проба на то, как отреагирует сонная артерия к пережатию;
- скорость кровяного потока по средней артерии мозга. такое исследование называется транскраниальной допплерографией.
Если результаты исследования окажутся положительными, то операцию можно проводить. при этом не обязательно шунтировать артерию. После того, как специалисты прижмут внешнюю, внутреннюю и общую артерию с помощью скальпеля, то можно иссекать конечный участок внутренней артерии. Во время всех хирургических манипуляций используемый прибор проходит по направлению вниз, категорически нельзя менять его направление.
В тот период, когда врач расслаивает артерию нас ло, ассистент должен крепко удерживать внутреннюю артерию. После операции врач оценивает просвет артерии, а в это период ассистент выворачивает ее в противоположную сторону. Как только они обнаружат отслоенный участок от внутренней оболочки, то сразу же ее иссекают.
Определить такой участок можно физраствором, который набирается в шприц. После, врач дает сильную струю. Очень важно, чтобы после хирургической операции в просвете артерии не остались ненужный частицы.
После всех вышеперечисленных операций проводится открытая эндартерэктомия.
Лечение с помощью протезирования
Данный вид хирургического вмешательства применяется тогда, когда на диагностике специалист выявил большой участок повреждения в области внутренней артерии. В таких случаях врачи не могут провести эверсионную эндартерэктомию,так как это достаточно тяжело и не может не дать положительного результата.
Поэтому операция проводится только в том случае, если специалисты обнаружили ярко выраженный кальциноз. Для того, чтобы поставить протез врачи отсекают основание внутренней артерии. Затем удаляются участки в пределах здоровых стенок. Далее специалисты устраняют атеросклеротическую бляшку, а места ее предыдущего прикрепления соединяются протезом.
Стентирование
Данная методика, это альтернативное удаление атеросклеротической бляшки в сонной артерии. Это, своего рода, эндоваскулярное вмешательство с помощью пункционного доступа к сосудам. Стентирование назначается для пациентов преклонного возраста или с наличием сопутствующих заболеваний. В период такого хирургического вмешательства не осуществляется грубого контакта с артериями.
Для начала в просвет нужной артерии вводят расширяющий баллон, который поможет установить в артерии стент. Стент похож на металлическую трубку, которая играет роль каркаса. Таким образом укрепляются стенки поврежденного сосуда.
К сожалению, такая методика не сможет застраховать пациента от тромбообразования. Но, современные специалисты нашли способ, как минимизировать такой процесс.
Существует специальное приспособление, которое фиксирует образование тромботического сгустка. Таким образом снижается вероятность того, что сгустки смогут попасть в кору головного мозга.
Реабилитация
 Все время, которое пациент находится в больнице, направлено на то, чтобы подготовить пациента к операции, провести операцию и вернуть пациента к повседневной жизни. В среднем, это занимает четверо суток. После операции пациент сутки находится в палате с интенсивной терапией. Это необходимо для того, чтобы сразу оказать помощь при непредвиденном осложнении.
Все время, которое пациент находится в больнице, направлено на то, чтобы подготовить пациента к операции, провести операцию и вернуть пациента к повседневной жизни. В среднем, это занимает четверо суток. После операции пациент сутки находится в палате с интенсивной терапией. Это необходимо для того, чтобы сразу оказать помощь при непредвиденном осложнении.
Через 24 часа пациента переводят в обычную палату, где он потихоньку самостоятельно встает и садиться. Первые шаги нужно делать только под строгим контролем лечащего врача. Через три дня пациента выписывают. В домашних условиях пациент должен постепенно возвращаться к повседневной жизни. Очень важно не поддаваться стрессовым ситуациям, переживаниям и физической активности. Чтобы поддерживать правильную работу всего организма врачи назначают лекарственные препараты и составляют определенную диету.
Очень важно соблюдать всех врачебных рекомендаций. Таким образом можно быстрее вернуться к повседневной жизни и не допустить серьезных осложнений.
Дополнительная информация
Преимущества местной анестезии при каротидной эндартерэктомии
Не секрет, что сонная артерия окружена множеством важных образований - нервов, вен, лимфатических сосудов. Доступ к сонной артерии требует тщательной препаровки тканей и различения всех этих образований. Под наркозом пациент не может выполнять команды хирурга, например громко сказать, глотнуть, показать язык. Именно эти действия позволяют отличить нерв от обычного тяжа тканей.
Кроме того, хирург имеет возможность провести пробное пережатие сонной артерии и оценить, как это влияет на функции мозга и сознания. Если доктор заметит, что временное пережатие сонной артерии влияет на мозг, то будут приняты меры по его защите.
Уникальная клиника
Наш сосудистый центр несколько лет подряд является лидером в России по числу операций на артериях голени и стопы. Федеральные центры сердечно - сосудистой хирургии открытые в последние годы в Хабаровске, Калинграде, Астрахани, Пензе и Перми выполняют тысячи сосудистых операций на сердце, сонных артериях и аорте. Однако пациенты с гангреной не могут получить там помощь, так как операции на артериях нижних конечностей, по иронии судьбы, не входят в раздел высокотехнологической помощи и не оплачиваются государством. Пациентам с такими поражениями проводят высокие ампутации в общехирургических отделениях. Нам удается сохранить ногу и возможность ходить 87% пациентов с ишемической гангреной и диабетической стопой.Новые возможности по лечению атеросклероза головного мозга!
Центр сосудистой хирургии
Операции на сонной артерии при атеросклерозе
Когда показана операция на сонной артерии
Поражение сонных артерий - одна из основных причин развития ишемического инсульта. По современным данным, около 70% больных, перенесших инсульт имели поражения сонных или позвоночных артерий. Чаще всего это атеросклероз сонной артерии , патологическая извитость и опухоль каротидного тельца.
Основные вопросы пациентов
Поможет ли операция на сонной артерии, если уже был ишемический инсульт?
Каротидная эндартерэктомия проводится для профилактики инсульта, либо для предупреждения повторного инсульта. Часто после удаления бляшки из сонной артерии улучшается неврологическая симптоматика после инсульта, однако надеяться на полное восстановление функции мозга не стоит. Погибшие участки мозга воскреснуть не смогут.
Какие осложнения могут быть после операции на сонных артериях?
При открытых операциях могут быть раневые осложнения, повреждения нервов, которые исключены при эндоваскулярной операции стентирования сонных артерий. Общими могут быть осложнения неврологического плана - нарушения мозгового кровообращения. Однако с усовершенствованием техники операций эти осложнения встречаются очень редко. Дополнительная информация на данной странице.
Чем ваша клиника отличается от других, выполняющих подобные операции?
Сосудистые хирурги Клиники инновационной хирургии выполняют вмешательства на сонных артериях только под местной анестезией, что сводит к нулю риски нарушения мозгового кровообращения.
Наша клиника активно внедрила в практику стентирование сонных артерий , что полностью устранило необходимость разрезов на шее и вероятность повреждений нервов.
Виды операций на сонных артериях
Операция на сонной артерии - удаление бляшки, шунтирование или замена пораженной артерии искусственным сосудом проводится при угрозе развития ишемического инсульта , при опухолях каротидного тельца (гломусные опухоли), при ранениях или расслоении артериальной стенки. Операции на артериях, кровоснабжающих головной мозг, являются лучшей профилактикой ишемического инсульта.
Сосудистые хирурги нашей клиники имеют уникальный опыт операций на сонных артериях без осложнений. Основной причиной такого успеха мы считаем использование местной анестезии при операции каротидной эндартерэктомии
Показания к каротидной эндартерэктомии
Наиболее часто необходимость в хирургическом вмешательстве возникает при поражении внутренних сонных артерий. По данным исследования NASCET, стеноз сонной артерии 70% и более увеличивает риск ишемического инсульта в 5 раз, а если стеноз сопровождался микроинсультом или преходящими нарушениями мозгового кровообращения, то риск фатального инсульта составляет около 50% в год. Удаление этих бляшек значительно снижает риск инсульта.
Поражение позвоночных артерий вызывает симптомы вертебрально-базилярной недостаточности (головокружение, шум в голове, шаткость походки, кратковременные потери сознания) и инсульты в стволе мозга и мозжечке.
Техника каротидной эндартерэктомии
Определение операции
 Каротидная эндартерэктомия
- операция удаления атеросклеротической бляшки из внутренней сонной артерии. Операции проводятся при сужении сонной артерии на 70% и более, либо после перенесенного нарушения мозгового кровообращения при меньшей степени стеноза.
Каротидная эндартерэктомия
- операция удаления атеросклеротической бляшки из внутренней сонной артерии. Операции проводятся при сужении сонной артерии на 70% и более, либо после перенесенного нарушения мозгового кровообращения при меньшей степени стеноза.
Резекция с редрессацией - другой вид операции на сонной артерии, который заключается в удалении измененного участка, с выпрямлением артерии. Такая операция проводится при патологической извитости внутренней сонной артерии, либо при тотальном поражении ее атеросклерозом, при наличии удлиненной петли артерии.
Протезирование сонной артерии - операция по замещению измененного участка артерии искусственным сосудом или собственной веной. Такая операция проводится при опухолях сонной артерии, при ее ранении или тотальном поражении стенки.
Обезболивание при операции на сонной артерии
В нашей клинике эта операция проводится под местной анестезией. Местная анестезия позволяет четко контролировать способность головного мозга к временному пережатию сосудов. Благодаря такому подходу, мы точно знаем необходимо ли применять методы защиты головного мозга (временный шунт). Общий наркоз применяется только при абсолютной уверенности в необходимости проводить временное шунтирование сонной артерии.
Доступ к сонной артерии и методика удаления бляшки
Разрез проводится параллельно кивательной мыщце на шее. При доступе к артерии необходимо четко определить лимфатические сосуды, мелкие кожные нервы, стволы блуждающего и возвратного нерва, подъязычный нерв. Артерия широко открывается и выводится в рану. Атеросклеротическая бляшка хорошо прощупывается в стенке сонной артерии.
Каротидная эндартерэктомия в нашей клинике проводится эверсионным методом, что означает выворачивание сонной артерии как чулка, благодаря чему атеросклеротическая бляшка вываливается сама, после чего артерия пришивается на место. При таком способе в артерии не остается инородных материалов и достигаются отличные результаты лечения.
Осложнения операции на сонной артерии
- Ишемический инсульт во время операции - вероятность не превышает 0,5% , а при местной анестезии стремиться к нулю.
- Повреждения черепно-мозговых нервов встречаются в 2% от всех операций, в нашей клинике не встречались.
- Блуждающий нерв расположен позади сонной артерии и повреждается очень редко.
- Подъязычный нерв расположен в месте отхождения лицевой артерии повреждается в 1% случаев при неаккуратном выделении - затрудняется движение языка, ощущение "каши во рту". Обычно повреждение неполное и проходит через несколько месяцев.
- Повреждение глоточного сплетения сопровождается поперхиванием и нарушением глотания жидкой пищи. Встречается при высоком выделении сонной артерии в 0,5% случаев. Обычно симптомы проходят через 1-3 месяца.
- Возвратный нерв повреждается в 3% операций, что сопровождается временной или стойкой осиплостью голоса.
- Повреждения лимфатических сосудов встречается в 0,1% случаев при грубой технике оперирования и приводит к длительному истечению лимфы из разреза. Заживает самостоятельно.
- Повреждение слюнных желез - редкое осложнение при очень грубой технике выделения сосуда сопровождается образованием слюнного свища. Обычно свищ закрывается самостоятельно.
При любых осложнениях после операции на сонной артерии вмешательства с другой стороны должны проводиться только эндоваскулярно.
Стоимость операции на сонной артерии
Цена расходного материала при открытой операции на сонной артерии не высока, однако вмешательство требует четкого контроля за параметрами головного мозга и сердечно-сосудистой системы. Хотя операция проводится под местной анестезией, в операционной работает полноценная анестезиологическая бригада, которая в любой момент может оказать необходимую помощь. Стоимость каротидной эндартерэктомии в нашей клинике составляет 120 000 рублей, стентирование сонной артерии дороже - 280 000 рублей.
Клинические случаи
Вопросы-ответы
Трофические нарушенияЗдраствуйте. Могу ли я получить у Вас консультацию. Я бы хотела пообщаться в личной переписке, возможно по телеграму или вацапу, как удобно врачу. Чтобы показать фотографии, результаты анализов. Касательно трофических...
Ответ: Добрый день. Все фото и текстовые документы можно прислать в раздел "Переписка с доктором"...
Вопрос.У родственника облетерирующий атеросклероз нижних конечностей...Ампутировали палец на стопе...Говорят надо ампутировать ногу...Но нога у его не болит...не по чернела...чувствительность ног сохранена...Есть ли возможность спасти ногу...По Узи сосудов...60% ...сосуды засорены....
Ответ: Приезжайте на очную консультацию, мы успешно занимаемся такими проблемами без ампутации.
лечение гангреныАлексей Валерьевич у моей мамы гангрена но ампутировать мы боимся так кроме этого у нее онкология (опухоль на голове возле уха).Можно нам помочь? Мы с Вами разговаривали и Вы...
Ответ: Вышлите фотографии на адрес почты [email protected]
Оклюзия позвоночной артерииВ марте 2017 произошла оклюзия позвоночной артерии справа. Можно ли восстановить кровоток хирургически или стентированием? Или уже безнадёжно? Как с этим жить? Спасибо!
Ответ: А Вас что беспокоит? Пришлите данные медицинских заключений в раздел "Переписка с доктором"...
Ишемическая форма нижних конечностей. Гангрена.Здравствуйте. Хотим узнать и сделать микростентирование левой ноги так как была 2 ноября ампутация переднего отдела левой стопы. Грануляция идёт медленно. Диабет 2 типа. Ишемическая форма. В марте была операция...
Ответ: Вышлите документы в разделе "Переписка с доктором"...
Болят пяткиЗдравствуйте! Стали очень сильно болеть пятки и появились фиолетовые пятна, перед началом ходьбы боль как от иголок, при не сильном нажатии то бишь лёжа на спине боль пульсирующая. И мне...
Ответ: Ответить на ваш вопрос без очной консультации затруднительно. Можете записаться на прием к врачу по многоканальному телефону в г. Москва или г. Клин.
Ампутация ногиДобрый день. Маме 57 лет. Лежали в больницах диагноз диабитеческая ангиопатия н/ конечностей, окклюзия ПБА ЗББА справа ПТБ правой н/ конечностей. Отеки. Ампутировали палец большой ноги. Сейчас отеки...
Ответ: Добрый день. Сложная ситуация. Первым делом нужно разобраться с томбозом вен (определить нужно ли оперировать, либо вести консервативно); затем нужно вылечить язву желудка или двенадцатиперстной кишки; после восстановить кровоток в...
ГангренаСвекровь имеет сах. Диабет, в стране где я живу нет нормальных врачей, говорят что с парой все нормально. Вопрос: можно отправить вам фото ее ноги и примерно определить гангрена это...
Ответ: Да. Пришлите фото ноги в нескольких проекциях и данные медицинских заключений (УЗИ артерий ног, артериография ног, КТ-ангиография артерий ног) в раздел "Переписка с доктором"...
Тройное стентированиеВы делаете тройное стентирование? Сколько стоит?
Ответ: Тройное стентирование чего?
Ампутац из ногиДобрый день. Маме 57 лет. Удалили уже палец Об бежала все больницы говорят ампутировать ногу. Нет циркуляции в крови. Вчера на очередной консультации потрогали ногу сказали нет пульсации. Ампутировать....
Ответ: Приезжайте на консультацию. Мы успешно лечим подобную патологию
Задать вопрос
© 2007-2017. Инновационный сосудистый центр - сосудистая хирургия нового уровня
Контактная информация:
7 495 940 96 14 - консультации в Москве
Операция по удалению холестериновых бляшек при атеросклерозе (эндартерэктомия)
Эндартерэктомия – реконструктивное оперативное вмешательство, целью которого является восстановление нормального тока крови по сосуду, пораженному . Эндартерэктомия представляет собой операцию, предназначенную для прямого удаления из пораженной артерии , сужающей или полностью перекрывающей сосуд.
Эндотелий артерий у здоровых людей имеет ровную и гладкую поверхность. Атеросклеротический процесс поражает стенки сосудов, что приводит к сужению просвета артерии и нарушению тока крови. При прогрессировании атеросклероза на эндотелии сосудов откладывается холестерин и его производные, кальций и соединительнотканные волокна. Так формируется атеросклеротическая бляшка, которая делает стенки артерии твердыми и хрупкими одновременно. Нарушение местного или системного тока крови приводит к недостаточному кровоснабжению внутренних органов. Развивается ишемия с характерными клиническими симптомами болезни.
Удаление бляшек из сосудов проводят разными методами, среди которых есть и малоинвазивные. Практика показывает, что эндартерэктомия является эффективным, сравнительно безопасным и недорогим методом оперативного вмешательства. Операцию выполняют квалифицированные хирурги в специализированных клиниках или кардиологических центрах.
Предоперационная подготовка
Перед проведение эндартерэктомии больным для профилактики тромбоза назначают кратковременный курс антикоагулянтов или антиагрегантов и просят прекратить прием НПВС.

Тщательное терапевтическое и общеклиническое обследование пациентов заключается в измерении артериального давления, определении липидного профиля и показателей свертывающей системы крови, проведении электрокардиографии и эхокардиографии. Больных с сахарным диабетом осматривает эндокринолог и определяет уровень сахара в крови непосредственно перед операцией. За 12 часов до вмешательства больным не рекомендуют принимать пищу и воду.
В предоперационном периоде специалисты проводят инструментальное обследование больных, включающее целый ряд диагностических методов и позволяющее точно определить место расположения бляшки:
- УЗИ сосудов,
- МРТ головы,
- Цифровую субтракционную ангиографию.
Основным показанием к проведению эндартерэктомии является сужение просвета артерии (в первую очередь — (каротидных) и мозга), ставшее причиной , дисциркуляторной , острой , облитерирующего атеросклероза сосудов нижних конечностей, поражения внутренних органов, возникшего на фоне гипоксии.
Эндартерэктомия противопоказана лицам, страдающим гипертонией, онкопатологией, застойной сердечной недостаточностью, болезнью Альцгеймера.
Эндартерэктомия, как и любое оперативное вмешательство, имеет риски. Её проводят в особо тяжелых случаях, когда лекарственная терапия оказывается неэффективной. В дальнейшем без послеоперационного ухода и консервативного лечения эндартерэктомия может привести к формированию в сосудах новых бляшек, острой ишемии мозга или транзиторным ишемическим атакам.
Ход операции

Методика выполнения эндартерэктомии
Прямая эндартерэктомия
Классическая операция при атеросклерозе — прямая эндартерэктомия. Ангиохирург пережимает артерию выше места поражения и разрезает кожу, выделяя сосуд. В разрез вводят шунт, соединяющий соседние участки артерии. Просвет артерии вскрывают, вводят в разрез особое приспособление и удаляют холестериновую бляшку. В артерию вшивают заплату для ее принудительного расширения, а шунт извлекают. После восстановления кровотока сосуд ушивают, а в ране оставляют дренажные трубки на несколько дней. Удаление холестериновой бляшки выполняют с помощью хирургических инструментов — бинокулярной лупы и операционного микроскопа. Длительность операции составляет несколько часов и зависит от тяжести патологии и состояния пациента.

Эверсионная эндартерэктомия
Еще одним менее распространенным методом эндартерэктомии является эверсионный. Он заключается впоперечном отсечении пораженной артерии ниже места расположения бляшки. Мышечную оболочку и адвентиций отслаивают от пораженной интимы и выворачивают. Измененную интиму отсекают, а мышечный слой и адвентиций возвращают на место. Рану ушивают, а при необходимости накладывают анастомоз.
Каротидная эндартерэктомия (удаление бляшек из сонных артерий)
Сонные артерии несут кровь от аорты к головному мозгу. Их поражение является серьезной проблемой, нередко приводящей к инвалидизации и смерти больного . На бляшках часто образуются тромбы, которые со временем отрываются и попадают в системный кровоток. Поражение сосудов мозга проявляется признаками острой ишемии. Если блокируются артериолы и капилляры, развиваются ишемические атаки или .
Перед операцией мужчинам бреют шею для предупреждения инфицирования. После обезболивания делают разрез, артерию выделяют, выскабливают эндотелий и после полного удаления бляшки разрез зашивают.

каротидная эндартерэктомия (удаление бляшки из сонной артерии)
В случае перенесенного инсульта, каротидную эндартерэктомию необходимо проводить в первые 14 дней. Это позволит не упустить время и достичь наилучших результатов. Любая задержка недопустима. Повторный инсульт часто заканчивается летальным исходом. По отзывам большинства пациентов, каротидная эндартерэктомия хорошо переносится, восстановление наступает быстро, осложнения практически не возникают.
Видео: проведение каротидной эндартерэктомии
Эндартерэктомия при атеросклерозе ног
Эндартерэктомия - операция при , позволяющая избежать ампутации пораженной ноги. Удалить атероматозно-измененную интиму можно несколькими способами: открытым, полузакрытым и закрытым. Открытый способ заключается в выворачивании стенки артерии и отделении ее от атеросклеротической бляшки, Полузакрытый способ операции - применение специальных инструментов: сосудистых петель или колец.
Виды анестезии при эндартерэктомии
- Местная анестезия блокирует передачу нервных импульсов в зоне воздействия. Этот способ обезболивания позволяет врачу во время операции контактировать с больным и следить за его здоровьем. Местная анестезия показана при выполнении операции пожилым лицам, страдающим хроническими заболеваниями сердечно-сосудистой или бронхолегочной системы. Она противопоказана детям, лицам с афатическими расстройствами, эмоциональной лабильностью.
- Эндотрахеальный наркоз полностью блокирует болевую чувствительность. Больной спит во время операции. Для общей анестезии используют смесь закиси азота и кислорода или вводят внутривенно дробно наркотические анальгетики.
Послеоперационный период
Эндартерэктомию проводят в условиях стационара. Срок пребывания больного в стационаре составляет от одного дня до одной недели, но может быть изменен врачом при возникновении осложнений. Больной, перенесший эндартерэктомию, в течение первых суток находится под непрерывным наблюдением специалистов. Если у пациентов имеются нестабильные показатели гемодинамики, их переводят в реанимационное отделение.

Спустя сутки после операции начинают консервативную терапию. Больным назначают:
- Антикоагулянты — «Вессел Дуэ Ф», «Фрагмин», «Фенилин», «Варфарин». Они подавляют активность свертывающей системы крови и препятствуют тромбообразованию за счет пониженного образования фибрина.
- Препараты, улучшающие микроциркуляцию - ангиопротекторы: «Винпоцетин», «Трентал», «Кавинтон». Они нормализуют ток крови в сосудах микроциркуляторного русла, расширяют артериолы, капилляры и венулы, улучшают реологические свойства крови.
- Ноотропы — «Актовегин», «Фенибут», «Пирацетам», «Церебролизин». Препараты стимулируют умственную деятельность, улучшают память, повышают способность к обучению и устойчивость мозга к разнообразным вредным воздействиям, чрезмерным нагрузкам и гипоксии.
- Анальгетики — «Анальгин», «Амидопирин», «Индометацин», «Ибупрофен». Они снимают болевые ощущения, подавляют болевую активность, не оказывая существенного влияния на другие виды чувствительности.
- Антибиотики широкого спектра действия из группы фторхинолонов, макролидов, цефалоспоринов, пенициллинов.
Швы снимают на седьмые сутки. После выписки больным на длительный срок назначают антиагреганты — «Ацетилсалициловую кислоту», «Клопидогрел», гипотензивные препараты — «Капотен», «Аналаприл». При прогрессирующем атеросклерозе назначают статины — «Ловастатин», «Флувастатин».
Спустя месяц после операции пациенты должны посетить врача, чтобы он оценил артериальное давление и состояние кожи на месте разреза. При появлении головокружения, недомогания, боли и парестезии в конечности, дисфонии, нарушения зрения, симптомов интоксикации, покраснения и отека раны, кровотечения из раны, затрудненного дыхания и диспепсических признаков, следует немедленно обратиться к врачу.
Чтобы уменьшить риск образования новых бляшек, в домашних условиях следует нормализовать питание, а в тяжелых случаях - соблюдать . В рацион необходимо включить продукты, содержащие растительные жиры, белки, сложные углеводы, клетчатку и витамины. Врачи рекомендуют заняться спортом, нормализовать массу тела, бросить курить и периодически проходить обследования, включающие определение липидного спектра и показателей свертывающей системы крови.
Осложнения
Осложнения после эндартерэктомии обычно развиваются у лиц, находящихся в группе риска:

К осложнениям, возникающим при эндартерэктомии, относятся: инсульт, кровотечение, сердечные осложнения, рестеноз, повреждение сосудисто-нервных пучков шеи и черепно-мозговых нервов, инфицирование, тромбоз, аллергия на наркоз, повреждение лимфатических сосудов и слюнных желез, рецидивирование.
Эндартерэктомия - эффективная процедура, восстанавливающая кровоток по сосудам, пораженным атеросклерозом. Это довольно распространенная операция, к которой прибегают многие специалисты. Но не каждый пациент в состоянии оплатить данную услугу. Средняя стоимость операции в коммерческих клиниках Москвы обойдется больным в 70 тысяч рублей. В большинстве государственных клиник эта операция выполняется бесплатно в рамках ОМС или за счет квоты МЗ РФ.
Следует помнить, что хирургическое лечение поможет избавиться от патологии больному намного быстрее, чем консервативное. На сегодняшний день в России нет препаратов, полностью излечивающих атеросклероз и его проявления - или . Во время операции хирурги не просто удаляют атеросклеротические бляшки, они избавляют пациентов от преждевременной смерти, уменьшая риск развития инсульта или инфаркта.
Видео: презентация по каротидной эндартерэктомии
Когда атеросклероз прогрессирует, поздно хвататься за таблетки и народные методы, ведь холестериновые бляшки постоянно увеличиваются, и спасти жизнь пациенту можно, только удалив их. Сегодня существует операция на холестериновые бляшки, которая позволяет очищать сосуды от атеросклеротических новообразований, она имеют свои особенности и показания.
Холестериновая бляшка опасна в независимости от ее размера и локализации, а все потому, что она имеет свойство постоянно расти, как снежный ком. Постепенно из небольшого новообразования формируется тромб. Чем он больше, тем опаснее, потому как со временем тяжелая бляшка может оторваться от сосуда и начать свое «путешествие» по сосудам. Через несколько секунд после начала пути она попадет в сердце и человек умрет из-за того, что этот орган не сможет сократиться.
На начальной стадии атеросклероза больному помогут лекарственные препараты, которые нормализуют синтез
Холестерина, ускорят его выведение из организма и не дадут ему всасываться из пищи. Но когда сосуды уже значительно поражены бляшками, препараты будут бессильны, они смогут лишь поддерживать организм. Спасет пациента только операция по удалению новообразований из сосудов. Существует четыре методики хирургического вмешательства:
- ангиопластика лазером;
- стентирование;
- эндартерэктомия;
- шунтирование.
Каждая из них имеет свои особенности и показания, поэтому стоит отдельно описать их. Нужно помнить, что методику операции выберет только врач после ультразвукового анализа, МРТ и других предварительных процедур.
Лазерная ангиопластика
Удаление атеросклеротических новообразований лазером – одна из самых простых процедур. Этот метод разработан в 80-е годы прошлого века и не теряет своей популярности сегодня благодаря высокой эффективности и безопасности. Последовательность действий при операции несложная:
- пациенту делают общий наркоз;
- в место размещения подводят катетер;
- через него в сосуд внедряют гибкую кварцевую нить лазера;
- врач корректирует положение нити, включает аппарат;
- под воздействием высокой температуры, бляшка разрушается;
- нить вынимается из сосуда, удаляется катетер.
Холестериновая бляшка во время операции под действием высокой температуры начинает быстро разрушаться и выделяться нару
жу в виде углекислого газа. Удаление лазером показано людям с частичной закупоркой сосуда бляшкой, но этот метод не рекомендуют использовать для лечения жизненно важных сосудов (аорта, сонные артерии).
Стентирование

Стенирование подходит обладателям бляшек внутри сосуда. Эта методика простая и безопасная, поэтому постоянно присутствует в медицинской практике.
Суть методики заключается во введении в сосуд стента – конструкции, состоящей из металлического каркаса в виде проволоки с ячейками и болона внутри его. Во время операции под общим наркозом при помощи катетера в пораженный сосуд вводится вышеописанная конструкция.
Когда его положение скорректировано, баллон начинают раздувать, расширяя диаметр жесткого металлического стента. Когда каркас достаточно расширился и зафиксировался, баллон сдувают и удаляют из организма вместе с катетером.
Эндартерэктомия
Иногда при на стенках сосудов образуются не отдельно, а скапливаются в одном месте, сужая большие участки артерий. Удаление лазером в таком случае будет трудоемким и малоэффективным, поэтому операция проводится по другой методике – эндартерэктомии.
Эндартерэктомия – выскабливание (удаление) внутренней части артерии, на которой скопились холестериновые бляшки. Проводится операция под местным или общим наркозом. У пациента врач делает небольшой надрез чуть выше места скопления холестериновых бляшек и вводит специальную трубку – шунт. Через нее в сосуд помещают специальный аппарат, удаляющий внутренний пораженный слой сосуда. Если удаление слишком сильно истончает артерию, то на ней делают «заплатку» из сегмента целого сосуда.
Шунтирование
При быстропрогрессирующем атеросклерозе холестериновые бляшки «захватывают» большие площади внутренней 
 стенки сосудов, при этом любая попытка удалить их приведет к сильному истончению или его повреждению. В таком случае хирург планирует «обходной» путь кровотока.
стенки сосудов, при этом любая попытка удалить их приведет к сильному истончению или его повреждению. В таком случае хирург планирует «обходной» путь кровотока.Шунтирование – процесс создания обходного пути кровотока, при котором сильно поврежденный участок сосуда полностью удаляется или просто остается невостребованным. Перед операцией врач по результатам анализов проектирует шунт, выбирая место неповрежденные места выше и ниже требующего замены участка. После этого проводится операция под общим наркозом.
Во время хирургического вмешательства делается небольшой надрез, охватывающий сосуд в пораженной зоне и целых местах. Границы шунта пережимаются при помощи специальных инструментов, после этого поврежденный участок отделяется сверху от здоровой части, а новый сосуд пришивается там несколькими стежками. Потом сосуд-шунт проводят через мышцы к другому концу поврежденной зоны, процедура повторяется. После восстановления целостности сосуда снимаются зажимы.
Выше говорилось, что поврежденный сосуд заменяют целым, но где его берут? Чаще всего для этого используют вены нижних конечностей, но благодаря современным технологиям биосинтеза, пациентам могут вживлять искусственно созданные вены или артерии, но они будут стоить дороже.
Сохранность эффекта
После оперативной чистки сосудов пациенту требуется время на восстановление, занимающее несколько недель. Но необходимо понимать, что после операции холестериновые бляшки могут появиться вновь, ведь хирургическое вмешательство лишь убирает последствия, но не может избавить человека от причины атеросклероза.
Чтобы избежать рецидива появления атеросклеротических новообразований, необходимо соблюдать , вести активный образ жизни, а также принимать поддерживающие препараты, если их назначит врач.
Операция на холестериновые бляшки – эффективный метод в борьбе с прогрессирующим атеросклерозом. Только он поможет, если поражение сосудов уже значительное. Существует четыре методики, при помощи которых удаляют холестериновые бляшки. Выбор зависит от степени поражения сосуда, места накопления холестериновых отложения и других факторов. Нужно помнить, что операция избавит от симптомов атеросклероза, но бляшки появятся вновь, если не бороться с его причинами.
