એપ્સટિન બાર વાયરસના પરિણામો. બાળકો અને પુખ્ત વયના લોકોમાં એપ્સટિન-બાર વાયરલ ચેપ. EBV ચેપના ગુણાત્મક નિદાન માટેના નિયમો
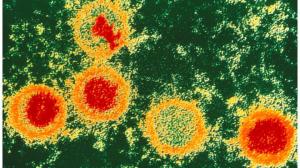
Epstein-Barr વાયરસ એક પ્રકાર 4 હર્પીસ વાયરસ છે.
તે સમગ્ર જીવન દરમિયાન માનવ શરીરમાં રહી શકે છે, જે સ્વયંપ્રતિરક્ષા અને લિમ્ફોપ્રોલિફેરેટિવ રોગોનું કારણ બને છે.
ચેપનું સૌથી સામાન્ય અભિવ્યક્તિ એ મોનોન્યુક્લિયોસિસ છે.
પુખ્ત વયના લોકોમાં, ચેપ મોટેભાગે લાળ દ્વારા ચુંબન દ્વારા પ્રસારિત થાય છે, જેમાંથી ઉપકલા કોષોમાં નોંધપાત્ર માત્રામાં વીરિયન હોય છે.
રોગનો વ્યાપ
90% વસ્તી, 25 વર્ષની ઉંમરે પહોંચ્યા પછી, પહેલેથી જ વાયરસના વાહક છે.
બંને જાતિ સમાન દરે એપસ્ટેઇન-બારથી પીડાય છે. ચોક્કસ જાતિ ચેપના વ્યાપને અસર કરતી નથી.
ચેપના માર્ગો
વૈજ્ઞાનિકો 40 થી વધુ વર્ષોથી વાયરસનો અભ્યાસ કરી રહ્યા છે, પરંતુ એપ્સટિન-બાર જે રીતે ફેલાય છે તે તમામ રીતે આજ સુધી સંપૂર્ણ રીતે ઓળખવામાં આવી નથી.
દુર્લભ કિસ્સાઓમાં, સ્તન દૂધ દ્વારા ચેપ થાય છે.
વ્યક્તિગત સ્વચ્છતા ઉત્પાદનો, સ્પર્શ અને વહેંચાયેલ વાસણો, જાતીય સંપર્ક અને દૂષિત રક્ત ચઢાવવા અથવા અસ્થિ મજ્જા ટ્રાન્સપ્લાન્ટ દ્વારા ચેપના જાણીતા કિસ્સાઓ છે.
જે લોકો પ્રથમ વખત બીમાર પડે છે, તેમાં વાયરસ લગભગ 1 - 1.5 વર્ષ સુધી લાળ અને ઓરોફેરિન્જિયલ લાળમાં રહે છે. તેમાંથી 30% માં, લાળમાં વાયરસની સામગ્રી તેમના સમગ્ર જીવન દરમિયાન શોધી કાઢવામાં આવે છે.
એપ્સટિન-બાર વાયરસના લક્ષણો
રોગનો સેવન સમયગાળો લગભગ 1-2 મહિનાનો છે. આ સમયગાળા પછી, વાયરસ ત્વચાની પેશીઓ પર સક્રિય હુમલો શરૂ કરે છે અને લસિકા ગાંઠો, લોહીમાં પ્રવેશ કરે છે અને સમગ્ર માનવ શરીરમાં ફેલાય છે.
વાયરસના લક્ષણોનો વિકાસ લાંબો છે અને કેટલાક તબક્કામાં થાય છે. પ્રારંભિક તબક્કે, ચિહ્નો ગેરહાજર હોઈ શકે છે અથવા નાની હદ સુધી દેખાય છે, જેમ કે ARVI.
વાયરલ મૂળનો ક્રોનિક ચેપ રોગપ્રતિકારક શક્તિને અસર કરે છે તે પછી, નીચેના લક્ષણો જોવા મળે છે:
- ઉપલા ચતુર્થાંશમાં પેટમાં દુખાવો;
- સામાન્ય અસ્વસ્થતા;
- માથાનો દુખાવો;
- પરસેવો
- ઉબકા
- ઊંઘની વિકૃતિઓ;
- શરીરના તાપમાનમાં 38-39 ડિગ્રી સેલ્સિયસ વધારો;
- ત્વચા પર ફોલ્લીઓ 15% કેસોમાં થાય છે - નિસ્તેજ મેક્યુલોપ્યુલર ફોલ્લીઓ;
- મેમરી અને ધ્યાન ઘટાડો;
- હતાશા.
લસિકા ગાંઠો લસિકા ગાંઠો લસિકા ગાંઠો લસિકા ગાંઠો, સોજો, ઉધરસ, આરામ કરતી વખતે અને ગળી જાય ત્યારે ગળામાં દુખાવો અને નાક દ્વારા શ્વાસ લેવામાં મુશ્કેલી દ્વારા ચેપનું લક્ષણ છે.
ચેપનો કોર્સ ઓછો થવાના સમયગાળા અને વધતા લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે. ઘણા દર્દીઓ ભૂલથી ધારે છે કે તેઓ સમય સમય પર દેખાય છે. ચેતવણી ચિન્હોક્રોનિક ફ્લૂ માટે.
 વાયરસના સાથીઓ એપ્સટિન બારઅને ફંગલ છે અને બેક્ટેરિયલ ચેપ, ઉદાહરણ તરીકે, થ્રશ, જઠરાંત્રિય માર્ગના રોગો, શરીરમાં ઓન્કોલોજીકલ પ્રક્રિયાઓ.
વાયરસના સાથીઓ એપ્સટિન બારઅને ફંગલ છે અને બેક્ટેરિયલ ચેપ, ઉદાહરણ તરીકે, થ્રશ, જઠરાંત્રિય માર્ગના રોગો, શરીરમાં ઓન્કોલોજીકલ પ્રક્રિયાઓ.
જો દર્દીની રોગપ્રતિકારક શક્તિ નોંધપાત્ર રીતે નબળી પડી જાય, તો ક્રેનિયલ અને કરોડરજ્જુની ચેતા અને કેન્દ્રીય ચેતાતંત્રને અસર થઈ શકે છે.
શક્ય ગૂંચવણો
વાયરસની ગૂંચવણોમાં શામેલ છે:
- પોલિરાડીક્યુલોન્યુરિટિસ;
- મેનિન્જાઇટિસ;
- એન્સેફાલીટીસ;
- મ્યોકાર્ડિટિસ;
- glomeruritis;
- હેપેટાઇટિસના જટિલ સ્વરૂપો.
ગંભીર ગૂંચવણોની ઘટના તરફ દોરી શકે છે જીવલેણ પરિણામ.
પૃષ્ઠ પર: તે નાક પરના ખૂંધને કેવી રીતે દૂર કરવું તે અંગેના ઓપરેશન વિશે લખ્યું છે.
શરીરમાં એપ્સટિન બાર વાયરસની હાજરીને કારણે થતા રોગો:
- ચેપી મોનોન્યુક્લિયોસિસ, 4 માંથી 3 કિસ્સાઓમાં જોવા મળે છે. દર્દી સામાન્ય અસ્વસ્થતા અનુભવે છે, તાવ દેખાય છે અને 2 અઠવાડિયા સુધી ચાલે છે - એક મહિના, લસિકા ગાંઠો અને ફેરીન્ક્સ, યકૃત અને બરોળને અસર થાય છે, અને ત્વચા પર ફોલ્લીઓ નોંધવામાં આવે છે.
મોનોન્યુક્લિયોસિસના ચિહ્નો દોઢ મહિના પછી સારવાર વિના અદૃશ્ય થઈ જાય છે. આ રોગ રિલેપ્સ દ્વારા વર્ગીકૃત થયેલ નથી, પરંતુ ગૂંચવણોનું જોખમ છે - સ્વયંપ્રતિરક્ષા હેમોલિટીક એનિમિયા, નુકસાન ક્રેનિયલ ચેતાઅને નર્વસ સિસ્ટમ.
- કારણહીન ગુસ્સો, હતાશા, સાંધા અને સ્નાયુઓમાં દુખાવો અને એકાગ્રતામાં બગાડના અભિવ્યક્તિ સાથે ક્રોનિક થાક સિન્ડ્રોમ.
- લિમ્ફોગ્રાન્યુલોમેટોસિસ, કોલરબોનની ઉપર અને ગરદન પર લસિકા ગાંઠો લસિકા ગાંઠોના વિસ્તરણ દ્વારા વર્ગીકૃત થયેલ છે. પીડાદાયક સંવેદનાઓ. લિમ્ફોઇડ પેશીઓના જીવલેણ રોગની પ્રગતિ સાથે, ફેલાવો પેથોલોજીકલ પ્રક્રિયાઓઆંતરિક અવયવો અને તેમના ફેલાયેલા નુકસાન પર.
- બર્કિટ લિમ્ફોમા - જીવલેણ ગાંઠઅંડાશય, લસિકા ગાંઠો, કિડની અને મૂત્રપિંડ પાસેની ગ્રંથીઓને નુકસાન સાથે. પેથોલોજી ઝડપી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે અને ઉપચારની ગેરહાજરીમાં મૃત્યુ તરફ દોરી જાય છે.
- નાસોફેરિંજલ કાર્સિનોમા એ એક ગાંઠ છે જે નાકની બાજુની દિવાલ પર ઉદભવે છે અને લસિકા ગાંઠોમાં મેટાસ્ટેસિસ સાથે નાસોફેરિન્ક્સમાં વધે છે. જેમ જેમ રોગ આગળ વધે છે તેમ, નીચેના લક્ષણો જોવા મળે છે: અનુનાસિક ભીડ, નાકમાંથી લાળ અને પરુ સ્ત્રાવ, સાંભળવાની ખોટ અને વારંવાર ટિનીટસ.
નબળી પ્રતિરક્ષા સાથે, નર્વસ સિસ્ટમ, બરોળ અને યકૃત પીડાય છે, જે કમળાના સ્વરૂપમાં પોતાને પ્રગટ કરે છે, જોરદાર દુખાવોપેટમાં, હળવી માનસિક વિકૃતિઓ.
 ભય એ સ્પ્લેનિક ભંગાણનું જોખમ છે, તેની સાથે તીવ્ર દુખાવોપેટની ડાબી બાજુએ. આ કિસ્સામાં, કટોકટીની તબીબી સહાયની જરૂર છે, કારણ કે આંતરિક રક્તસ્રાવ જે થાય છે તે દર્દીના મૃત્યુ તરફ દોરી શકે છે.
ભય એ સ્પ્લેનિક ભંગાણનું જોખમ છે, તેની સાથે તીવ્ર દુખાવોપેટની ડાબી બાજુએ. આ કિસ્સામાં, કટોકટીની તબીબી સહાયની જરૂર છે, કારણ કે આંતરિક રક્તસ્રાવ જે થાય છે તે દર્દીના મૃત્યુ તરફ દોરી શકે છે.
જ્યારે લક્ષણો દેખાય છે એપ્સટિન-બાર વાયરસતમારે નિદાન કરવા, અસરકારક સારવાર પસંદ કરવા અને સ્થિતિના બગાડ અને ગૂંચવણો અને પેથોલોજીના વિકાસના જોખમને ઘટાડવા માટે તાત્કાલિક ડૉક્ટરની મદદ લેવી જોઈએ.
ચેપનું નિદાન
શરીરમાં એપ્સટિન બાર વાયરસને શોધવા માટે, નિષ્ણાતો પ્રારંભિક તપાસ કરે છે અને ફરિયાદોને ઓળખે છે, પછી નિદાનની પુષ્ટિ કરવા માટે નીચેની ડાયગ્નોસ્ટિક પદ્ધતિઓનો ઉપયોગ કરો:
- રક્ત રસાયણશાસ્ત્ર.
- રક્તની સંપૂર્ણ ગણતરી, જે ન્યુટ્રોપેનિયા, લ્યુકોસાયટોસિસ અથવા થ્રોમ્બોસાયટોપેનિયા દર્શાવે છે.
- ચોક્કસ સંસ્થાઓનું ટાઇટર સ્થાપિત થયેલ છે.
- પેથોજેન ડીએનએની શોધ સાથે મોલેક્યુલર ડાયગ્નોસ્ટિક પદ્ધતિ.
- એપ્સટિન બાર વાયરસ એન્ટિજેન્સ માટે એન્ટિબોડીઝ શોધવા માટે સેરોલોજીકલ પરીક્ષણો.
- રોગપ્રતિકારક પરીક્ષા, જે રોગપ્રતિકારક તંત્રની કામગીરીમાં વિક્ષેપ દર્શાવે છે.
- સંસ્કૃતિ પદ્ધતિ.
સારવાર પદ્ધતિઓ
હાલમાં Epstein Barr વાયરસ માટે કોઈ ચોક્કસ સારવાર પદ્ધતિ નથી.
મજબૂત પ્રતિરક્ષા સાથે, રોગ ઉપચારના ઉપયોગ વિના પસાર થઈ શકે છે. દર્દીને પુષ્કળ પ્રવાહી અને આરામ આપવા માટે તે પૂરતું છે. એન્ટિપ્રાયરેટિક્સ અને પેઇનકિલર્સનો ઉપયોગ લક્ષણોને દૂર કરવા માટે થાય છે.
તીવ્ર અને ક્રોનિક સ્વરૂપો માટે ચેપી રોગના નિષ્ણાત દ્વારા સારવાર હાથ ધરવામાં આવે છે, અને ગાંઠ જેવા નિયોપ્લાઝમ માટે - ઓન્કોલોજિસ્ટ દ્વારા.
ઉપચારનો સમયગાળો રોગના તબક્કા પર આધાર રાખે છે અને તે 3 અઠવાડિયાથી કેટલાક મહિના સુધીનો હોઈ શકે છે.
જ્યારે રોગપ્રતિકારક શક્તિ નબળી પડી જાય છે અને ગૂંચવણોના જોખમને ઘટાડવા માટે, નીચેની દવાઓનો ઉપયોગ કરવામાં આવે છે:

ક્રિયા વધારવા માટે દવાઓદવાઓ સૂચવવામાં આવે છે:
- એન્ટરસોર્બેન્ટ્સ;
- એન્ટિહિસ્ટેમાઈન્સ;
- હેપેટોપ્રોટેક્ટર્સ;
- પ્રોબાયોટીક્સ
સારવારની અસરકારકતા અને દર્દીની સ્થિતિનું વિશ્લેષણ કરવા માટે, સામાન્ય રક્ત પરીક્ષણ અઠવાડિયામાં એકવાર કરવામાં આવે છે અને બાયોકેમિકલ રક્ત પરીક્ષણ મહિનામાં એકવાર કરવામાં આવે છે.
રોગના અભિવ્યક્તિઓ પર આધાર રાખીને, ચેપી રોગો વિભાગમાં દર્દીને હોસ્પિટલમાં દાખલ કરવું શક્ય છે.
 જ્યારે ચેપી મોનોન્યુક્લિયોસિસ વાયરસ સાથે સંકળાયેલું હોય છે, ત્યારે ડૉક્ટર દર્દીને 8-10 દિવસ માટે એન્ટિબાયોટિક્સ (સુમામેડ, ટેટ્રાસાયક્લાઇન) સૂચવે છે, આરામ અને આરામ આપે છે, મુખ્યત્વે સ્પ્લેનિક ભંગાણના જોખમને ઘટાડવા માટે. વજન ઉપાડવા પર 2-3 અઠવાડિયા માટે પ્રતિબંધ છે, કેટલીકવાર 2 મહિના સુધી.
જ્યારે ચેપી મોનોન્યુક્લિયોસિસ વાયરસ સાથે સંકળાયેલું હોય છે, ત્યારે ડૉક્ટર દર્દીને 8-10 દિવસ માટે એન્ટિબાયોટિક્સ (સુમામેડ, ટેટ્રાસાયક્લાઇન) સૂચવે છે, આરામ અને આરામ આપે છે, મુખ્યત્વે સ્પ્લેનિક ભંગાણના જોખમને ઘટાડવા માટે. વજન ઉપાડવા પર 2-3 અઠવાડિયા માટે પ્રતિબંધ છે, કેટલીકવાર 2 મહિના સુધી.
Epstein-Barr વાયરસની માફીના તબક્કાને લંબાવવા માટે, આરોગ્ય સ્પા સારવારની ભલામણ કરવામાં આવે છે.
જે લોકોને એપ્સટિન-બાર વાયરસ થયો છે તેઓ તેમના જીવનભર IgG એન્ટિબોડીઝ જાળવી રાખે છે.
રોગ પૂર્વસૂચન
માનવ શરીરમાં ઇમ્યુનોડેફિસિયન્સીની ગેરહાજરીમાં, પૂર્વસૂચન તદ્દન અનુકૂળ છે.
દુર્લભ કિસ્સાઓમાં, દર્દીઓ, મોટે ભાગે સ્ત્રીઓ, ક્રોનિક ફેટીગ સિન્ડ્રોમથી પરેશાન થાય છે જે 2 વર્ષ સુધી ચાલે છે.
કેટલીકવાર ઓટાઇટિસ મીડિયા અથવા સાઇનસાઇટિસ ગૂંચવણો તરીકે દેખાય છે.
નિવારણ પગલાં
 આજની તારીખે, હર્પીસ પ્રકાર 4 સામે કોઈ રસી વિકસાવવામાં આવી નથી, જે એપ્સટિન-બાર વાયરસ ચેપના વિકાસને ઉશ્કેરે છે.
આજની તારીખે, હર્પીસ પ્રકાર 4 સામે કોઈ રસી વિકસાવવામાં આવી નથી, જે એપ્સટિન-બાર વાયરસ ચેપના વિકાસને ઉશ્કેરે છે.
વિશ્વભરના વૈજ્ઞાનિકો એક સામાન્ય વાયરસ સામે રસી બનાવવાની રીતો ઓળખવા માટે કામ કરી રહ્યા છે જે જટિલ હોય ત્યારે કેન્સર તરફ દોરી જાય છે.
વાયરસના સંક્રમણની શક્યતાને દૂર કરવાનો કોઈ રસ્તો નથી.
એકમાત્ર રસ્તો એ છે કે સુધારણા માટે પગલાં લેવા રક્ષણાત્મક દળોબીમાર થવાનું જોખમ ઘટાડવા માટે અથવા ગૂંચવણો વિના રોગોથી પીડાતા શરીર:
- ત્વચા રોગવિજ્ઞાન અને ચેપી રોગોની સમયસર સારવાર;
- શરીરને સખત બનાવવું;
- તણાવપૂર્ણ પરિસ્થિતિઓને દૂર કરવી;
- તાજી હવાના વારંવાર સંપર્કમાં;
- વ્યક્તિગત સ્વચ્છતાના નિયમોનું પાલન;
- વિટામિન્સ લેવા;
- ખરાબ ટેવોથી છુટકારો મેળવવો.
એપ્સટિન-બાર વાયરસ - ગંભીર બીમારી, જે ગંભીર રોગોના વિકાસને ઉત્તેજિત કરી શકે છે. જ્યારે પ્રથમ ઓળખવામાં આવે ત્યારે તરત જ ડૉક્ટરની સલાહ લેવી મહત્વપૂર્ણ છે ચિંતાજનક લક્ષણો. નિદાન પછી, નિષ્ણાત સક્ષમ સારવાર સૂચવે છે, જે ગૂંચવણો અને પેથોલોજીના જોખમને દૂર કરવામાં મદદ કરશે અને ઝડપી પુનઃપ્રાપ્તિ તરફ દોરી જશે.
એપ્સટિન-બાર વાયરસ માનવ સ્વાસ્થ્ય માટે કેટલો ખતરનાક છે તેનું વર્ણન “લાઇવ હેલ્ધી” પ્રોગ્રામની વાર્તામાં કરવામાં આવ્યું છે.
સંશોધન મુજબ, અડધા સ્કૂલનાં બાળકો અને ચાલીસ વર્ષના 90% બાળકોને એપ્સટિન-બાર વાયરસ (EBV)નો સામનો કરવો પડ્યો છે, તે તેનાથી રોગપ્રતિકારક છે અને તે જાણતા પણ નથી. આ લેખ તે લોકો પર ધ્યાન કેન્દ્રિત કરશે જેમના માટે વાયરસને જાણવું એટલું પીડારહિત ન હતું.
ચેપી મોનોન્યુક્લિયોસિસ
રોગની શરૂઆતમાં, મોનોન્યુક્લિયોસિસ સામાન્ય ARVI થી વ્યવહારીક રીતે અસ્પષ્ટ છે. દર્દીઓ વહેતું નાક, મધ્યમ ગળામાં દુખાવો અને શરીરનું તાપમાન સબફેબ્રીલ સ્તરે વધી જવાથી પરેશાન થાય છે.EBV ના તીવ્ર સ્વરૂપને કહેવામાં આવે છે. વાયરસ નાસોફેરિન્ક્સ દ્વારા માનવ શરીરમાં પ્રવેશ કરે છે. મોટેભાગે મોં દ્વારા - તે કંઈપણ માટે નથી કે ચેપી મોનોન્યુક્લિયોસિસને સુંદર નામ "ચુંબન રોગ" પ્રાપ્ત થયું. વાયરસ લિમ્ફોઇડ પેશીઓના કોષોમાં ગુણાકાર કરે છે (ખાસ કરીને, બી લિમ્ફોસાઇટ્સમાં).
ચેપના એક અઠવાડિયા પછી, તીવ્ર શ્વસન ચેપ જેવું ક્લિનિકલ ચિત્ર વિકસે છે:
- તાપમાનમાં વધારો, ક્યારેક 40 ° સે સુધી,
- હાયપરેમિક કાકડા, ઘણીવાર તકતી સાથે,
- તેમજ સ્ટર્નોક્લિડોમાસ્ટોઇડ સ્નાયુની સાથે ગળામાં લસિકા ગાંઠોની સાંકળ, તેમજ માથાના પાછળના ભાગમાં, નીચલા જડબાની નીચે, બગલમાં અને જંઘામૂળના વિસ્તારમાં,
- મેડિયાસ્ટિનમમાં લસિકા ગાંઠોના "પેકેટો" ની તપાસ દરમિયાન શોધી શકાય છે અને પેટની પોલાણ, દર્દી ઉધરસ, છાતીમાં દુખાવો અથવા પેટમાં દુખાવોની ફરિયાદ કરી શકે છે,
- યકૃત અને બરોળના કદમાં વધારો,
- એટીપિકલ મોનોન્યુક્લિયર કોષો રક્ત પરીક્ષણમાં દેખાય છે - યુવાન રક્ત કોશિકાઓ મોનોસાઇટ્સ અને લિમ્ફોસાઇટ્સ બંને જેવા જ છે.
દર્દી લગભગ એક અઠવાડિયા પથારીમાં વિતાવે છે, તે સમય દરમિયાન તે ઘણું પીવે છે, ગાર્ગલ કરે છે અને એન્ટિપ્રાયરેટિક્સ લે છે. મોનોન્યુક્લિયોસિસ માટે કોઈ ચોક્કસ સારવાર નથી, હાલની એન્ટિવાયરલ દવાઓની અસરકારકતા સાબિત થઈ નથી, અને એન્ટિબાયોટિક્સ માત્ર બેક્ટેરિયલ અથવા ફંગલ ચેપના કિસ્સામાં જ જરૂરી છે.
સામાન્ય રીતે, તાવ એક અઠવાડિયાની અંદર અદૃશ્ય થઈ જાય છે, લસિકા ગાંઠો એક મહિનામાં સંકોચાય છે, અને છ મહિના સુધી લોહીમાં ફેરફાર ચાલુ રહી શકે છે.
મોનોન્યુક્લિયોસિસથી પીડિત થયા પછી, ચોક્કસ એન્ટિબોડીઝ જીવનભર શરીરમાં રહે છે - વર્ગ G (IgG-EBVCA, IgG-EBNA-1) ની ઇમ્યુનોગ્લોબ્યુલિન, જે વાયરસને પ્રતિરક્ષા પ્રદાન કરે છે.
ક્રોનિક EBV ચેપ
જો રોગપ્રતિકારક પ્રતિક્રિયા પૂરતી અસરકારક નથી, તો ક્રોનિક રોગ વિકસી શકે છે. વાયરલ ચેપ Epstein-Barr: ભૂંસી નાખેલ, સક્રિય, સામાન્યકૃત અથવા અસામાન્ય.
- ગંભીર: તાપમાન વારંવાર વધે છે અથવા 37-38 ° સેની અંદર લાંબા સમય સુધી રહે છે, થાક, સુસ્તી, સ્નાયુ અને સાંધામાં દુખાવો અને સોજો લસિકા ગાંઠો દેખાઈ શકે છે.
- એટીપિકલ: ચેપ વારંવાર પુનરાવર્તિત થાય છે - આંતરડા, પેશાબની નળીઓનો વિસ્તાર, વારંવાર તીવ્ર શ્વસન ચેપ. તેઓ લાંબા અને સારવાર માટે મુશ્કેલ છે.
- સક્રિય: મોનોન્યુક્લિયોસિસ (તાવ, ગળામાં દુખાવો, લિમ્ફેડેનોપેથી, હેપેટો- અને સ્પ્લેનોમેગેલી) ના લક્ષણો પુનરાવર્તિત થાય છે, જે ઘણીવાર બેક્ટેરિયલ અને ફંગલ ચેપ દ્વારા જટિલ હોય છે. વાયરસ પેટ અને આંતરડાના મ્યુકોસ મેમ્બ્રેનને નુકસાન પહોંચાડી શકે છે; દર્દીઓ ઉબકા, ઝાડા અને પેટમાં દુખાવોની ફરિયાદ કરે છે.
- સામાન્યકૃત: નર્વસ સિસ્ટમને નુકસાન (એન્સેફાલીટીસ, રેડિક્યુલોન્યુરિટિસ), હૃદય (), ફેફસાં (ન્યુમોનાઇટિસ), યકૃત (હેપેટાઇટિસ).
ક્રોનિક ચેપના કિસ્સામાં, PCR દ્વારા લાળમાં વાયરસ અને ન્યુક્લિયર એન્ટિજેન્સ (IgG-EBNA-1) માટે એન્ટિબોડીઝ બંને શોધી શકાય છે, જે ચેપના 3-4 મહિના પછી જ રચાય છે. જો કે, નિદાન કરવા માટે આ પૂરતું નથી, કારણ કે સમાન ચિત્ર વાયરસના સંપૂર્ણ સ્વસ્થ વાહકમાં જોઇ શકાય છે. ઇમ્યુનોલોજિસ્ટ ઓછામાં ઓછા બે વાર એન્ટિવાયરલ એન્ટિબોડીઝના સમગ્ર સ્પેક્ટ્રમની તપાસ કરે છે.
VCA અને EA માં IgG ની માત્રામાં વધારો રોગના ફરીથી થવાનું સૂચન કરશે.
Epstein-Barr વાયરસ કેટલો ખતરનાક છે?
EBV સાથે સંકળાયેલ જીનીટલ અલ્સર
આ રોગ તદ્દન દુર્લભ છે અને વધુ વખત યુવાન સ્ત્રીઓમાં જોવા મળે છે. બાહ્ય જનનેન્દ્રિયોના મ્યુકોસ મેમ્બ્રેન પર ખૂબ ઊંડા અને પીડાદાયક ધોવાણ દેખાય છે. મોટાભાગના કિસ્સાઓમાં, અલ્સર ઉપરાંત, સામાન્ય લક્ષણો, મોનોન્યુક્લિયોસિસ માટે લાક્ષણિક. એસાયક્લોવીર, જેણે હર્પીસ પ્રકાર II ની સારવારમાં પોતાને સાબિત કર્યું છે, તે એપ્સટિન-બાર વાયરસ સાથે સંકળાયેલા જનના અંગોના અલ્સર માટે ખૂબ અસરકારક ન હતું. સદનસીબે, ફોલ્લીઓ તેના પોતાના પર જાય છે અને ભાગ્યે જ પુનરાવર્તિત થાય છે.
હિમોફેગોસિટીક સિન્ડ્રોમ (X-લિંક્ડ લિમ્ફોપ્રોલિફેરેટિવ રોગ)
એપ્સટિન-બાર વાયરસ ટી લિમ્ફોસાઇટ્સને ચેપ લગાવી શકે છે. પરિણામે, એક પ્રક્રિયા શરૂ કરવામાં આવે છે જે રક્ત કોશિકાઓના વિનાશ તરફ દોરી જાય છે - લાલ રક્ત કોશિકાઓ, પ્લેટલેટ્સ અને લ્યુકોસાઇટ્સ. આનો અર્થ એ છે કે મોનોન્યુક્લિયોસિસ (તાવ, લિમ્ફેડેનોપેથી, હેપેટોસ્પ્લેનોમેગલી) ના લક્ષણો ઉપરાંત, દર્દી એનિમિયા, હેમરેજિક ફોલ્લીઓ વિકસાવે છે અને લોહી ગંઠાઈ જાય છે. આ ઘટના સ્વયંભૂ અદૃશ્ય થઈ શકે છે, પરંતુ મૃત્યુ પણ થઈ શકે છે અને તેથી સક્રિય સારવારની જરૂર છે.
EBV સાથે સંકળાયેલ કેન્સર
હાલમાં, આવા કેન્સરના વિકાસમાં વાયરસની ભૂમિકા વિવાદિત નથી:
- બર્કિટ લિમ્ફોમા,
- નાસોફેરિન્જલ કાર્સિનોમા,
- લિમ્ફોગ્રાન્યુલોમેટોસિસ,
- લિમ્ફોપ્રોલિફેરેટિવ રોગ.
- બર્કિટનું લિમ્ફોમા પૂર્વશાળાના બાળકોમાં અને માત્ર આફ્રિકામાં જ જોવા મળે છે. ગાંઠ લસિકા ગાંઠોને અસર કરે છે, ઉપલા અથવા નીચલું જડબું, અંડાશય, મૂત્રપિંડ પાસેની ગ્રંથીઓ અને કિડની. કમનસીબે, એવી કોઈ દવાઓ નથી કે જે તેની સારવારમાં સફળતાની ખાતરી આપે.
- નાસોફેરિંજલ કાર્સિનોમા એ નાસોફેરિન્ક્સના ઉપરના ભાગમાં સ્થિત એક ગાંઠ છે. તે અનુનાસિક ભીડ, નાકમાંથી રક્તસ્ત્રાવ, સાંભળવાની ખોટ, ગળામાં દુખાવો અને સતત માથાનો દુખાવો તરીકે પોતાને પ્રગટ કરે છે. મોટેભાગે આફ્રિકન દેશોમાં જોવા મળે છે.
- લિમ્ફોગ્રાન્યુલોમેટોસિસ (અન્યથા હોજકિન્સ રોગ તરીકે ઓળખાય છે), તેનાથી વિપરીત, કોઈપણ વયના યુરોપિયનોને વધુ અસર કરે છે. તે વિસ્તરેલ લસિકા ગાંઠો દ્વારા પ્રગટ થાય છે, સામાન્ય રીતે રેટ્રોસ્ટર્નલ અને ઇન્ટ્રા-પેટ, તાવ અને વજન ઘટાડવા સહિતના ઘણા જૂથોના. નિદાનની પુષ્ટિ લસિકા ગાંઠ બાયોપ્સી દ્વારા કરવામાં આવે છે: વિશાળ હોજકિન (રીડ-બેરેઝોવ્સ્કી-સ્ટર્નબર્ગ) કોષો શોધી કાઢવામાં આવે છે. રેડિયેશન ઉપચાર 70% દર્દીઓમાં સ્થિર માફી પ્રાપ્ત કરવાની મંજૂરી આપે છે.
- લિમ્ફોપ્રોલિફેરેટિવ ડિસીઝ (પ્લાઝ્મા હાયપરપ્લાસિયા, ટી-સેલ લિમ્ફોમા, બી-સેલ લિમ્ફોમા, ઇમ્યુનોબ્લાસ્ટિક લિમ્ફોમા) એ રોગોનું એક જૂથ છે જેમાં લિમ્ફોઇડ પેશી કોશિકાઓનો જીવલેણ પ્રસાર થાય છે. આ રોગ વિસ્તૃત લસિકા ગાંઠો દ્વારા પ્રગટ થાય છે, અને નિદાન બાયોપ્સી પછી કરવામાં આવે છે. કીમોથેરાપીની અસરકારકતા ગાંઠના પ્રકારને આધારે બદલાય છે.
સ્વયંપ્રતિરક્ષા રોગો
રોગપ્રતિકારક તંત્ર પર વાયરસની અસર તેના પોતાના પેશીઓની માન્યતામાં નિષ્ફળતાનું કારણ બને છે, જે સ્વયંપ્રતિરક્ષા રોગોના વિકાસ તરફ દોરી જાય છે. EBV ચેપ SLE, ક્રોનિક ગ્લોમેર્યુલોનફ્રાઇટિસ, ઓટોઇમ્યુન હેપેટાઇટિસ અને સ્જોગ્રેન્સ સિન્ડ્રોમના વિકાસમાં ઇટીઓલોજિકલ પરિબળોમાં સૂચિબદ્ધ છે.
ક્રોનિક થાક સિન્ડ્રોમ
 ક્રોનિક ફેટીગ સિન્ડ્રોમ ક્રોનિક EBV ચેપનું અભિવ્યક્તિ હોઈ શકે છે.
ક્રોનિક ફેટીગ સિન્ડ્રોમ ક્રોનિક EBV ચેપનું અભિવ્યક્તિ હોઈ શકે છે. ઘણીવાર હર્પીસ જૂથના વાયરસ સાથે સંકળાયેલા હોય છે (જેમાં એપ્સટિન-બાર વાયરસનો સમાવેશ થાય છે). ક્રોનિક EBV ચેપના લાક્ષણિક લક્ષણો: વિસ્તૃત લસિકા ગાંઠો, ખાસ કરીને સર્વાઇકલ અને એક્સેલરી, ફેરીન્જાઇટિસ અને લો-ગ્રેડનો તાવ, ગંભીર એસ્થેનિક સિન્ડ્રોમ સાથે. દર્દી થાક, યાદશક્તિ અને બુદ્ધિમાં ઘટાડો, ધ્યાન કેન્દ્રિત કરવામાં અસમર્થતા, માથાનો દુખાવો અને સ્નાયુઓમાં દુખાવો અને ઊંઘમાં ખલેલની ફરિયાદ કરે છે.
EBV ચેપ માટે કોઈ સામાન્ય રીતે સ્વીકૃત સારવાર પદ્ધતિ નથી. આજે ડોકટરોના શસ્ત્રાગારમાં ન્યુક્લિયોસાઇડ્સ (Acyclovir, Ganciclovir, Famciclovir), ઇમ્યુનોગ્લોબ્યુલિન (Alfaglobin, Polygam), રિકોમ્બિનન્ટ ઇન્ટરફેરોન(રેફેરોન, સાયક્લોફેરોન). જો કે, સક્ષમ નિષ્ણાતે નક્કી કરવું જોઈએ કે તેમને કેવી રીતે લેવું અને પ્રયોગશાળા સંશોધન સહિત સંપૂર્ણ અભ્યાસ પછી તે કરવું યોગ્ય છે કે કેમ.
મારે કયા ડૉક્ટરનો સંપર્ક કરવો જોઈએ?
જો દર્દીમાં એપ્સટિન-બાર વાયરસના ચેપના લક્ષણો હોય, તો ચેપી રોગના નિષ્ણાત દ્વારા તેનું મૂલ્યાંકન અને સારવાર કરવી જોઈએ. જો કે, ઘણીવાર આવા દર્દીઓ પ્રથમ સામાન્ય પ્રેક્ટિશનર/બાળરોગ ચિકિત્સક તરફ વળે છે. જો વાયરસ સાથે સંકળાયેલ ગૂંચવણો અથવા રોગો વિકસે છે, તો વિશિષ્ટ નિષ્ણાતો સાથે પરામર્શ સૂચવવામાં આવે છે: એક હિમેટોલોજિસ્ટ (રક્તસ્ત્રાવ માટે), ન્યુરોલોજીસ્ટ (એન્સેફાલીટીસ, મેનિન્જાઇટિસના વિકાસ માટે), કાર્ડિયોલોજિસ્ટ (મ્યોકાર્ડિટિસ માટે), પલ્મોનોલોજિસ્ટ (ન્યુમોનાઇટિસ માટે), રુમેટોલોજિસ્ટ (રક્ત વાહિનીઓ અને સાંધાઓને નુકસાન માટે). કેટલાક કિસ્સાઓમાં, બેક્ટેરિયલ કાકડાનો સોજો કે દાહ નકારી કાઢવા માટે ENT ડૉક્ટર સાથે પરામર્શ જરૂરી છે.
બાળકોમાં સૌથી સામાન્ય રોગો વાયરલ છે. તેનું કારણ એ છે કે બાળકની રોગપ્રતિકારક શક્તિ હજી પૂરતી મજબૂત, અપરિપક્વ નથી અને બહારથી આવતા અસંખ્ય જોખમોનો સામનો કરવો તેના માટે હંમેશા સરળ નથી. પરંતુ જો ફલૂ અને ચિકનપોક્સ વિશે ઘણું કહેવામાં આવ્યું છે અને લખવામાં આવ્યું છે, અને ઓરી સાથે પણ માતાઓ માટે બધું વધુ કે ઓછું સ્પષ્ટ છે, તો પછી આ વિશ્વમાં એવા વાયરસ છે, જેનાં નામો માતાપિતાને પવિત્ર ભયાનકતાથી ભરી દે છે.
આમાંનો એક અલ્પ-અભ્યાસિત અને ખૂબ જ સામાન્ય એપસ્ટેઇન-બાર વાયરસ છે. પ્રખ્યાત બાળરોગ અને ટીવી પ્રસ્તુતકર્તા એવજેની કોમરોવ્સ્કીને વારંવાર તેમના વિશે પૂછવામાં આવે છે.


તે શુ છે
EBV - એપ્સટિન બાર વાયરસ. ગ્રહ પર સૌથી સામાન્ય વાયરસ પૈકી એક. તે સૌપ્રથમ ગાંઠના નમૂનાઓમાં મળી આવ્યું હતું અને 1964 માં અંગ્રેજી પ્રોફેસર માઈકલ એપ્સટેઈન અને તેના સહાયક યવોન બાર દ્વારા વર્ણવવામાં આવ્યું હતું. આ હર્પીસ વાયરસનો ચોથો પ્રકાર છે.
તબીબી આંકડાઓ અનુસાર, 5-6 વર્ષની વયના અડધા બાળકો અને 97% પુખ્ત વયના લોકોના રક્ત પરીક્ષણોમાં ભૂતકાળના ચેપના નિશાન જોવા મળે છે, અને તેઓ પોતે પણ તેના વિશે જાણતા નથી, કારણ કે મોટાભાગના લોકોમાં EBV ધ્યાન વિના આગળ વધે છે, લક્ષણો વિના.



બાળક જુદી જુદી રીતે સંક્રમિત થઈ શકે છે. મોટે ભાગે, EBV જૈવિક પ્રવાહી દ્વારા મુક્ત થાય છે, સામાન્ય રીતે લાળ દ્વારા. આ કારણોસર, ચેપી મોનોન્યુક્લિયોસિસ, જે વાયરસને કારણે થાય છે, તેને "ચુંબન રોગ" કહેવામાં આવે છે.
દર્દી સાથે વહેંચાયેલી વસ્તુઓ અને રમકડાં દ્વારા લોહી અને તેના ઘટકોના સ્થાનાંતરણ દરમિયાન ચેપ લાગી શકે છે, અને ગર્ભાવસ્થા દરમિયાન ચેપગ્રસ્ત માતામાંથી પ્લેસેન્ટા દ્વારા ગર્ભમાં વાયરસ ફેલાય છે. EBV બોન મેરો ટ્રાન્સપ્લાન્ટેશન દરમિયાન હવા દ્વારા અને દાતાથી પ્રાપ્તકર્તા સુધી સરળતાથી ફેલાય છે.


જોખમમાં એક વર્ષથી ઓછી ઉંમરના બાળકો છે જેઓ તેમના મોં દ્વારા તેમની આસપાસની દુનિયાને સક્રિયપણે અન્વેષણ કરે છે, દરેક વસ્તુ અને વસ્તુનો સંપૂર્ણ સ્વાદ લેવાનો પ્રયાસ કરે છે જેનો તેઓ હાથ મેળવી શકે છે. અન્ય "સમસ્યા" વય 3 થી 6 વર્ષની વયના બાળકો છે જે નિયમિતપણે હાજરી આપે છે કિન્ડરગાર્ટનઅને અસંખ્ય સંપર્કો ધરાવે છે.

સેવનનો સમયગાળો 1 થી 2 મહિનાનો હોય છે, ત્યારબાદ બાળકોમાં ઘણા વાયરલ ઇન્ફેક્શનના આબેહૂબ લક્ષણો જોવા મળે છે.
જો કે, એક જટિલ નામ સાથેનો વાયરસ પોતે એટલો ડરામણો નથી કારણ કે તેના પરિણામો સંપૂર્ણપણે અણધારી છે. તે એક બાળકમાં સંપૂર્ણ રીતે ધ્યાન વગર જઈ શકે છે, જ્યારે બીજામાં તે ગંભીર પરિસ્થિતિઓ અને કેન્સરના વિકાસનું કારણ બની શકે છે.

VEB વિશે કોમરોવ્સ્કી
એવજેની કોમરોવ્સ્કીએ માતા-પિતાને એપ્સટિન-બાર વાયરસની આસપાસ બિનજરૂરી ઉન્માદ ન બનાવવા વિનંતી કરી. તે માને છે કે મોટાભાગના બાળકો પહેલાથી જ બાળપણમાં આ એજન્ટનો સામનો કરી ચૂક્યા છે, અને તેમની રોગપ્રતિકારક શક્તિએ તેને "યાદ" રાખ્યું છે અને તેને ઓળખવા અને તેનો પ્રતિકાર કરવામાં સક્ષમ છે.
હવે ચેપી મોનોક્યુલોસિસ વિશે ડૉ. કોમરોવ્સ્કીને સાંભળીએ.
લક્ષણો કે જે બાળકને EBV પર શંકા કરવા દે છે તે તદ્દન અસ્પષ્ટ છે:
- ચીડિયાપણું, આંસુ, મૂડમાં વધારો અને વારંવાર કારણહીન થાક.
- લસિકા ગાંઠોનું હળવું અથવા વધુ નોંધપાત્ર વિસ્તરણ. મોટેભાગે - સબમંડિબ્યુલર અને કાનની પાછળ. જો ચેપ ગંભીર હોય, તો તે આખા શરીરમાં ફેલાય છે.
- ભૂખનો અભાવ, પાચન સમસ્યાઓ.
- ફોલ્લીઓ.
- ઉચ્ચ તાપમાન (40.0 સુધી).
- ગળામાં દુખાવો (ગળામાં દુખાવો અને ફેરીન્જાઇટિસની જેમ).
- ભારે પરસેવો.
- યકૃત અને બરોળના કદમાં થોડો વધારો. બાળકમાં, આ પેટમાં દુખાવા જેવી પીડા તરીકે પ્રગટ થઈ શકે છે.
- ત્વચાની પીળાશ. આ લક્ષણ અત્યંત દુર્લભ છે.

કોમરોવ્સ્કી ભારપૂર્વક જણાવે છે કે માત્ર ફરિયાદો અને ચોક્કસ લક્ષણોની હાજરીના આધારે નિદાન કરવું અશક્ય છે, કારણ કે બાળકની સ્થિતિ ગળામાં દુખાવો, એન્ટરવાયરસ અને લિમ્ફોગ્રાન્યુલોમેટોસિસ જેવી હશે.

એપ્સટિન-બાર વાયરસની પુષ્ટિ અથવા ખંડન કરવા માટે, દર્દીના લોહીના નમૂનાઓની પ્રયોગશાળા નિદાન જરૂરી છે, જેમાં બાયોકેમિકલ વિશ્લેષણ, સેરોલોજીકલ પરીક્ષણ, પીસીઆરનો સમાવેશ થાય છે, અને તે પણ સલાહ આપવામાં આવે છે કે ઇમ્યુનોગ્રામ કરવું અને પેટના અંગોની અલ્ટ્રાસાઉન્ડ પરીક્ષા કરવી - યકૃત. અને બરોળ.

કોમરોવ્સ્કી ઘણીવાર EBV ને ચિકનપોક્સ સાથે સરખાવે છે. બંને રોગો વધુ સરળતાથી સહન કરવામાં આવે છે નાની ઉમરમા, વ્યક્તિ જેટલી નાની, રોગ સરળ અને ઓછા પરિણામો. પ્રાથમિક ચેપ જેટલો જૂનો થાય છે, તેટલી મોટી શક્યતાઓ ગંભીર ગૂંચવણો.

કોમરોવ્સ્કી અનુસાર સારવાર
એવજેની ઓલેગોવિચ ચેતવણી આપે છે કે EBV, ચેપી મોનોન્યુક્લિયોસિસ સાથે સંકળાયેલ રોગોમાંના એક માટે પેનિસિલિન એન્ટિબાયોટિક્સ સાથેની સારવાર ગંભીર ગૂંચવણોનું કારણ બની શકે છે. સામાન્ય રીતે, આવી પ્રિસ્ક્રિપ્શન ભૂલભરેલી હોય છે જ્યારે ડૉક્ટર સામાન્ય બેક્ટેરિયલ ગળામાં દુખાવો માટે મોનોન્યુક્લિયોસિસને ભૂલ કરે છે. આ કિસ્સામાં, એક્સેન્થેમા વિકસી શકે છે.

સામાન્ય બાળકો કે જેઓ એચઆઇવી અને રોગપ્રતિકારક તંત્રની અન્ય ગંભીર વિકૃતિઓથી પીડાતા નથી, એવજેની કોમરોવ્સ્કીના જણાવ્યા અનુસાર, EBV દ્વારા થતા મોનોન્યુક્લિયોસિસ માટે કોઈ એન્ટિવાયરલ સારવારની જરૂર નથી, અને તેથી પણ તેમને તાત્કાલિક ઇમ્યુનોસ્ટીમ્યુલેન્ટ્સ આપવાની જરૂર નથી. પ્રખ્યાત બાળરોગ ચિકિત્સકને વિશ્વાસ છે કે બાળકનું શરીર તેના પોતાના પર આ જોખમનો સામનો કરવામાં સક્ષમ છે.

જો રોગનો કોર્સ ગંભીર છે, જે કોમરોવ્સ્કી અનુસાર, ખૂબ જ દુર્લભ છે, તો હોસ્પિટલમાં સારવારની જરૂર પડી શકે છે. ત્યાં, મોટે ભાગે, એન્ટિહર્પેટિક દવાઓનો ઉપયોગ કરવામાં આવશે (તદ્દન વાજબી રીતે).
અન્ય તમામ કિસ્સાઓમાં, લક્ષણોની સારવાર પૂરતી છે. આમાં એન્ટિપ્રાયરેટિક દવાઓ (જો તાપમાન 38.5-39.0 થી ઉપર હોય), દવાઓ કે જે ગળામાં દુખાવો ઘટાડે છે (લોઝેન્જેસ, એન્ટિસેપ્ટિક્સ, ગાર્ગલ્સ), મલમ, જેલ અને ત્વચાના ગંભીર ચકામા માટે એન્ટિસેપ્ટિક્સ સાથેના બાહ્ય સ્પ્રેનો સમાવેશ થાય છે.
એપસ્ટેઇન-બાર વાયરસ કયા રોગોનું કારણ બની શકે છે? EBV ચેપ માટે કયા લક્ષણો લાક્ષણિક છે?
શું પ્રયોગશાળાના પરિમાણોમાં ફેરફાર EBV માટે સખત રીતે વિશિષ્ટ છે?
EBV ચેપ માટે જટિલ ઉપચારમાં શું શામેલ છે?
તાજેતરના વર્ષોમાં, ક્રોનિક રિકરન્ટ ચેપથી પીડિત દર્દીઓની સંખ્યામાં વધારો થયો છે, જે ઘણા કિસ્સાઓમાં સામાન્ય સુખાકારીમાં ઉચ્ચારણ ખલેલ અને સંખ્યાબંધ ઉપચારાત્મક ફરિયાદો સાથે છે. ક્લિનિકલ પ્રેક્ટિસમાં સૌથી વધુ વ્યાપક (મોટાભાગે હર્પીસ સિમ્પ્લેક્સ I દ્વારા થાય છે), (હર્પીસ ઝોસ્ટર) અને (મોટાભાગે હર્પીસ સિમ્પ્લેક્સ II દ્વારા થાય છે); ટ્રાન્સપ્લાન્ટોલોજી અને ગાયનેકોલોજીમાં, સાયટોમેગાલોવાયરસને કારણે થતા રોગો અને સિન્ડ્રોમનો વારંવાર સામનો કરવામાં આવે છે. જો કે, સામાન્ય પ્રેક્ટિશનરો એપ્સટિન-બાર વાયરસ (EBV) અને તેના સ્વરૂપોને કારણે થતા ક્રોનિક ચેપ વિશે સ્પષ્ટપણે પૂરતા પ્રમાણમાં જાગૃત નથી.
EBV ને 35 વર્ષ પહેલા બર્કેટના લિમ્ફોમા કોષોમાંથી પ્રથમ વખત અલગ કરવામાં આવ્યું હતું. તે ટૂંક સમયમાં જાણીતું બન્યું કે વાયરસ મનુષ્યમાં તીવ્ર અને તીવ્ર બીમારીનું કારણ બની શકે છે. હવે તે સ્થાપિત થયું છે કે EBV સંખ્યાબંધ ઓન્કોલોજીકલ, મુખ્યત્વે લિમ્ફોપ્રોલિફેરેટિવ અને ઓટોઇમ્યુન રોગો (શાસ્ત્રીય, વગેરે) સાથે સંકળાયેલ છે. વધુમાં, EBV રોગના ક્રોનિક મેનિફેસ્ટ અને ગુપ્ત સ્વરૂપોનું કારણ બની શકે છે, ક્રોનિક મોનોન્યુક્લિયોસિસની જેમ. એપ્સટિન-બાર વાયરસ હર્પીસ વાયરસના પરિવારનો છે, ગામહર્પીસ વાયરસનો સબફેમિલી અને લિમ્ફોક્રિપ્ટોવાયરસની એક જીનસ, તેમાં બે ડીએનએ પરમાણુઓ છે અને આ જૂથના અન્ય વાયરસની જેમ, માનવ શરીરમાં જીવનભર ટકી રહેવાની ક્ષમતા ધરાવે છે. કેટલાક દર્દીઓમાં, રોગપ્રતિકારક નબળાઇની પૃષ્ઠભૂમિ સામે અને વારસાગત વલણએક અથવા બીજી પેથોલોજી EBV કારણ બની શકે છે વિવિધ રોગો, જેનો ઉપર ઉલ્લેખ કરવામાં આવ્યો હતો. EBV કાકડાની અંતર્ગત લિમ્ફોઇડ પેશીઓમાં, ખાસ કરીને B લિમ્ફોસાઇટ્સમાં ટ્રાન્સસાઇટોસિસ દ્વારા અખંડ ઉપકલા સ્તરોમાં પ્રવેશ કરીને માનવોને ચેપ લગાડે છે. બી લિમ્ફોસાઇટ્સમાં EBV નું પ્રવેશ આ કોષો CD21 ના રીસેપ્ટર દ્વારા થાય છે, જે પૂરકના C3d ઘટક માટે રીસેપ્ટર છે. ચેપ પછી, વાયરસ આધારિત કોષોના પ્રસાર દ્વારા અસરગ્રસ્ત કોષોની સંખ્યા વધે છે. ચેપગ્રસ્ત બી લિમ્ફોસાઇટ્સ ટૉન્સિલર ક્રિપ્ટ્સમાં નોંધપાત્ર સમય માટે રહી શકે છે, જે લાળ સાથે વાયરસને બાહ્ય વાતાવરણમાં મુક્ત કરવાની મંજૂરી આપે છે.
ચેપગ્રસ્ત કોષો સાથે, EBV અન્ય લિમ્ફોઇડ પેશીઓ અને પેરિફેરલ રક્તમાં ફેલાય છે. પ્લાઝ્મા કોશિકાઓમાં બી લિમ્ફોસાઇટ્સની પરિપક્વતા (જે સામાન્ય રીતે ત્યારે થાય છે જ્યારે તેઓ અનુરૂપ એન્ટિજેન અથવા ચેપનો સામનો કરે છે) વાયરસના ગુણાકારને ઉત્તેજિત કરે છે, અને આ કોષોના અનુગામી મૃત્યુ (એપોપ્ટોસિસ) ક્રિપ્ટ્સ અને લાળમાં વાયરલ કણોના પ્રકાશન તરફ દોરી જાય છે. . વાયરસથી સંક્રમિત કોષોમાં, બે પ્રકારના પ્રજનન શક્ય છે: લિટીક, એટલે કે, મૃત્યુ તરફ દોરી જાય છે, યજમાન કોષનું લિસિસ અને સુપ્ત, જ્યારે વાયરલ નકલોની સંખ્યા ઓછી હોય છે અને કોષનો નાશ થતો નથી. EBV બી-લિમ્ફોસાયટ્સ અને નાસોફેરિંજલ પ્રદેશ અને લાળ ગ્રંથીઓના ઉપકલા કોષોમાં લાંબા સમય સુધી રહી શકે છે. વધુમાં, તે અન્ય કોશિકાઓને સંક્રમિત કરવામાં સક્ષમ છે: ટી લિમ્ફોસાઇટ્સ, એનકે કોશિકાઓ, મેક્રોફેજેસ, ન્યુટ્રોફિલ્સ, વેસ્ક્યુલર ઉપકલા કોષો. યજમાન કોષના ન્યુક્લિયસમાં, EBV ડીએનએ રિંગ માળખું બનાવી શકે છે - એક એપિસોમ, અથવા જીનોમમાં એકીકૃત થઈ શકે છે, જેના કારણે રંગસૂત્રોની અસામાન્યતાઓ થાય છે.
તીવ્ર અથવા સક્રિય ચેપમાં, વાયરસની લિટિક પ્રતિકૃતિ પ્રબળ છે.
વાયરસનું સક્રિય પ્રજનન રોગપ્રતિકારક નિયંત્રણના નબળા પડવાના પરિણામે થઈ શકે છે, તેમજ સંખ્યાબંધ કારણોના પ્રભાવ હેઠળ વાયરસથી સંક્રમિત કોષોના પ્રજનનની ઉત્તેજના: તીવ્ર બેક્ટેરિયલ અથવા વાયરલ ચેપ, રસીકરણ, તાણ, વગેરે.
મોટાભાગના સંશોધકો અનુસાર, આજે લગભગ 80-90% વસ્તી EBV થી સંક્રમિત છે. પ્રાથમિક ચેપ મોટાભાગે બાળપણમાં થાય છે અથવા નાની ઉંમરે. વાયરસના પ્રસારણના માર્ગો અલગ છે: હવાજન્ય, ઘરગથ્થુ સંપર્ક, રક્તસ્રાવ, જાતીય, ટ્રાન્સપ્લેસેન્ટલ. EBV ચેપ પછી, માનવ શરીરમાં વાયરસની નકલ અને રોગપ્રતિકારક પ્રતિભાવની રચના એસિમ્પટમેટિક હોઈ શકે છે અથવા તીવ્ર શ્વસન વાયરલ ચેપના નાના સંકેતો તરીકે પ્રગટ થઈ શકે છે. પરંતુ જો આ સમયગાળા દરમિયાન મોટી માત્રામાં ચેપ થાય છે અને/અથવા રોગપ્રતિકારક શક્તિમાં નોંધપાત્ર નબળાઈ જોવા મળે છે, તો દર્દી ચેપી મોનોન્યુક્લિયોસિસનું ચિત્ર વિકસાવી શકે છે. તીવ્ર ના ઘણા સંભવિત પરિણામો છે ચેપી પ્રક્રિયા:
- પુનઃપ્રાપ્તિ (વાયરસ ડીએનએ ફક્ત એક જ બી-લિમ્ફોસાઇટ્સ અથવા ઉપકલા કોષોમાં વિશેષ અભ્યાસ દ્વારા શોધી શકાય છે);
- એસિમ્પ્ટોમેટિક વાયરસ કેરેજ અથવા સુપ્ત ચેપ (વિષાણુ સંવેદનશીલતા પર લાળ અથવા લિમ્ફોસાઇટ્સમાં શોધાયેલ છે પીસીઆર પદ્ધતિનમૂના દીઠ 10 નકલો);
- ક્રોનિક રિકરન્ટ ચેપ: એ) ક્રોનિક ચેપી મોનોન્યુક્લિયોસિસના પ્રકારનો ક્રોનિક સક્રિય EBV ચેપ; b) સેન્ટ્રલ નર્વસ સિસ્ટમ, મ્યોકાર્ડિયમ, કિડની વગેરેને નુકસાન સાથે ક્રોનિક સક્રિય EBV ચેપનું સામાન્ય સ્વરૂપ; c) EBV-સંકળાયેલ હિમોફેગોસિટીક સિન્ડ્રોમ; d) EBV ચેપના ભૂંસી નાખેલા અથવા અસામાન્ય સ્વરૂપો: અજાણ્યા મૂળના લાંબા ગાળાના નીચા-ગ્રેડ તાવ, ક્લિનિકલ ચિત્ર - વારંવાર બેક્ટેરિયલ, ફંગલ, શ્વસન અને જઠરાંત્રિય માર્ગના મિશ્રિત ચેપ અને અન્ય અભિવ્યક્તિઓ;
- ઓન્કોલોજીકલ (લિમ્ફોપ્રોલિફેરેટિવ) પ્રક્રિયાનો વિકાસ (બહુવિધ પોલીક્લોનલ, નેસોફેરિંજલ કાર્સિનોમા, જીભના લ્યુકોપ્લાકિયા અને મૌખિક પોલાણ અને આંતરડાના મ્યુકોસ મેમ્બ્રેન, વગેરે);
- સ્વયંપ્રતિરક્ષા રોગનો વિકાસ - વગેરે. (એ નોંધવું જોઈએ કે બે નવીનતમ જૂથોચેપ પછી લાંબા સમય સુધી રોગો વિકસી શકે છે);
- અમારી પ્રયોગશાળામાં સંશોધનના પરિણામો અનુસાર (અને સંખ્યાબંધ વિદેશી પ્રકાશનોના આધારે), અમે તારણ કાઢ્યું છે કે EBV ઘટનામાં મહત્વપૂર્ણ ભૂમિકા ભજવી શકે છે.
EBV દ્વારા થતા તીવ્ર ચેપવાળા દર્દી માટે તાત્કાલિક અને લાંબા ગાળાના પૂર્વસૂચન રોગપ્રતિકારક નબળાઇની હાજરી અને ગંભીરતા પર આધાર રાખે છે, આનુવંશિક વલણચોક્કસ EBV-સંબંધિત રોગો (ઉપર જુઓ), તેમજ સંખ્યાબંધ બાહ્ય પરિબળોની હાજરીથી (તાણ, ચેપ, સર્જિકલ હસ્તક્ષેપ, પ્રતિકૂળ અસરો પર્યાવરણ), રોગપ્રતિકારક તંત્રને નુકસાન પહોંચાડે છે. એવું જાણવા મળ્યું હતું કે EBV પાસે જનીનોનો મોટો સમૂહ છે જે તેને અમુક હદ સુધી માનવ રોગપ્રતિકારક શક્તિને ટાળવાની ક્ષમતા આપે છે. ખાસ કરીને, EBV પ્રોટીન ઉત્પન્ન કરે છે જે સંખ્યાબંધ માનવ ઇન્ટરલ્યુકિન્સ અને તેમના રીસેપ્ટર્સના એનાલોગ છે જે રોગપ્રતિકારક પ્રતિભાવમાં ફેરફાર કરે છે. સક્રિય પ્રજનનના સમયગાળા દરમિયાન, વાયરસ IL-10-જેવા પ્રોટીન ઉત્પન્ન કરે છે, જે ટી-સેલ રોગપ્રતિકારક શક્તિને દબાવી દે છે, સાયટોટોક્સિક લિમ્ફોસાઇટ્સ, મેક્રોફેજેસનું કાર્ય અને કુદરતી કિલર કોશિકાઓના કાર્યના તમામ તબક્કાઓને વિક્ષેપિત કરે છે (એટલે કે, સૌથી મહત્વપૂર્ણ. એન્ટિવાયરલ સંરક્ષણ પ્રણાલી). અન્ય વાયરલ પ્રોટીન (BI3) ટી-સેલ રોગપ્રતિકારક શક્તિ અને બ્લોક કિલર સેલ પ્રવૃત્તિને પણ દબાવી શકે છે (ઇન્ટરલ્યુકિન-12ના દમન દ્વારા). અન્ય હર્પીસ વાયરસની જેમ EBV ની બીજી મિલકત, ઉચ્ચ પરિવર્તનશીલતા છે, જે તેને ચોક્કસ ઇમ્યુનોગ્લોબ્યુલિન (જે તેના પરિવર્તન પહેલા વાયરસ માટે વિકસાવવામાં આવી હતી) અને યજમાનની રોગપ્રતિકારક શક્તિના કોષોની અસરોને ચોક્કસ સમય માટે ટાળવા દે છે. આમ, માનવ શરીરમાં EBV નું પ્રજનન ગૌણ ઇમ્યુનોડેફિસિયન્સીના ઉત્તેજના (ઉદભવ) નું કારણ બની શકે છે.
એપસ્ટેઇન-બાર વાયરસના કારણે ક્રોનિક ચેપના ક્લિનિકલ સ્વરૂપો
ક્રોનિક એક્ટિવ EBV ઇન્ફેક્શન (CA EBV) લાંબા, રિલેપ્સિંગ કોર્સ અને વાયરલ પ્રવૃત્તિના ક્લિનિકલ અને લેબોરેટરી ચિહ્નોની હાજરી દ્વારા વર્ગીકૃત થયેલ છે. દર્દીઓ નબળાઇ, પરસેવો, ઘણીવાર સ્નાયુઓ અને સાંધામાં દુખાવો, હાજરી વિશે ચિંતિત છે ત્વચા પર ફોલ્લીઓ, ઉધરસ, મુશ્કેલી અનુનાસિક શ્વાસ, ગળામાં અગવડતા, દુખાવો, જમણા હાયપોકોન્ડ્રિયમમાં ભારેપણું, આ દર્દી માટે અગાઉ અવિભાજ્ય માથાનો દુખાવો, ચક્કર, ભાવનાત્મક નબળાઇ, ડિપ્રેસિવ વિકૃતિઓ, ઊંઘમાં ખલેલ, યાદશક્તિમાં ઘટાડો, ધ્યાન, બુદ્ધિ. નીચા-ગ્રેડનો તાવ, લસિકા ગાંઠોમાં વધારો, અને વિવિધ તીવ્રતાના હેપેટોસ્પ્લેનોમેગલી વારંવાર જોવા મળે છે. ઘણીવાર આ લક્ષણોમાં તરંગ જેવું પાત્ર હોય છે. કેટલીકવાર દર્દીઓ તેમની સ્થિતિને ક્રોનિક ફ્લૂ તરીકે વર્ણવે છે.
CA VEBI ધરાવતા દર્દીઓના નોંધપાત્ર પ્રમાણમાં, અન્ય હર્પેટિક, બેક્ટેરિયલ અને ફંગલ ચેપનો ઉમેરો જોવા મળે છે (, બળતરા રોગોઉપલા શ્વસન માર્ગઅને જઠરાંત્રિય માર્ગ).
CA VEBI એ વાયરલ પ્રવૃત્તિના પ્રયોગશાળા (પરોક્ષ) ચિહ્નો દ્વારા વર્ગીકૃત થયેલ છે, એટલે કે સંબંધિત અને સંપૂર્ણ લિમ્ફોમોનોસાયટોસિસ, એટીપિકલ મોનોન્યુક્લિયર કોષોની હાજરી, ઓછી વાર મોનોસાયટોસિસ અને લિમ્ફોપેનિયા, કેટલાક કિસ્સાઓમાં એનિમિયા અને થ્રોમ્બોસાયટોસિસ. CA VEBI ધરાવતા દર્દીઓની રોગપ્રતિકારક સ્થિતિનો અભ્યાસ કરતી વખતે, ચોક્કસ સાયટોટોક્સિક લિમ્ફોસાઇટ્સ, કુદરતી કિલર કોષોની સામગ્રી અને કાર્યમાં ફેરફાર, ચોક્કસ હ્યુમરલ પ્રતિભાવનું ઉલ્લંઘન (ડિસિમ્યુનોગ્લોબ્યુલિનમિયા, ઇમ્યુનોગ્લોબ્યુલિન જી (આઇજીજી) ઉત્પાદનની લાંબા ગાળાની ગેરહાજરી અથવા તેથી વધુ. વાયરસના અંતમાં પરમાણુ એન્ટિજેન માટે સેરોકન્વર્ઝનનો અભાવ કહેવાય છે - EBNA જોવા મળે છે, જે વાયરસની પ્રતિકૃતિના રોગપ્રતિકારક નિયંત્રણની નિષ્ફળતાને પ્રતિબિંબિત કરે છે. વધુમાં, અમારા ડેટા અનુસાર, અડધાથી વધુ દર્દીઓમાં ઉત્પાદનને ઉત્તેજીત કરવાની ક્ષમતા ઓછી હોય છે. ઇન્ટરફેરોન (IFN), સીરમ IFN ના વધેલા સ્તર, ડિસમ્યુનોગ્લોબ્યુલિનમિયા, ક્ષતિગ્રસ્ત એન્ટિબોડી એવિડિટી (એન્ટિજેન સાથે નિશ્ચિતપણે બાંધવાની તેમની ક્ષમતા), DR+ લિમ્ફોસાઇટ્સની સામગ્રીમાં ઘટાડો, અને ડીએનએમાં ફરતા રોગપ્રતિકારક સંકુલ અને એન્ટિબોડીઝનું સ્તર વારંવાર વધે છે.
ગંભીર રોગપ્રતિકારક ઉણપ ધરાવતી વ્યક્તિઓમાં, EBV ચેપના સામાન્ય સ્વરૂપો કેન્દ્રિય અને પેરિફેરલ નર્વસ સિસ્ટમને નુકસાન (એન્સેફાલીટીસ, સેરેબેલર એટેક્સિયા, પોલીરાડીક્યુલોન્યુરિટિસ) તેમજ અન્ય આંતરિક અવયવોને નુકસાન (ગંભીર લિમ્ફોસાયટીક ઇન્ટર્સ્ટિશિયલ ન્યુમોનનો વિકાસ, વિકાસ) સાથે થઈ શકે છે. સ્વરૂપો). EBV ચેપના સામાન્ય સ્વરૂપો ઘણીવાર જીવલેણ હોય છે.
EBV-સંકળાયેલ હિમોફેગોસિટીક સિન્ડ્રોમ એનિમિયા અથવા પેન્સિટોપેનિયાના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે. ઘણીવાર CA VEBI, ચેપી મોનોન્યુક્લિયોસિસ અને લિમ્ફોપ્રોલિફેરેટિવ રોગો સાથે જોડાય છે. ક્લિનિકલ ચિત્રમાં તૂટક તૂટક તાવ, હેપેટોસ્પ્લેનોમેગેલી, લિમ્ફેડેનોપેથી, પેન્સિટોપેનિયા અથવા ગંભીર એનિમિયા, યકૃતની તકલીફ અને કોગ્યુલોપથીનું વર્ચસ્વ છે. હેમોફેગોસાયટીક સિન્ડ્રોમ, જે ચેપી મોનોન્યુક્લિયોસિસની પૃષ્ઠભૂમિ સામે વિકસે છે, તે ઉચ્ચ મૃત્યુદર (35% સુધી) દ્વારા વર્ગીકૃત થયેલ છે. ઉપરોક્ત ફેરફારો વાયરસથી સંક્રમિત ટી કોશિકાઓ દ્વારા પ્રો-ઈન્ફ્લેમેટરી સાયટોકાઈન્સ (TNF, IL1 અને અન્ય કેટલાક) ના હાયપરપ્રોડક્શન દ્વારા સમજાવવામાં આવ્યા છે. આ સાયટોકાઇન્સ અસ્થિમજ્જા, પેરિફેરલ રક્ત, યકૃત, બરોળ અને લસિકા ગાંઠોમાં ફેગોસાઇટ સિસ્ટમ (પ્રજનન, ભિન્નતા અને કાર્યાત્મક પ્રવૃત્તિ) ને સક્રિય કરે છે. સક્રિય મોનોસાઇટ્સ અને હિસ્ટિઓસાઇટ્સ રક્ત કોશિકાઓને ઘેરી લેવાનું શરૂ કરે છે, જે તેમના વિનાશ તરફ દોરી જાય છે. આ ફેરફારોની વધુ સૂક્ષ્મ પદ્ધતિઓ અભ્યાસ હેઠળ છે.
ક્રોનિક EBV ચેપના ભૂંસી નાખેલા પ્રકારો
અમારા ડેટા અનુસાર, CA VEBI ઘણીવાર શાંતિથી અથવા અન્ય ક્રોનિક રોગોની આડમાં થાય છે.
સુપ્ત ઇન્ડોલન્ટ EBV ચેપના બે સૌથી સામાન્ય સ્વરૂપો છે. પ્રથમ કિસ્સામાં, દર્દીઓ અજાણ્યા મૂળના લાંબા નીચા-ગ્રેડ તાવ, નબળાઇ, પેરિફેરલ લસિકા ગાંઠોમાં દુખાવો, માયાલ્જીઆ, આર્થ્રાલ્જિયા વિશે ચિંતિત છે. લક્ષણોનું અનડ્યુલેશન પણ લાક્ષણિકતા છે. દર્દીઓની બીજી કેટેગરીમાં, ઉપર વર્ણવેલ ફરિયાદો ઉપરાંત, શ્વસન માર્ગ, ત્વચા, જઠરાંત્રિય માર્ગ અને જનનાંગોના અગાઉના અસ્પષ્ટ વારંવાર ચેપના સ્વરૂપમાં ગૌણ ઇમ્યુનોડેફિસિયન્સીના માર્કર્સ છે, જે ઉપચારથી સંપૂર્ણપણે દૂર થતા નથી અથવા ઝડપથી પુનરાવર્તિત થાય છે. મોટે ભાગે આ દર્દીઓના વિશ્લેષણમાં લાંબા ગાળાની તણાવપૂર્ણ પરિસ્થિતિઓ, અતિશય માનસિક અને શારીરિક ભાર, ઓછી વાર - ઉપવાસ, ફેશનેબલ આહાર, વગેરે માટે ઉત્કટ હોય છે. ઘણીવાર ઉપર વર્ણવેલ સ્થિતિ પછી વિકસિત થાય છે. અગાઉના ગળામાં દુખાવો, તીવ્ર શ્વસન ચેપ, ઈન્ફલ્યુએન્ઝા જેવી બીમારી. ચેપનો આ પ્રકાર પણ લક્ષણોની સતતતા અને અવધિ દ્વારા વર્ગીકૃત થયેલ છે - છ મહિનાથી 10 વર્ષ કે તેથી વધુ. પુનરાવર્તિત પરીક્ષાઓ લાળ અને/અથવા પેરિફેરલ રક્ત લિમ્ફોસાઇટ્સમાં EBV દર્શાવે છે. નિયમ પ્રમાણે, આમાંના મોટાભાગના દર્દીઓમાં વારંવાર કરવામાં આવતી ઊંડાણપૂર્વકની પરીક્ષાઓ લાંબા સમય સુધી નીચા-ગ્રેડના તાવ અને ગૌણ રોગપ્રતિકારક શક્તિના વિકાસના અન્ય કારણોને જાહેર કરતી નથી.
હકીકત એ છે કે વાયરલ પ્રતિકૃતિના સતત દમનના કિસ્સામાં, મોટાભાગના દર્દીઓમાં લાંબા ગાળાની માફી પ્રાપ્ત કરી શકાય છે તે પણ CA VEBI ના નિદાન માટે ખૂબ જ મહત્વપૂર્ણ છે. રોગના ચોક્કસ ક્લિનિકલ માર્કર્સના અભાવને કારણે CA VEBI નું નિદાન મુશ્કેલ છે. આ પેથોલોજી વિશે પ્રેક્ટિશનરોની જાગરૂકતાના અભાવને કારણે પણ અલ્પનિદાનમાં ચોક્કસ "ફાળો" આપવામાં આવે છે. જો કે, CA VEBI ની પ્રગતિશીલ પ્રકૃતિ, તેમજ પૂર્વસૂચનની ગંભીરતા (લિમ્ફોપ્રોલિફેરેટિવ અને સ્વયંપ્રતિરક્ષા રોગો વિકસાવવાનું જોખમ, હિમોફેગોસિટીક સિન્ડ્રોમના વિકાસ સાથે ઉચ્ચ મૃત્યુદર) જોતાં, જો CA VEBI શંકાસ્પદ હોય, તો તે યોગ્ય રીતે હાથ ધરવા જરૂરી છે. પરીક્ષા CA VEBI માં સૌથી લાક્ષણિક ક્લિનિકલ લક્ષણ સંકુલ છે લાંબા સમય સુધી નીચા-ગ્રેડનો તાવ, નબળાઇ અને કાર્યક્ષમતામાં ઘટાડો, ગળામાં દુખાવો, લિમ્ફેડેનોપેથી, હેપેટોસ્પ્લેનોમેગલી, યકૃતની તકલીફ, માનસિક વિકૃતિઓ. એક મહત્વપૂર્ણ લક્ષણ એ સંપૂર્ણ ક્લિનિકલ અસરનો અભાવ છે પરંપરાગત ઉપચારએસ્થેનિક સિન્ડ્રોમ, પુનઃસ્થાપન ઉપચાર, તેમજ એન્ટીબેક્ટેરિયલ દવાઓના પ્રિસ્ક્રિપ્શનમાંથી.
જ્યારે આચાર વિભેદક નિદાન HA WEBI, સૌ પ્રથમ, નીચેના રોગોને બાકાત રાખવું જોઈએ:
- વાઇરલ ઇન્ફેક્શન સહિત અન્ય ઇન્ટ્રાસેલ્યુલર: એચઆઇવી, વાયરલ હેપેટાઇટિસ, સાયટોમેગાલોવાયરસ ચેપ, ટોક્સોપ્લાઝ્મોસિસ, વગેરે;
- સંધિવા રોગો, જેમાં EBV ચેપ સાથે સંકળાયેલા છે;
- ઓન્કોલોજીકલ રોગો.
EBV ચેપના નિદાનમાં લેબોરેટરી પરીક્ષણો
- ક્લિનિકલ રક્ત પરીક્ષણ: થોડો લ્યુકોસાયટોસિસ, એટીપિકલ મોનોન્યુક્લિયર કોશિકાઓ સાથે લિમ્ફોમોનોસાયટોસિસ જોવા મળી શકે છે, કેટલાક કિસ્સાઓમાં હેમોલિટીક એનિમિયાહિમોફેગોસિટીક સિન્ડ્રોમ અથવા ઓટોઇમ્યુન એનિમિયા, સંભવતઃ થ્રોમ્બોસાયટોપેનિયા અથવા થ્રોમ્બોસાયટોસિસને કારણે.
- બાયોકેમિકલ રક્ત પરીક્ષણ: ટ્રાન્સમિનેસેસ, LDH અને અન્ય ઉત્સેચકોના વધેલા સ્તરો, તીવ્ર તબક્કાના પ્રોટીન, જેમ કે CRP, ફાઈબ્રિનોજન, વગેરે શોધી કાઢવામાં આવે છે.
ઉપર સૂચવ્યા મુજબ, સૂચિબદ્ધ તમામ ફેરફારો EBV ચેપ માટે સખત રીતે વિશિષ્ટ નથી (તે અન્ય વાયરલ ચેપમાં પણ જોવા મળે છે).
- રોગપ્રતિકારક પરીક્ષા: એન્ટિવાયરલ સંરક્ષણના મુખ્ય સૂચકાંકોનું મૂલ્યાંકન કરવાની સલાહ આપવામાં આવે છે: ઇન્ટરફેરોન સિસ્ટમની સ્થિતિ, મુખ્ય વર્ગોના ઇમ્યુનોગ્લોબ્યુલિનનું સ્તર, સાયટોટોક્સિક લિમ્ફોસાઇટ્સ (CD8+), ટી-હેલ્પર કોષો (CD4+).
અમારા ડેટા અનુસાર, EBV ચેપ દરમિયાન રોગપ્રતિકારક સ્થિતિમાં બે પ્રકારના ફેરફારો થાય છે: વધેલી પ્રવૃત્તિરોગપ્રતિકારક તંત્રના વ્યક્તિગત ભાગો અને/અથવા અસંતુલન અને અન્યની અપૂરતીતા. એન્ટિવાયરલ રોગપ્રતિકારક શક્તિના તણાવના સંકેતો રક્ત સીરમ, IgA, IgM, IgE, CIC માં IFN ના સ્તરમાં વધારો, ઘણીવાર ડીએનએમાં એન્ટિબોડીઝનો દેખાવ, કુદરતી કિલર કોષો (CD16+), ટી-હેલ્પર કોશિકાઓની સામગ્રીમાં વધારો. (CD4+) અને/અથવા સાયટોટોક્સિક લિમ્ફોસાઇટ્સ (CD8+) . ફેગોસાઇટ સિસ્ટમ સક્રિય કરી શકાય છે.
બદલામાં, આ ચેપમાં રોગપ્રતિકારક નિષ્ક્રિયતા/અપૂરતીતા IFN આલ્ફા અને/અથવા ગામાના ઉત્પાદનને ઉત્તેજીત કરવાની ક્ષમતામાં ઘટાડા દ્વારા પ્રગટ થાય છે, ડિસમ્યુનોગ્લોબ્યુલીનેમિયા (ઘટાડો IgG સામગ્રી, ઓછી વાર IgA, Ig M સામગ્રીમાં વધારો), એન્ટિબોડી ઉત્સુકતામાં ઘટાડો ( એન્ટિજેન સાથે નિશ્ચિતપણે બાંધવાની તેમની ક્ષમતા), DR+ લિમ્ફોસાઇટ્સ, CD25+ લિમ્ફોસાઇટ્સ, એટલે કે, સક્રિય ટી કોશિકાઓની સામગ્રીમાં ઘટાડો, કુદરતી કિલર કોષો (CD16+), ટી હેલ્પર સેલ (CD4+) ની સંખ્યામાં અને કાર્યાત્મક પ્રવૃત્તિમાં ઘટાડો ), સાયટોટોક્સિક ટી લિમ્ફોસાઇટ્સ (CD8+), ફેગોસાઇટ્સની કાર્યાત્મક પ્રવૃત્તિમાં ઘટાડો અને/અથવા ઇમ્યુનોકોરેક્ટર્સ સહિત ઉત્તેજનાની તેમની પ્રતિક્રિયામાં ફેરફાર (વિકૃતિ).
- સેરોલોજીકલ અભ્યાસ: વાયરસના એન્ટિજેન્સ (AG) થી એન્ટિબોડી ટાઇટર્સ (AT) માં વધારો એ વર્તમાન સમયે ચેપી પ્રક્રિયાની હાજરી અથવા ભૂતકાળમાં ચેપ સાથેના સંપર્કના પુરાવા માટેનો માપદંડ છે. તીવ્ર EBV ચેપ દરમિયાન, રોગના તબક્કાના આધારે, રક્તમાં વાયરસ એન્ટિજેન્સના એન્ટિબોડીઝના વિવિધ વર્ગો શોધી કાઢવામાં આવે છે, અને "પ્રારંભિક" એન્ટિબોડીઝ "મોડા" માં બદલાય છે.
ચોક્કસ IgM એન્ટિબોડીઝ રોગના તીવ્ર તબક્કામાં અથવા તીવ્રતા દરમિયાન દેખાય છે અને સામાન્ય રીતે ચારથી છ અઠવાડિયા પછી અદૃશ્ય થઈ જાય છે. IgG-Abs થી EA (પ્રારંભિક) પણ તીવ્ર તબક્કામાં દેખાય છે, તે સક્રિય વાયરલ પ્રતિકૃતિના માર્કર છે અને પુનઃપ્રાપ્તિ પછી, ત્રણથી છ મહિનામાં ઘટાડો થાય છે. VCA (પ્રારંભિક) માં IgG એન્ટિબોડીઝ મળી આવે છે તીવ્ર સમયગાળોબીજાથી ચોથા અઠવાડિયામાં મહત્તમ સાથે, પછી તેમની સંખ્યા ઘટે છે, અને થ્રેશોલ્ડ સ્તર લાંબા સમય સુધી રહે છે. EBNA ની IgG એન્ટિબોડીઝ તીવ્ર તબક્કાના બે થી ચાર મહિના પછી મળી આવે છે, અને તેનું ઉત્પાદન જીવનભર ચાલુ રહે છે.
અમારા ડેટા અનુસાર, CA EBNA સાથે, અડધાથી વધુ દર્દીઓના લોહીમાં "પ્રારંભિક" IgG-ABs શોધી કાઢવામાં આવે છે, જ્યારે ચોક્કસ IgM-ABs ઘણી ઓછી વાર જોવા મળે છે, જ્યારે અંતમાં IgG-ABs થી EBNA ની સામગ્રીના આધારે વધઘટ થાય છે. ઉત્તેજના અને પ્રતિરક્ષાની સ્થિતિના તબક્કે.
એ નોંધવું જોઇએ કે સમય જતાં સેરોલોજિકલ અભ્યાસ હાથ ધરવાથી હ્યુમરલ પ્રતિભાવની સ્થિતિ અને એન્ટિવાયરલ અને ઇમ્યુનોકોરેક્ટિવ ઉપચારની અસરકારકતાનું મૂલ્યાંકન કરવામાં મદદ મળે છે.
- DNA ડાયગ્નોસ્ટિક્સ CA WEBI. પોલિમરેઝ ચેઇન રિએક્શન (PCR) પદ્ધતિનો ઉપયોગ કરીને, EBV DNA વિવિધમાં નક્કી કરવામાં આવે છે જૈવિક સામગ્રી: લાળ, રક્ત સીરમ, લ્યુકોસાઇટ્સ અને પેરિફેરલ રક્તના લિમ્ફોસાઇટ્સ. જો જરૂરી હોય તો, યકૃત, લસિકા ગાંઠો, આંતરડાના શ્વૈષ્મકળામાં, વગેરેના બાયોપ્સી નમૂનાઓમાં અભ્યાસ હાથ ધરવામાં આવે છે. એક પીસીઆર નિદાન પદ્ધતિ દ્વારા લાક્ષણિકતા ઉચ્ચ સંવેદનશીલતા, ને ફોરેન્સિક્સ જેવા ઘણા ક્ષેત્રોમાં એપ્લિકેશન મળી છે: ખાસ કરીને, એવા કિસ્સાઓમાં જ્યાં ડીએનએના ન્યૂનતમ ટ્રેસ પ્રમાણને ઓળખવું જરૂરી છે.
ક્લિનિકલ પ્રેક્ટિસમાં ચોક્કસ ઇન્ટ્રાસેલ્યુલર એજન્ટને શોધવા માટે આ પદ્ધતિનો ઉપયોગ તેની ખૂબ ઊંચી સંવેદનશીલતાને કારણે ઘણીવાર મુશ્કેલ હોય છે, કારણ કે સક્રિય પ્રજનન સાથે ચેપી પ્રક્રિયાના અભિવ્યક્તિઓથી તંદુરસ્ત વાહક (ચેપની ન્યૂનતમ માત્રા) ને અલગ પાડવું શક્ય નથી. વાઇરસ. તેથી, ક્લિનિકલ અભ્યાસ માટે, આપેલ, ઓછી સંવેદનશીલતા સાથે પીસીઆર તકનીકનો ઉપયોગ થાય છે. અમારા અભ્યાસોએ બતાવ્યું છે તેમ, નમૂના દીઠ 10 નકલો (1 મિલી નમૂનામાં 1000 GE/ml) ની સંવેદનશીલતા ધરાવતી પદ્ધતિનો ઉપયોગ તંદુરસ્ત EBV વાહકોને ઓળખવાનું શક્ય બનાવે છે, જ્યારે પદ્ધતિની સંવેદનશીલતાને 100 નકલો સુધી ઘટાડે છે ( નમૂનાના 1 મિલીમાં 10,000 GE/ml) CA VEBI ના ક્લિનિકલ અને ઇમ્યુનોલોજીકલ ચિહ્નો ધરાવતી વ્યક્તિઓનું નિદાન કરવાની ક્ષમતા આપે છે.
અમે ક્લિનિકલ અને લેબોરેટરી ડેટા (સેરોલોજિકલ પરીક્ષણોના પરિણામો સહિત) વાયરલ ચેપની લાક્ષણિકતા ધરાવતા દર્દીઓનું અવલોકન કર્યું, જેમાં, પ્રારંભિક પરીક્ષા દરમિયાન, લાળ અને રક્ત કોશિકાઓમાં EBV DNA માટેનું વિશ્લેષણ નકારાત્મક હતું. એ નોંધવું અગત્યનું છે કે આ કિસ્સાઓમાં જઠરાંત્રિય માર્ગ, અસ્થિ મજ્જા, ત્વચા, લસિકા ગાંઠો વગેરેમાં વાયરસની પ્રતિકૃતિને બાકાત રાખવું અશક્ય છે. માત્ર સમયાંતરે પુનરાવર્તિત પરીક્ષા CA ની હાજરી અથવા ગેરહાજરીની પુષ્ટિ અથવા બાકાત કરી શકે છે. VEBI.
આમ, CA VEBI નું નિદાન કરવા માટે, સામાન્ય ક્લિનિકલ પરીક્ષા ઉપરાંત, રોગપ્રતિકારક સ્થિતિ (એન્ટિવાયરલ ઇમ્યુનિટી), DNA, સમયાંતરે વિવિધ સામગ્રીઓમાં ચેપનું નિદાન અને સેરોલોજીકલ અભ્યાસ (ELISA) નો અભ્યાસ કરવો જરૂરી છે.
ક્રોનિક એપસ્ટેઇન-બાર વાયરસ ચેપની સારવાર
હાલમાં, CA VEBI માટે સામાન્ય રીતે સ્વીકૃત સારવારની કોઈ પદ્ધતિ નથી. જો કે, માનવ શરીર પર EBV ની અસર વિશેના આધુનિક વિચારો અને ગંભીર, ઘણીવાર જીવલેણ રોગો થવાના હાલના જોખમો પરના ડેટા CA VEBI થી પીડિત દર્દીઓમાં ઉપચાર અને ક્લિનિકલ અવલોકનની જરૂરિયાત દર્શાવે છે.
સાહિત્યિક ડેટા અને અમારા કાર્યનો અનુભવ અમને CA VEBI ની સારવાર માટે રોગકારક રીતે પ્રમાણિત ભલામણો આપવા દે છે. IN જટિલ સારવારઆ રોગ માટે નીચેની દવાઓનો ઉપયોગ થાય છે:
- , કેટલાક કિસ્સાઓમાં IFN ઇન્ડ્યુસર્સ સાથે સંયોજનમાં - (અસંક્રમિત કોષોની એન્ટિવાયરલ સ્થિતિનું નિર્માણ, વાયરસના પ્રજનનનું દમન, કુદરતી કિલર કોશિકાઓનું ઉત્તેજના, ફેગોસાઇટ્સ);
- અસામાન્ય ન્યુક્લિયોટાઇડ્સ (કોષમાં વાયરસના પ્રજનનને દબાવી દે છે);
- માટે ઇમ્યુનોગ્લોબ્યુલિન નસમાં વહીવટ(આંતરસેલ્યુલર પ્રવાહી, લસિકા અને લોહીમાં જોવા મળતા "ફ્રી" વાયરસની નાકાબંધી);
- થાઇમિક હોર્મોન્સના એનાલોગ (ટી-લિંકની કામગીરીને પ્રોત્સાહન આપે છે, વધુમાં, ફેગોસિટોસિસને ઉત્તેજિત કરે છે);
- ગ્લુકોકોર્ટિકોઇડ્સ અને સાયટોસ્ટેટિક્સ (વાયરલ પ્રતિકૃતિ ઘટાડે છે, દાહક પ્રતિક્રિયાઅને અંગને નુકસાન).
દવાઓના અન્ય જૂથો, એક નિયમ તરીકે, સહાયક ભૂમિકા ભજવે છે.
સારવાર શરૂ કરતા પહેલા, દર્દીના પરિવારના સભ્યોને વાયરસ (લાળમાં) ના પ્રકાશન અને દર્દીના ફરીથી ચેપની સંભાવના માટે તપાસ કરવાની સલાહ આપવામાં આવે છે; જો જરૂરી હોય તો, પરિવારના સભ્યોમાં વાયરલ પ્રતિકૃતિનું દમન પણ હાથ ધરવામાં આવે છે.
- ક્રોનિક એક્ટિવ EBV ચેપ (CA EBV) ધરાવતા દર્દીઓ માટે ઉપચારની માત્રા રોગની અવધિ, સ્થિતિની ગંભીરતા અને રોગપ્રતિકારક વિકૃતિઓના આધારે બદલાઈ શકે છે. સારવાર એન્ટીઑકિસડન્ટોના વહીવટ અને બિનઝેરીકરણ સાથે શરૂ થાય છે. મધ્યમ અને ગંભીર કિસ્સાઓમાં પ્રારંભિક તબક્કાહોસ્પિટલ સેટિંગમાં ઉપચાર હાથ ધરવાની સલાહ આપવામાં આવે છે.
પસંદગીની દવા ઇન્ટરફેરોન-આલ્ફા છે, જે મધ્યમ કેસોમાં મોનોથેરાપી તરીકે સૂચવવામાં આવે છે. ઘરેલું રિકોમ્બિનન્ટ ડ્રગ રીફેરોન પોતાને સારી રીતે સાબિત કરી છે (જૈવિક પ્રવૃત્તિ અને સહનશીલતાના સંદર્ભમાં), અને તેની કિંમત વિદેશી એનાલોગ કરતા નોંધપાત્ર રીતે ઓછી છે. ઉપયોગમાં લેવાતા IFN-alpha ના ડોઝ વજન, ઉંમર અને દવાની સહનશીલતાના આધારે બદલાય છે. ન્યૂનતમ માત્રા દરરોજ 2 મિલિયન યુનિટ છે (1 મિલિયન યુનિટ દિવસમાં બે વખત ઇન્ટ્રામસ્ક્યુલરલી), પ્રથમ અઠવાડિયા માટે દરરોજ, પછી ત્રણથી છ મહિના માટે અઠવાડિયામાં ત્રણ વખત. શ્રેષ્ઠ માત્રા 4-6 મિલિયન યુનિટ (દિવસમાં બે વખત 2-3 મિલિયન યુનિટ) છે.
IFN-આલ્ફા, પ્રો-ઇન્ફ્લેમેટરી સાયટોકિન તરીકે, ફલૂ જેવા લક્ષણોનું કારણ બની શકે છે (તાવ, માથાનો દુખાવો, ચક્કર, માયાલ્જીઆ, આર્થ્રાલ્જીયા, વનસ્પતિ સંબંધી વિકૃતિઓ - બ્લડ પ્રેશરમાં ફેરફાર, હૃદયના ધબકારા, ઓછી વાર, ડિસપેપ્ટિક લક્ષણો).
આ લક્ષણોની તીવ્રતા દવાની માત્રા અને વ્યક્તિગત સહનશીલતા પર આધારિત છે. આ ક્ષણિક લક્ષણો છે (સારવારની શરૂઆતના 2-5 દિવસ પછી અદૃશ્ય થઈ જાય છે), અને તેમાંના કેટલાક બિન-સ્ટીરોડલ બળતરા વિરોધી દવાઓના પ્રિસ્ક્રિપ્શન દ્વારા નિયંત્રિત થાય છે. જ્યારે IFN-આલ્ફા દવાઓ, ઉલટાવી શકાય તેવું થ્રોમ્બોસાયટોપેનિયા, ન્યુટ્રોપેનિયા, ત્વચા પ્રતિક્રિયાઓ(ખંજવાળ, વિવિધ પ્રકારના ફોલ્લીઓ), ભાગ્યે જ - ઉંદરી. મોટી માત્રામાં IFN-alpha નો લાંબા ગાળાના ઉપયોગથી રોગપ્રતિકારક શક્તિમાં ઘટાડો થઈ શકે છે, જે તબીબી રીતે ફુરુનક્યુલોસિસ અને અન્ય પસ્ટ્યુલર અને વાયરલ ત્વચાના જખમ દ્વારા પ્રગટ થાય છે.
મધ્યમ અને ગંભીર કિસ્સાઓમાં, તેમજ જ્યારે IFN-આલ્ફા દવાઓ બિનઅસરકારક હોય, ત્યારે સારવારમાં અસામાન્ય ન્યુક્લિયોટાઇડ્સ ઉમેરવા જરૂરી છે - વેલાસાયક્લોવીર (વાલ્ટ્રેક્સ), ગેન્સીક્લોવીર (સાયમીવેન) અથવા ફેમસીક્લોવીર (ફેમવીર).
અસામાન્ય ન્યુક્લિયોટાઇડ્સ સાથેની સારવારનો કોર્સ ઓછામાં ઓછો 14 દિવસનો હોવો જોઈએ, પ્રથમ સાત દિવસ દવાના નસમાં વહીવટને પ્રાધાન્ય આપે છે.
ગંભીર CAEBI ના કેસોમાં, જટિલ ઉપચારમાં 10-15 ગ્રામની માત્રામાં નસમાં વહીવટ માટે ઇમ્યુનોગ્લોબ્યુલિન તૈયારીઓનો પણ સમાવેશ થાય છે. જો જરૂરી હોય તો (ઇમ્યુનોલોજિકલ પરીક્ષાના પરિણામોના આધારે), ટી-સક્રિય કરવાની ક્ષમતાવાળા ઇમ્યુનોકોરેક્ટર અથવા થાઇમિક હોર્મોન્સ (થાઇમોજેન, રિપ્લેસમેન્ટ) ઇમ્યુનોફન, ટેક્ટિવિન, વગેરે) એક થી બે મહિના માટે ધીમે ધીમે ઉપાડ સાથે અથવા જાળવણી ડોઝ પર સ્વિચ કરીને (અઠવાડિયામાં બે વાર).
EBV ચેપની સારવાર ક્લિનિકલ રક્ત પરીક્ષણ (દર 7-14 દિવસમાં એકવાર), બાયોકેમિકલ વિશ્લેષણ (મહિનામાં એકવાર, જો જરૂરી હોય તો વધુ વખત), અને રોગપ્રતિકારક અભ્યાસ - એકથી બે મહિના પછીની દેખરેખ હેઠળ થવી જોઈએ.
- સામાન્યકૃત EBV ચેપ ધરાવતા દર્દીઓની સારવાર ન્યુરોલોજીસ્ટ સાથે મળીને હોસ્પિટલમાં કરવામાં આવે છે.
IFN-આલ્ફા દવાઓ અને અસામાન્ય ન્યુક્લિયોટાઇડ્સ સાથેની એન્ટિવાયરલ થેરાપીમાં મુખ્યત્વે ડોઝમાં પ્રણાલીગત કોર્ટીકોસ્ટેરોઇડ્સનો સમાવેશ થાય છે: પેરેન્ટેરલ (પ્રેડનિસોલોનની દ્રષ્ટિએ) 120-180 મિલિગ્રામ પ્રતિ દિવસ, અથવા 1.5-3 મિલિગ્રામ/કિલો, પલ્સ 50 મિલિગ્રામ થેરાપીનો ઉપયોગ શક્ય છે. IV ટીપાં, અથવા મૌખિક રીતે 60-100 મિલિગ્રામ પ્રતિ દિવસ. નસમાં વહીવટ માટે પ્લાઝ્મા અને/અથવા ઇમ્યુનોગ્લોબ્યુલિન તૈયારીઓ નસમાં આપવામાં આવે છે. ગંભીર નશોના કિસ્સામાં, ડિટોક્સિફાઇંગ સોલ્યુશન્સ, પ્લાઝમાફેરેસીસ, હેમોસોર્પ્શન અને એન્ટીઑકિસડન્ટોના વહીવટ સૂચવવામાં આવે છે. ગંભીર કિસ્સાઓમાં, સાયટોસ્ટેટિક્સનો ઉપયોગ થાય છે: ઇટોપોસાઇડ, સાયક્લોસ્પોરીન (સેન્ડિમ્યુન અથવા કોન્સુપ્રેન).
- HFS દ્વારા જટિલ EBV ચેપ ધરાવતા દર્દીઓની સારવાર હોસ્પિટલમાં થવી જોઈએ. જો અગ્રણી ક્લિનિકલ ચિત્ર અને જીવન પૂર્વસૂચન HPS છે, તો ઉપચાર કોર્ટીકોસ્ટેરોઇડ્સના મોટા ડોઝના પ્રિસ્ક્રિપ્શનથી શરૂ થાય છે (પ્રોઇનફ્લેમેટરી સાયટોકાઇન્સ અને ફેગોસિટીક પ્રવૃત્તિના ઉત્પાદનમાં નાકાબંધી), સાયટોસ્ટેટિક્સ (ઇટોપોસાઇડ, સાયક્લોસ્પોરીન) ની પૃષ્ઠભૂમિ સામે સૌથી ગંભીર કિસ્સાઓમાં. અસામાન્ય ન્યુક્લિયોટાઇડ્સનો ઉપયોગ.
- ગુપ્ત રીતે ભૂંસી નાખેલ EBV ચેપ ધરાવતા દર્દીઓની સારવાર બહારના દર્દીઓને આધારે કરી શકાય છે; ઉપચારમાં ઇન્ટરફેરોન-આલ્ફા (સંભવતઃ IFN ઇન્ડ્યુસર દવાઓ સાથે વૈકલ્પિક) નું વહીવટ શામેલ છે. જો અસરકારકતા અપૂરતી હોય, તો નસમાં વહીવટ માટે અસામાન્ય ન્યુક્લિયોટાઇડ્સ અને ઇમ્યુનોગ્લોબ્યુલિન તૈયારીઓનો ઉપયોગ કરવામાં આવે છે; ઇમ્યુનોલોજિકલ પરીક્ષાના પરિણામોના આધારે, ઇમ્યુનોકોરેક્ટર્સ (ટી-એક્ટિવેટર્સ) સૂચવવામાં આવે છે. વાયરસના ગુણાકાર માટે ચોક્કસ રોગપ્રતિકારક પ્રતિભાવની હાજરી સાથે કહેવાતા "કેરેજ", અથવા "એસિમ્પટમેટિક સુપ્ત ચેપ" ના કિસ્સાઓમાં, નિરીક્ષણ અને પ્રયોગશાળા નિયંત્રણ (ક્લિનિકલ રક્ત પરીક્ષણ, બાયોકેમિસ્ટ્રી, પીસીઆર ડાયગ્નોસ્ટિક્સ, રોગપ્રતિકારક પરીક્ષા) હાથ ધરવામાં આવે છે. ત્રણ ચાર મહિના પછી બહાર.
સારવાર સૂચવવામાં આવે છે જ્યારે EBV ચેપના ક્લિનિકલ લક્ષણો દેખાય છે અથવા જ્યારે VID ના ચિહ્નો વિકસિત થાય છે.
અમલ માં થઈ રહ્યું છે જટિલ ઉપચારઉપરોક્ત દવાઓના સમાવેશ સાથે, રોગના સામાન્ય સ્વરૂપ અને હિમોફેગોસિટીક સિન્ડ્રોમવાળા કેટલાક દર્દીઓમાં રોગની માફી પ્રાપ્ત કરવાનું શક્ય બને છે. CA VEBI ના મધ્યમ અભિવ્યક્તિઓ ધરાવતા દર્દીઓમાં અને રોગના ભૂંસી ગયેલા કોર્સના કિસ્સામાં, ઉપચારની અસરકારકતા વધારે છે (70-80%), ક્લિનિકલ અસર ઉપરાંત, વાયરલ પ્રતિકૃતિને દબાવવાનું ઘણીવાર શક્ય છે.
વાયરલ પ્રતિકૃતિને દબાવવા અને ક્લિનિકલ અસર પ્રાપ્ત કર્યા પછી, માફીને લંબાવવી મહત્વપૂર્ણ છે. સેનેટોરિયમ-રિસોર્ટ સારવાર સૂચવવામાં આવે છે.
દર્દીઓને કામ-આરામનું સમયપત્રક જાળવવા, સારા પોષણ અને આલ્કોહોલનું સેવન મર્યાદિત/બંધ કરવાના મહત્વ વિશે જાણ કરવી જોઈએ; તણાવપૂર્ણ પરિસ્થિતિઓની હાજરીમાં, મનોચિકિત્સકની મદદ જરૂરી છે. વધુમાં, જો જરૂરી હોય તો, જાળવણી ઇમ્યુનોકરેક્ટિવ ઉપચાર હાથ ધરવામાં આવે છે.
આમ, ક્રોનિક એપ્સટીન-બાર વાયરસ ચેપ ધરાવતા દર્દીઓની સારવાર જટિલ છે, જે પ્રયોગશાળાના નિયંત્રણ હેઠળ હાથ ધરવામાં આવે છે અને તેમાં ઇન્ટરફેરોન-આલ્ફા દવાઓ, અસામાન્ય ન્યુક્લિયોટાઇડ્સ, ઇમ્યુનોકોરેક્ટર્સ, ઇમ્યુનોટ્રોપિક રિપ્લેસમેન્ટ દવાઓ, ગ્લુકોકોર્ટિકોઇડ હોર્મોન્સ અને સિમ્પ્ટોમેટિક એજન્ટોનો સમાવેશ થાય છે.
સાહિત્ય
- ગુર્ટસેવિચ વી.ઇ., અફાનાસ્યેવા ટી.એ. જીન્સ ઓફ સુપ્ત એપ્સટિન-બાર ચેપ(EBV) અને નિયોપ્લાસિયાની ઘટનામાં તેમની ભૂમિકા // રશિયન જર્નલ<ВИЧ/СПИД и родственные проблемы>. 1998; ટી. 2, નંબર 1: 68-75.
- ડીડકોવ્સ્કી એન.એ., માલાશેન્કોવા આઈ.કે., તાઝુલાખોવા ઈ.બી. ઈન્ટરફેરોન ઈન્ડ્યુસર્સ ઇમ્યુનોમોડ્યુલેટર્સનો નવો આશાસ્પદ વર્ગ છે // એલર્જી. 1998. નંબર 4. પૃષ્ઠ 26-32.
- એગોરોવા ઓ.એન., બાલાબાનોવા આર.એમ., ચુવિરોવ જી.એન. માટે એન્ટિબોડીઝનું મહત્વ હર્પીસ વાયરસસંધિવા રોગોવાળા દર્દીઓમાં નિર્ધારિત // ઉપચારાત્મક આર્કાઇવ. 1998. નંબર 70(5). પૃષ્ઠ 41-45.
- ક્રોનિક ફેટીગ સિન્ડ્રોમ અને રોગપ્રતિકારક તકલીફના વિકાસમાં એપ્સટિન-બાર વાયરસની ભૂમિકા પર માલાશેન્કોવા આઈ.કે., ડીડકોવ્સ્કી એન.એ., ગોવોરુન વી.એમ., ઈલિના ઈ.એન., તાઝુલાખોવા ઈ.બી., બેલીકોવા એમ.એમ., શેપેત્કોવા આઈ.એન.
- ક્રિશ્ચિયન બ્રાન્ડર અને બ્રુસ ડી વોકર તબીબી રીતે સંબંધિત માનવ ડીએનએ અને આરએનએ વાયરસ દ્વારા યજમાન રોગપ્રતિકારક પ્રતિક્રિયાઓનું મોડ્યુલેશન // માઇક્રોબાયોલોજી 2000, 3: 379-386 માં વર્તમાન અભિપ્રાય.
- Cruchley A. T., Williams D. M., Niedobitek G. Epstein-Barr વાયરસ: જીવવિજ્ઞાન અને રોગ // ઓરલ ડિસ 1997 મે; 3 સપ્લાય 1: S153-S156.
- ગ્લેન્ડા સી. ફોકનર, એન્ડ્રુ એસ. ક્રેજેવસ્કી અને ડોરોથી એચ. ક્રોફોર્ડ. ઇબીવી ચેપના ઇન્સ એન્ડ આઉટ્સ // માઇક્રોબાયોલોજીમાં વલણો. 2000, 8: 185-189.
- જેફરી આઇ. કોહેન એપસ્ટેઇન-બાર વાયરસનું જીવવિજ્ઞાન: વાયરસમાંથી શીખ્યા પાઠ અનેયજમાન // ઇમ્યુનોલોજીમાં વર્તમાન અભિપ્રાય. 1999. 11: 365-370.
- Kragsbjerg P. ક્રોનિક સક્રિય mononucleosis // Scand. J. ચેપ. ડિસ. 1997. 29(5): 517-518.
- કુવાહારા એસ., કવાડા એમ., ઉગા એસ., મોરી કે. એપ્સટીન-બાર વાયરસ (ઇબીવી) દ્વારા થતા સેરેબેલર મેનિન્ગો-એન્સેફાલીટીસનો એક કેસ: જખમની તપાસ માટે જીડી-એન્હાન્સ્ડ એમઆરઆઈની ઉપયોગીતા // ના તો શિંકેઈ. 2000. જાન્યુ. 52(1): 37-42.
- Lekstron-Himes J. A., Dale J. K., Kingma D. W. Epstein-Barr વાયરસ ચેપ સાથે સંકળાયેલ સામયિક બીમારી // Clin. સંક્રમિત કરો. ડિસ. જાન્યુ. 22(1): 22-27.
- Okano M. Epstein-Barr વાયરસ ચેપ અને માનવ રોગોના વિસ્તરણ સ્પેક્ટ્રમમાં તેની ભૂમિકા // Acta Paediatr. 1998. જાન્યુ. 87(1): 11-18.
- ઓકુડા ટી., યુમોટો વાય. રિએક્ટિવ હેમોફેગોસિટીક સિન્ડ્રોમે સ્ટીરોઈડ પલ્સ થેરાપી સાથે સંયોજન કીમોથેરાપીનો પ્રતિસાદ આપ્યો // રિન્શો કેત્સુકી. 1997. ઑગસ્ટ; 38(8): 657-62.
- Sakai Y., Ohga S., Tonegawa Y. Interferon-alpha થેરાપી ફોર ક્રોનિક એક્ટિવ એપ્સટિન-બાર વાયરસ ચેપ // Leuk. રેસ. ઑક્ટો 1997; 21(10): 941-50.
- યામાશિતા એસ., મુરાકામી સી., ઇઝુમી વાય. ગંભીર ક્રોનિક સક્રિય એપસ્ટેઇન-બાર વાયરસ ચેપ સાથે વાયરસ-સંબંધિત હિમોફેગોસિટીક સિન્ડ્રોમ, સેરેબેલર એટેક્સિયા અને એન્સેફાલીટીસ // મનોચિકિત્સા ક્લિન. ન્યુરોસ્કી. 1998. ઑગસ્ટ; 52(4): 449-52.
આઈ.કે. માલાશેન્કોવા, ઉમેદવાર તબીબી વિજ્ઞાન
એન.એ. ડિડકોવ્સ્કી,મેડિકલ સાયન્સના ડોક્ટર, પ્રોફેસર
જે.એસ. સરસાનિયા, મેડિકલ સાયન્સના ઉમેદવાર
એમ.એ. ઝારોવા, ઇ.એન. લિટવિનેન્કો, આઇ.એન. શેપેત્કોવા, એલ.આઇ. ચિસ્ટોવા, ઓ.વી. પિચુઝકીના
રશિયન ફેડરેશનના આરોગ્ય મંત્રાલયની ફિઝીકો-કેમિકલ મેડિસિન સંશોધન સંસ્થા
ટી.એસ. ગુસેવા, ઓ.વી. પરશીના
સ્ટેટ રિસર્ચ ઇન્સ્ટિટ્યૂટ ઓફ એપિડેમિયોલોજી એન્ડ માઇક્રોબાયોલોજી નામ આપવામાં આવ્યું છે. એન.એફ. ગામલેયી રેમ્સ, મોસ્કો
હેમોફેગોસિટીક સિન્ડ્રોમ સાથે ક્રોનિક સક્રિય EBV ચેપના કેસનું ક્લિનિકલ ચિત્ર
દર્દી I.L., 33 વર્ષનો, 20 માર્ચ, 1997 ના રોજ ભૌતિકશાસ્ત્ર અને રસાયણશાસ્ત્રની સંશોધન સંસ્થાની ક્લિનિકલ ઇમ્યુનોલોજીની લેબોરેટરીમાં લાંબા સમય સુધી નીચા-ગ્રેડ તાવ, ગંભીર નબળાઇ, પરસેવો, ગળામાં દુખાવો, સૂકી ઉધરસ, માથાનો દુખાવો, તકલીફની ફરિયાદ સાથે અરજી કરવામાં આવી હતી. હલનચલન કરતી વખતે શ્વાસની તકલીફ, ઝડપી ધબકારા, ઊંઘમાં ખલેલ, ભાવનાત્મક ક્ષમતા (વધતી ચીડિયાપણું, સ્પર્શ, આંસુ), ભૂલી જવું.
એનામેનેસિસમાંથી: 1996 ના પાનખરમાં, ગંભીર ગળામાં દુખાવો (તીવ્ર તાવ, નશો, લિમ્ફેડેનોપથી સાથે) પછી, ઉપરોક્ત ફરિયાદો ઊભી થઈ, ESR માં વધારો, ફેરફારો લ્યુકોસાઇટ ફોર્મ્યુલા(મોનોસાયટોસિસ, લ્યુકોસાયટોસિસ), એનિમિયા મળી આવી હતી. બહારના દર્દીઓની સારવાર (એન્ટીબાયોટિક ઉપચાર, સલ્ફોનામાઇડ્સ, આયર્ન સપ્લિમેન્ટ્સ, વગેરે) બિનઅસરકારક હોવાનું બહાર આવ્યું છે. સ્થિતિ ઉત્તરોત્તર બગડતી ગઈ.
પ્રવેશ પર: શરીરનું તાપમાન - 37.8 ° સે, ત્વચાઉચ્ચ ભેજ, ત્વચા અને મ્યુકોસ મેમ્બ્રેનનું ઉચ્ચારણ નિસ્તેજ. લસિકા ગાંઠો (સબમેન્ડિબ્યુલર, સર્વાઇકલ, એક્સેલરી) 1-2 સે.મી. સુધી વિસ્તરેલ હોય છે, તેમાં ગાઢ સ્થિતિસ્થાપક સુસંગતતા હોય છે, પીડાદાયક હોય છે અને આસપાસના પેશીઓ સાથે ભળી જતા નથી. ફેરીન્ક્સ હાયપરેમિક છે, સોજો છે, ફેરીન્જાઇટિસના લક્ષણો છે, કાકડા મોટા છે, છૂટક છે, સાધારણ હાયપરેમિક છે, જીભ કોટેડ છે સફેદ-ગ્રે કોટિંગ, હાયપરેમિક. ફેફસાંમાં શ્વાસ લેવાની કઠોર આભાસ છે, પ્રેરણા પર છૂટાછવાયા શુષ્ક ઘરઘર. હૃદયની સરહદો: ડાબી બાજુ મિડક્લેવિક્યુલર લાઇનની ડાબી બાજુએ 0.5 સે.મી. દ્વારા વિસ્તૃત છે, હૃદયના અવાજો સચવાય છે, ટોચની ઉપર ટૂંકા સિસ્ટોલિક ગણગણાટ, અનિયમિત લય, એક્સ્ટ્રાસિસ્ટોલ (5-7 પ્રતિ મિનિટ), હૃદય દર - 112 પ્રતિ. મિનિટ, બ્લડ પ્રેશર - 115/70 mmHg આર્ટ. પેટમાં સોજો આવે છે, જમણા હાયપોકોન્ડ્રિયમમાં અને આંતરડાની સાથે પેલ્પેશન પર સાધારણ પીડાદાયક હોય છે. પેટના અવયવોના અલ્ટ્રાસાઉન્ડ મુજબ, યકૃતના કદમાં થોડો વધારો થાય છે અને, થોડી મોટી હદ સુધી, બરોળ.
લેબોરેટરી પરીક્ષણોમાંથી, નોર્મોક્રોમિક એનિમિયા એનિસોસાયટોસિસ, પોઇકિલોસાયટોસિસ, એરિથ્રોસાઇટ્સના પોલીક્રોમેટોફિલિયા સાથે Hb માં 80 g/l સુધીના ઘટાડા સાથે નોંધનીય છે; રેટિક્યુલોસાયટોસિસ, સામાન્ય સીરમ આયર્ન સામગ્રી (18.6 µm/l), નકારાત્મક પ્રતિક્રિયાકોમ્બ્સ. વધુમાં, લ્યુકોસાયટોસિસ, થ્રોમ્બોસાયટોસિસ અને મોનોસાયટોસિસ મોટી સંખ્યામાં એટીપિકલ મોનોન્યુક્લિયર કોશિકાઓ અને ઝડપી ESR સાથે જોવા મળ્યા હતા. બાયોકેમિકલ રક્ત પરીક્ષણોએ ટ્રાન્સમિનેસિસ અને સીપીકેમાં મધ્યમ વધારો દર્શાવ્યો હતો. ECG: સાઇનસ રિધમ, અનિયમિત, ધમની અને વેન્ટ્રિક્યુલર એક્સ્ટ્રાસિસ્ટોલ, હૃદય દર 120 પ્રતિ મિનિટ સુધી. ઇલેક્ટ્રિક અક્ષહૃદય ડાબી તરફ વિચલિત છે. ઇન્ટ્રાવેન્ટ્રિક્યુલર વહનનું ઉલ્લંઘન. પ્રમાણભૂત લીડ્સમાં ઘટાડો વોલ્ટેજ, પ્રસરેલા ફેરફારોમ્યોકાર્ડિયમ, છાતીના લીડ્સમાં મ્યોકાર્ડિયલ હાયપોક્સિયાની લાક્ષણિકતામાં ફેરફાર જોવા મળ્યા હતા. રોગપ્રતિકારક સ્થિતિ પણ નોંધપાત્ર રીતે નબળી પડી હતી - ઇમ્યુનોગ્લોબ્યુલિન M (IgM) ની સામગ્રીમાં વધારો થયો હતો અને ઇમ્યુનોગ્લોબ્યુલિન A અને G (IgA અને IgG) માં ઘટાડો થયો હતો, ઓછી ઉત્સુકતાના ઉત્પાદનનું વર્ચસ્વ હતું, એટલે કે, કાર્યાત્મક રીતે હલકી ગુણવત્તાવાળા એન્ટિબોડીઝ, રોગપ્રતિકારક શક્તિની ટી-લિંકની નિષ્ક્રિયતા, સીરમ IFN ના સ્તરમાં વધારો, ઘણી ઉત્તેજનાના પ્રતિભાવમાં IFN ઉત્પાદનની ક્ષમતામાં ઘટાડો.
લોહીમાં પ્રારંભિક અને અંતમાં વાયરલ એન્ટિજેન્સ (VCA, EA EBV) માટે IgG એન્ટિબોડીઝના ટાઇટર્સ વધ્યા હતા. પોલિમરેઝ ચેઇન રિએક્શન (PCR) પદ્ધતિનો ઉપયોગ કરીને વાઇરોલોજિકલ અભ્યાસ દરમિયાન (સમય જતાં), પેરિફેરલ બ્લડ લ્યુકોસાઇટ્સમાં EBV DNA શોધી કાઢવામાં આવ્યું હતું.
આ દરમિયાન અને ત્યારપછીના હોસ્પિટલમાં દાખલ થવા દરમિયાન, ગહન સંધિવાની તપાસ અને ઓન્કોલોજીકલ શોધ હાથ ધરવામાં આવી હતી; અન્ય શારીરિક અને ચેપી રોગોને પણ બાકાત રાખવામાં આવ્યા હતા.
દર્દીને નીચેના નિદાનો આપવામાં આવ્યા હતા: ક્રોનિક સક્રિય EBV ચેપ, મધ્યમ હેપેટોસ્પ્લેનોમેગેલી, ફોકલ મ્યોકાર્ડિટિસ, somatogenically સતત કારણભૂત; વાયરસ-સંબંધિત હિમોફેગોસિટીક સિન્ડ્રોમ. ઇમ્યુનોડેફિસિયન્સી સ્ટેટ; ક્રોનિક ફેરીન્જાઇટિસ, મિશ્ર વાયરલ અને બેક્ટેરિયલ ઇટીઓલોજીના બ્રોન્કાઇટિસ; , એંટરિટિસ, આંતરડાની વનસ્પતિની ડિસબાયોસિસ.
વાતચીત છતાં, દર્દીએ સ્પષ્ટપણે ગ્લુકોકોર્ટિકોઇડ્સ અને ઇન્ટરફેરોન-આલ્ફા દવાઓના વહીવટનો ઇનકાર કર્યો. સારવારનો સમાવેશ થાય છે એન્ટિવાયરલ ઉપચાર(વિરોલેક્સ ઇન્ટ્રાવેનસલી એક અઠવાડિયા માટે, દિવસમાં 5 વખત Zovirax 800 mg માં સંક્રમણ સાથે, os દીઠ), ઇમ્યુનોકોરેક્ટિવ થેરાપી (વ્યવસ્થા અનુસાર થાઇમોજેન, સાયક્લોફેરોન 500 મિલિગ્રામ જીવનપદ્ધતિ અનુસાર, ઇમ્યુનોફન જીવનપદ્ધતિ અનુસાર), રિપ્લેસમેન્ટ થેરાપી (ઓક્ટેગમ) 2.5 ગ્રામ બે વાર નસમાં ટીપાં), બિનઝેરીકરણ પગલાં (હેમોડેઝ ઇન્ફ્યુઝન, એન્ટરસોર્પ્શન), એન્ટીઑકિસડન્ટ થેરાપી (ટોકોફેરોલ, એસ્કોર્બિક એસિડ), મેટાબોલિક દવાઓનો ઉપયોગ કરવામાં આવ્યો હતો (એસેન્ટિઅલ, રિબોક્સીન), વિટામિન થેરાપી (સૂક્ષ્મ તત્વો સાથે મલ્ટિવિટામિન્સ) સૂચવવામાં આવી હતી.
સારવાર પછી, દર્દીનું તાપમાન સામાન્ય થઈ ગયું, નબળાઇ અને પરસેવો ઓછો થયો, અને રોગપ્રતિકારક સ્થિતિના કેટલાક સૂચકાંકોમાં સુધારો થયો. જો કે, વાયરસની પ્રતિકૃતિને સંપૂર્ણપણે દબાવવી શક્ય ન હતી (લ્યુકોસાઇટ્સમાં EBV શોધવાનું ચાલુ રાખ્યું). ક્લિનિકલ માફી લાંબો સમય ટકી ન હતી - દોઢ મહિના પછી, ફરીથી તીવ્રતા આવી. અભ્યાસ દરમિયાન, વાયરલ ચેપ, એનિમિયા અને ઝડપી ESR ના સક્રિયકરણના સંકેતો ઉપરાંત, સૅલ્મોનેલા માટે એન્ટિબોડીઝના ઉચ્ચ ટાઇટર્સ મળી આવ્યા હતા. આયોજિત એમ્બ્યુલેટરી સારવારમુખ્ય અને સહવર્તી રોગો. તીવ્ર શ્વાસનળીનો સોજો અને ફેરીન્જાઇટિસ પછી જાન્યુઆરી 1998 માં ગંભીર તીવ્રતા શરૂ થઈ. પ્રયોગશાળાના અધ્યયન મુજબ, આ સમયગાળા દરમિયાન એનિમિયા (76 g/l સુધી) અને લોહીમાં બિનપરંપરાગત મોનોન્યુક્લિયર કોષોની સંખ્યામાં વધારો થયો હતો. હેપેટોસ્પ્લેનોમેગેલીમાં વધારો નોંધવામાં આવ્યો હતો; ક્લેમિડિયા ટ્રેકોમેટિસ, સ્ટેફાયલોકોકસ ઓરિયસ, સ્ટ્રેપ્ટોકોકસ, પેશાબમાં - Ureaplasma Urealiticum, EBV, CMV, હર્પીસ સિમ્પ્લેક્સ વાયરસ પ્રકાર 1 (HSV 1) માં એન્ટિબોડી ટાઇટર્સમાં નોંધપાત્ર વધારો લોહીમાં જોવા મળ્યો હતો. આમ, દર્દીના સહવર્તી ચેપની સંખ્યામાં વધારો થયો, જે રોગપ્રતિકારક ઉણપમાં વધારો દર્શાવે છે. થેરપી ઇન્ટરફેરોન ઇન્ડ્યુસર્સ, ટી-એક્ટિવેટર્સ સાથે રિપ્લેસમેન્ટ થેરાપી, એન્ટીઑકિસડન્ટો, ચયાપચય અને લાંબા ગાળાના બિનઝેરીકરણ સાથે હાથ ધરવામાં આવી હતી. જૂન 1998 સુધીમાં નોંધપાત્ર ક્લિનિકલ અને લેબોરેટરી અસર પ્રાપ્ત થઈ હતી, દર્દીને મેટાબોલિક, એન્ટીઑકિસડન્ટ અને ઇમ્યુનોરેપ્લેસમેન્ટ થેરાપી (થાઇમોજેન, વગેરે) ચાલુ રાખવાની ભલામણ કરવામાં આવી હતી. જ્યારે 1998 ના પાનખરમાં ફરીથી તપાસ કરવામાં આવી ત્યારે, લાળ અને લિમ્ફોસાઇટ્સમાં EBV જોવા મળ્યું ન હતું, જોકે મધ્યમ એનિમિયા અને રોગપ્રતિકારક તકલીફ ચાલુ હતી.
આમ, દર્દી I. માં, 33 વર્ષનો, તીવ્ર EBV ચેપે ક્રોનિક કોર્સ લીધો હતો અને હિમોફેગોસિટીક સિન્ડ્રોમના વિકાસ દ્વારા જટિલ હતો. ક્લિનિકલ માફી પ્રાપ્ત કરવાનું શક્ય હતું તે હકીકત હોવા છતાં, દર્દીને EBV પ્રતિકૃતિ અને બંનેને નિયંત્રિત કરવા માટે ગતિશીલ દેખરેખની જરૂર છે. સમયસર નિદાનલિમ્ફોપ્રોલિફેરેટિવ પ્રક્રિયાઓ (તેમના વિકાસના ઉચ્ચ જોખમને જોતાં).
નૉૅધ!
- EBV ને 35 વર્ષ પહેલા બર્કેટના લિમ્ફોમા કોષોમાંથી પ્રથમ વખત અલગ કરવામાં આવ્યું હતું.
- એપસ્ટેઇન-બાર વાયરસ હર્પીસ વાયરસ પરિવારનો છે.
- આજે, લગભગ 80-90% વસ્તી EBV થી સંક્રમિત છે.
- માનવ શરીરમાં EBV નું પ્રજનન ગૌણ ઇમ્યુનોડેફિસિયન્સીના ઉત્તેજના (ઘટના) નું કારણ બની શકે છે.
એપસ્ટેઇન-બાર વાયરસ હર્પીસ ચેપ, મોનોન્યુક્લિયોસિસ અને કેન્સરનું કારણભૂત એજન્ટ છે. પ્રાથમિક EBV ચેપ તીવ્ર છે, જે ARVI, હેપેટાઇટિસ અને લિમ્ફેડેનાઇટિસ જેવું લાગે છે. નિદાન અને સારવારની જરૂર છે
માનવ હર્પીસ વાયરસ (HHV) ના 8 પ્રકાર છે. દરેક તાણ યજમાનના ડીએનએમાં એકીકૃત થવાની ક્ષમતા ધરાવે છે અને તેના બાકીના જીવન માટે ત્યાં અસ્તિત્વ ધરાવે છે, સમયાંતરે ચેપી રોગોને ઉત્તેજિત કરે છે. જો કે, આ જોખમ Barr-Epstein વાયરસ (EBV) દ્વારા થાય છે, જે ગાંઠની રચનામાં ભૂમિકા ભજવે છે, અને સાયટોમેગાલોવાયરસ (CMV) સગર્ભા સ્ત્રીના ગર્ભ માટે જોખમ ઊભું કરે છે.
અંગ્રેજી પ્રોફેસર M. A. Epstein, જેનું છેલ્લું નામ રશિયનમાં Epstein અને અંગ્રેજીમાં Epstein જેવું લાગે છે, તેમને 1960માં સર્જન ડી. બર્કિટના અહેવાલમાં રસ પડ્યો. તેમાં, ડૉક્ટરે કેન્સરનું વર્ણન કર્યું, જે સાધારણ ભેજવાળા ગરમ વાતાવરણમાં રહેતા બાળકોમાં સામાન્ય છે.
માઈક એન્થોની એપસ્ટેઈન, તેમના સ્નાતક વિદ્યાર્થી યવોન બાર સાથે, 1964 સુધી, ગાંઠમાંથી લેવામાં આવેલા નમૂનાઓ પર કામ કર્યું, તેઓએ અગાઉ અજાણ્યા વિરિયનની શોધ કરી અને તેને HHV-4 નામ આપ્યું. પાછળથી, પેથોજેન શોધનાર વૈજ્ઞાનિકોના માનમાં હર્પીસને એપ્સટિન બાર વાયરસ EBV કહેવાનું શરૂ થયું. કેટલીકવાર, આઈન્સ્ટાઈન (આઈન્સ્ટાઈન) અને એપસ્ટાઈન અટકની થોડી સમાનતાને કારણે અથવા તેના ખોટા વાંચનને લીધે, "આઈન્સ્ટાઈન વાયરસ" અથવા "આઈન્સ્ટાઈન બાર વાયરસ" નામ ઇન્ટરનેટ પર દેખાય છે.
VEB ની લાક્ષણિકતાઓ
વિરિયન એ લિમ્ફોક્રિપ્ટોવાયરસ જીનસની એક પ્રકારની પ્રજાતિ છે, જે સબફેમિલી ગેમાહેરપેસ્વિરીની સાથે સંબંધિત છે. અન્ય હર્પીસમાંથી એપ્સટિન વાયરસનું એક વિશિષ્ટ લક્ષણ તેની લિમ્ફોટ્રોપી છે. એટલે કે, તે લિમ્ફોસાઇટ્સ અને લસિકા પેશીઓના કોષોને પ્રાધાન્ય આપે છે, પરંતુ મગજના લોહી અને તત્વોમાં સફળતાપૂર્વક ગુણાકાર કરે છે. એપ્સટિન વાયરસ મુખ્યત્વે ફેરીંક્સ, નાક, મૌખિક પોલાણ, કાકડા, એડીનોઇડ્સ અને લાળ ગ્રંથીઓના ઉપકલા કોષોમાં જોવા મળે છે.
હર્પીસ મુખ્યત્વે એક વર્ષ પછી બાળકોને અને યુવાનોને અસર કરે છે, અને 35 વર્ષથી વધુ ઉંમરની વ્યક્તિ, એક નિયમ તરીકે, ફરીથી થવા દરમિયાન ફરીથી બીમાર પડે છે. જો કોઈ સ્ત્રીએ સગર્ભાવસ્થા પહેલા એપ્સટિન બાર અને સાયટોમેગાલોવાયરસ વાયરસ પર કાબુ મેળવ્યો હોય અને રોગપ્રતિકારક શક્તિ પ્રાપ્ત કરી લીધી હોય, તો માતાના શરીરમાં એન્ટિજેનની હાજરી હવે ગર્ભ માટે સીધો ખતરો નથી.
EBV ફેલાવાનો સ્ત્રોત હર્પીસનો વાહક અથવા એવી વ્યક્તિ છે જેને અગાઉ ચેપ લાગ્યો હોય. એકવાર મ્યુકોસ મેમ્બ્રેન પર, વીરિયન ઉપકલા સાથે જોડાય છે, અને સમય જતાં લિમ્ફોસાઇટ્સમાં પ્રવેશ કરે છે. એપ્સટિન વાયરસ તેના શેલને કોષ સાથે ચોંટી જાય છે અને તેની સાથે જોડાય છે, જેનાથી તત્વનું વિકૃતિ થાય છે. ક્ષતિગ્રસ્ત લિમ્ફોસાઇટ એટીપિકલ મોનોન્યુક્લિયર કોષમાં ફેરવાય છે અને, પ્રાથમિક ચેપ દરમિયાન, ચેપના સંકેતો આપ્યા વિના સિસ્ટમમાં લાંબા સમય સુધી છુપાવી શકે છે.
વાયરસ એરોસોલ અથવા સંપર્ક ટ્રાન્સમિશન દ્વારા અન્ય વ્યક્તિને ચેપ લગાડે છે. એટલે કે, એરબોર્ન ટીપું દ્વારા, ચુંબન દરમિયાન, કોન્ડોમ વિના સંભોગ દરમિયાન, દાતાની જૈવ સામગ્રી સાથે - લોહી, અંગ, મજ્જા, ગર્ભાવસ્થા દરમિયાન ટ્રાન્સપ્લાસેન્ટલી અથવા બાળજન્મ દરમિયાન જો બાળક સર્વાઇકલ લાળ ગળી જાય છે. તમામ પ્રકારના હર્પીસ આ રીતે પ્રસારિત થાય છે, જેમાં એપ્સટિન બાર વાયરસ અને સાયટોમેગાલોવાયરસનો સમાવેશ થાય છે.
નબળા શરીરના સંરક્ષણ અથવા રોગપ્રતિકારક શક્તિ સાથે, EBV સઘન પ્રતિકૃતિ શરૂ કરે છે અને વાયરસના સેવનના સમયગાળાના 2-60 દિવસ દરમિયાન, ચેપ મોનોન્યુક્લિયોસિસ-જેવા સિન્ડ્રોમ સાથેના રોગોમાં ફેરવાય છે. સારવાર 14-180 દિવસ કે તેથી વધુ સમય માટે હાથ ધરવામાં આવે છે જો કોઈ રીલેપ્સ થાય છે અથવા EBV ગંભીર પરિણામો ઉશ્કેરે છે.
એપસ્ટેઇન બાર વાયરસ નીચેના પેથોલોજીના વિકાસનું કારણ બની શકે છે:
- nasopharyngeal કાર્સિનોમા;
- hepargin;
- બર્કિટ લિમ્ફોમા, આ જૂથના અન્ય પ્રકારના કેન્સર;
- બહુવિધ સ્ક્લેરોસિસ;
- લાળ ગ્રંથીઓ, કાકડા, નાસોફેરિન્ક્સ, જઠરાંત્રિય માર્ગ અને અન્ય અવયવોમાં સ્થાનીકૃત ગાંઠો;
- અભેદ કેન્સર;
- રુવાંટીવાળું લ્યુકોપ્લાકિયા;
- વાયરલ હેપેટાઇટિસ;
- એપસ્ટેઇન બાર હર્પીસ;
- રોગપ્રતિકારક શક્તિની ઉણપ;
- ચેપી મોનોન્યુક્લિયોસિસ (ગ્રંથિનો તાવ);
- સિન્ડ્રોમ્સ: મોનોન્યુક્લિયોસિસ-જેવા, પોસ્ટ-ટ્રાન્સપ્લાન્ટ પ્રોલિફેરેટિવ, ક્રોનિક થાક, અન્ય.
વાયરસથી ચેપ અથવા EBV દ્વારા થતી બીમારી દર્દીના મૃત્યુ અથવા પ્રતિકૂળ પરિણામોમાં પરિણમી શકે છે. ઉદાહરણ તરીકે: VEBI નું સુપ્ત અથવા ક્રોનિક સ્વરૂપ, સ્વયંપ્રતિરક્ષા પ્રણાલીગત પેથોલોજીનો વિકાસ, હેમોલિટીક ડિસઓર્ડર, મેનિન્જાઇટિસ, મેઇલિટિસ, ન્યુમોનિયા. Epstein Barr વાયરસ (EBV) હૃદયના સ્નાયુઓ, સેન્ટ્રલ નર્વસ સિસ્ટમ અને કિડનીને પણ અસર કરે છે. 
એકવાર હર્પીસને કારણે ચેપ લાગવાથી, વ્યક્તિ તેના બાકીના જીવન માટે વાહક રહે છે. રોગપ્રતિકારક શક્તિમાં ઘટાડો સાથે, પેથોજેનિક સુક્ષ્મજીવાણુનું પુનઃસક્રિયકરણ શક્ય છે, કારણ કે આજે ડોકટરો દર્દીના પેશીઓમાં વાયરસના ડીએનએને સંપૂર્ણપણે નાશ કરવાની ક્ષમતા ધરાવતા નથી.
EBV ચેપના લક્ષણો
શરૂઆતમાં, HHV-4 વાયરસ ચેપી મોનોન્યુક્લિયોસિસનું કારણભૂત એજન્ટ છે. તેના પ્રાથમિક લક્ષણો પેલ્પેશન માટે સુલભ તમામ જૂથોના લસિકા ગાંઠોનું વિસ્તરણ, તેમજ બરોળ અને યકૃત, ગળા અને પેટના ઉપરના ભાગમાં દુખાવો છે. ચેપ સાથે પરાકાષ્ઠા થાય છે તીવ્ર કૂદકોતાપમાન 38-40 ° સે સુધી, સામાન્ય નશો, કાકડાની બળતરા, તાવ, શ્વાસ લેવામાં તકલીફ, પ્યુર્યુલન્ટ સ્રાવનાસોફેરિન્ક્સમાંથી, કેટલીકવાર ત્વચા પર ફોલ્લીઓ અથવા પીળાશ દેખાય છે.
આંતરિક અવયવોમાં તીવ્ર વધારો બરોળના પટલના ભંગાણ અથવા મૃત્યુ તરફ દોરી શકે છે, તેથી જ મોનોન્યુક્લિયોસિસમાં એપ્સટિન બાર વાયરસ ખતરનાક છે.
જો સારવાર પદ્ધતિ ખોટી રીતે અથવા વ્યક્તિમાં પસંદ કરવામાં આવી હતી નબળી રોગપ્રતિકારક શક્તિ, રોગ ક્રોનિક સ્વરૂપમાં વિકાસ કરી શકે છે. આ કિસ્સામાં, EBV ચેપ ભૂંસી નાખેલો, વારંવાર થતો, સામાન્યકૃત અથવા બિનજરૂરી અભ્યાસક્રમ મેળવે છે. ક્રોનિક એપસ્ટેઇન બાર વાયરસ હંમેશા ઉધરસ, માઇગ્રેઇન્સ, આર્થ્રાલ્જીયા, માયાલ્જીયા, થાક, તીવ્ર પરસેવો, માનસિક અને ઊંઘમાં ખલેલ અને યાદશક્તિમાં ઘટાડો જેવા લક્ષણો સાથે હોય છે. વ્યક્તિના લસિકા ગાંઠો, બરોળ, કાકડા અને યકૃત હંમેશા મોટું થાય છે.
EBV નું નિદાન
વાયરસની વહેલી તપાસ માટે, બાયોમટીરિયલનું ક્લિનિકલ વિશ્લેષણ કરવાની ભલામણ કરવામાં આવે છે. જ્યારે દર્દીએ છેલ્લે 8 કલાક પહેલા ખાધું હતું ત્યારે લોહીના નમૂના ખાલી પેટ પર લેવામાં આવે છે. પીસીઆર ડાયગ્નોસ્ટિક્સ (પોલિમરેઝ ચેઇન રિએક્શન) સાથે, વાયરસના સેવન દરમિયાન પણ લોહીના સીરમમાં ન્યુક્લિયર, પ્રારંભિક અને કેપ્સિડ એન્ટિજેન્સ શોધી કાઢવામાં આવે છે.
પ્રોડ્રોમલ સમયગાળા દરમિયાન, 10% થી વધુ એટીપિકલ મોનોન્યુક્લિયર કોષો, તેમજ IgG એન્ટિબોડીઝ, IgM, સેરોલોજીકલ પરીક્ષણ દરમિયાન શોધી કાઢવામાં આવે છે - ELISA, IgL. ચેપની પરાકાષ્ઠાના કિસ્સામાં, હેમોલિટીક ફેરફારો દેખાય છે સામાન્ય વિશ્લેષણલોહી ક્ષતિગ્રસ્ત લિમ્ફોસાઇટ્સ અને તંદુરસ્ત કોશિકાઓની ટકાવારી VEBI ના તબક્કાને સૂચવે છે, અને વિશ્લેષણનું અર્થઘટન કરતી વખતે હાજરી આપતા ચિકિત્સક દ્વારા પરિણામો સમજાવવામાં આવશે.
પીસીઆર ડાયગ્નોસ્ટિક્સ - દર્દીના જૈવિક પ્રવાહીમાં એપ્સટિન બાર વાયરસનું નિર્ધારણ પણ ચેપી પ્રક્રિયાની પ્રવૃત્તિને નિર્ધારિત કરવામાં મદદ કરે છે.
ક્રોનિક EBV ચેપ ધરાવતી વ્યક્તિની તપાસ કરતી વખતે, એક સૂચક જેમ કે , જે એન્ટિજેન-એન્ટિબોડી સંકુલ વચ્ચેના સંબંધની પ્રકૃતિને પ્રતિબિંબિત કરે છે, તે તદ્દન માહિતીપ્રદ છે. આ પ્રયોગશાળા પરીક્ષણ તમને રોગની અવધિ અને ચેપનો અંદાજિત સમય નક્કી કરવા દે છે.
સગર્ભા સ્ત્રીઓને વ્યાપક નિદાનની જરૂર છે: સાયટોમેગાલોવાયરસ, એપ્સટિન બાર વાયરસ, સિફિલિસ અને અન્ય સંખ્યાબંધ માટે પરીક્ષા. આ અભિગમ તમને સમયસર શંકા અને અટકાવવા દે છે નકારાત્મક પરિણામોમાઇક્રોબાયલ પ્રવૃત્તિ. 
EBV ઉપચાર
જો એપ્સટિન વાયરસ કેન્સર અથવા ગાંઠને ઉશ્કેરે છે, તો દર્દીને ઓન્કોલોજી ક્લિનિકમાં દાખલ કરવામાં આવે છે, અને સારવાર ઓન્કોલોજિસ્ટ, સર્જન અને અન્ય નિષ્ણાતો દ્વારા સંયુક્ત રીતે પસંદ કરવામાં આવે છે. એવા કિસ્સાઓમાં કે જ્યાં VEBI ગંભીર ગૂંચવણોનું કારણ બને છે અથવા ગંભીર છે, દર્દીને ચેપી રોગો વિભાગમાં હોસ્પિટલમાં દાખલ કરવામાં આવે છે અને ક્લિનિકલ કેસ માટે યોગ્ય ઉપચાર સૂચવવામાં આવે છે.
જ્યારે બેક્ટેરિયા (સ્ટ્રેપ્ટોકોકી, સ્ટેફાયલોકોસી) EBV સાથે જોડાયેલા હોય છે, ત્યારે એન્ટિબાયોટિક્સ સૂચવવામાં આવતી નથી. પેનિસિલિન શ્રેણી. Cefazolin, Tetracycline, અને Sumamed એપસ્ટેઈન-બાર વાયરસ સામે અસરકારક હતા. ડૉક્ટરો (પેન્ટાગ્લોબિન) પણ લખી શકે છે. જો વાયરલ ચેપ ગંભીર હોય, તો એન્ટિવાયરલ અસર સાથે દવાઓ સૂચવવાની પ્રેક્ટિસ કરવામાં આવે છે. હાલમાં, કોઈ વિશ્વસનીય ચોક્કસ સારવાર નથી, પરંતુ દર્દી એન્ટિવાયરલ દવાઓ (Acyclovir, Zovirax, Valtrex), ઇન્ટરફેરોન દવાઓ અથવા તેના પ્રેરક (Isoprinosine, Cycloferon, Arbidol) લઈ શકે છે.
VEBI ધરાવતા દર્દીએ આ કરવું જોઈએ:
- એન્ટિસેપ્ટિક્સ (ફ્યુરાસિલિન, ક્લોરોફિલિપ્ટ, ઋષિ) સાથે ફેરીંક્સની સારવાર કરો;
- અનુનાસિક વાસોકોન્સ્ટ્રિક્ટર ઇન્સ્ટિલ કરો;
- પીવું મલ્ટીવિટામીન સંકુલ(મલ્ટીવિટામીન, આલ્ફાબેટ);
- એન્ટિહિસ્ટેમાઈન્સ લો (ફેંકરોલ, ટેવેગિલ).
એપ્સટિન વાયરસથી થતા પેથોલોજી માટે, તમારે જરૂર છે બેડ આરામઅને પેવ્ઝનર ડાયેટ નંબર 5, ભલે ડોકટરે ઘરે સારવારની મંજૂરી આપી હોય. આહારમાંથી કાળી બ્રેડ, તળેલી, ચરબીયુક્ત, ધૂમ્રપાન કરાયેલ, મસાલેદાર અને ખાટા ખોરાક, કઠોળ અને મશરૂમ્સને બાકાત રાખવું જરૂરી છે. તમારે વધુ સ્થિર પાણી, સૂકા ફળોમાંથી બનાવેલા કોમ્પોટ્સ, ફળો અને શાકભાજી અને બેરીના રસ, ઉકાળો પીવાની જરૂર છે. ઔષધીય વનસ્પતિઓઅને ગુલાબ હિપ્સ.
નિષ્કર્ષ
જો નિદાન દરમિયાન ડોકટરોએ એપ્સટિન બાર વાયરસની શોધ કરી, તો મદદ કરો રોગપ્રતિકારક તંત્રતમારા પોતાના પર ચેપનો સામનો કરો. આ કરવા માટે, ડૉક્ટરની સલાહ લેવાની અને HHV-4 સામે લડવાની અને ફરીથી ચેપ અટકાવવાની પદ્ધતિઓ શીખવાની ભલામણ કરવામાં આવે છે. નિષ્ણાત એવી દવાઓ પસંદ કરશે જે ચેપના મિશ્ર સ્વરૂપોમાં વાયરસ અને બેસિલીને રોકવાની ક્ષમતા ધરાવે છે. ડૉક્ટર એટીપિકલ મોનોન્યુક્લિયર કોશિકાઓની હાજરી અને કેવી રીતે જીવવું તે ચકાસવા માટે રક્ત પરીક્ષણ માટે તારીખની પણ ભલામણ કરશે, અથવા તેના બદલે, ચેપના પાછા ફરતા અટકાવશે જેથી ફરીથી થવાની ઘટના ન બને.
