Операции по удалению холестериновых бляшек. Операционное удаление холестериновых бляшек
В современном мире широко распространено такое заболевание артерий как атеросклероз . Для этого заболевания характерное хроническое формирование одиночных и множественных очагов холестериновых отложений, попросту говоря формирование бляшек во внутренних оболочках ваших артерий. Дальнейшее разрастание во внутренней оболочке соединительной ткани одновременно с отложением на стенках ваших сосудов кальция спровоцирует деформацию и сужение просвета артерии вплоть до полной ее закупорки . Все это вызывает недостаточное кровоснабжение органа который питается посредством пораженной артерии. При другом варианте развития событий может возникнуть острая закупорка просвета артерии тромбом или содержимым распавшейся бляшки (в очень редких случаях), возможно и одновременное их присутствие. Это приведет к образованию очагов некроза, иными словами инфаркту или гангрены в органе, питающемся этой артерией.
Группой риска для данного заболевания являются мужчины в возрасте 50-60 лет и женщины старше 60 лет. Высока вероятность возникновения атеросклероза у людей этого возраста при наличии следующих факторов:
- курение,
- избыточная масса тела,
- высокий уровень холестерина в крови,
- высокое давление,
- стрессовые ситуации,
- малоподвижный образ жизни.
Лазерная ангиопластика, лечение атеросклероза лазером.
Как любая хроническая болезнь атеросклероз очень сложно поддается лечению, которое может быть очень длительным и требующим немалых материальных затрат. Исходя из факторов ведущих к возникновению болезни можно проводить профилактику ее возникновения, для этого выделим следующие пути:
- уменьшение поступления холестерина в организм
- уменьшение синтеза холестерина в клетках органов и тканей
- увеличение выведения из организма холестерина и продуктов его обмена
- снижение перекисного окисления липидов
- применение эстрогензамещающей терапии у женщин в период менопаузы
- воздействие на возможные инфекционные возбудители.
Кроме того, воздействовать на поступление и количество холестерина необходимо при помощи диеты, исключающей из рациона продукты с содержанием жиров и холестерина. Подобная диета может стать не только средством профилактики, но и лечением более легкой формы атеросклероза.
Методы медикаментозного лечения атеросклероза.
Однако, если атеросклероз начал развиваться, то нужно приложить максимум стараний, чтобы затормозить его. В этом случае больному придется прибегнуть к медикаментозным методам лечения . Препаратов для лечения атеросклероза очень много. На сегодняшний день в мире для лечения атеросклероза используется четыре группы препаратов.
- Препараты никотиновой кислоты.
- Фибраты.
- Секвестранты желчных кислот;
- Статины.
Стоит помнить, что назначение медикаментозного лечения находится только в компетенции специалистов. Поэтому при первых проявлениях этого заболевания посетите врача.
Хирургические методы лечения атеросклероза:
К сожалению, хирургическое лечение атеросклероза – это лишь лечение его грозных осложнений, что, не гарантирует дальнейшего развития и прогрессирования заболевания.
Поэтому хирургическое вмешательство назначается больному только при очень запущенных формах атеросклероза, т.е. только тогда, когда риск развития инвалидизирующих осложнений без операции превышает развитие таковых после операции.
Хирургические методы лечения атеросклероза, это:
- устранение атеросклеротической бляшки путем открытой операции на сосуде,
- расширение просвета сосуда изнутри специальными инструментами и установка металлического каркаса, препятствующего дальнейшему сужению
- шунтирующая операция (наложение обходного пути кровотока), выполняется при полном закрытии просвета сосуда бляшкой.
Устранение холестериновых отложений лазером.
Лазерная ангиопластика – это еще один из эффективнейших методов лечения холестериновых отложений. Этот метод был экспериментально опробирован в начале 80-х годов в московском Институте сердечнососудистой хирургии имени А, Н. Бакулева и широко применяется в наше время.
Основным инструментом при лазерной ангиопластике является лазерный луч. При данной процедуре гибкую кварцевую нить проводят в потоке крови до того места, где расположилась холестериновая бляшка, препятствующая движению крови. Затем лазер включается и начинает воздействовать на бляшку при помощи высокой температуры, в результате чего преграда постепенно испаряется, превращаясь в газ. Данный метод отличается простотой, высокой эффективностью и минимально коротким временем послеоперационного периода. Такая методика схожа с той, которую применяют при .
Однако, стоит помнить что любое оперативное вмешательство устраняет лишь осложнение болезни, а не причину, вызвавшую его (атеросклероз). Поэтому после проведения операции, будь то хирургическое или лазерное вмешательство, обязательно стоит проводить профилактику, о которой говорилось выше, только в этом случае вы сохраните себе достойную и долгую жизнь.
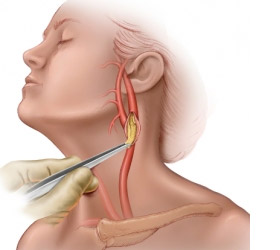
Операция на сонной артерии является самой тяжелой. Перед врачами стоит основная цель — избавить сонную артерию от атеросклеротической бляшки.
Такие бляшки значительно сужают просвет шейного сосуда и препятствуют нормальному кровообращению.
Когда показана хирургическая операция
Подобные операции назначаются пациентам, которым предварительно был поставлен диагноз — атеросклероз сонной артерии. Данный патологический процесс достаточно опасный для жизни человека. Нередко, когда несвоевременное лечение заканчивается инсультом.
Развитие патологического процесса заключается в том, что начинают закупориваться шейные сосуды атеросклеротическими образованиями. Такие образования могут вызвать ишемический инсульт.
Как же это происходит? В процессе закупоривания начинают образовываться кровяные шарики, которые продвигаются по направлению к головному мозгу. Как только кровяные шарики дойдут до назначенной цели, то сразу же перекрывается шейная артерия.
Развитие ишемического инсульта занимает 82% от всех других патологических процессов. К сожалению, пациенты с таким диагнозом часто становятся инвалидами или вовсе умирают. Когда атеросклеротическая бляшка значительно уменьшает артериальный просвет, то мозг перестает получать достаточное количество крови. Таким образом пациент не может жить полноценной жизнью.
Самым радикальным методом лечения является проведение каротидной эндартерэктомии. Таким образом атеросклеротическая бляшка полностью удаляется из просвета.
Если посмотреть медицинскую статистику, то можно заметить такую тенденцию, что при лечении сонной артерии лекарственными препаратами через два года инсульт случается у 28%, а если проводилась каротидная эндартерэктомия, то процент уменьшается до 8.
Виды хирургического вмешательства
Оперативное вмешательство на сонной артерии проводится путем:
- установки протеза в сонную артерию;
- каротидной эндартерэктомии. Дополнительно делается пластика заплатой;
- стентирования артерий;
- эверсионной каротидной эндартерэктомии.
Избавиться от атеросклеротической бляшки в сонной артерии можно путем различных методов оперативного вмешательства.
Выбор врачей основывается на видах реконструированных процессов и методике восстановительного процесса в сосудистых просветах. Врачи могут добраться до сонной артерии только одним путем, через разрез кожного покрова. Один разрез осуществляется в нижнем краю челюсти, а второй на внешней стороне ушной раковины. Направление разреза идет по переднему краю кивательной мышцы. Затем врачи аккуратно разрезают подкожную жировую клетчатку и шейную мышцу. Таким образом они, непосредственно, доходят до нужной артерии.
Возле сонной артерии находятся лицевые вены, врачи фиксируют их специальными зажимами. Когда врачи уже, практически, доберутся до сонной артерии, то они выделяют мягкие ткани с подъязычных нервов. Затем, подтягивают общие артерии таким же способом.
Чтобы выделить внутреннюю артерию нужно произвести минимальный контактинстумент с стенками артерии. Если повредить ее, то атеросклеротические бляшки и тромбоэмболия разнесутся по всем кровеносной системе.
Удаление внутренней стенки сонной артерии с пластикой
Данное оперативное вмешательство считается классикой. Ее применяют практически во всех случаях. В сонную артерию вводится гепарин, который пережимает наружный и внутренний его слой. Затем врачи проводят артериотомию, то есть разрезают артерию вдоль передней стенки. Разрез проделывается к артериальному просвету. Чтобы не допустить кислородное голодание в головном мозге, врачи вставляют специальную силиконовую трубку, которая вводится в артериальный просвет. Таким образом в мозг начинает поступать кровь во время проведения операции. для фиксации силиконовой трубки врачи используют специальные турникеты-держатели. Атеросклеротическую бляшку отделяют возле общей артерии по внешней ее оболочкой.
Как только врачам удастся выделить бляшку из артерии, то сразу пересекается ее конец. Участок не поврежденной артерии фиксируется специальной нитью. В конце оперативного вмешательства, место где проводилась операция промывается физраствором, таки образом удаляются частицы удаленного атеросклеротического образования. Если не очистить артерию от остатков атеросклеротической бляшки, то может начаться тромбообразование, а новообразовавшиеся тромбы могут попасть в головной мозг. В таком случае, у пациента случиться инсульт.
После того, как артерия будет подготовлена к пластике, врачи подбирают подходящий материал, который полность закроет отверстие. чаще всего для этого используются ксеноперикардовые материалы или синтетические заменители
Эверсионная каротидная эндартерэктомия
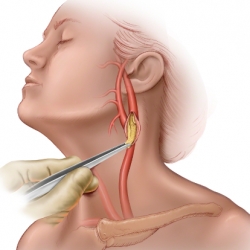 Такая операция проводится только после того, как врачи зафиксировали и уточнили все интраоперационные нарушения. Данная операция проводится только в том случае, когда у пациента диагностированы атеросклеротические бляшки маленького размера и не длинные. Максимальная длина не должна превышать двадцати миллиметров. Для врачей лучше проводить хирургическое вмешательство на артериях с маленьким изгибом. Очень редко, когда операция проводится пациентам с диагнозом — сахарный диабет. В таком случае атеросклеротические бляшки имеют большую протяженность. Чтобы попасть к общим артериям врачи проделывают такие же манипуляции, как и в предыдущем случае. на результат окончательной методики влияют:
Такая операция проводится только после того, как врачи зафиксировали и уточнили все интраоперационные нарушения. Данная операция проводится только в том случае, когда у пациента диагностированы атеросклеротические бляшки маленького размера и не длинные. Максимальная длина не должна превышать двадцати миллиметров. Для врачей лучше проводить хирургическое вмешательство на артериях с маленьким изгибом. Очень редко, когда операция проводится пациентам с диагнозом — сахарный диабет. В таком случае атеросклеротические бляшки имеют большую протяженность. Чтобы попасть к общим артериям врачи проделывают такие же манипуляции, как и в предыдущем случае. на результат окончательной методики влияют:
- проба на то, как отреагирует сонная артерия к пережатию;
- скорость кровяного потока по средней артерии мозга. такое исследование называется транскраниальной допплерографией.
Если результаты исследования окажутся положительными, то операцию можно проводить. при этом не обязательно шунтировать артерию. После того, как специалисты прижмут внешнюю, внутреннюю и общую артерию с помощью скальпеля, то можно иссекать конечный участок внутренней артерии. Во время всех хирургических манипуляций используемый прибор проходит по направлению вниз, категорически нельзя менять его направление.
В тот период, когда врач расслаивает артерию нас ло, ассистент должен крепко удерживать внутреннюю артерию. После операции врач оценивает просвет артерии, а в это период ассистент выворачивает ее в противоположную сторону. Как только они обнаружат отслоенный участок от внутренней оболочки, то сразу же ее иссекают.
Определить такой участок можно физраствором, который набирается в шприц. После, врач дает сильную струю. Очень важно, чтобы после хирургической операции в просвете артерии не остались ненужный частицы.
После всех вышеперечисленных операций проводится открытая эндартерэктомия.
Лечение с помощью протезирования
Данный вид хирургического вмешательства применяется тогда, когда на диагностике специалист выявил большой участок повреждения в области внутренней артерии. В таких случаях врачи не могут провести эверсионную эндартерэктомию,так как это достаточно тяжело и не может не дать положительного результата.
Поэтому операция проводится только в том случае, если специалисты обнаружили ярко выраженный кальциноз. Для того, чтобы поставить протез врачи отсекают основание внутренней артерии. Затем удаляются участки в пределах здоровых стенок. Далее специалисты устраняют атеросклеротическую бляшку, а места ее предыдущего прикрепления соединяются протезом.
Стентирование
Данная методика, это альтернативное удаление атеросклеротической бляшки в сонной артерии. Это, своего рода, эндоваскулярное вмешательство с помощью пункционного доступа к сосудам. Стентирование назначается для пациентов преклонного возраста или с наличием сопутствующих заболеваний. В период такого хирургического вмешательства не осуществляется грубого контакта с артериями.
Для начала в просвет нужной артерии вводят расширяющий баллон, который поможет установить в артерии стент. Стент похож на металлическую трубку, которая играет роль каркаса. Таким образом укрепляются стенки поврежденного сосуда.
К сожалению, такая методика не сможет застраховать пациента от тромбообразования. Но, современные специалисты нашли способ, как минимизировать такой процесс.
Существует специальное приспособление, которое фиксирует образование тромботического сгустка. Таким образом снижается вероятность того, что сгустки смогут попасть в кору головного мозга.
Реабилитация
 Все время, которое пациент находится в больнице, направлено на то, чтобы подготовить пациента к операции, провести операцию и вернуть пациента к повседневной жизни. В среднем, это занимает четверо суток. После операции пациент сутки находится в палате с интенсивной терапией. Это необходимо для того, чтобы сразу оказать помощь при непредвиденном осложнении.
Все время, которое пациент находится в больнице, направлено на то, чтобы подготовить пациента к операции, провести операцию и вернуть пациента к повседневной жизни. В среднем, это занимает четверо суток. После операции пациент сутки находится в палате с интенсивной терапией. Это необходимо для того, чтобы сразу оказать помощь при непредвиденном осложнении.
Через 24 часа пациента переводят в обычную палату, где он потихоньку самостоятельно встает и садиться. Первые шаги нужно делать только под строгим контролем лечащего врача. Через три дня пациента выписывают. В домашних условиях пациент должен постепенно возвращаться к повседневной жизни. Очень важно не поддаваться стрессовым ситуациям, переживаниям и физической активности. Чтобы поддерживать правильную работу всего организма врачи назначают лекарственные препараты и составляют определенную диету.
Очень важно соблюдать всех врачебных рекомендаций. Таким образом можно быстрее вернуться к повседневной жизни и не допустить серьезных осложнений.
Сонные артерии отвечают за кровоснабжение тканей головного мозга, и потому патологии в этих сосудах относятся к жизненно опасным состояниям.
Срочная хирургия показана в следующих случаях:
- Деформация с перегибом или закручиванием (извитость сонной артерии);
- Нарушение целостности сосуда (колотая или резаная травма);
- Аневризма сонной артерии (расслоение стенки с угрозой разрыва);
- Сужение просвета сосуда, приводящее к гипоксии мозга;
- Закупорка сонной артерии эмболом или тромбом;
Плановые операции проводятся при диагностировании атеросклероза, когда холестериновые бляшки перекрывают просвет сосуда, препятствуя нормальному кровотоку.
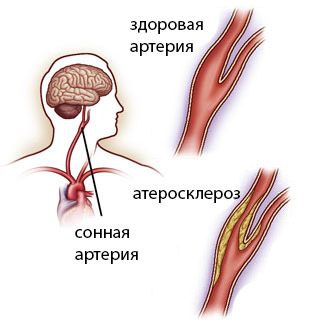 Прогрессирующий атеросклероз сонных артерий - заболевание необратимое и недостаточно хорошо изученное. Образованные в сосуде холестериновые отложения (бляшки) не рассасываются, и не исчезают в результате применения консервативного лечения, даже самого прогрессивного.
Прогрессирующий атеросклероз сонных артерий - заболевание необратимое и недостаточно хорошо изученное. Образованные в сосуде холестериновые отложения (бляшки) не рассасываются, и не исчезают в результате применения консервативного лечения, даже самого прогрессивного.
Временное улучшение состояния здоровья после лекарственной терапии, в основном, связано с расширением стенок сосудов под действием препаратов, и частичным восстановлением кровообращения. После прекращения приема фармакологических средств (или составов, приготовленных по народным рецептам), неизбежно наступают приступы гипоксии (кислородное голодание мозга), а также повышается риск ишемического инсульта. Операция на сонной артерии - наиболее прогрессивный и эффективный метод лечения сосудистой патологии.
В большинстве медицинских случаев холестериновая бляшка в сонной артерии обнаруживается после перенесенного инсульта, или во время обследования на УЗИ по поводу неврологических расстройств (головная боль, головокружение, снижение остроты зрения, обморок, нарушение координации движения и т.д.).
Своевременное применение хирургии для восстановления функциональности сосуда позволяет предотвратить ишемические инсульты в 60% случаев (по данным ВОЗ). Техника выполнения операции при атеросклерозе выбирается сосудистым хирургом после проведения дуплексного сканирования и МСКТ, дающих детальное представление о состоянии сонных артерий и других сосудов, и позволяющих объективно оценить вероятные риски при радикальном лечении.
Реконструктивные операции на сонных артериях
В современной сосудистой хирургии применяется различные методики реконструктивных операций на сонных артериях, но техника доступа одинакова во всех случаях:

При работе с внутренней сонной артерией требуется предельно осторожный контакт с сосудистыми стенками, так как любое неосторожное движение может привести к разрушению бляшки, и, как следствие - к дистальной эмболии. Дальнейший ход операции зависит от состояния сосудов (учитывается степень пристеночного кальциноза, извитости, растянутости стенок).
Каротидная эндартерэктомия
Каротидная эндартерэктомия - классическая открытая операция на сонной артерии, целью которой является удаление холестериновой бляшки. Широко применяемым способом реконструкции является пластика сосуда заплатой. После введения прямого антикоагулянта (чаще всего, используется гепарин) и перекрытия зажимом сонных артерий проводится их рассечение по передней стенке. В просвет вводятся эластичные шунты для предотвращения гипоксии мозга. Таким образом, хирургическое поле обескровливается, в то время как сохраняется нормальное кровоснабжение мозговых тканей.
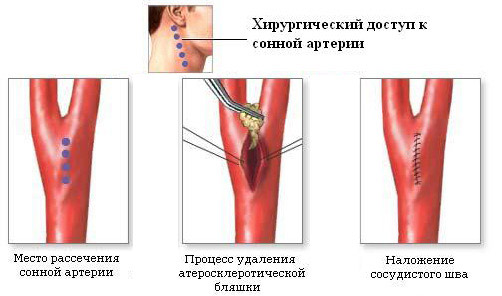
каротидная эндартерэктомия (удаление бляшки из сонной артерии)
Следующий этап - отделение склеротической бляшки от стенок сосуда. После циркулярного выделения холестеринового образования конечную часть бляшки пересекают, затем осуществляют высвобождение кверху. В наружной и внутренней сонной артерии бляшку отслаивают до слоя интимы, который затем подшивают к стенке сосуда специальной нитью.
Третий этап операции - промывание сосуда физиологическим раствором, вместе с которым удаляются фрагменты бляшек - данная манипуляция предотвращает образования мигрирующего тромба в сонной артерии.
Заключительная стадия - закрытие хирургического отверстия в артерии. Для создания заплаты используют искусственные и биологические материалы (PTFE, ксеноперикард или аутовенный трансплантат). Выбор типа заплаты осуществляет врач, исходя из состояния стенок сосудов. Подшивается лоскут проленовыми нитями, затем удаляется шунт, проводится проверка герметичности примыкания заплаты.
Удаляются зажимы, устанавливается фиксатор в устье внутренней сонной артерии, чтобы пустить кровоток по общему сосуду. После вымывания мелких тромботических образований в наружную артерию зажим снимается. На восстановленном участке устанавливается дренаж из эластичного силикона в области нижнего края раны, после чего проводится послойное ушивание тканей.
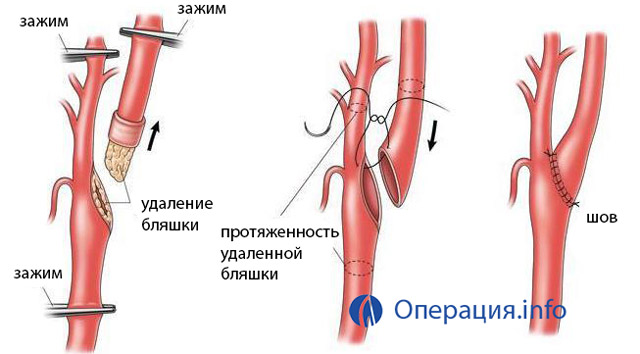
Эверсионная каротидная эндартерэктомия
Этот вид оперативного вмешательства показан при стенозе внутренней сонной артерии в области устья, если бляшка не превышает 2 см в диаметре, и при удовлетворительном состоянии внутренних сосудистых тканей. После выделения участка бифуркации сосудов проводят пробы на реакцию организма к пережиму сонной артерии (оценку делают по показаниям АД и скорости кровотока по средней мозговой артерии). Если подвержена толерантность к зажиму сосуда, то приступают к основной части операции:
- Внутренняя сонная артерия отсекается от гломуса, затем рассекается в области устья;
- Пересеченная артерия зажимается тонкими пинцетами;
- Интима отслаивается вместе со средней оболочкой (при помощи скальпеля и хирургической лопатки);
- Внешняя оболочка сосуда захватывается пинцетами и выкручивается в противоположном направлении (так же, как снимается чулок);
- Бляшка отслаивается по всей длине артерии - до участка нормального просвета сосуда.
Вывернутая артерия осматривается на предмет выявления отслоений интимы, затем производится закачивание физиологического раствора в сосуд. Если в просвете не появились разветвленные волокна интимы после промывания струей под давлением, значит можно переходить к завершающей стадии операции.
При обнаружении видимых в просвете обрывков сосудистой ткани дальнейшую реконструкцию выполнять нельзя. В данном случае проводится протезирование сонных артерий.
После удаления холестериновых образований и тромбов из внутренней артерии хирург приступает к эндартерэктомия из общей сонной артерии. Конечный этап – ушивание стенок сосуда нитью 5-0, или 6-0.
Кровоток восстанавливается строго по следующей схеме:
- Снимается зажим с внутренней сонной артерии (на несколько секунд);
- Внутренняя артерия вторично пережимается у анастомоза;
- Снимается фиксатор с наружной сонной артерии;
- Снимается зажим с общей артерии;
- Снимается повторный зажим с внутренней сонной артерии
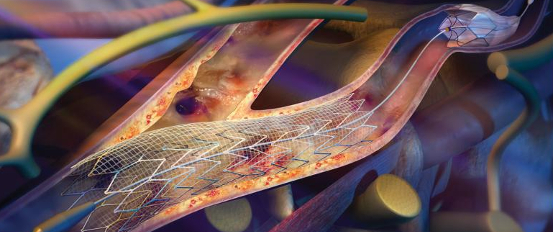
Стентирование
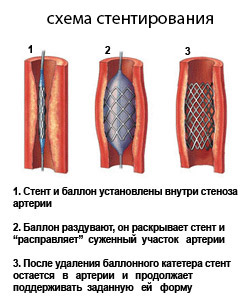 Стентирование - операция по восстановлению просвета сосуда при помощи трубчатого расширителя (стента). Данная техника хирургии не предусматривает извлечение бляшки из рассеченного сосуда. Внутриартериальное образование, суживающее просвет, плотно прижимается к стенке сосуда трубкой-стентом, после чего восстанавливается кровоток.
Стентирование - операция по восстановлению просвета сосуда при помощи трубчатого расширителя (стента). Данная техника хирургии не предусматривает извлечение бляшки из рассеченного сосуда. Внутриартериальное образование, суживающее просвет, плотно прижимается к стенке сосуда трубкой-стентом, после чего восстанавливается кровоток.
Операция проводится под местным наркозом, под контролем рентген-аппарата. Через прокол на бедре (или руке) водится катетер, направляемый к участку стеноза сонной артерии. Сетчатый фильтр-корзинка, улавливающий фрагменты случайно холестериновой бляшки, устанавливается чуть выше оперируемой области (это необходимо для предупреждения попадания эмболов или тромбов в мозг).
Для повышения эффективности операции применяются баллонные стенты, увеличивающиеся в объеме в месте сужения артерии. Раздутый баллон плотно прижимает бляшку к стенке. После восстановления нормального просвета баллон сдувается и извлекается через катетер вместе с улавливающим фильтром.
Протезирование сонных артерий
Артериальное протезирование показано при обширном поражении стенок внутренней сонной артерии в сочетании с выраженным кальцинозом. Применять стентирование и открытую каротидную эндартерэктомию, в данном случае, нецелесообразно. Сосуд отсекается на участке устья, пораженные ткани резецируются, и заменяются эндопротезом, совпадающим по диаметру с внутренней артерией.
При аневризме сонной артерии применяется следующая схема операции: сосуд пережимается и проводится иссечение пораженного участка, после чего в просвет вводится шунт с трансплантатном. После формирования анстомоза шунт извлекается, удаляется воздух из просвета сосуда и трансплантата, снимаются зажимы.
Операции при извитости сонных артерий
Врожденная деформация сонных артерий (извитость)- одна из распространенных причин развития ишемического инсульта и нарушения мозгового кровообращения. По статистике, у каждого третьего пациента, умершего от инсульта, были извиты сонные или позвоночные артерии.
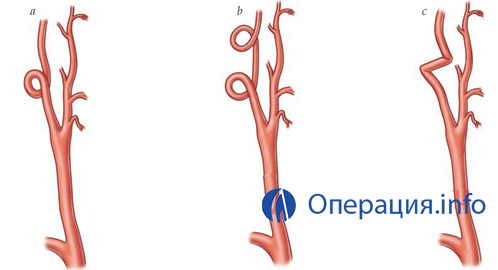
различные формы извитости артерий
Технику операции выбирают в зависимости от характера сосудистой патологии:
- Изгиб под острым углом (кинкинг);
- Образование петли (койлинг);
- Увеличение длины артерии.
Извитый фрагмент сосуда резецируют, после чего проводят выпрямление сосуда (редрессация).
Осложнения после операций на сонной артерии
После каротидной эндартерэктомии возможны следующие осложнения:
- Инфаркт миокарда или инсульт;
- Рецидив болезни (повторное образование бляшки);
- Затруднение дыхания;
- Повышение артериального давления;
- Поражение нервов;
- Раневая инфекция.
Значительно реже встречаются осложнения после стентирования, но и при щадящей операции возможны негативные последствия, среди которых самым серьезным является образование тромба. К другим неприятным моментам, с которыми приходится сталкиваться хирургам, относятся:внутреннее кровотечение, травма в области введения катетера, повреждение стенки артерии, аллергическая реакция, смещение стента внутри сосуда. В первые дни наблюдается затруднение при глотании, осиплость голоса, «комок в горле», учащенное сердцебиение. Постепенно неприятные симптомы проходят полностью.
Противопоказания к проведению операции на сонных артериях
К абсолютным противопоказаниям относятся:

Операцию не проводят при общем тяжелом состоянии больного, наличии неизлечимых хронических заболеваний органов кроветворения.
Реабилитация
После операции пациента помещают в палату интенсивной терапии. В течение трех дней показан постельный режим. Через четыре дня можно вставать, совершать кратковременные прогулки под контролем врача. В течение двух недель запрещены физические нагрузки, приседания, наклоны, иные резкие движения. Голова и шея находятся в статичном, но не напряженном состоянии. С большой осторожностью совершаются повороты головы. Необходимо строго выполнять рекомендации врача в отношении диеты и образа жизни (исключаются алкогольные напитки, курение).
Операции на сонной артерии проводятся по хорошо отработанным хирургическим техникам, под контролем высокоточной медицинской аппаратуры, что значительно снижает риск осложнений. В большинстве медицинских случаев радикальное хирургическое лечение, является более эффективной методикой в сравнении с консервативной терапией. После выписки больные проходят обследование в клинике, где проводилась операция, раз в полгода.
Видео: каротидная эндартерэктомия
Атеросклероз сосудов представляет собой опасную патологию, которая может проявиться у любого человека, независимо от пола и возраста. Безусловно, склонность к проявлению симптомов болезни может быть заложена генетически, но чаще всего сам человек, собственным образом жизни создает определенные условия для успешного развития болезни.
Медикаментозная терапия и другие щадящие методики не всегда отличается эффективностью и тогда последним шансом для возвращения к обычной жизни становиться операция на холестериновые бляшки. Существует несколько распространенных методик хирургического воздействия, все они имеют свои преимущества и недостатки. Для подбора наиболее приемлемого способа нужно пройти обследование, оценить объемы и локализацию вредоносных отложений.
Снабжение сосудов головного мозга кровью – достаточно сложный процесс. Нередко проявляются некоторые помехи, мешающие нормальному току крови. Наиболее распространенной причиной такого нарушения является образование холестериновых бляшек, такое проявление в медицине называют атеросклерозом. Если просвет между сосудами сужен незначительно применяют безоперационные методики: коррекция питания в комплексе с медикаментозным воздействием. Тем не менее, наиболее надежным и быстрым способом улучшения самочувствия пациента является хирургический метод.
Виды вмешательств
Холестериновые бляшки представляют опасность для жизни человека в независимости от их размеров и локализации. Такое формирование, состоящие из липопротеидов низкой плотности постоянно растет и увеличивается в размерах, провоцируя сужение просвета между сосудами. Небольшое образование в течение некоторого времени стремительно трансформируется в тромб. От размеров подобного образования зависит исход жизни пациента, тяжелый и объемный тромб может быстро оборваться и отправится в некоторое «опасное для человека путешествие» по сосудам к сердцу. Обрыв тромба приведет к неизбежной смерти пациента, потому что основной орган не сможет совершить сокращение.

На начальных этапах развития болезни используются безоперационные методы, операция на холестериновые бляшки используется, когда патологический процесс заходит слишком далеко. Действие медикаментозных средств ориентировано на ускорение процессов синтеза липопротеидов высокой плотности и выведение плохого холестерина из организма. В случаях, когда сосуды слишком поражены, такая методика не используется, потому что ее эффективность не отслеживается.
Нормализовать состояние пациента поможет операция. В настоящее время современной медицине известно 4 способа избавления пациента от холестериновых формирований.
Среди перечня популярных методик, эффективность которых апробирована и подтверждена клинически, выделяют:
- ангиопластика;
- стентирование;
- шунтирование;
- эндартерэктомия.
Каждая из методик имеет собственные преимущества и недостатки, но определить целесообразность проведения операции по тому или иному методу определит врач после получения результатов лабораторных исследований и других предварительных процедур.
Обследование перед операцией
В обязательном порядке человек должен пройти дуплексное сканирование, которое поможет доктору определить четкие границы локализации холестериновых формирований. Это исследование позволяет оценить точную картину поражения, оценить степень поражения и увидеть особенности бляшки.
Внимание! К операции можно приступать только после всеобъемлющего обследования.
Требуются и другие диагностические мероприятия:
- анализ крови;
- анализ мочи;
- артериографию.
Операция на холестериновые бляшки не может быть сделана спонтанно, ей должна предшествовать тщательная диагностика.
В каких случаях операция необходима и запрещена
Эндартерэктомия – наиболее распространенный метод, применяемый при атеросклерозе. Оперативное вмешательство поможет существенно улучшить качество жизни пациента и его состояния, поможет предотвратить развитие инсульта, который может стать причиной летального исхода.
Факт! Именно оперативное вмешательство специалисты выделяют в качестве наиболее эффективного метода борьбы с атеросклерозом. Связано это в первую очередь с тем, что методики позволяют быстро улучшить состояние пациента и при этом редко провоцируют проявление побочных эффектов. Медикаментозная терапия не дает гарантий на полное выздоровление.
Среди широкого перечня показаний к проведению операции выделяют:
- стеноз артерии;
- стеноз сонной артерии (требует аортокоронарного шунтирования);
- прогрессирующий инсульт.
В некоторых случаях отложения липопротеидов низкой плотности на стенках сосудов не дают о себе знать. В таких случаях течение болезни определяют как бессимптомное. В таких случаях экстренное хирургическое вмешательство является необходимостью в случае, когда стеноз сонной артерии составляет более 65% на фоне нестабильности.
В некоторых случаях операцию следует проводить с особенной осторожностью или вовсе отказаться от ее применения. Например, под строгим запретом следующие состояния:
- перенесенный в течении 2 лет инфаркт;
- острая сердечная недостаточность;
- наличие злокачественных образований;
- гипертоническая болезнь 2 степени;
- болезнь Альцгеймера.
Вероятные осложнения
Во время проведения или после завершения вмешательства могут проявиться следующие осложнения:
- Существенное снижение показателей артериального давления на фоне уменьшения частоты сердечных сокращений. Операция в области сонной артерии может стать причиной развития брадикардии.
- Гипертония. Показатели артериального давления могут существенно повыситься во время или после проведения операции.
- Гематома в месте иссечения образуется крайне редко. Медицинская помощь требуется не чаще чем в 2% случаев.
- Инсульт. Подобное осложнение после удаления бляшек возникает крайне редко, исключительно в осложненных ситуациях.
- Присоединение инфекции. Причина может крыться в несоблюдении пациентом общих рекомендаций медиков.
- Дисфункция черепно-мозговых нервов. Наиболее опасное осложнение, которое приводит к полной или частичной инвалидизации пациента.
Риск проявления осложнений у пациентов, относящихся к следующим группам здоровья, повышен:
- сахарный диабет;
- труднодоступные атеросклеротические формирования;
- серьезные патологии сердечнососудистой системы;
- существенное сужение просвета между сосудами.
Удаление лазером бляшек в этом случае наиболее безопасный метод, который поможет избежать серьезных последствий.
Реабилитационный период
Длительность реабилитационного периода после удаления холестериновых бляшек составляет 2-3 недели. После возвращения домой из условий стационара пациент должен придерживаться строгих рекомендаций врача:
- прием назначенных лекарственных препаратов в четко определенных дозировках;
- для устранения боли в области раны можно принимать болеутоляющие препараты;
- привычную активность и возвращение на рабочее место возможно только после разрешения врача;
- запрещается управлять транспортными средствами;
- в течении 4-5 месяцев после проведения операции нужно избегать серьезных нагрузок;
- важно соблюдать рекомендации диетолога относительно питания и наладить режим потребления жидкости.
При проявлении нижеперечисленных симптомов нужно в срочном порядке обратиться к доктору:
- повышение температуры тела пациента может свидетельствовать о присоединении инфекции в месте надреза;
- при проявлении отечности или в случае открытия кровотечения;
- проявление отклонений в работе органов ЖКТ;
- нарушения в работе сердечнососудистой системы;
- гипергидроз;
- нарушение координации движений.
Отсутствие своевременной медицинской помощи может повлечь за собой проявление нежелательных последствий.
Удаление холестериновых бляшек хирургическим путем представляет собой сложную процедуру. Требующую ответственного подхода, но следует помнить о том, что эффективность метода в некоторых случаях позволяет сохранить жизнь пациента, когда медикаментозная терапия бессильна.
Операция на сонной артерии: когда обязательна, варианты, как проводится, осложнения, реабилитация
Операция на сонной артерии (СА) в основном показана пациентам, страдающим сужением сосуда, и призвана обеспечить адекватное кровоснабжение мозга. Сонные артерии – это наиболее крупные и важные сосуды, обеспечивающие поступление крови к головному мозгу, очень чувствительному к недостатку кислорода. Даже, казалось бы, небольшое сужение этих артерий способно вызвать симптомы повреждения нервной ткани, таит опасность инсульта и даже гибели больного.
Местами пристального внимания сосудистых хирургов являются зона бифуркации общей сонной и внутренняя сонная артерия (ВСА) – это те участки, которые наиболее часто подвергаются структурным изменениям, а потому именно они становятся объектом для оперативного лечения.
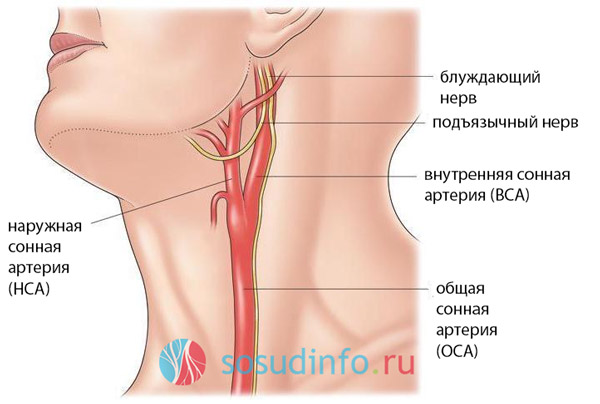
схема строения сонной артерии
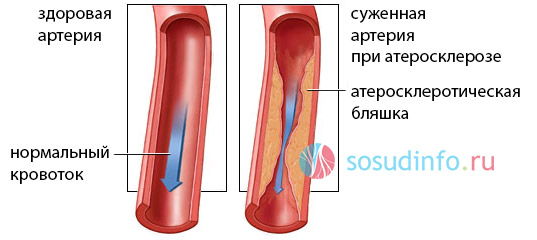
Показаниями к операции при стенозе сонной артерии являются:
- Сужение более 70% даже при отсутствии симптомов патологии.
- Сужение более 50% при наличии симптомов , перенесенные в прошлом ишемические атаки или инсульт.
- Стеноз менее 50% при перенесенных инсульте или .
- Внезапное нарушение деятельности мозга или прогрессирование хронической ишемии.
- Двустороннее поражение сонных артерий.
- Сочетанный стеноз позвоночных, подключичных и сонных артерий.
Открытые вмешательства на артериальных стволах несут определенный риск. Кроме того, стоит учитывать, что основная масса пациентов – пожилые люди, страдающие самой разной сопутствующей патологией, поэтому важно выделить не только показания, но и определить степень риска и противопоказания к оперативному лечению. Препятствием могут стать такие состояния как:
- Тяжелые заболевания сердца, легких, почек в стадии декомпенсации, которые делают любую операцию невыполнимой;
- Выраженное нарушение сознания, кома;
- Острый период инсульта;
- Внутримозговое кровоизлияние на фоне ишемического некроза;
- Необратимое повреждение мозга при полной окклюзии сонных артерий.
Сегодня хирурги отдают предпочтение малоинвазивным манипуляциям, поэтому число противопоказаний постепенно сокращается, а лечение становится более безопасным.
Перед операцией больному предлагается пройти стандартный перечень обследований – анализы крови и мочи, электрокардиография, флюорография, исследование свертываемости крови, анализы на ВИЧ, гепатит и сифилис. Для уточнения особенностей патологии проводится ультразвуковое дуплексное сканирование артерий, ангиография, возможно – МРТ, мультиспиральная КТ.
Разновидности вмешательств на сонных артериях и техника их выполнения
Основными видами операций на сонных артериях являются:
- Каротидная (с заплатой, эверсионная).
- Стентирование.
- Протезирование сосуда.
Разновидность оперативного вмешательства зависит не только от типа поражения сосудистой стенки, возраста и состояния пациента, но и от технических возможностей клиники, наличия опытных хирургов, владеющих сложными малоинвазивными методиками лечения.

Самой распространенной на сегодняшний день является каротидная эндартерэктомия , она же и самая радикальная, открытая, требующая наиболее заметного разреза. В США таких операций выполняется более 100 тысяч в год, в России – на порядок меньше, но все же охват нуждающихся в лечении постепенно увеличивается.
Стентирование сонных артерий имеет массу преимуществ перед открытой операцией при одинаковом операционном риске. Малоинвазивность и эстетичность делают ее более привлекательной, однако не все хирурги имеют достаточный опыт в ее проведении, поэтому выбор есть далеко не у каждого больного, тогда как время для устранения дефекта сосуда ограничено. В связи с этим обстоятельством альтернативное лечение с помощью стентирование проводится куда реже, чем эндартерэктомия.
Протезирование показано тем больным, у которых имеется значительное по распространенности поражение, не дающее возможности обойтись более щадящими методиками. При распространенном атеросклерозе протезирование считается методом выбора.
Каротидная эндартерэктомия
Каротидная эндартерэктомия – это основная операция по удалению атеросклеротической бляшки из сонной артерии, при которой удаляется патологическое содержимое из просвета артерии и восстанавливается естественный ток крови. Проводится она обычно под общим наркозом, но возможно и местное обезболивание с одновременным введением седативных препаратов.
Каротидная эндартерэктомия показана при атеросклерозе, тромбе в сонной артерии, которые вызывают клинически значимые нарушения гемодинамики в мозге, а также при бессимптомном атеросклерозе, но со значительным сужением сосуда.
Кожный разрез начинается позади уха, на 2 см отступя от края нижней челюсти книзу, параллельно ему, далее он идет вдоль грудинно-ключично-сосцевидной мышцы и составляет около 10 см в длину. После рассечения кожи и подлежащей клетчатки хирург отыскивает место деления общей сонной артерии, выделяет обе ее ветви и проникает к внутренней.
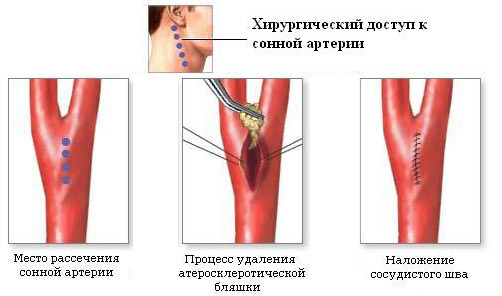
каротидная эндартерэктомия (удаление бляшки из сонной артерии)
При проведении описанных манипуляций требуется большая осторожность, нервы аккуратно отводятся в сторону, лицевая вена перевязывается. Достигнув внутренней сонной артерии, хирург постарается как можно меньше контактировать с ней инструментами, так как неосторожное обращение с сосудами может вызвать повреждение целостности и фрагментацию бляшки, что чревато серьезной эмболией, тромбозом и инсультом прямо во время операции.
В сосуды вводится гепарин, они последовательно пережимается, затем производится продольный разрез артериальной стенки до проникновения внутрь просвета. Для обеспечения поступления крови в мозг на протяжении всего вмешательства в артерию помещают специальный силиконовый шунт. Он же препятствует кровотоку в зоне манипуляции на сосуде.
Следующий этап — непосредственное иссечение атеросклеротической бляшки. Начинают его ближе к месту деления общей сонной артерии, затем отслаивают бляшку на всем протяжении от общей сонной артерии до внутренней ее ветви до получения чистой и неизмененной интимы. При необходимости внутренняя оболочка может быть фиксирована к стенке артерии нитью.
Завершают удаление бляшки промыванием просвета сосуда физраствором. Благодаря промыванию удаляются жировые фрагменты, которые могут стать источником эмболии. Восстановление целостности сосуда возможно с помощью «заплаты», изготовленной из синтетических материалов или собственных тканей пациента.
После того, как все манипуляции на сосудистой стенке проделаны, из ее просвета удаляется шунт, хирург проверяет герметичность швов, последовательно снимая зажимы с внутренней, а затем – наружной сонной артерии. Ткани шеи ушиваются в обратном порядке, а в нижней части раны оставляется силиконовый дренаж.
Эверсионная эндартерэктомия – разновидность радикального лечения атеросклероза, показанная при очаговом изменении внутренней ветви сонной артерии в ее начальном отделе. После выделения артерии, ее отсекают от общего артериального ствола, отделяют бляшку, при этом как бы выворачивая сосудистую стенку наизнанку. После очищения ВСА, удаляются бляшки из общей и наружной ветви артерии, промывают место вмешательства физраствором и восстанавливают целостность тканей подобно тому, как это происходит при классической эндартерэктомии.
Преимуществом эверсионной техники можно считать меньшую травматичность и большую скорость выполнения, но ограничения в ее применении вызваны невозможностью удаления таким способом крупных бляшек (более 2,5 см).
Видео: проведение каротидной эндартерэктомии при атеросклерозе
Стентирование сонной артерии
Стентирование – один из самых современных способов лечения сосудистой патологии разной локализации. Метод имеет неоспоримые плюсы – малоинвазивность и небольшая операционная травма, возможность местной анестезии, короткий период реабилитации, ограничивающийся несколькими днями.
Вместе с тем, стентирование не лишено и недостатков. Во-первых, не везде есть хирурги, обученные этой технике, а для изучения отдаленных результатов недостаточно данных по причине новизны метода. Во-вторых, после стентирования сложно добиться длительного стойкого эффекта, рано или поздно может потребоваться повторное вмешательство, которое будет гораздо более сложным и травматичным, чем если бы первоначально была проведена классическая эндартерэктомия. Риски при повторных операциях увеличиваются многократно. Последнее обстоятельство касается выраженных стадий атеросклероза, при которых эффективность стентирования заведомо вызывает сомнения.
Стентирование считается прекрасной альтернативой классической или эверсионной эндартерэктомии, при которой успешно устраняется закупорка сонной артерии атеросклеротическими массами с минимальным риском для пациента. Операция осуществляется под контролем рентгеновской ангиографии с введением в сосуд контрастного вещества.
Доступ для стентирования кардинально отличается от такового при вышеописанных методиках. Это пункция вместо широкого разреза, проводимая под местным обезболиванием, что дает шанс на лечение людям пожилого возраста и с сопутствующей патологией, делающей радикальные операции противопоказанными.
Операция на внутренней сонной артерии посредством стентирования начинается с баллонной ангиопластики, то есть введения устройства (баллона), расширяющего просвет артерии в месте его стеноза. Затем в расширенный сосуд вводят стент – небольшую трубочку, напоминающую пружину или металлическую сетку, которая расправляется и удерживает просвет нужного диаметра.
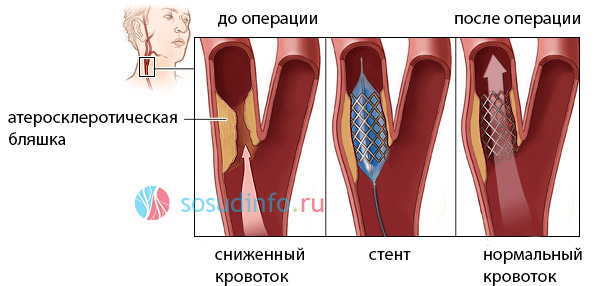
стентирование сонной артерии
При введении баллона есть риск разрушения атеросклеротической бляшки с эмболическим синдромом и образованием тромба в сонной артерии, для профилактики которых выше места вмешательства помещаются специальные фильтры, улавливающие все, что может отделиться от стенки сосуда и мигрировать в кровь, идущую к мозгу.
Протезирование артерий
Протезирование СА необходимо больным с распространенным атеросклерозом, кальцификацией сосудистой стенки, при сочетании патологии с , перегибами артерии. Такая операция проводится тогда, когда заведомо известно, что более щадящее лечение не принесет результата или будет неоправданно трудоемким.
При протезировании производят отсечение внутреннего артериального ствола в зоне устья, удаление пораженного фрагмента, очищение сонных артерий от атеросклеротических наложений, а затем формируют соединение между оставшейся частью внутренней ветви и общей СА с помощью протеза. Протез представляет собой трубочку из синтетических материалов, диаметр которой подбирают индивидуально в зависимости от размеров соединяемых артерий. Завершают вмешательство обычным способом с установкой в рану дренажа.
Операции при извитости сонных артерий
Оперативное лечение извитости или перегиба сонной артерии необходимо тогда, когда они вызывают нарушения гемодинамики с симптоматикой ишемии головного мозга. Операции направлены на ликвидацию измененного участка путем резекции с выпрямлением артерий (редрессация). В сложных случаях, когда патологическая извитость занимает большой участок, его удаляют совсем, а сосуд протезируют.
Операция при извитости сонной артерии может быть проведена как под общим, таки под местным обезболиванием. Применяется такой же разрез, как при каротидной эндартерэктомии. Вмешательство обычно хорошо переносится больными и считается безопасным.
Послеоперационный период и последствия операций на сосудах
Обычно послеоперационный период протекает благоприятно, осложнения относительно редки. При каротидной эндартерэктомии наиболее вероятным осложнением считается повреждение проходящих близ артерий нервов – изменяется голос, нарушается глотание, появляется асимметрия лица из-за нарушения иннервации мимических мышц.
Со стороны операционного разреза возможны нагноение, кровотечение, несостоятельность швов, но в условиях современной хирургии при соблюдении всех технических требований к операции они маловероятны.

При стентировании также возможны некоторые риски. Это могут быть тромбоэмболии и закупорка сосудов мозга фрагментами атероматозных наложений, вероятность которых нивелируется применением интраоперационных фильтров. В отдаленном периоде есть риск тромбообразования в области стента, для профилактики которого длительно назначаются антиагреганты.
Среди последствий лечения патологии сонных артерий наиболее опасными являются инсульты, которые могут случиться во время операции или после нее. Современные методики лечения низводят риск к минимуму, поэтому тяжелые осложнения наблюдаются не более, чем в 3% случаев при бессимптомном течении стеноза и 6% при наличии признаков ишемии мозга.
Реабилитация после вмешательств на сонных артериях составляет около трех дней при неосложненном течении послеоперационного периода. Пациенту в этот срок рекомендован строгий постельный режим, затем активность постепенно увеличивается, но физических нагрузок и резких движений нужно избегать по крайней мере 2 недели, чтобы не вызвать расхождения швов.
После лечения разрешается принять душ, от ванны лучше отказаться. Подъем тяжестей запрещен, равно как и травмоопасные виды спорта. После стентирования стоит больше пить жидкости для ускорения выведения контрастного вещества.
По прошествии реабилитационного этапа пациент отправляется домой, а в течение года не менее двух раз должен будет показаться врачу. Ежедневно положено измерять артериальное давление, повышение которого может вызвать серьезные последствия, в том числе, и инсульт. Терапевт или кардиолог обязательно назначат гипотензивные препараты при любой степени гипертонии.
Необходимость изменение образа жизни и характера питания пациентами продиктовано наличием атеросклероза, который уже вызвал необратимые изменения в крупных артериях. Чтобы предупредить поражение сосудов с противоположной стороны, а также артерий сердца, мозга, почек необходимо соблюдать те рекомендации, которые разработаны для больных атеросклерозом
Операции на сосудах чрезвычайно сложны, поэтому и стоимость их не может быть низкой. Цена на каротидную эндартерэктомию составляет в среднем 30-50 тысяч рублей, в частной клинике она достигает 100-150 тысяч. Резекция сегмента сосуда при извитости потребует оплаты в 30-60 тысяч.
Стентирование – гораздо более дорогая процедура, стоимость которой может приблизиться к 200-280 тысячам рублей. В стоимость операции заложены затраты на расходные материалы, стенты, которые могут быть очень дорогостоящими, используемое оборудование.
Репортаж об операции при стенозе сонной артерии
