Елементи на нормален екг. Длабок S бран во десниот прекордијален води Длабок S бран во одводот 3
- 2.1 Толкување на резултатите
Индикаторот за отчукувањата на срцето на ЕКГ се смета за главен. Од него лекарот може да утврди дали срцевиот мускул е здрав. Ако пулсот е помал од 60 пати во минута, тоа укажува на развој на брадикардија; повеќе од 90 отчукувања, ова укажува на тахикардија. Анализата на кардиограм бара посебни вештини, но секое лице може да го пресмета срцевиот ритам користејќи стандардни пресметковни методи, проверувајќи ги резултатите со индикаторите во табелите со норми.
Што претставува тоа?
Електрокардиограм ја мери електричната активност на срцевиот мускул или потенцијалната разлика помеѓу две точки. Механизмот на срцето е опишан во следните фази:
- Кога срцевиот мускул не се собира, структурните единици на миокардот имаат позитивно наелектризирана клеточна мембрана и негативно наелектризирано јадро. Како резултат на тоа, ЕКГ машината повлекува права линија.
- Системот на спроводливост на срцевиот мускул генерира и дистрибуира побудување или електричен импулс. Клеточните мембрани го преземаат овој импулс и преминуваат од состојба на одмор во возбуда. Се јавува деполаризација на клетките - односно се менува поларитетот на внатрешната и надворешната мембрана. Некои јонски канали се отвораат, а јоните на калиум и магнезиум ги менуваат местата низ клетките.
- По краток временски период, клетките се враќаат во претходната состојба, враќајќи се на првобитниот поларитет. Овој феномен се нарекува реполаризација.
Кај здрава личност, возбудата предизвикува контракција на срцето, а закрепнувањето го релаксира. Овие процеси се рефлектираат на кардиограмот со заби, сегменти и интервали.
Врати се на содржината
Како се спроведува?
 Методот на електрокардиографија помага да се проучи состојбата на срцето.
Методот на електрокардиографија помага да се проучи состојбата на срцето.
Електрокардиограмот се изведува на следниов начин:
- Пациентот во лекарската ординација ја соблекува надворешната облека, ги ослободува нозете и лежи на грб.
- Лекарот ги чисти местата на фиксирање на електродата со алкохол.
- Манжетните со електроди се прикачени на глуждовите и одредени области на рацете.
- Електродите се прикачени на телото во строга низа: црвена електрода е прикачена на десната рака, жолта електрода е прикачена на левата страна. Зелената електрода е фиксирана на левата нога, црната боја се однесува на десната нога. Неколку електроди се фиксирани на градите.
- Брзината на снимање на ЕКГ е 25 или 50 mm во секунда. За време на мерењата, лицето лежи тивко, а лекарот го контролира неговото дишење.
Врати се на содржината
ЕКГ елементи
Неколку последователни заби се комбинираат во интервали. Секој заб има специфично значење, означување и класификација:
- P - ознака на заб кој евидентира колку преткоморите се контрахирани;
- Q, R, S - 3 заби кои ја снимаат контракцијата на коморите;
- Т - го покажува степенот на релаксација на коморите;
- U не е секогаш фиксиран заб.
Q, R, S се најважните индикатори. Нормално, тие одат по редослед: Q, R, S. Првата и третата се склони надолу, бидејќи укажуваат на возбудување на септумот. Q бранот е особено важен, бидејќи ако се прошири или продлабочи, тоа укажува на некроза на одредени области на миокардот. Останатите заби во оваа група, насочени вертикално, се означени со буквата R. Ако нивниот број е повеќе од еден, тоа укажува на патологија. R има најголема амплитуда и најдобро се разликува при нормална работа на срцето. Во случај на болест, овој заб слабо се истакнува и не е видлив во некои циклуси.
Сегмент е интердентална права изолинка. Максималната должина е фиксирана помеѓу забите S-T и P-Q. Одложувањето на импулсот се јавува во атриовентрикуларниот јазол. Се појавува директно P-Q изолин. Се смета дека интервалот е дел од кардиограмот кој содржи сегмент и бранови. Вредностите на интервалите Q-T и P-Q се сметаат за најодговорни.
Врати се на содржината
Декодирање на резултатите
 Електрокардиограмот се снима на посебна хартиена лента.
Електрокардиограмот се снима на посебна хартиена лента.
Одредувањето на главните индикатори за снимање на ЕКГ се врши според следнава шема:
- Се анализираат спроводливоста и ритамот. Лекарот има можност да ја пресмета и анализира регуларноста на срцевите контракции со помош на ЕКГ. Потоа го пресметува отчукувањата на срцето, дознава што ја предизвикало возбудата и ја проценува спроводливоста.
- Се одредува како срцето се ротира во однос на надолжната, попречната и антеропостериорната оска. Во предната рамнина се одредува електричната оска, како и ротацијата на срцевиот мускул околу надолжните и попречните линии.
- Се пресметува и се анализира бранот P.
- Лекарот го анализира QRST комплексот по следниот редослед: QRS комплекс, големина на сегментот RS-T, позиција на бранот Т, времетраење на интервалот Q-T.
Нормално, сегментите помеѓу врвовите на R брановите на соседните комплекси треба да одговараат на интервалите помеѓу брановите P. Ова укажува на последователна контракција на срцевиот мускул и иста фреквенција на коморите и преткоморите. Ако овој процес е нарушен, се дијагностицира аритмија.
Врати се на содржината
Како се пресметува пулсот?
За да се пресмета бројот на отчукувања на срцето, лекарот ја дели должината на лентата во минута со растојанието помеѓу брановите R во милиметри. Должината на минутното снимање е 1500 или 3000 mm. Мерењата се запишуваат на милиметарска хартија, ќелијата содржи 5 mm, а оваа должина е еднаква на 300 или 600 ќелии. Методот за брзо пресметување на отчукувањата на срцето се заснова на формулата пулс = 600 (300) mm/растојание меѓу забите. Недостаток на овој метод за пресметување на отчукувањата на срцето: кај здрава личност, отстапувањето на отчукувањата на срцето е до 10%. Ако пациентот има аритмија, оваа грешка значително се зголемува. Во такви случаи, лекарот пресметува просек од неколку мерења.
Друг метод за пресметување на отчукувањата на срцето = 60/R-R, каде што 60 е бројот на секунди, R-R е времето на интервал во секунди. Овој метод бара концентрација и време од специјалистот, што не е секогаш изводливо во клиника или болница. Нормалниот пулс е 60-90 отчукувања. Ако пулсот е превисок, се дијагностицира тахикардија. Контракциите помали од 60 пати во минута укажуваат на брадикардија.
Коментар
Прекар
Подготовка за ЕКГ за време на миокарден инфаркт и карактеристики на главните зони
Електрокардиографијата е од големо значење за дијагностицирање на миокарден инфаркт денес. Со негова помош, специјалистот поставува дијагноза и открива каде точно се наоѓа лезијата. Промените на ЕКГ за време на миокарден инфаркт зависат и од локацијата на некрозата и од локацијата на миокардот во однос на главната електрода.
Некротични зони
Оваа болест се карактеризира со присуство на три зони. Секој од нив има свои електрокардиографски карактеристики. Значи, експертите нагласуваат:
- Некроза зона.
- Зона на деформација.
- Исхемична зона.
За време на студијата, сите зони взаемно влијаат една на друга, и затоа опсегот на промени може да биде многу разновиден.
Главните знаци на патологија на ЕКГ
Релевантноста на ЕКГ за дијагностицирање на миокарден инфаркт не е доведена во прашање. Промените забележани во текот на оваа студија укажуваат на природата на патологијата, како и на степенот на прогресија и локацијата. 
Видови на болести
ЕКГ дијагнозата на миокарден инфаркт помага да се разликуваат главните три типа на оваа патолошка состојба. Така, ЕКГ „зборува“ во врска со:
- трансмурален инфаркт;
- субендокардијален инфаркт;
- интрамурален инфаркт.
Со трансмурален тип, се забележани следниве ЕКГ знаци на миокарден инфаркт:
- во дебелината на ѕидот на левата комора, се забележуваат околу седумдесет проценти некроза;
- се формира абнормален Q бран;
- појавата на патолошки заб со мала амплитуда.
Кај субендокардијалниот тип, електрокардиографските симптоми укажуваат на потреба од итна медицинска интервенција само доколку перзистираат во рок од четириесет и осум часа.
Интрамуралниот тип е доста редок.
Оваа студија исто така овозможува да се разјасни во каква форма, комплицирана или некомплицирана, се развива аномалијата.
Има информации и за стадиумот на болеста. Посебно се забележува дека во случај на мал фокален миокарден инфаркт, ЕКГ-то не покажува присуство на абнормален Q бран. Во исто време се забележува присуство на абнормален бран R во одводите на градниот кош.
Знаци на патолошки процес
Следниве ЕКГ знаци на миокарден инфаркт се забележани:
- Не постои абнормален бран R во областите „супра-инфаркт“.
- Абнормален Q бран е присутен во областите „супра-инфаркт“.
- Во областите „над-инфаркт“ се забележува елевација на S и T сегментите.
- Во спротивни области има поместување на S и T сегментите.
- Во областите „над-инфаркт“ се забележува присуство на негативен Т бран.
Знаци на акутен патолошки процес
Акутниот миокарден инфаркт на ЕКГ изгледа вака:
- Зголемување на стапката на контракција на човечкото срце.
- Јасно видлива вкупна кота на S и T сегментите.
- Присуство на изразена депресија на S и T сегментите.
- Значително зголемување на времетраењето на QRS комплексот.
- Забележано е присуство на абнормални Q бранови или Q и S комплекс.
Подготовка и извршување
Електрокардиографијата бара внимателна подготовка на пациентот. Значи, прво треба да ја избричите површината на косата каде што ќе се постават електродите. Следниот чекор ќе биде да се подготви кожата на пациентот. За да го направите ова, специјалистот внимателно ја брише кожата со брис натопена во раствор од алкохол. 
Потоа на кожата на пациентот се инсталираат лепливи електроди. Снимањето започнува само откако ќе се утврди точното време на неговото започнување на посебен уред - рекордер.
Постапката претпоставува дека специјалист ги следи комплексите на кривите на ЕКГ. Ова е можно со следење на тековните комплекси на екранот на осцилоскопот. Во исто време, сите достапни звуци се слушаат преку звучникот.
Заклучок
Важно е да се запамети дека во прелиминарната дијагноза на овој патолошки процес, електрокардиографијата е дополнителен метод на испитување. Специфичните знаци на овој патолошки процес треба да се сметаат за болни сензации локализирани зад градната коска. Ако некое лице не се консултирало со лекар долго време, стоички издржува болка, тогаш електрокардиографијата треба да се замени со ехокардиограм.
Ако дијагнозата се утврди правилно и навремено, прогнозата за лекување е поволна.
| Пронг/интервал | Времетраење (сек.) | Карактеристики |
| Пронг Р | < 0,1 с. | 1. Секогаш "+"
: I, II, aVF, V2-V6 2. Секогаш "-" : aVR 3. "±" : III, aVL, V1 4. Амплитуда 1,5-2,5 мм |
| Интервал - PQ | 0,12-0,20 с. | |
| Комплексен QRS | 0,06-0,10 с. | |
| Пронг П | < 0,03 с. | 1. Сите главни кабли + V4-V6 2. Амплитуда:< ¼ от зубца R (кроме aVR) 3. Во aVR, нормално Q > 0,03 s. (QS) |
| Пронг Р | 0,02-0,04 с. | 1. Сите води освен aVR 2. Амплитуда V1→V4 и ↓V5→V6 |
| Пронг С | 0,01-0,02 с. | 1. Кај сите одводи амплитудата варира (< 20 мм)
2. Амплитуда ↓ V1→V4; V5-6 ↓↓ (или отсутен) |
| Сегмент СВ | 0,27-0,33 с. | 1. Се наоѓа на изоелектричната линија(±0,5 мм) 2. Можна кота: V1-V3 (< 2 мм) и V5-6 (< 0,5 мм) |
| Пронг Т | ↓ | 1. Секогаш "+"
I, II, aVF, V2-6 (TI > TIII; TV6 > TV1) 2. Секогаш "-" aVR 3. "±" III, aVL, V1 |
| Интервал QT | 0,30-0,46 с. | ¨ Времетраењето е обратно пропорционално на H СС
¨ Поправен QT интервал: QTc=QT/√RR ¨QTc: ♂ 0,47 фунти; ♀ ≤ 0,47 с. |
Алгоритамб брзинаЛелеанализаАЕКГ.
1. QRS фреквенција (Fr)
- < 60/мин -- брадикардия
- 60 - 100 / мин - нормокардија
- > 100/мин. -- тахикардија
2. Регуларност
Неправилен ритам:
- атријална фибрилација
- екстрасистола
- синусна аритмија
- миграција на пејсмејкерот
3. Атријална активност (" Р" - заб)
- Недостасува „P“:
- атријална фибрилација/флатер
- ритам на замена
Знаци на синусен ритам:
Позитивен "P" во I, II, aVF; негативен aVR
4. Ширина" QRS"
- синусен ритам
- суправентрикуларен ритам
- Широк комплекс:
- синусен или суправентрикуларен ритам со блокада на спроводливост
- вентрикуларен ритам -- диференцијален дијагностички алгоритам VT и PSVT
Тесен комплекс:
5. Став" Р" -заб и комплексен" QRS"
- Краток „PQ“ (< 0,12 с.)
- WPW синдром
- Долг „PQ“ (0,2 секунди.)
- AV блок 1-2 степени
- Нема конекција
- AV блок од 3 степен
6. Знаци на МИ
- „Хиперакутни“ „Т“ бранови
Елевација на ST сегментот во повеќе од еден одвод - Патолошки бран „Q“.
- Реципрочни промени во сегментот „ST“.
- Промена на електричната оска
7. Пакет блокови на гранки
Поместување на електричната оска налево + широк „QRS“:
блок на левата гранка на пакетот (LBBB)Поместување на електричната оска надесно + широк „QRS“ + „QRS“ тип „зајачки уши“ V1:
блок на десната гранка на пакетот (RBBB)
8. Миокардна хипертрофија
Поместување на електричната оска налево + „QRS“ со висока амплитуда:
лево вентрикуларна хипертрофија
Поместување на електричната оска надесно + високо „R“ V1, длабоко „S“ V5-6:
хипертрофија на десната комора
ЕКГ КАЈ НАРУШУВАЊА НА ЕЛЕКТРОЛИТНИОТ МЕТАБОЛИЗМ И КИСЕЛИНО-БАЗЕН БИЛАНС
| Вид на повреда | P-Q | QRS | Q-T | СВ | П | Т |
| Хипокалемија | зголемување | зголемување | намалување | намалување | ||
| Алкалоза | зголемување | намалување | намалување | |||
| Хиперкалемија | зголемување | зголемување | намалување | |||
| Ацидоза | ||||||
| Хиперкалцемија | намали | намалување | ||||
| Хипокалцемија | зголемување | |||||
| Хипермагнезимија | зголемување | зголемување | ||||
| Хипомагнезимија | намали |
ЕКГ ЗА НАРУШУВАЊА НА ЦЕРЕБРАЛНАТА ЦИРКУЛАЦИЈА
- Зголемување на интервалот Q-T;
- Зголемена амплитуда на позитивни бранови Т(> 5 mm);
- Појавата на негативни длабоки („џиновски“) заби Тво комбинација со продолжен интервал Q-T;
- Зголемување на амплитудата на забите У(> 1,5 mm);
- Поместување на сегментот СВ(подигање или депресија), карактеристично за оштетување на миокардот;
- Регистрација на патолошки заби П.
НАРУШУВАЊА НА СРЦЕВАТА Спроводливост
| Вид на повреда | PQ | QRS | R бран | ST сегмент | Електрична оска | Белешки |
| WPW синдром | <0,12с. | > 0,1 с. | Δ-бран во почетниот дел на R (Q или QS) | Несогласување | Зависи од типот WPW | SVT е можно од стандардни. QRS комплекс |
| ЛБББ | Б/о | 0,1-0,12s - нецелосни; >0,12 s - полни | Широк R, М-облик во V5-6; rS/QS во V1-2 | ¯ ST + T(-) во I, aVL, V5-6; ST + T(+) во III, V1-3 | Лево | -- |
| LAHB (лева предна хемиблок) | Б/о | Б/о | Високо R во I и aVL | Длабоко S во II, III, aVF | Лево | Се јавува нормално |
| LPHB (лева задна хемиблок) | Б/о | Б/о | Висок R во II, III, aVF | Длабоко S во I и aVL | Во право | Се јавува нормално |
| РБББ | Б/о | 0,1-0,12s - нецелосни; > 0,12 с.-- полни | QRS во облик на М во V1-2; широк и рамен S во V5-6 | ↓ ST, T(-) во III, V1-2; ST, T(+) во I,aVL,V5-6 | Во право | -- |
| РБББ+ЛАХБ | Б/о | > 0,12 с. | RI > RII; SIII > RIII и SIII > RII | Несогласување | Силно поместување налево | Неопходна е превенција. ПОРАНЕШНИОТ |
| RBBB + LPHB | Без карактеристики | Одводите на градите покажуваат типична RBBB шема. | Силно поместување надесно | Неопходна е превенција. ПОРАНЕШНИОТ | ||
| Целосно RBBB + LBBB | Целосен атриовентрикуларен блок (дистална верзија) | Третман: ПР | ||||
Кардиологија
Поглавје 5. Анализа на електрокардиограмот

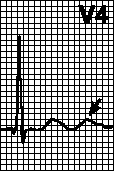
В.Нарушувања на спроводливоста.Блок на предната гранка на гранката на левиот пакет, блок на задната гранка на гранката на левата сноп, целосен блок на гранката на левата сноп, блок на гранката на десната сноп, AV блок од 2 степен и комплетен AV блок.
Г.Аритмиивиди погл. 4.
VI.Електролитни нарушувања
А.Хипокалемија.Продолжување на интервалот PQ. Проширување на QRS комплексот (ретко). Изразен U бран, сплескан превртен Т бран, депресија на ST сегментот, мало продолжување на QT интервалот.
Б.Хиперкалемија
Лесни(5,5 x 6,5 meq/l). Висок врвен симетричен Т бран, скратување на QT интервалот.
Умерено(6,5 x 8,0 meq/l). Намалена амплитуда на P бран; продолжување на PQ интервалот. Проширување на QRS комплексот, намалена амплитуда на бранот R. Депресија или елевација на ST сегментот. Вентрикуларна екстрасистола.
Тешки(911 meq/l). Отсуство на бранот P. Проширување на QRS комплексот (до синусоидални комплекси). Бавен или забрзан идиовентрикуларен ритам, вентрикуларна тахикардија, вентрикуларна фибрилација, асистолија.
ВО.Хипокалцемија.Продолжување на QT интервалот (поради продолжување на ST сегментот).
Г.Хиперкалцемија.Скратување на QT интервалот (поради скратување на ST сегментот).
VII.Ефект на лекови
А.Срцеви гликозиди
Терапевтски ефект.Продолжување на интервалот PQ. Косо вдлабнување на ST сегментот, скратување на QT интервалот, промени во бранот Т (срамнет, превртен, двофазен), изразен бран U. Намалување на отчукувањата на срцето со атријална фибрилација.
Токсичен ефект.Вентрикуларна екстрасистола, AV блок, атријална тахикардија со AV блок, забрзан AV јазолен ритам, синоатријален блок, вентрикуларна тахикардија, двонасочна вентрикуларна тахикардија, вентрикуларна фибрилација.
А.Проширена кардиомиопатија.Знаци на зголемување на левата преткомора, понекогаш и на десната. Ниска амплитуда на брановите, крива на псевдо-инфаркт, блокада на левата гранка на сноп, предна гранка на левата гранка. Неспецифични промени во ST сегментот и бранот Т. Вентрикуларна екстрасистола, атријална фибрилација.
Б.Хипертрофична кардиомиопатија.Знаци на зголемување на левата преткомора, понекогаш и на десната. Знаци на лево вентрикуларна хипертрофија, патолошки Q бранови, крива на псевдоинфаркт. Неспецифични промени во ST сегментот и брановите Т. Со апикална хипертрофија на левата комора, џиновски негативни Т бранови во левата прекордијална одводи. Суправентрикуларни и вентрикуларни нарушувања на ритамот.
ВО.Амилоидоза на срцето.Ниска амплитуда на брановите, крива на псевдоинфаркт. Атријална фибрилација, AV блокада, вентрикуларни аритмии, дисфункција на синусниот јазол.
Г.Душен миопатија.Скратување на интервалот PQ. Висок R бран во одводите V 1, V 2; длабок Q бран во одводите V 5, V 6. Синусна тахикардија, атријална и вентрикуларна екстрасистола, суправентрикуларна тахикардија.
Д.Митрална стеноза.Знаци на зголемување на левата преткомора. Забележана е хипертрофија на десната комора и отстапување на електричната оска на срцето надесно. Често атријална фибрилација.
Е.Пролапс на митралната валвула.Т брановите се срамнети со земја или негативни, особено во олово III; Депресија на ST сегментот, мало продолжување на QT интервалот. Вентрикуларна и атријална екстрасистола, суправентрикуларна тахикардија, вентрикуларна тахикардија, понекогаш атријална фибрилација.
И.Перикардитис.Депресија на сегментот PQ, особено во одводите II, aVF, V 2 V 6. Дифузна елевација на ST сегментот со конвексност нагоре во одводите I, II, aVF, V 3 V 6. Понекогаш постои депресија на ST сегментот во олово aVR (во ретки случаи, во одводи aVL, V 1, V 2). Синусна тахикардија, нарушувања на атријалниот ритам. Промените на ЕКГ поминуваат низ 4 фази:
елевација на ST сегментот, нормален Т бран;
сегментот ST се спушта до изолинот, амплитудата на бранот Т се намалува;
ST сегмент на изолин, Т бран превртен;
ST сегмент на изолин, Т бран нормален.
З.Голем перикарден излив.Ниска бранова амплитуда, алтернација на QRS комплексот. Патогномоничен знак комплетни електрични алтернатини (P, QRS, T).
И.Декстрокардија.Бранот P е негативен во олово I. Комплексот QRS е превртен во олово I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
ДО.Атријален септален дефект.Знаци на зголемување на десната преткомора, поретко левата; продолжување на PQ интервалот. RSR" во одводот V 1; електричната оска на срцето е отстапена надесно со дефект од типот ostium secundum, налево со дефект од типот ostium primum. Превртен Т бран во одводите V 1, V 2. Понекогаш атријална фибрилација.
Л.Стеноза на пулмонална артерија.Знаци на зголемување на десната преткомора. Хипертрофија на десната комора со висок бран R во одводите V 1, V 2; отстапување на електричната оска на срцето надесно. Превртен Т бран во одводите V 1, V 2.
М.Синдром на болен синус.Синусна брадикардија, синоатријален блок, АВ блок, синусен застој, синдром на брадикардија-тахикардија, суправентрикуларна тахикардија, атријална фибрилација/флатер, вентрикуларна тахикардија.
IX.Други болести
А.ХОББ.Знаци на зголемување на десната преткомора. Отстапување на електричната оска на срцето надесно, поместување на преодната зона надесно, знаци на хипертрофија на десната комора, ниска амплитуда на брановите; ЕКГ тип S I S II S III. Инверзија на бранот Т во одводите V 1, V 2. Синусна тахикардија, AV јазолен ритам, нарушувања на спроводливоста, вклучително и АВ блок, забавување на интравентрикуларната спроводливост, блокада на гранка на снопови.
Б.ТЕЛА.Синдром S I Q III T III, знаци на преоптоварување на десната комора, минлива целосна или нецелосна блокада на десната гранка на сноп, поместување на електричната оска на срцето надесно. Инверзија на Т бран во одводи V 1, V 2; неспецифични промени во ST сегментот и бранот Т. Синусна тахикардија, понекогаш нарушувања на атријалниот ритам.
ВО.Субарахноидална хеморагија и други лезии на централниот нервен систем.Понекогаш - патолошки бран Q. Висок широк позитивен или длабок негативен Т бран, елевација или депресија на ST сегментот, изразен U бран, изразено продолжување на QT интервалот. Синус брадикардија, синусна тахикардија, AV јазол ритам, вентрикуларна екстрасистола, вентрикуларна тахикардија.
Г.Хипотироидизам.Продолжување на интервалот PQ. Ниска амплитуда на QRS комплексот. Срамнат бран Т. Синусна брадикардија.
Д. CRF.Пролонгирање на ST сегментот (поради хипокалцемија), високи симетрични Т бранови (поради хиперкалемија).
Е.Хипотермија.Продолжување на интервалот PQ. Засек во терминалниот дел на QRS комплексот (Озборновиот бран види). Продолжување на QT интервалот, инверзија на бранот Т. Синус брадикардија, атријална фибрилација, AV јазол ритам, вентрикуларна тахикардија.
ПОРАНЕШНИОТ .Главните типови пејсмејкери се опишани со шифра од три букви: првата буква означува во која комора на срцето се темпо (А Атриум атриум, В Вентрикуларна комора, Д Д ual и преткомора и комора), втората буква, активноста на која комора се согледува (A, V или D), третата буква го означува типот на одговор на воочената активност (I Јасблокирање на инхибиција, Т Тпредизвикувајќи лансирање, Д Ди двете). Така, во режимот VVI, и стимулирачките и сензорните електроди се наоѓаат во комората, а кога се јавува спонтана вентрикуларна активност, нејзината стимулација е блокирана. Во режимот DDD, две електроди (стимулирачки и сензорни) се наоѓаат и во атриумот и во комората. Тип на одговор Д значи дека кога ќе се појави спонтана атријална активност, нејзината стимулација ќе биде блокирана и по програмиран временски период (AV интервал) ќе се издаде стимул до комората; кога ќе се појави спонтана вентрикуларна активност, напротив, вентрикуларната стимулација ќе биде блокирана, а атријалната стимулација ќе започне по програмираниот VA интервал. Типични режими на пејсмејкер со една комора VVI и AAI. Типични режими на пејсмејкер со двојна комора DVI и DDD. Четврта буква R ( Радаптивно за јадење значи дека пејсмејкерот е способен да ја зголеми брзината на пејсмејкерот како одговор на промените во физичката активност или физиолошките параметри зависни од оптоварувањето (на пример, QT интервал, температура).
А.Општи принципи на толкување на ЕКГ
Проценете ја природата на ритамот (сопствен ритам со периодично активирање на стимулаторот или наметнат).
Определете која(и) комора(и) се стимулираат.
Определете ја активноста на која комора(и) ја перцепира стимулаторот.
Определете ги програмираните интервали на пејсмејкерот (VA, VV, AV интервали) од атријалните (A) и вентрикуларните (V) артефакти на пејсмејкерот.
Одредете го режимот EX. Мора да се запомни дека ЕКГ знаците на пејсмејкерот со една комора не ја исклучуваат можноста за присуство на електроди во две комори: така, стимулираните контракции на коморите може да се забележат и со еднокоморен и со двокоморен пејсмејкер, во кој вентрикуларната стимулација следи во одреден интервал по бранот P (режим DDD).
Елиминирајте ги прекршувањата на наметнување и откривање:
А. нарушувања на наметнувањето: постојат артефакти на стимулација кои не се проследени со деполаризациски комплекси на соодветната комора;
б. нарушувања на детекцијата: има артефакти на пејсинг кои мора да се блокираат за нормално откривање на атријална или вентрикуларна деполаризација.
Б.Индивидуални EX режими
ААИ.Ако фреквенцијата на природниот ритам стане помала од програмираната фреквенција на пејсмејкерот, тогаш атријалната стимулација започнува со постојан АА интервал. Кога ќе се појави спонтана атријална деполаризација (и нејзино нормално откривање), бројачот на времето на пејсмејкерот се ресетира. Ако спонтана атријална деполаризација не се повтори по наведениот АА интервал, се започнува со атријална пејсинг.
VVI.Кога ќе дојде до спонтана вентрикуларна деполаризација (и нејзино нормално откривање), бројачот на времето на пејсмејкерот се ресетира. Ако, по однапред одреден VV интервал, спонтана вентрикуларна деполаризација не се повтори, се започнува вентрикуларно темпо; во спротивно, бројачот на време повторно се ресетира и целиот циклус започнува одново. Кај адаптивните VVIR пејсмејкери, фреквенцијата на ритамот се зголемува со зголемување на нивото на физичка активност (до дадена горна граница на отчукувањата на срцето).

ДДД.Ако внатрешната стапка стане помала од програмираната стапка на пејсмејкерот, атријалното (A) и вентрикуларното (V) пејсмејкер се започнува во наведените интервали помеѓу пулсирањата A и V (AV интервал) и помеѓу пулсот V и последователниот А пулс (VA интервал ). Кога ќе се појави спонтана или индуцирана вентрикуларна деполаризација (и нејзино нормално откривање), бројачот на времето на пејсмејкерот се ресетира и VA интервалот почнува да се брои. Ако се појави спонтана атријална деполаризација за време на овој интервал, атријалното ритам е блокирано; во спротивно, се издава атријален импулс. Кога ќе се појави спонтана или индуцирана атријална деполаризација (и нејзино нормално откривање), бројачот на времето на пејсмејкерот се ресетира и AV интервалот почнува да се брои. Ако се појави спонтана вентрикуларна деполаризација за време на овој интервал, вентрикуларното темпо е блокирано; во спротивно, се издава вентрикуларен импулс.

ВО.Дисфункција на пејсмејкерот и аритмии
Повреда на наметнување.Артефактот на стимулација не е проследен со комплекс на деполаризација, иако миокардот не е во огноотпорна фаза. Причини: поместување на стимулирачката електрода, срцева перфорација, зголемен праг на стимулација (за време на миокарден инфаркт, земање флекаинид, хиперкалемија), оштетување на електродата или повреда на нејзината изолација, нарушувања во создавањето пулс (по дефибрилација или поради исцрпување на изворот на енергија ), како и неправилно поставени параметри на пејсмејкерот.

Неуспех во откривањето.Временскиот бројач на пејсмејкерот не се ресетира кога ќе се појави сопствена или наметната деполаризација на соодветната комора, што доведува до појава на неправилен ритам (наметнатиот ритам е надреден сам по себе). Причини: ниска амплитуда на воочениот сигнал (особено со вентрикуларна екстрасистола), неправилно поставена чувствителност на пејсмејкерот, како и причините наведени погоре (види). Честопати е доволно да се репрограмира чувствителноста на пејсмејкерот.

Преосетливост на пејсмејкерот.Во очекуваниот момент во времето (откако ќе помине соодветниот интервал), не се јавува стимулација. Т брановите (P бранови, миопотенцијали) погрешно се толкуваат како R бранови и тајмерот на пејсмејкерот се ресетира. Ако бранот Т е откриен погрешно, VA интервалот почнува да се брои од него. Во овој случај, чувствителноста или огноотпорниот период на откривање мора да се репрограмира. Можете исто така да го поставите интервалот VA да започнува од бранот Т.

Блокирање со миопотенцијали.Миопотенцијалите кои произлегуваат од движењата на рацете може погрешно да се протолкуваат како потенцијали од миокардот и да ја блокираат стимулацијата. Во овој случај, интервалите помеѓу наметнатите комплекси стануваат различни, а ритамот станува неточен. Најчесто ваквите нарушувања се јавуваат при користење на униполарни пејсмејкери.
Кружна тахикардија.Наметнат ритам со максимална фреквенција за пејсмејкерот. Се јавува кога ретроградното атријално возбудување по вентрикуларната стимулација се чувствува од атријалната електрода и предизвикува вентрикуларна стимулација. Ова е типично за пејсмејкер со две комори со детекција на атријална ексцитација. Во такви случаи, може да биде доволно да се зголеми периодот на отпорност на откривање.

Тахикардија индуцирана од атријална тахикардија.Наметнат ритам со максимална фреквенција за пејсмејкерот. Тоа е забележано ако се појави атријална тахикардија (на пример, атријална фибрилација) кај пациенти со пејсмејкер со двојна комора. Честата атријална деполаризација се чувствува од пејсмејкерот и го активира вентрикуларното темпо. Во такви случаи, тие се префрлаат на режимот VVI и ја елиминираат аритмијата.
Од овој напис ќе научите: што се случува во патологијата на хипертрофија на левата комора (скратено LVH), зошто се јавува. Современи методи на дијагноза и третман. Како да се спречи оваа болест.
Датум на објавување на статијата: 25 декември 2016 година
Датум на ажурирање на статијата: 25.05.2019 година
Нормално, неговата дебелина треба да биде од 7 до 11 мм. Индикаторот еднаков на повеќе од 12 mm веќе може да се нарече хипертрофија.
Ова е честа патологија која се јавува и кај млади и кај средовечни луѓе.
Болеста може целосно да се излечи само со хируршка интервенција, но најчесто се спроведува конзервативен третман, бидејќи оваа патологија не е толку опасна за да бара операција за сите пациенти.
Оваа аномалија ја третира кардиолог или кардиохирург.
Причини за болеста
Оваа патологија може да се појави поради фактори кои предизвикуваат поинтензивна контракција на левата комора, а мускулниот ѕид расте поради тоа. Тоа може да се одредени болести или прекумерен стрес на срцето.
Хипертрофија на левата комора на срцето често се јавува кај професионални спортисти кои примаат прекумерна аеробна вежба (аеробна - односно „со кислород“): тоа се спортисти на патека и терен, фудбалери и хокеј играчи. Поради зголемениот режим на работа, мускулниот ѕид на левата комора е „испумпан“.
Болеста може да се појави и поради прекумерна тежина. Големата телесна тежина создава дополнителен стрес на срцето, што го принудува мускулот да работи поинтензивно.
Но, еве кои болести предизвикуваат задебелување на ѕидот на оваа срцева комора:
- хронична хипертензија (притисок над 145 на 100 mm Hg);
- стеснување на аортната валвула;
Болеста може да биде и вродена. Ако ѕидот не е многу дебел (вредноста не надминува 18 mm), не е потребен третман.
Карактеристични симптоми
Нема специфични манифестации на болеста. Кај 50% од пациентите, патологијата е асимптоматска.
Кај другата половина од пациентите, аномалијата се манифестира како симптоми на срцева слабост. Еве ги знаците на хипертрофија на левата комора во овој случај:
- слабост,
- вртоглавица,
- диспнеа,
- оток,
- напади на срцева болка,
- аритмии.
За многу пациенти, симптомите се појавуваат само по вежбање или стрес.
Манифестациите на болеста значително се зголемуваат за време на бременоста.
Дијагностика
Оваа болест може да се открие при рутински медицински преглед. Најчесто се дијагностицира кај спортисти кои се подложени на темелен преглед најмалку еднаш годишно.
Аномалијата може да се забележи при преглед на сите комори на срцето со помош на апарат за ултразвук. Оваа дијагностичка процедура е пропишана за пациенти со хипертензија, како и за оние кои доаѓаат со поплаки за отежнато дишење, вртоглавица, слабост и болка во градите.
Ако EchoCG открие задебелување на ѕидот на левата комора, на пациентот му се препишува дополнителен преглед за да се утврди причината за болеста:
- мерење на крвен притисок и пулс;
- дуплекс скенирање на аортата (испитување на садот со помош на ултразвук);
- Доплер ехокардиографија (тип на ехо CG, кој ви овозможува да ја дознаете брзината на протокот на крв и неговата турбуленција).
По идентификување на причината за хипертрофија, се пропишува третман на основната болест.

Методи на лекување
И покрај фактот дека задебелувањето на ѕидот на левата комора може целосно да се елиминира само со операција, најчесто се спроведува конзервативна терапија, бидејќи оваа патологија не е толку опасна што операцијата е пропишана за сите пациенти.
Тактиката на лекување зависи од болеста што го предизвикала проблемот.
Конзервативна терапија: лекови
За хипертензија
Користете еден од следниве лекови, не сите во исто време.
За атеросклероза на аортата
За компликации
Операции
Ако хипертрофијата на левата комора е предизвикана од срцеви дефекти, таа ќе мора да се третира со операција.
Хируршкиот третман на LVH може да биде од два вида:

Третманот на болеста што предизвика згуснување на ѕидот на левата комора е обично доволен. Но, ако хипертрофијата на левата комора е тешка, може да се препише операција за отстранување на вишокот ткиво од зголеменото срце.
Начин на живот и исхрана
Ако ви е дијагностицирана оваа срцева абнормалност, прво:
- откажете се од сите лоши навики;
- ослободете се од вишокот килограми ако го имате;
- правете физикална терапија ако водите седентарен начин на живот;
- избегнувајте стрес;
- Ако вашата работа вклучува тежок физички труд, сменете ја.
Ако зголемувањето на левата комора е предизвикано од артериска хипертензија или атеросклероза на аортата, следете ја диетата пропишана од вашиот лекар.
Спортистите со хипертрофија на левата комора ќе треба да се консултираат со спортски лекар. Ако патологијата е тешка, може да бидете исклучени од спортот.
Народни лекови
Тие ќе помогнат во борбата против LVH предизвикана од хипертензија.
Во никој случај не го заменувајте традиционалниот третман со народни лекови. Консултирајте се со вашиот лекар пред да користите рецепти за алтернативна медицина.
| Лили на долината паѓа | Земете 1 лажица цветови од крин на долината, истурете чаша природна вотка или воден раствор на алкохол и цврсто затворете. Оставете 2 недели на ладно и темно место. Разредете 15 капки од производот во 0,5 чаши вода и земајте три пати на ден. |
|---|---|
| кантарион | Земете 50 гр кантарион, додадете 1 литар вода, варете 30 минути. Земете една третина од чаша три пати на ден. |
| Боровинка | Земете 1 лажица масло. л. пука на растението, истурете 200 ml вода, се вари 10 минути. Земете 1 лажица масло. л. три пати на ден. |
| Билни колекција | Земете 1,5 лажици. л. Motherwort, 1 лажица масло. л. див рузмарин, 1 лажица масло. л. краставици. Истурете 1 литар вода, варете 5 минути. Покријте и ставете на топло и темно место 4 часа. Пијте 0,5 чаши три пати на ден четвртина час пред оброците. |
Компликации и прогноза
Прогнозата за оваа срцева мана е поволна доколку навреме се открие причината. Понекогаш болеста дури и не треба да се лекува.
Ако задебелувањето на ѕидот на левата комора е мало и не е придружено со никакви знаци или дополнителни болести, не е потребен третман. Најчесто, овој тек на болеста се јавува кај спортистите.
Хипертрофијата на левата комора поврзана со патолошки процеси во срцето и крвните садови може да доведе до следниве компликации:
- ангина пекторис со чести напади на болка;
- опасни аритмии (вентрикуларен трепет);
- миокарден инфаркт.
Хипертрофијата на левата комора е особено опасна само ако е знак за стеноза на аортната валвула или тешка атеросклероза на аортата.
Стапката на смртност од болеста е само 4%. Затоа, LVH може да се нарече безопасна срцева мана.
Со нормална локација на е.о.с. R II >R I >R III.
- Бранот R може да биде отсутен во aVR со зголемено олово;
- Со вертикална положба на е.о.с. бранот R може да биде отсутен во олово aVL (на ЕКГ од десната страна);
- Нормално, амплитудата на бранот R во олово aVF е поголема отколку во стандардниот вод III;
- Кај градните одводи V1-V4, амплитудата на бранот R треба да се зголеми: R V4 >R V3 >R V2 >R V1;
- Нормално, бранот r може да отсуствува во одводот V1;
- Кај младите, бранот R може да отсуствува во одводите V1, V2 (кај деца: V1, V2, V3). Сепак, таков ЕКГ често е знак за миокарден инфаркт на предниот интервентрикуларен септум на срцето.
3. Q, R, S, T, U бранови
Q бранот не е поширок од 0,03 s; во доводот III е до 1/3-1/4 R, во градите води - до 1/2 R. Бранот R е најголем, променлив по големина (5-25 mm), неговата амплитуда зависи од насока на електричната оска на срцето. Кај здрави луѓе, разделување и засекување на бранот R може да се појави во една или две одводи. Дополнителни позитивни или негативни заби се означени R', R" (r', r") или S', S" (s', s"). Во овој случај, забите со поголеми димензии (R и S поголеми од 5 mm, Q поголеми од 3 mm) се означени со големи букви, а помалите - со мали букви. Раздвојување и назабени високи R бранови (особено на врвот) укажуваат на повреда на интравентрикуларната спроводливост. Раздвојување и нерамни R бранови со ниска амплитуда не се сметаат за патолошки промени. Набљудуваната нецелосна блокада на десната гранка на сноп (сплит R III, RV1, RV2), по правило, не е придружена со проширување на QRS комплексот.
Ако збирот на амплитудите на брановите R во одводите I, II, III е помал од 15 mm, ова е ЕКГ со низок напон, се забележува кај дебелина, миокардитис, перикардитис, нефритис. Бранот S е негативен, нестабилен, неговата големина зависи од насоката на електричната оска на срцето, неговата ширина е до 0,03-0,04 с. Разделување, засекување на бранот S се оценуваат на ист начин како бранот R. Бранот Т има висина од 0,5-6 mm (од 1/3-1/4 во стандардните одводи до 1/2 R во одводите на градниот кош) , секогаш е позитивен во одводите I, II, AVF. Во одводите III, AVD, бранот Т може да биде позитивен, измазнет, двофазен, негативен, кај одводите AVR тој е негативен. Во одводите на градниот кош, поради посебната положба на срцето, Т бранот V1-V2 е позитивен, а ТВ1 може да биде негативен. И намалените и зголемените Т бранови се сметаат за знак на патологија (воспаление, склероза, дистрофија, електролитни нарушувања итн.). Покрај тоа, насоката на бранот Т е од важно дијагностичко значење. Бранот U е нестабилен, растегнат, рамен, нагло се зголемува со хипокалемија, по инјектирање адреналин, третман со кинидин и со тиреотоксикоза. Негативен U бран е забележан со хиперкалемија, коронарна инсуфициенција и преоптоварување на коморите. Времетраењето („ширина“) на интервалите и забите се мери во стотинки и се споредува со нормата; интервалите P-Q, QRS, Q-T, R-R обично се мерат во вториот одвод (во овој одвод забите се најчисти), времетраењето на QRS ако постои сомневање за патологија се проценува во одводите V1 и V4-5.
ЕКГ за нарушувања на ритамот, нарушувања на спроводливоста, атријална и вентрикуларна хипертрофија
Синус брадикардија:
ЕКГ малку се разликува од нормалниот, со исклучок на пореткиот ритам. Понекогаш, со тешка брадикардија, амплитудата на бранот P се намалува и времетраењето на интервалот P-Q малку се зголемува (до 0,21-0,22).
Синдром на болен синус:
Синдромот на болен синус (SSNS) се заснова на намалување на автоматската функција на SA јазолот, што се јавува под влијание на голем број патолошки фактори. Тие вклучуваат срцеви заболувања (акутен миокарден инфаркт, миокардитис, хронична исхемична срцева болест, кардиомиопатии, итн.), што доведува до развој на исхемија, дистрофија или фиброза во областа на SA јазолот, како и интоксикација со срцеви гликозиди, блокатори на б-адренергични рецептори, хинидин.
Карактеристично е што при тест со дозирана физичка активност или по давање на атропин, немаат соодветно зголемување на пулсот. Како резултат на значително намалување на функцијата на автоматизам на главниот пејсмејкер - SA јазол - се создаваат услови за периодична замена на синусниот ритам со ритми од центрите на автоматичност од втор и трет ред. Во овој случај, се појавуваат различни не-синусни ектопични ритми (обично атријален, од AV спој, атријална фибрилација и флатер, итн.).
Контракциите на срцето секој пат се предизвикани од импулси кои произлегуваат од различни делови на системот за спроводливост на срцето: од SA јазолот, од горните или долните делови на преткоморите и AV-спојот. Таквата миграција на пејсмејкерот може да се појави кај здрави луѓе со зголемен вагален тон, како и кај пациенти со коронарна срцева болест, ревматска срцева болест, разни заразни болести и синдром на слаби зглобови.
Атријална екстрасистола и нејзините карактеристични знаци:
1) предвремено појавување на срцевиот циклус;
2) деформација или промена на поларитетот на бранот P на екстрасистолата;
3) присуство на непроменет екстрасистолен вентрикуларен QRST комплекс;
4) присуство на нецелосна компензаторна пауза по екстрасистолата.
Екстрасистола од AV конекција:
Неговите главни ЕКГ знаци се:
1) предвремено, извонредно појавување на ЕКГ на непроменет вентрикуларен QRS комплекс;
2) негативен P бран во одводите I, III и AVF по екстрасистолниот QRS комплекс или отсуството на бранот P;
3) присуство на нецелосна компензаторна пауза.
ЕКГ знаци на вентрикуларна екстрасистола:
1) предвремено, извонредно појавување на ЕКГ на изменет вентрикуларен QRS комплекс;
2) значително проширување и деформација на екстрасистолниот комплекс QRS (0,12 секунди или повеќе);
3) локацијата на сегментот RS-T и Т бранот на екстрасистолата е несогласна со насоката на главниот бран на комплексот QRS;
4) отсуство на P бран пред вентрикуларната екстрасистола;
5) присуство во повеќето случаи на целосна компензаторна пауза по екстрасистола.
1) чести екстрасистоли;
2) политопични екстрасистоли;
3) парни или групни екстрасистоли;
4) рани екстрасистоли од типот R на Т.
ЕКГ знаци на атријална пароксизмална тахикардија:
Најкарактеристични се:
1) ненадеен почеток и крај на напад на зголемен пулс до 140-250 во минута додека се одржува правилниот ритам;
2) присуство на намален, деформиран, бифазен или негативен P бран пред секој вентрикуларен QRS комплекс;
3) нормални, непроменети вентрикуларни QRS комплекси.
АВ-пароксизмална тахикардија:
Ектопичниот фокус се наоѓа во областа на ав-спојот.
Најкарактеристичните знаци:
1) ненадеен почеток и крај на напад на зголемен пулс до 140-220 во минута додека се одржува правилниот ритам;
2) присуство во одводите II, III и AVF на негативни P бранови лоцирани зад QRS комплексите или спојување со нив и не евидентирани на ЕКГ;
3) нормални непроменети вентрикуларни QRS комплекси.
Вентрикуларна пароксизмална тахикардија:
Како по правило, се развива против позадината на значајни органски промени во срцевиот мускул. Неговите најкарактеристични карактеристики се:
1) ненадеен почеток и завршен напад на зголемен пулс до 140-220 во минута, додека во повеќето случаи се одржува правилниот ритам;
2) деформација и проширување на QRS комплексот повеќе од 0,12 секунди со несогласна локација на сегментот S-T и Т бранот;
3) понекогаш се евидентираат „заробени“ вентрикуларни контракции - нормални QRS комплекси, на кои им претходи позитивен P бран.
Знаци на атријален флатер:
Најкарактеристичните знаци се:
1) присуство на ЕКГ на чести - до 200-400 во минута - редовни, слични атријални F бранови, со карактеристична форма на пила (одводи II, III, AVF, V1, V2);
2) присуство на нормални непроменети вентрикуларни комплекси, од кои на секоја му претходи одреден (обично константен) број на атријални бранови F (2: 1, 3: 1, 4: 1) - правилна форма на атријален флатер.
Атријална фибрилација:
Најкарактеристичните ЕКГ знаци на атријална фибрилација се:
1) отсуство на P бран во сите одводи;
2) присуство во текот на целиот срцев циклус на случајни f бранови, со различни форми и амплитуди. F брановите подобро се снимаат во одводите V1, V2, II, III и AVF;
3) неправилност на вентрикуларните комплекси - насочен вентрикуларен ритам (Р-Р интервали со различно времетраење);
4) присуство на QRS комплекси, кои во повеќето случаи имаат нормален, непроменет ритам без деформација или проширување.
Вентрикуларен флатер и фибрилација:
Со вентрикуларен трепет, ЕКГ покажува синусоидална крива со чести, ритмични, прилично големи, широки бранови (не може да се разликуваат сите елементи на вентрикуларниот комплекс).
ЕКГ знаци на нецелосен синоатријален блок се:
1) периодично губење на поединечни срцеви циклуси (P бранови и QRST комплекси);
2) зголемување на паузата помеѓу два соседни P или R бранови во моментот на губење на срцевите циклуси за речиси 2 пати (поретко, 3 или 4 пати) во споредба со вообичаените интервали P-P.
ЕКГ знаци на нецелосен интраатријален блок се:
1) зголемување на времетраењето на бранот P за повеќе од 0,11 с;
2) разделување на бранот P.
АВ блок од 1 степен:
Атриовентрикуларниот блок од прв степен се карактеризира со забавување на атриовентрикуларната спроводливост, што се манифестира на ЕКГ со постојано продолжување на интервалот P-Q на повеќе од 0,20 секунди. Обликот и времетраењето на QRS комплексот не се менуваат.
АВ блок од втор степен:
Се карактеризира со периодично прекинување на индивидуалните електрични импулси од преткоморите до коморите. Како резултат на тоа, од време на време има губење на една или повеќе вентрикуларни контракции. Во овој момент, само P бранот е снимен на ЕКГ, а следниот вентрикуларен QRST комплекс е отсутен.
Постојат три типа на атриовентрикуларен блок од втор степен:
Тип 1 - Мобиц тип 1.
Постои постепено, од еден комплекс до друг, забавување на спроводливоста низ AV јазолот до целосно задоцнување од еден (ретко два) електрични импулси. ЕКГ покажува постепено продолжување на интервалот P-Q проследено со губење на вентрикуларниот QRS комплекс. Периодите на постепено зголемување на интервалот P-Q проследено со губење на вентрикуларниот комплекс се нарекуваат Самоилов-Венкебах периоди.
АВ блок од висок степен (длабок степен):
ЕКГ покажува или секоја секунда (2:1) или два или повеќе вентрикуларни комплекси по ред (3:1, 4:1). Ова доведува до тешка брадикардија, на позадината на која може да се појават нарушувања на свеста. Тешката вентрикуларна брадикардија придонесува за формирање на заменски (бегачки) контракции и ритми.
Атриовентрикуларен блок од 3 степен (целосен АВ блок):
Се карактеризира со целосен прекин на преносот на импулси од преткоморите до коморите, како резултат на што тие се возбудуваат и се собираат независно еден од друг. Фреквенцијата на контракции на преткоморите е 70-80 во минута, коморите - 30-60 во минута.
Срцеви блокови:
Блокови со еден пакет - оштетување на една гранка од неговиот пакет:
1) блок на десната гранка;
2) блокада на левата предна гранка;
3) блокада на левата задна гранка.
1) блокада на левата нога (предни и задни гранки);
2) блокада на десната нога и левата предна гранка;
3) блокада на десната нога и левата задна гранка.
Блок на десната гранка на пакетот:
Електрокардиографски знаци на комплетен блок на десната гранка се:
1) присуство во десните прекордијални одводи V1, V2 на QRS комплекси од типот rSR1 или rsR1, кои имаат М-облик, со R1 > r;
2) присуство во левите градни одводи (V5, V6) и одводи I, AVL на проширен, често назабен S бран;
3) зголемување на времетраењето на QRS комплексот до 0,12 секунди или повеќе;
4) присуство во одводите V1 на негативен или двофазен (– +) асиметричен Т бран.
Блок на левата предна гранка на неговиот пакет:
1) остро отстапување на електричната оска на срцето налево (агол a –30°);
2) QRS во одводи I, AVL тип qR, III, AVF, II - тип rS;
3) вкупното времетраење на QRS комплексот е 0,08-0,11 с.
Блок на левата задна гранка на сноп:
1) остро отстапување на електричната оска на срцето надесно (а +120 °);
2) обликот на QRS комплексот во одводите I, AVL тип rS и во одводите III, AVF тип gR;
3) времетраењето на комплексот QRS е во рамките на 0,08-0,11 с.
1) присуство во одводите V5, V6, I, AVL на проширени деформирани вентрикуларни комплекси од типот R со расцепен или широк врв;
2) присуство во одводите V1, V2, AVF на проширени деформирани вентрикуларни комплекси, кои имаат изглед на QS или rS со расцеп или широк врв на S бранот;
3) зголемување на вкупното времетраење на QRS комплексот до 0,12 секунди или повеќе;
4) присуство во одводите V5, V6, I, AVL на нескладен Т бран во однос на QRS. Поместување на сегментот RS-T и негативни или двофазни (– +) асиметрични Т бранови.
Блокада на десната нога и левата предна гранка на неговиот сноп:
ЕКГ-то покажува знаци карактеристични за блокада на десната нога: присуство во олово V на деформирани QRS комплекси во облик на М (rSR1), проширени до 0,12 секунди или повеќе. Во исто време, се одредува нагло отстапување на електричната оска на срцето налево, што е најтипично за блокада на левата предна гранка на сноп Хис.
Блокада на десната гранка на сноп и левата задна гранка на неговиот пакет:
Комбинацијата на блокада на десната гранка и блокада на левата задна гранка на неговиот сноп е потврдена со појавата на ЕКГ на знаци на блокада на десната гранка на неговиот пакет главно во десните прекордијални одводи (V1, V2) и отстапување на електричната оска на срцето надесно (a = 120°), доколку нема клинички докази за присуство на хипертрофија на десната комора.
Блок од три гранки на неговиот пакет (блок со три снопови):
Се карактеризира со присуство на нарушувања на спроводливоста истовремено по три гранки на неговиот пакет.
1) присуство на ЕКГ на знаци на атриовентрикуларен блок од 1, 2 или 3 степени;
2) присуство на електрокардиографски знаци на блокада на две гранки на неговиот пакет.
1) WPW-Wolf-Parkinson-White синдром.
а) скратување на интервалот P-Q;
б) присуство на дополнителен возбуден бран на триаголен бран во комплексот QRS;
в) зголемено времетраење и мала деформација на QRS комплексот;
Електрокардиограм (ЕКГ) за атријална и вентрикуларна хипертрофија:
Срцева хипертрофија е компензаторна адаптивна реакција на миокардот, изразена во зголемување на масата на срцевиот мускул. Хипертрофијата се развива како одговор на зголеменото оптоварување кое го доживува еден или друг дел од срцето во присуство на валвуларни срцеви дефекти (стеноза или инсуфициенција) или со зголемен притисок во системската или пулмоналната циркулација.
1) зголемување на електричната активност на хипертрофираниот дел од срцето;
2) забавување на спроведувањето на електричен импулс низ него;
3) исхемични, дистрофични, метаболички и склеротични промени во хипертрофираниот срцев мускул.
Хипертрофија на левата преткомора:
Почеста е кај пациенти со митрални срцеви мани, особено со митрална стеноза.
1) бифуркација и зголемување на амплитудата на забите P1, II, AVL, V5, V6 (P-митрале);
2) зголемување на амплитудата и времетраењето на втората негативна (лева преткомора) фаза на бранот P во олово V1 (поретко V2) или формирање на негативен P во V1;
3) зголемување на вкупното времетраење на P бранот - повеќе од 0,1 s;
4) негативен или двофазен (+ –) P бран во III (неконстантен знак).
Хипертрофија на десната преткомора:
Компензаторната хипертрофија на десната преткомора обично се развива кај болести придружени со зголемен притисок во пулмоналната артерија, најчесто кај хронична кора пулмонална.
1) во одводите II, III, AVF, P брановите се со висока амплитуда, со зашилен врв (P-pulmonale);
2) во одводите V1, V2, бранот P (или неговата прва, фаза на десната преткомора) е позитивен, со зашилен врв;
3) времетраењето на P брановите не надминува 0,10 с.
Хипертрофија на левата комора:
Се развива кај хипертензија, аортни срцеви мани, инсуфициенција на митралната валвула и други болести придружени со продолжено преоптоварување на левата комора.
1) зголемување на амплитудата на бранот R во левите одводи на градниот кош (V5, V6) и амплитудата на бранот S во десните одводи на градниот кош (V1, V2); во овој случај, RV4 25 mm или RV5, 6 + SV1, 2 35 mm (на ЕКГ на лица постари од 40 години) и 45 mm (на ЕКГ на млади лица);
2) продлабочување на Q бранот во V5, V6, исчезнување или нагло намалување на амплитудата на S брановите во левите одводи на градниот кош;
3) поместување на електричната оска на срцето налево. Во овој случај, R1 15 mm, RAVL 11 mm или R1 + SIII > 25 mm;
4) со изразена хипертрофија во одводите I и AVL, V5, V6, може да се забележи поместување на сегментот S-T под изолинот и формирање на негативен или двофазен (– +) Т бран;
5) зголемување на времетраењето на интервалот на внатрешно отстапување на QRS во левите прекордијални одводи (V5, V6) за повеќе од 0,05 секунди.
Хипертрофија на десната комора:
Се развива со митрална стеноза, хронична пулмонална кора и други болести кои доведуваат до продолжено преоптоварување на десната комора.
1) типот rSR1 се карактеризира со присуство во олово V1 на сплит QRS комплекс од типот rSR1 со два позитивни заби r u R1, од кои вториот има голема амплитуда. Овие промени се забележани со нормална ширина на QRS комплексот;
2) ЕКГ-типот R се карактеризира со присуство на QRS комплекс од типот Rs или gR во олово V1 и обично се открива со тешка хипертрофија на десната комора;
3) ЕКГ од типот S се карактеризира со присуство во сите одводи на градниот кош од V1 до V6 на QRS комплекс од типот rS или RS со изразен S бран.
1) поместување на електричната оска на срцето надесно (агол повеќе од +100°);
2) зголемување на амплитудата на бранот R во десните одводи на градниот кош (V1, V2) и амплитудата на бранот S во левите одводи на градниот кош (V5, V6). Во овој случај, квантитативните критериуми може да бидат: амплитуда RV17 mm или RV1 + SV5, 6 > 110,5 mm;
3) појава на QRS комплекс од типот rSR или QR во одводите V1;
4) поместување на сегментот S-T и појава на негативни Т бранови во одводите III, AVF, V1, V2;
5) зголемување на времетраењето на интервалот на внатрешно отстапување во десниот граден олово (V1) за повеќе од 0,03 секунди.
Каква состојба на миокардот се рефлектира со R бранот на резултатите од ЕКГ?
Здравјето на целото тело зависи од здравјето на кардиоваскуларниот систем. Кога ќе се појават непријатни симптоми, повеќето луѓе бараат лекарска помош. Откако ги добија резултатите од електрокардиограм во свои раце, малку луѓе разбираат што е во прашање. Што рефлектира бранот p на ЕКГ? Кои алармантни симптоми бараат медицински надзор, па дури и третман?
Зошто се прави електрокардиограм?
По преглед кај кардиолог, прегледот започнува со електрокардиографија. Оваа постапка е многу информативна, и покрај фактот што се спроведува брзо и не бара посебна обука или дополнителни трошоци.
Кардиографот го снима поминувањето на електричните импулси низ срцето, го снима срцевиот ритам и може да открие развој на сериозни патологии. Брановите на ЕКГ даваат детална слика за различните делови на миокардот и како тие работат.
Норма за ЕКГ е дека различни бранови се разликуваат во различни одводи. Тие се пресметуваат со одредување на вредноста во однос на проекцијата на векторите на EMF на оската на оловото. Забот може да биде позитивен или негативен. Ако се наоѓа над изолинот на кардиографијата, се смета за позитивен, ако под него се смета за негативен. Двофазен бран се снима кога во моментот на возбудување бранот преминува од една фаза во друга.
Важно! Електрокардиограмот на срцето ја покажува состојбата на системот за спроводливост, кој се состои од снопови влакна низ кои минуваат импулси. Со набљудување на ритамот на контракции и карактеристики на нарушувања на ритамот, може да се видат различни патологии.
Спроводниот систем на срцето е сложена структура. Се состои од:
- синоатријален јазол;
- атриовентрикуларна;
- гранки на сноп;
- Пуркиниевите влакна.
Синусниот јазол, како пејсмејкер, е извор на импулси. Тие се формираат со брзина од еднаш во минута. Со различни нарушувања и аритмии, импулсите може да се создаваат почесто или поретко од нормалното.
Понекогаш се развива брадикардија (бавно чукање на срцето) поради фактот што друг дел од срцето ја презема функцијата на пејсмејкерот. Аритмичните манифестации може да бидат предизвикани и од блокади во различни зони. Поради ова, автоматската контрола на срцето е нарушена.
Што покажува ЕКГ?
Ако ги знаете нормите за индикаторите за кардиограм, како треба да се лоцираат забите кај здрава личност, можете да дијагностицирате многу патологии. Овој преглед се спроведува во болнички услови, на амбулантска основа и во итни критични случаи од страна на лекарите од итната помош за да се постави прелиминарна дијагноза.
Промените што се рефлектираат во кардиограмот може да ги покажат следните состојби:
- ритам и пулс;
- миокарден инфаркт;
- блокада на спроводливиот систем на срцето;
- нарушување на метаболизмот на важни микроелементи;
- блокади на големи артерии.
Очигледно, истражувањето со користење на електрокардиограм може да биде многу информативно. Но, во што се состојат резултатите од добиените податоци?
Внимание! Покрај брановите, моделот на ЕКГ има сегменти и интервали. Знаејќи каква е нормата за сите овие елементи, можете да поставите дијагноза.
Детална интерпретација на електрокардиограмот
Нормата за бранот P се наоѓа над изолинот. Овој атријален бран може да биде негативен само во одводите 3, aVL и 5. Во одводите 1 и 2 ја достигнува својата максимална амплитуда. Отсуството на бран P може да укаже на сериозни нарушувања во спроведувањето на импулсите низ десната и левата преткомора. Овој заб ја одразува состојбата на овој конкретен дел од срцето.
Прво се дешифрира бранот P, бидејќи во него се генерира електричниот импулс и се пренесува до остатокот од срцето.
Расцепувањето на бранот P, кога се формираат два врва, укажува на зголемување на левиот атриум. Честопати, бифуркацијата се развива со патологии на бикуспидалната валвула. Двоен грб P бран станува индикација за дополнителни кардиолошки прегледи.
PQ интервалот покажува како импулсот минува до коморите низ атриовентрикуларниот јазол. Нормата за овој дел е хоризонтална линија, бидејќи нема одложувања поради добра спроводливост.
Бранот Q е обично тесен, неговата ширина не е поголема од 0,04 секунди. во сите одводи, а амплитудата е помала од една четвртина од бранот R. Ако бранот Q е премногу длабок, ова е еден од можните знаци за срцев удар, но самиот индикатор се оценува само заедно со другите.
Бранот R е вентрикуларен, па затоа е највисок. Ѕидовите на органот во оваа зона се најгусти. Како резултат на тоа, електричниот бран патува најдолго. Понекогаш му претходи мал негативен Q бран.
За време на нормалната функција на срцето, највисокиот бран R е снимен во левите прекордијални одводи (V5 и 6). Сепак, не треба да надминува 2,6 mV. Превисокиот заб е знак за хипертрофија на левата комора. Оваа состојба бара длабинска дијагностика за да се утврдат причините за зголемувањето (исхемична срцева болест, артериска хипертензија, дефекти на срцевите залистоци, кардиомиопатии). Ако бранот R нагло се намали од V5 на V6, ова може да биде знак за МИ.
По ова намалување започнува фазата на опоравување. На ЕКГ ова е илустрирано како формирање на негативен бран S. По мал бран Т доаѓа сегментот ST, кој вообичаено треба да биде претставен со права линија. Линијата Tckb останува права, на неа нема свиткани области, состојбата се смета за нормална и укажува на тоа дека миокардот е целосно подготвен за следниот RR циклус - од контракција до контракција.
Одредување на оската на срцето
Друг чекор во дешифрирањето на електрокардиограмот е одредување на оската на срцето. Се смета дека нормалното навалување е помеѓу 30 и 69 степени. Помалите индикатори укажуваат на отстапување налево, а поголемите показатели покажуваат отстапување надесно.
Можни грешки во истражувањето
Можно е да се добијат несигурни податоци од електрокардиограм ако следниве фактори влијаат на кардиографот при снимање сигнали:
- флуктуации на фреквенцијата на наизменична струја;
- поместување на електродите поради нивната лабава примена;
- треперење на мускулите во телото на пациентот.
Сите овие точки влијаат на добивање веродостојни податоци при спроведување на електрокардиографија. Ако ЕКГ-то покаже дека овие фактори се случиле, студијата се повторува.
Кога искусен кардиолог интерпретира кардиограм, може да се добијат многу вредни информации. За да не се активира патологијата, важно е да се консултирате со лекар кога ќе се појават првите болни симптоми. На овој начин можете да го спасите вашето здравје и живот!
Електрокардиограм за нарушувања на спроводливоста
во одводите на екстремитетите (повеќе од 0,11 с);
раздвоени или назабени P бранови (не е постојан знак)
периодично исчезнување на левата преткомора (негативна) фаза на бранот P во олово V1
зголемување на времетраењето на интервалот P-Q(R) за повеќе од 0,20 секунди, главно поради сегментот P-Q(R);
одржување на нормалното времетраење на P брановите (не повеќе од 0,10 секунди); одржување на нормална форма и времетраење на QRS комплексите
зголемување на времетраењето на интервалот P-Q(R) за повеќе од 0,20 секунди, главно поради времетраењето на бранот P (неговото времетраење надминува 0,11 секунди, бранот P е поделен);
одржување на нормалното времетраење на сегментот P-Q(R) (не повеќе од 0,10 секунди);
одржување на нормална форма и времетраење на QRS комплексите
зголемување на времетраењето на интервалот P-Q(R) за повеќе од 0,20 секунди;
одржување на нормалното времетраење на бранот P (не повеќе од 0,11 секунди);
присуството на изразена деформација и проширување (повеќе од 0,12 с) на QRS комплексите како блок со две снопови во неговиот систем (види подолу)
постепено, од еден комплекс во друг, зголемување на времетраењето на интервалот P-Q(R), прекинат со губење на вентрикуларниот QRST комплекс (додека се одржува атријалниот P бран на ЕКГ);
по губење на QRST комплексот, повторно регистрирање на нормален или малку продолжен P-Q(R) интервал, потоа постепено зголемување на времетраењето на овој интервал со губење на вентрикуларниот комплекс (период Самоилов-Венкебах);
Сооднос P и QRS - 3:2, 4:3, итн.
редовни (тип 3:2, 4:3, 5:4, 6:5, итн.) или случајно губење на еден, ретко бивентрикуларен и тривентрикуларен QRST комплекс (додека се одржува атријалниот P бран на ова место);
присуство на константен (нормален или продолжен) P-Q(R) интервал; можно проширување и деформација на вентрикуларниот QRS комплекс (неконстантен знак)
P-Q(R) интервалот нормален или продолжен;
со дистална форма на блокада, можно е проширување и деформација на вентрикуларниот QRS комплекс (непостојан знак)
присуство на константен (нормален или продолжен) интервал P-Q(R) во оние комплекси каде што бранот P не е блокиран;
проширување и деформација на вентрикуларниот QRS комплекс (непостојан знак);
наспроти позадината на брадикардија, појава на мешачки (лизгачки) комплекси и ритми (неконстантен знак)
намалување на бројот на вентрикуларни контракции (комплекси QRS) до една минута;
вентрикуларните QRS комплекси не се менуваат
намалување на бројот на вентрикуларни контракции (комплекси QRS) за една минута или помалку;
вентрикуларните QRS комплекси се проширени и деформирани
атријален флатер (F);
вентрикуларен ритам од не-синусно потекло - ектопичен (нодален или
R-R интервалите се константни (правилен ритам);
Срцевиот ритам не надминува мин.
присуството во левите одводи на градниот кош (V5, V1) и во одводите I, aVL на проширен, често назабен S бран;
зголемување на времетраењето на комплексот QRS за повеќе од 0,12 секунди;
присуство во одводот V1 (поретко во одводот III) на депресија на сегментот RS-T со конвексност свртена нагоре и негативен или двофазен („-“ и „+“) асиметричен Т бран
мало зголемување на времетраењето на QRS комплексот до 0,09-0,11 с
комплексот QRS во одводите I и aVL, тип qR, и во одводите III, aVF и II - тип rS;
вкупното времетраење на вентрикуларните QRS комплекси 0,08-0,11 с
комплексот QRS во одводите I и aVL е од типот rS, а во одводите III и aVF е од типот qR; вкупното времетраење на вентрикуларните QRS комплекси 0,08-0,11 с
присуството во V1, V2, III, aVF на проширени деформирани S бранови или QS комплекси со поделен или широк врв;
зголемување на вкупното времетраење на QRS комплексот за повеќе од 0,12 секунди;
присуство во одводите V5, V6, aVL на несогласно поместување на сегментот RS-T во однос на QRS и негативни или двофазни („-“ и „+“) асиметрични Т бранови;
отстапување на електричната оска на срцето налево (често се забележува)
присуството во одводите III, aVF, V1, V2, на проширени и продлабочени QS или rS комплекси, понекогаш со почетно разделување на S бранот (или QS комплекс);
зголемување на времетраењето на QRS до 0,10-0,11 s;
отстапување на електричната оска на срцето налево (непостојан знак)
остро отстапување на електричната оска на срцето налево (агол α од 30 до 90 °)
отстапување на електричната оска на срцето надесно (аголот α е еднаков или поголем од +120°)
знаци на целосна блокада на две гранки од неговиот пакет (било кој тип блок со два снопови - видете погоре)
ЕКГ знаци на целосна блокада со два фацикула
појавата на дополнителен возбуден бран во комплексот QRS - бранот Д;
долг и малку деформиран QRS комплекс;
неусогласено со QRS комплексното поместување на сегментот RS-T и промена на поларитетот на бранот Т (неконстантни знаци)
отсуство на дополнителен возбудувачки бран во комплексот QRS - бранот Д;
присуство на непроменети (тесни) и недеформирани QRS комплекси
Медицинскиот портал Краснојарск Krasgmu.net
За прецизно толкување на промените при анализа на ЕКГ, мора да се придржувате до шемата за декодирање дадена подолу.
Општа шема за декодирање на ЕКГ: дешифрирање на кардиограм кај деца и возрасни: општи принципи, читање на резултатите, пример за декодирање.
Нормален електрокардиограм
Секое ЕКГ се состои од неколку бранови, сегменти и интервали, како одраз на сложениот процес на ширење на возбудувачки бран низ срцето.
Обликот на електрокардиографските комплекси и големината на забите се различни во различни одводи и се одредуваат според големината и насоката на проекцијата на моменталните вектори на срцевиот EMF на оската на одредено олово. Ако проекцијата на векторот на вртежниот момент е насочена кон позитивната електрода на даден олово, на ЕКГ се забележува отстапување нагоре од изолинот - позитивни бранови. Ако проекцијата на векторот е насочена кон негативната електрода, на ЕКГ се забележува отстапување надолу од изолинот - негативни бранови. Во случај кога векторот на моментот е нормален на оската на оловото, неговата проекција на оваа оска е нула и на ЕКГ не се евидентираат отстапувања од изолинот. Ако за време на циклусот на возбудување векторот ја смени својата насока во однос на половите на оловната оска, тогаш бранот станува двофазен.
Сегменти и бранови на нормален ЕКГ.
Пронг Р.
Бранот P го одразува процесот на деполаризација на десната и левата преткомора. Кај здрава личност, кај одводите I, II, aVF, V-V P бранот е секогаш позитивен, кај одводите III и aVL, V може да биде позитивен, двофазен или (ретко) негативен, а кај одводот aVR бранот P е секогаш негативен. . Во одводите I и II, бранот P има максимална амплитуда. Времетраењето на бранот P не надминува 0,1 s, а неговата амплитуда е 1,5-2,5 mm.
P-Q(R) интервал.
Интервалот P-Q(R) го одразува времетраењето на атриовентрикуларната спроводливост, т.е. време на размножување на возбудата низ преткоморите, AV јазолот, неговиот пакет и неговите гранки. Неговото времетраење е 0,12-0,20 секунди и кај здрава личност зависи главно од отчукувањата на срцето: колку е поголем пулсот, толку е пократок интервалот P-Q(R).
Вентрикуларен QRST комплекс.
Вентрикуларниот QRST комплекс го рефлектира сложениот процес на размножување (комплекс QRS) и изумирање (RS-T сегмент и Т бран) на побудување низ вентрикуларниот миокард.
Q бран.
Q бранот вообичаено може да се сними во сите стандардни и подобрени униполарни одводи на екстремитетите и во прекордијални одводи V-V. Амплитудата на нормалниот Q бран во сите одводи, освен aVR, не ја надминува висината на бранот R, а неговото времетраење е 0,03 s. Во олово aVR кај здрава личност, може да се сними длабок и широк Q бран или дури и QS комплекс.
R бран
Нормално, бранот R може да се сними во сите стандардни и подобрени одводи на екстремитетите. Во олово aVR, бранот R често е слабо дефиниран или целосно отсутен. Во одводите на градниот кош, амплитудата на бранот R постепено се зголемува од V до V, а потоа малку се намалува во V и V. Понекогаш бранот r може да отсуствува. Пронг
R го одразува ширењето на возбудата долж интервентрикуларниот септум, а бранот R - долж мускулите на левата и десната комора. Интервалот на внатрешно отстапување во одводот V не надминува 0,03 с, а во одводот V - 0,05 с.
S бран
Кај здрава личност, амплитудата на S бранот во различни електрокардиографски одводи флуктуира во широки граници, не надминува 20 mm. Со нормална положба на срцето во градниот кош во одводите на екстремитетот, амплитудата S е мала, освен кај олово aVR. Во одводите на градниот кош, S бранот постепено се намалува од V, V до V, а во одводите V, V има мала амплитуда или целосно отсуствува. Еднаквоста на брановите R и S во прекордијалните одводи („преодна зона“) обично се забележува во одводот V или (поретко) помеѓу V и V или V и V.
Максималното времетраење на вентрикуларниот комплекс не надминува 0,10 секунди (обично 0,07-0,09 с).
RS-T сегмент.
Сегментот RS-T кај здрава личност во одводите на екстремитетите се наоѓа на изолинот (0,5 mm). Нормално, кај градните одводи V-V може да има мало поместување на сегментот RS-T нагоре од изолинот (не повеќе од 2 mm), а кај одводите V - надолу (не повеќе од 0,5 mm).
Т бран
Нормално, бранот Т е секогаш позитивен во одводите I, II, aVF, V-V и T>T и T>T. Во одводите III, aVL и V, бранот Т може да биде позитивен, двофазен или негативен. Во олово aVR, бранот Т обично е секогаш негативен.
Q-T интервал (QRST)
Q-T интервалот се нарекува електрична вентрикуларна систола. Неговото времетраење зависи првенствено од бројот на срцеви контракции: колку е поголема фреквенцијата на ритамот, толку е пократок правилниот Q-T интервал. Нормалното времетраење на интервалот Q-T се одредува со Базетовата формула: Q-T=K, каде што K е коефициент еднаков на 0,37 за мажи и 0,40 за жени; R-R - времетраење на еден срцев циклус.
Анализа на електрокардиограм.
Анализата на кое било ЕКГ треба да започне со проверка на исправноста на нејзината техника за регистрација. Прво, треба да обрнете внимание на присуството на различни пречки. Пречки што се јавуваат при снимање на ЕКГ:
а - индукциски струи - мрежна индукција во форма на редовни осцилации со фреквенција од 50 Hz;
б - „пливање“ (дрифт) на изолинот како резултат на слаб контакт на електродата со кожата;
в - пречки предизвикани од тремор на мускулите (видливи се неправилни чести вибрации).
Пречки кои се јавуваат при снимање на ЕКГ
Второ, неопходно е да се провери амплитудата на контролниот миливолт, што треба да одговара на 10 mm.
Трето, треба да се процени брзината на движење на хартијата за време на снимањето на ЕКГ. При снимање на ЕКГ со брзина од 50 mm, 1 mm на хартиена лента одговара на временски период од 0,02 s, 5 mm - 0,1 s, 10 mm - 0,2 s, 50 mm - 1,0 s.
Општа шема (план) за декодирање на ЕКГ.
I. Анализа на отчукувањата на срцето и спроводливоста:
1) проценка на регуларноста на срцевите контракции;
2) броење на бројот на отчукувања на срцето;
3) определување на изворот на побудување;
4) проценка на функцијата на спроводливост.
II. Определување на ротации на срцето околу антеропостериорната, надолжната и попречната оска:
1) определување на положбата на електричната оска на срцето во фронталната рамнина;
2) определување на ротација на срцето околу надолжната оска;
3) определување на ротација на срцето околу попречната оска.
III. Анализа на атријалниот P бран.
IV. Анализа на вентрикуларниот QRST комплекс:
1) анализа на QRS комплексот,
2) анализа на сегментот RS-T,
3) анализа на Q-T интервалот.
V. Електрокардиографски извештај.
I.1) Регуларноста на срцевиот ритам се проценува со споредување на времетраењето на R-R интервалите помеѓу последователно евидентираните срцеви циклуси. R-R интервалот обично се мери помеѓу врвовите на брановите R. Редовниот или точниот срцев ритам се дијагностицира ако времетраењето на измерениот R-R е исто и ширењето на добиените вредности не надминува 10% од просекот R-R времетраење. Во други случаи, ритамот се смета за абнормален (неправилен), што може да се забележи со екстрасистола, атријална фибрилација, синусна аритмија итн.
2) Со правилен ритам, пулсот (HR) се одредува со формулата: HR=.
Ако ритамот на ЕКГ е абнормален, во еден од одводите (најчесто во стандардниот одвод II) се снима подолго од вообичаеното, на пример, 3-4 секунди. Потоа се брои бројот на QRS комплекси снимени за 3 секунди и резултатот се множи со 20.
Кај здрава личност, пулсот во мирување се движи од 60 до 90 во минута. Зголемувањето на отчукувањата на срцето се нарекува тахикардија, а намалувањето се нарекува брадикардија.
Проценка на регуларноста на ритамот и отчукувањата на срцето:
а) правилен ритам; б), в) неправилен ритам
3) За да се одреди изворот на побудување (пејсмејкер), неопходно е да се процени текот на побудувањето во преткоморите и да се утврди односот на брановите R со вентрикуларните QRS комплекси.
Синусниот ритам се карактеризира со: присуство во стандардниот олово II на позитивни H бранови кои претходат на секој QRS комплекс; постојана идентична форма на сите P бранови во ист олово.
Во отсуство на овие знаци, се дијагностицираат различни варијанти на не-синусниот ритам.
Атријалниот ритам (од долните делови на преткоморите) се карактеризира со присуство на негативни P, P бранови и следните непроменети QRS комплекси.
Ритамот од AV спојот се карактеризира со: отсуство на P бран на ЕКГ, спојување со вообичаениот непроменет QRS комплекс или присуство на негативни P бранови лоцирани по вообичаените непроменети QRS комплекси.
Вентрикуларниот (идиовентрикуларен) ритам се карактеризира со: бавен вентрикуларен ритам (помалку од 40 отчукувања во минута); присуство на проширени и деформирани QRS комплекси; недостаток на природна врска помеѓу QRS комплексите и P брановите.
4) За груба прелиминарна проценка на функцијата на спроводливост, потребно е да се измери времетраењето на P бранот, времетраењето на интервалот P-Q(R) и вкупното времетраење на вентрикуларниот QRS комплекс. Зголемувањето на времетраењето на овие бранови и интервали укажува на забавување на спроводливоста во соодветниот дел од системот за спроводливост на срцето.
II. Одредување на положбата на електричната оска на срцето. Постојат следниве опции за позицијата на електричната оска на срцето:
Бејлиовиот систем со шест оски.
а) Определување на аголот со графички метод. Алгебарскиот збир на амплитудите на комплексните бранови QRS се пресметува во кои било две води од екстремитетите (вообичаено се користат стандардните води I и III), чии оски се наоѓаат во фронталната рамнина. Позитивна или негативна вредност на алгебарска сума на произволно избрана скала се исцртува на позитивниот или негативниот дел од оската на соодветното водство во координатен систем на Бејли со шест оски. Овие вредности претставуваат проекции на саканата електрична оска на срцето на оските I и III на стандардните кабли. Од краевите на овие проекции се обновени нормалните на оските на изводите. Пресечната точка на перпендикуларите е поврзана со центарот на системот. Оваа линија е електричната оска на срцето.
б) Визуелно определување на аголот. Ви овозможува брзо да го процените аголот со точност од 10°. Методот се заснова на два принципа:
1. Во тој олово е забележана максималната позитивна вредност на алгебарскиот збир на забите на комплексот QRS, чија оска приближно се совпаѓа со локацијата на електричната оска на срцето и е паралелна со неа.
2. Комплекс од типот RS, каде што алгебарскиот збир на забите е нула (R=S или R=Q+S), е запишан во одводот чија оска е нормална на електричната оска на срцето.
Со нормална положба на електричната оска на срцето: RRR; во одводите III и aVL, брановите R и S се приближно еднакви еден на друг.
Во хоризонтална положба или отстапување на електричната оска на срцето налево: високите R бранови се фиксирани во одводите I и aVL, со R>R>R; длабок S бран е забележан во одводот III.
Во вертикална положба или отстапување на електричната оска на срцето надесно: високите R бранови се снимаат во одводите III и aVF, и R R> R; длабоките S бранови се снимаат во одводите I и aV
III. Анализата на P бран вклучува: 1) мерење на амплитудата на P бранот; 2) мерење на времетраењето на P бранот; 3) определување на поларитетот на бранот P; 4) определување на обликот на P бранот.
IV.1) Анализата на QRS комплексот опфаќа: а) проценка на Q бранот: амплитуда и споредба со R амплитудата, времетраење; б) проценка на бранот R: амплитуда, споредувајќи ја со амплитудата на Q или S во истиот вод и со R во други одводи; времетраење на интервалот на внатрешно отстапување во одводите V и V; можно расцепување на заб или појава на дополнителен; в) проценка на S бранот: амплитуда, споредувајќи ја со R амплитудата; можно проширување, назабеност или расцепување на забот.
2) При анализа на сегментот RS-T потребно е: да се најде точката за поврзување j; измерете го неговото отстапување (+–) од изолинот; измерете ја количината на поместување на сегментот RS-T, нагоре или надолу по изолинот во точка лоцирана 0,05-0,08 s од точката j надесно; определи ја формата на можно поместување на сегментот RS-T: хоризонтална, косо надолу, косо нагоре.
3) Кога го анализирате бранот Т, треба: да го одредите поларитетот на Т, да ја оцените неговата форма, да ја измерите амплитудата.
4) Q-T интервал анализа: мерење на времетраење.
V. Електрокардиографски заклучок:
1) извор на срцев ритам;
2) регуларност на срцевиот ритам;
4) положба на електричната оска на срцето;
5) присуство на четири електрокардиографски синдроми: а) нарушувања на срцевиот ритам; б) нарушувања на спроводливоста; в) хипертрофија на миокардот на коморите и преткоморите или нивно акутно преоптоварување; г) оштетување на миокардот (исхемија, дистрофија, некроза, лузни).
Електрокардиограм за срцеви аритмии
1. Нарушувања на автоматизмот на SA јазолот (номотопични аритмии)
1) Синусна тахикардија: зголемување на бројот на отчукувања на срцето до (180) во минута (кратење R-R интервали); одржување на правилен синусен ритам (правилна алтернација на бранот P и комплексот QRST во сите циклуси и позитивен P бран).
2) Синусна брадикардија: намалување на бројот на отчукувања на срцето до една минута (зголемување на времетраењето на интервалите R-R); одржување на правилен синусен ритам.
3) Синусна аритмија: флуктуации во времетраењето на интервалите R-R кои надминуваат 0,15 секунди и поврзани со респираторните фази; зачувување на сите електрокардиографски знаци на синусниот ритам (наизменичен P бран и QRS-T комплекс).
4) Синдром на слабост на синоатријалниот јазол: перзистентна синусна брадикардија; периодична појава на ектопични (не-синусни) ритми; присуство на блокада на СА; брадикардија-тахикардија синдром.
а) ЕКГ на здрава личност; б) синусна брадикардија; в) синусна аритмија
2. Екстрасистола.
1) Атријална екстрасистола: предвремено извонредно појавување на P' бранот и следниот QRST' комплекс; деформација или промена на поларитетот на P' бранот на екстрасистолата; присуство на непроменет екстрасистолен вентрикуларен QRST′ комплекс, сличен по облик на обичните нормални комплекси; присуство на нецелосна компензаторна пауза по атријална екстрасистола.
Атријална екстрасистола (II стандардно олово): а) од горните делови на преткоморите; б) од средните делови на преткоморите; в) од долните делови на преткоморите; г) блокирана атријална екстрасистола.
2) Екстрасистоли од атриовентрикуларниот спој: предвремено извонредно појавување на ЕКГ на непроменет вентрикуларен QRS′ комплекс, сличен по облик на другите QRST комплекси од синусно потекло; негативен P' бран во одводите II, III и aVF по екстрасистолниот QRS' комплекс или отсуство на P' бран (фузија на P' и QRS'); присуство на нецелосна компензаторна пауза.
3) Вентрикуларна екстрасистола: предвремено извонредно појавување на изменет вентрикуларен QRS комплекс на ЕКГ; значително проширување и деформација на екстрасистолниот комплекс QRS; локацијата на RS-T' сегментот и T' бранот на екстрасистолата е несогласна со насоката на главниот бран на QRS' комплексот; отсуство на P бран пред вентрикуларната екстрасистола; присуството во повеќето случаи на целосна компензаторна пауза по вентрикуларна екстрасистола.
а) лево вентрикуларно; б) десна вентрикуларна екстрасистола
3. Пароксизмална тахикардија.
1) Атријална пароксизмална тахикардија: ненадеен почеток и, исто така, ненадејно завршување на напад на зголемен пулс до една минута додека се одржува правилниот ритам; присуство на намален, деформиран, бифазен или негативен P бран пред секој вентрикуларен QRS комплекс; нормални непроменети вентрикуларни QRS комплекси; во некои случаи, постои влошување на атриовентрикуларната спроводливост со развој на атриовентрикуларен блок од прв степен со периодично губење на индивидуалните QRS' комплекси (неконстантни знаци).
2) Пароксизмална тахикардија од атриовентрикуларниот спој: ненадеен почеток и, исто така, ненадејно завршување на напад на зголемен пулс до една минута додека се одржува правилниот ритам; присуство во одводите II, III и aVF на негативни P' бранови лоцирани зад QRS комплексите или спојување со нив и не евидентирани на ЕКГ; нормални непроменети вентрикуларни QRS комплекси.
3) Вентрикуларна пароксизмална тахикардија: ненадеен почеток и, исто така, ненадејно завршување на напад на зголемен пулс до една минута, додека во повеќето случаи се одржува правилниот ритам; деформација и проширување на QRS комплексот повеќе од 0,12 секунди со несогласна локација на сегментот RS-T и Т бранот; присуство на атриовентрикуларна дисоцијација, т.е. целосно раздвојување на брзиот вентрикуларен ритам и нормалниот атријален ритам со повремено евидентирани единечни нормални непроменети QRST комплекси од синусно потекло.
4. Атријален флатер: присуство на ЕКГ на чести - до една минута - редовни, слични атријални F бранови, со карактеристична форма на пила (одводи II, III, aVF, V, V); во повеќето случаи, правилен, редовен вентрикуларен ритам со еднакви интервали F-F; присуство на нормални непроменети вентрикуларни комплекси, од кои на секоја му претходи одреден број атријални F бранови (2:1, 3:1, 4:1, итн.).
5. Атријална фибрилација: отсуство на P бранови во сите одводи; присуство на случајни бранови во текот на срцевиот циклус ѓ, кои имаат различни форми и амплитуди; бранови ѓподобро евидентирано во одводите V, V, II, III и aVF; неправилни вентрикуларни QRS комплекси - неправилен вентрикуларен ритам; присуство на QRS комплекси, кои во повеќето случаи имаат нормален, непроменет изглед.
а) грубо-брановидна форма; б) ситно брановидна форма.
6. Вентрикуларен трепет: чести (до една минута), правилни и идентични по форма и амплитуда на флатер бранови, кои потсетуваат на синусоидална крива.
7. Вентрикуларна фибрилација (фибрилација): чести (од 200 до 500 во минута), но неправилни бранови, кои се разликуваат едни од други во различни форми и амплитуди.
Електрокардиограм за дисфункција на спроводливост.
1. Синоатријален блок: периодично губење на поединечни срцеви циклуси; зголемувањето на паузата помеѓу два соседни P или R бранови во моментот на губење на срцевите циклуси е речиси 2 пати (поретко 3 или 4 пати) во споредба со вообичаените интервали P-P или R-R.
2. Интраатријален блок: зголемување на времетраењето на бранот P за повеќе од 0,11 секунди; разделување на бранот P.
3. Атриовентрикуларна блокада.
1) I степен: зголемување на времетраењето на интервалот P-Q(R) за повеќе од 0,20 секунди.
а) атријална форма: проширување и разделување на бранот P; QRS е нормално.
б) нодална форма: издолжување на сегментот P-Q(R).
в) дистална (три-сноп) форма: изразена QRS деформација.
2) II степен: губење на индивидуални вентрикуларни QRST комплекси.
а) Мобиц тип I: постепено продолжување на интервалот P-Q(R) проследено со губење на QRST. По продолжена пауза, P-Q(R) повторно е нормален или малку продолжен, по што се повторува целиот циклус.
б) Мобиц тип II: губењето на QRST не е придружено со постепено продолжување на P-Q(R), кое останува константно.
в) Мобиц тип III (нецелосен АВ блок): или секоја секунда (2:1) или два или повеќе вентрикуларни комплекси по ред се губат (блок 3:1, 4:1 итн.).
3) III степен: целосно раздвојување на атријалниот и вентрикуларниот ритам и намалување на бројот на вентрикуларни контракции за една минута или помалку.
4. Блок на нозете и гранките на Неговиот сноп.
1) Блок на десната нога (гранка) на неговиот сноп.
а) Целосна блокада: присуство во десните прекордијални одводи V (поретко кај одводите на екстремитетите III и aVF) на QRS комплекси од типот rSR′ или rSR′, со изглед во облик на М, со R′ > r; присуството во левите одводи на градниот кош (V, V) и одводите I, aVL на проширен, често назабен S бран; зголемување на времетраењето (ширина) на QRS комплексот за повеќе од 0,12 секунди; присуството во олово V (поретко во III) на депресија на сегментот RS-T со конвексност свртена нагоре и негативен или двофазен (–+) асиметричен Т бран.
б) Нецелосна блокада: присуство на QRS комплекс од типот rSr′ или rSR′ во одводот V и малку проширен S бран во одводите I и V; времетраењето на комплексот QRS е 0,09-0,11 с.
2) Блокада на левата предна гранка на неговиот сноп: остро отстапување на електричната оска на срцето налево (агол α –30°); QRS во одводи I, aVL тип qR, III, aVF, II тип rS; вкупното времетраење на QRS комплексот е 0,08-0,11 с.
3) Блок на левата задна гранка на неговиот сноп: остро отстапување на електричната оска на срцето надесно (агол α120°); обликот на QRS комплексот во одводите I и aVL е од типот rS, а во одводите III, aVF - тип qR; времетраењето на комплексот QRS е во рамките на 0,08-0,11 с.
4) Блок на левата гранка: во одводите V, V, I, aVL има проширени деформирани вентрикуларни комплекси од типот R со расцепен или широк врв; во одводите V, V, III, aVF има проширени деформирани вентрикуларни комплекси, кои имаат изглед на QS или rS со расцеп или широк врв на S бранот; зголемување на вкупното времетраење на QRS комплексот за повеќе од 0,12 секунди; присуството во одводите V, V, I, aVL на несогласно поместување на сегментот RS-T во однос на QRS и негативни или двофазни (–+) асиметрични Т бранови; често се забележува отстапување на електричната оска на срцето налево, но не секогаш.
5) Блокада на три гранки на неговиот пакет: атриовентрикуларен блок од I, II или III степен; блокада на две гранки на Неговиот сноп.
Електрокардиограм за атријална и вентрикуларна хипертрофија.
1. Хипертрофија на левата преткомора: бифуркација и зголемување на амплитудата на P брановите (P-mitrale); зголемување на амплитудата и времетраењето на втората негативна (лева преткомора) фаза на бранот P во олово V (поретко V) или формирање на негативен P; негативен или двофазен (+–) P бран (неконстантен знак); зголемување на вкупното времетраење (ширина) на бранот P – повеќе од 0,1 с.
2. Хипертрофија на десната преткомора: во одводите II, III, aVF, P брановите се со висока амплитуда, со зашилен врв (P-pulmonale); во одводите V, бранот P (или барем неговата прва - фаза на десната преткомора) е позитивен со зашилен врв (P-pulmonale); во одводите I, aVL, V бранот P е со мала амплитуда, а во aVL може да биде негативен (не константен знак); времетраењето на P брановите не надминува 0,10 секунди.
3. Хипертрофија на левата комора: зголемување на амплитудата на брановите R и S. Во овој случај, R2
4. Десна вентрикуларна хипертрофија: поместување на електричната оска на срцето надесно (агол α повеќе од 100°); зголемување на амплитудата на бранот R во V и бранот S во V; појавата на QRS комплекс од типот rSR′ или QR во одводот V; знаци на ротација на срцето околу надолжната оска во насока на стрелките на часовникот; надолно поместување на сегментот RS-T и појава на негативни Т бранови во одводите III, aVF, V; зголемување на времетраењето на интервалот на внатрешно отстапување во V за повеќе од 0,03 с.
Електрокардиограм за коронарна срцева болест.
1. Акутниот стадиум на миокарден инфаркт се карактеризира со брзо, во рок од 1-2 дена, формирање на патолошки Q бран или QS комплекс, поместување на сегментот RS-T над изолинот и првото спојување на позитивен, а потоа и негативен Т бран. со тоа; по неколку дена RS-T сегментот се приближува до изолинот. Во 2-3-та недела од болеста, сегментот RS-T станува изоелектричен, а негативниот коронарен Т бран нагло се продлабочува и станува симетричен и зашилен.
2. Во субакутен стадиум на миокарден инфаркт се евидентира патолошки Q бран или QS комплекс (некроза) и негативен коронарен Т бран (исхемија), чија амплитуда постепено се намалува почнувајќи од 2-ри ден. Сегментот RS-T се наоѓа на изолинот.
3. Цикатричниот стадиум на миокарден инфаркт се карактеризира со опстојување неколку години, често во текот на целиот живот на пациентот, на патолошки Q бран или QS комплекс и присуство на слабо негативен или позитивен Т бран.
