elektrokardiografija. Dekodiranje kardiograma srca sinusna tahikardija Kako sami razumeti spremembe EKG iz kardiograma
Patologija srčno-žilnega sistema je ena najpogostejših težav, ki prizadene ljudi vseh starosti. Pravočasno zdravljenje in diagnoza cirkulacijskega sistema lahko znatno zmanjšata tveganje za nastanek nevarnih bolezni.
Danes je najučinkovitejša in najlažje dostopna metoda za preučevanje delovanja srca elektrokardiogram.
Pri preučevanju rezultatov bolnikovega pregleda, Zdravniki so pozorni na takšne komponente EKG, kot so:
- Zobje;
- Intervali;
- Segmenti.
Ocenjuje se ne le njihova prisotnost ali odsotnost, temveč tudi njihova višina, trajanje, lokacija, smer in zaporedje.
Obstajajo strogi normalni parametri za vsako vrstico na EKG traku, najmanjše odstopanje od katerega lahko pomeni kršitve pri delu srca.
Analiza kardiograma
Pregleda se in matematično izmeri celoten sklop EKG linij, po katerem lahko zdravnik določi nekatere parametre delovanja srčne mišice in njenega prevodnega sistema: srčni ritem, srčni utrip, srčni spodbujevalnik, prevodnost, električno os srca.
Danes vse te kazalnike preučujejo visoko natančni elektrokardiografi.
Sinusni ritem srca
To je parameter, ki odraža ritem srčnih kontrakcij, ki se pojavijo pod vplivom sinusnega vozla (normalno). Prikazuje skladnost dela vseh delov srca, zaporedje procesov napetosti in sprostitve srčne mišice.
Ritem je zelo enostavno prepoznati po najvišjih valovih R: če je razdalja med njima enaka skozi celoten posnetek ali odstopa za največ 10%, potem pacient ne trpi za aritmijo.
Srčni utrip
Število utripov na minuto je mogoče določiti ne samo s štetjem pulza, ampak tudi z EKG. Če želite to narediti, morate poznati hitrost, s katero je bil posnet EKG (običajno 25, 50 ali 100 mm / s), pa tudi razdaljo med najvišjimi zobmi (od enega vrha do drugega).
Pomnožitev trajanja snemanja enega mm s dolžina segmenta R-R, lahko dobite srčni utrip. Običajno se njegovi kazalci gibljejo od 60 do 80 utripov na minuto.

Vir vzbujanja
Avtonomni živčni sistem srca je zasnovan tako, da je proces krčenja odvisen od kopičenja živčnih celic v enem od območij srca. Običajno je to sinusno vozlišče, impulzi iz katerega se razpršijo po živčnem sistemu srca.
V nekaterih primerih lahko vlogo srčnega spodbujevalnika prevzamejo druga vozlišča (atrijska, ventrikularna, atrioventrikularna). To je mogoče ugotoviti s pregledom val P je neopazen, nahaja se tik nad izolinijo.

Preberete lahko podrobne in izčrpne informacije o simptomih srčne kardioskleroze.
Prevodnost
To je kriterij, ki prikazuje proces prenosa impulza. Običajno se impulzi prenašajo zaporedno od enega srčnega spodbujevalnika do drugega, ne da bi spremenili vrstni red.
Električna os
Indikator, ki temelji na procesu ventrikularnega vzbujanja. matematične analiza valov Q, R, S v odvodih I in III omogoča izračun določenega rezultujočega vektorja njihovega vzbujanja. To je potrebno za vzpostavitev delovanja vej Hisovega snopa.
Nastali kot naklona srčne osi je ocenjen z njegovo vrednostjo: 50-70 ° normalno, 70-90 ° odstopanje v desno, 50-0 ° odstopanje v levo.
V primerih, ko je nagib več kot 90° ali več kot -30°, pride do resne motnje Hisovega snopa.
Zobje, segmenti in intervali
Valovi so odseki EKG, ki ležijo nad izolinijo, njihov pomen pa je naslednji:
- p– odraža procese krčenja in sprostitve atrijev.
- Q, S– odražajo procese vzbujanja interventrikularnega septuma.
- R– proces vzbujanja prekatov.
- T- proces sprostitve ventriklov.
Intervali so odseki EKG, ki ležijo na izoliniji.
- PQ– odraža čas širjenja impulza iz atrijev v ventrikle.
Segmenti so odseki EKG, vključno z intervalom in valom.
- QRST– trajanje ventrikularne kontrakcije.
- ST– čas popolnega vzbujanja ventriklov.
- TP– čas električne diastole srca.

Normalno za moške in ženske
Razlaga EKG srca in normalni kazalniki pri odraslih so predstavljeni v tej tabeli:

Rezultati zdravega otroštva
Razlaga rezultatov meritev EKG pri otrocih in njihova norma v tej tabeli:

Nevarne diagnoze
Katere nevarne razmere lahko ugotovimo z odčitki EKG med interpretacijo?
Ekstrasistolija
Ta pojav za katerega je značilen nenormalen srčni ritem. Oseba čuti začasno povečanje pogostosti kontrakcij, ki ji sledi premor. Povezana je z aktivacijo drugih srčnih spodbujevalnikov, ki skupaj s sinusnim vozlom pošiljajo dodatno salvo impulzov, kar vodi v izjemno kontrakcijo.
Če se ekstrasistole pojavijo največ 5-krat na uro, potem ne morejo povzročiti pomembne škode za zdravje.
aritmija
Značilen po sprememba periodičnosti sinusnega ritma ko impulzi prihajajo na različnih frekvencah. Samo 30% takih aritmij zahteva zdravljenje, ker lahko povzroči resnejše bolezni.
V drugih primerih je to lahko manifestacija telesne aktivnosti, spremembe v hormonskih ravneh, posledica prejšnje vročine in ne ogroža zdravja.

bradikardija
Nastane, ko je sinusni vozel oslabljen, ne more ustvarjati impulzov z ustrezno frekvenco, zaradi česar se srčni utrip upočasni, do 30-45 utripov na minuto.
Tahikardija
Nasprotni pojav, za katerega je značilno povečanje srčnega utripa več kot 90 utripov na minuto. V nekaterih primerih se začasna tahikardija pojavi pod vplivom močnega fizičnega napora in čustvenega stresa, pa tudi med boleznimi, povezanimi s povišano telesno temperaturo.

Motnje prevodnosti
Poleg sinusnega vozla so v ozadju še drugi srčni spodbujevalniki drugega in tretjega reda. Običajno vodijo impulze iz srčnega spodbujevalnika prvega reda. Toda če njihove funkcije oslabijo, se lahko oseba počuti šibkost, omotica ki jih povzroča depresija srca.
Krvni tlak je možno tudi znižati, saj... ventrikli se bodo krčili redkeje ali aritmično.
Številni dejavniki lahko povzročijo motnje v delovanju same srčne mišice. Tumorji se razvijejo, prehrana mišic je motena, procesi depolarizacije so moteni. Večina teh patologij zahteva resno zdravljenje.
Zakaj lahko pride do razlik v uspešnosti
V nekaterih primerih se pri ponovni analizi EKG odkrijejo odstopanja od predhodno pridobljenih rezultatov. S čim je to mogoče povezati?
- Različni časi dneva. Običajno je EKG priporočljivo opraviti zjutraj ali popoldne, ko telo še ni bilo izpostavljeno stresnim dejavnikom.
- Obremenitve. Zelo pomembno je, da je bolnik pri snemanju EKG-ja miren. Izločanje hormonov lahko poveča srčni utrip in izkrivlja kazalnike. Poleg tega pred pregledom ni priporočljivo opravljati težkega fizičnega dela.
- Prehranjevanje. Prebavni procesi vplivajo na krvni obtok, alkohol, tobak in kofein pa lahko vplivajo na srčni utrip in krvni tlak.
- Elektrode. Nepravilna uporaba ali naključni premik lahko resno spremeni kazalnike. Zato je pomembno, da se med snemanjem ne premikamo in razmastimo kožo na mestu namestitve elektrod (uporaba krem in drugih izdelkov za kožo pred preiskavo je zelo nezaželena).
- Ozadje. Včasih lahko tuje naprave vplivajo na delovanje elektrokardiografa.

Dodatne tehnike pregleda
Holter
Metoda dolgotrajna študija delovanja srca, kar je mogoče zaradi prenosnega kompaktnega snemalnika, ki lahko snema rezultate na magnetni film. Metoda je še posebej dobra, ko je treba preučiti občasno pojavljajoče se patologije, njihovo pogostost in čas pojava.

Tekalna steza
Za razliko od običajnega EKG, ki se snema v mirovanju, ta metoda temelji na analizi rezultatov po telesni aktivnosti. Najpogosteje se to uporablja za oceno tveganja za morebitne patologije, ki jih standardni EKG ne odkrije, pa tudi pri predpisovanju rehabilitacijskega tečaja za bolnike, ki so utrpeli srčni napad.
Fonokardiografija
 Omogoča analiziranje srčnih tonov in šumov. Njihovo trajanje, pogostost in čas pojavljanja so v korelaciji s fazami srčne aktivnosti, kar omogoča oceno delovanja zaklopk in tveganja za razvoj endo- in revmatskega karditisa.
Omogoča analiziranje srčnih tonov in šumov. Njihovo trajanje, pogostost in čas pojavljanja so v korelaciji s fazami srčne aktivnosti, kar omogoča oceno delovanja zaklopk in tveganja za razvoj endo- in revmatskega karditisa.
Standardni EKG je grafični prikaz dela vseh delov srca. Na njegovo natančnost lahko vpliva veliko dejavnikov, tako je treba upoštevati priporočila zdravnika.
Pregled razkrije večino patologij srčno-žilnega sistema, vendar so za natančno diagnozo morda potrebni dodatni testi.
Na koncu predlagamo ogled video tečaja o dekodiranju "EKG lahko naredi vsak":
EKG (elektrokardiografija ali preprosto kardiogram) je glavna metoda za preučevanje srčne aktivnosti. Metoda je tako preprosta, priročna in hkrati informativna, da se uporablja povsod. Poleg tega je EKG popolnoma varen in zanj ni kontraindikacij.
Zato se uporablja ne samo za diagnosticiranje bolezni srca in ožilja, ampak tudi kot preventiva med rutinskimi zdravniškimi pregledi in pred športnimi tekmovanji. Poleg tega se posname EKG, da se ugotovi primernost za določene poklice, povezane s težko telesno aktivnostjo.
Naše srce se krči pod vplivom impulzov, ki prehajajo skozi prevodni sistem srca. Vsak impulz predstavlja električni tok. Ta tok izvira iz točke, kjer nastane impulz v sinusnem vozlu, nato pa gre v atrije in ventrikle. Pod vplivom impulza se pojavi krčenje (sistola) in sprostitev (diastola) atrijev in prekatov.
Poleg tega se sistola in diastola pojavita v strogem zaporedju - najprej v atriju (v desnem atriju malo prej), nato pa v prekatih. Le tako je zagotovljena normalna hemodinamika (prekrvavitev) s popolno prekrvavitvijo organov in tkiv.
Električni tokovi v prevodnem sistemu srca ustvarjajo okoli sebe električno in magnetno polje. Ena od značilnosti tega polja je električni potencial. Z nenormalnimi kontrakcijami in neustrezno hemodinamiko se bo velikost potencialov razlikovala od potencialov, značilnih za srčne kontrakcije zdravega srca. Vsekakor so tako v normalnih kot v patologijah električni potenciali zanemarljivo majhni.
Tkiva pa imajo električno prevodnost, zato se električno polje utripajočega srca širi po celem telesu in potenciale lahko posnamemo na površini telesa. Vse, kar je za to potrebno, je zelo občutljiv aparat, opremljen s senzorji ali elektrodami. Če s pomočjo te naprave, imenovane elektrokardiograf, zabeležimo električne potenciale, ki ustrezajo impulzom prevodnega sistema, potem lahko ocenimo delovanje srca in diagnosticiramo motnje njegovega delovanja.
Ta ideja je bila osnova ustreznega koncepta, ki ga je razvil nizozemski fiziolog Einthoven. Ob koncu 19. stol. ta znanstvenik je oblikoval osnovna načela EKG in ustvaril prvi kardiograf. V poenostavljeni obliki je elektrokardiograf sestavljen iz elektrod, galvanometra, ojačevalnega sistema, odvodnih stikal in snemalne naprave. Električne potenciale zaznavajo elektrode, ki so nameščene na različnih delih telesa. Odvod se izbere s stikalom naprave.
Ker so električni potenciali zanemarljivo majhni, se najprej ojačajo in nato prenesejo na galvanometer, od tam pa na snemalno napravo. Ta naprava je snemalnik črnila in papirni trak. Že na začetku 20. stol. Einthoven je prvi uporabil EKG v diagnostične namene, za kar je prejel Nobelovo nagrado.
EKG trikotnik Einthoven
Po Einthovnovi teoriji je človeško srce, ki se nahaja v prsnem košu s premikom v levo, v središču nekakšnega trikotnika. Oglišča tega trikotnika, ki se imenuje Einthoven trikotnik, tvorijo trije kraki - desna roka, leva roka in leva noga. Einthoven je predlagal snemanje potencialne razlike med elektrodama, nameščenima na udih.
Razlika potenciala se določi v treh vodih, ki se imenujejo standardni vodi in so označeni z rimskimi številkami. Ti vodi so stranice Einthovnovega trikotnika. Poleg tega je ista elektroda lahko aktivna, pozitivna (+) ali negativna (-), odvisno od odvoda, v katerem je posnet EKG:
- Leva roka (+) – desna roka (-)
- Desna roka (-) – leva noga (+)
- Leva roka (-) – leva noga (+)
riž. 1. Einthovnov trikotnik.
Malo kasneje je bilo predlagano registrirati okrepljene unipolarne odvode iz udov - vrhov Eythovnovega trikotnika. Ti izboljšani vodi so označeni z angleško okrajšavo aV (augmented voltage).
aVL (levo) – leva roka;
aVR (desno) – desna roka;
aVF (stopalo) – leva noga.
Pri izboljšanih unipolarnih odvodih se potencialna razlika določi med okončino, na kateri je nameščena aktivna elektroda, in povprečnim potencialom drugih dveh krakov.
Sredi 20. stol. EKG je dopolnil Wilson, ki je poleg standardnih in unipolarnih odvodov predlagal snemanje električne aktivnosti srca iz unipolarnih prsnih odvodov. Ti vodi so označeni s črko V. Za študije EKG se uporablja šest unipolarnih vodnikov, ki se nahajajo na sprednji površini prsnega koša.
Ker srčna patologija običajno prizadene levi prekat srca, se večina prsnih odvodov V nahaja v levi polovici prsnega koša.

riž. 2.
V 1 – četrti medrebrni prostor na desnem robu prsnice;
V 2 – četrti medrebrni prostor na levem robu prsnice;
V 3 – sredina med V 1 in V 2;
V 4 - peti medrebrni prostor vzdolž srednjeklavikularne črte;
V 5 - vodoravno vzdolž sprednje aksilarne črte na ravni V 4;
V 6 - vodoravno vzdolž midaksilarne črte na ravni V 4.
Teh 12 odvodov (3 standardni + 3 unipolarni od udov + 6 prsnega koša) je obveznih. Zabeležijo in ocenijo jih v vseh primerih EKG-ja, opravljenega v diagnostične ali preventivne namene.
Poleg tega obstajajo številni dodatni vodi. Zabeleženi so redko in za določene indikacije, na primer, ko je treba razjasniti lokalizacijo miokardnega infarkta, diagnosticirati hipertrofijo desnega prekata, atrija itd. Dodatni EKG vodi vključujejo prsne vodi:
V 7 - na ravni V 4 -V 6 vzdolž zadnje aksilarne črte;
V 8 – na ravni V 4 -V 6 vzdolž lopatične črte;
V 9 - na ravni V 4 -V 6 vzdolž paravertebralne (paravertebralne) črte.
V redkih primerih lahko za diagnosticiranje sprememb v zgornjih delih srca prsne elektrode namestimo 1-2 medrebrna prostora višje kot običajno. V tem primeru jih označujemo z V 1, V 2, kjer zgornji indeks označuje, nad koliko medrebrnimi prostori se nahaja elektroda.
Včasih se za diagnosticiranje sprememb na desni strani srca prsne elektrode namestijo na desno polovico prsnega koša na točke, ki so simetrične tistim s standardno metodo snemanja prsnih odvodov v levi polovici prsnega koša. Pri označevanju takih vodnikov se uporablja črka R, kar pomeni desno, desno - B 3 R, B 4 R.
Kardiologi se včasih zatečejo k bipolarnim elektrodom, ki jih je nekoč predlagal nemški znanstvenik Neb. Princip registracije odvodov po Skyu je približno enak kot pri registraciji standardnih odvodov I, II, III. Da bi oblikovali trikotnik, elektrode ne namestimo na okončine, ampak na prsni koš.
Elektroda z desne roke je nameščena v drugem medrebrnem prostoru na desnem robu prsnice, z leve roke - vzdolž posteriorne aksilarne črte na ravni aktuatorja srca in z leve noge - neposredno na projekcijska točka aktuatorja srca, ki ustreza V 4. Med temi točkami so zabeleženi trije vodi, ki so označeni z latiničnimi črkami D, A, I:
D (dorsalis) – posteriorni odvod, ustreza standardnemu odvodu I, podobno kot V 7;
A (anterior) – sprednji odvod, ustreza standardnemu odvodu II, podobno kot V 5;
I (spodnji) – spodnji odvod, ustreza standardnemu odvodu III, podobno kot V 2.
Za diagnosticiranje posterobazalnih oblik infarkta se registrirajo odvodi Slopak, označeni s črko S. Pri registraciji odvodov Slopak se elektroda, nameščena na levi roki, namesti vzdolž leve posteriorne aksilarne črte v višini apikalnega impulza, elektroda iz desna roka se izmenično premika v štiri točke:
S 1 – na levem robu prsnice;
S 2 - vzdolž srednjeklavikularne črte;
S 3 – na sredini med C 2 in C 4;
S 4 - vzdolž sprednje aksilarne črte.
V redkih primerih se za diagnostiko EKG uporablja prekordialno kartiranje, ko je 35 elektrod v 5 vrstah po 7 nameščenih na levi anterolateralni površini prsnega koša. Včasih so elektrode nameščene v nadželodčni regiji, pomaknjene v požiralnik na razdalji 30-50 cm od sekalcev in celo vstavljene v votlino srčnih votlin, ko jo sondiramo skozi velike žile. Toda vse te specifične metode registracije EKG se izvajajo samo v specializiranih centrih, ki imajo potrebno opremo in usposobljene zdravnike.
EKG tehnika
Kot je bilo načrtovano, se snemanje EKG izvaja v specializirani sobi, opremljeni z elektrokardiografom. Nekateri sodobni kardiografi uporabljajo termični tiskalni mehanizem namesto običajnega snemalnika s črnilom, ki s pomočjo toplote zažge krivuljo kardiograma na papir. Toda v tem primeru kardiogram zahteva poseben papir ali termo papir. Za jasnost in udobje izračuna parametrov EKG kardiografi uporabljajo milimetrski papir.
V najnovejših modifikacijah kardiografov je EKG prikazan na zaslonu monitorja, dešifriran s priloženo programsko opremo in ne samo natisnjen na papir, ampak tudi shranjen na digitalnem mediju (disk, bliskovni pogon). Kljub vsem tem izboljšavam je princip kardiografa s snemanjem EKG ostal praktično nespremenjen, odkar ga je razvil Einthoven.
Večina sodobnih elektrokardiografov je večkanalnih. Za razliko od tradicionalnih enokanalnih naprav ne beležijo enega, ampak več odvodov hkrati. V 3-kanalnih napravah se najprej posnamejo standardni I, II, III, nato izboljšani unipolarni odvodi iz udov aVL, aVR, aVF in nato prsni odvodi - V 1-3 in V 4-6. Pri 6-kanalnih elektrokardiografih se najprej posnamejo standardni in unipolarni odvodi, nato pa vsi odvodi v prsnem košu.
Prostor, v katerem se izvaja snemanje, mora biti odmaknjen od virov elektromagnetnega sevanja in rentgenskega sevanja. Zato EKG soba ne sme biti v neposredni bližini rentgenske sobe, prostorov, kjer se izvajajo fizioterapevtski postopki, pa tudi elektromotorjev, napajalnih plošč, kablov ipd.
Pred snemanjem EKG ni posebne priprave. Priporočljivo je, da je bolnik spočit in dobro naspan. Prejšnji fizični in psiho-čustveni stres lahko vpliva na rezultate in je zato nezaželen. Včasih lahko na rezultate vpliva tudi vnos hrane. Zato se EKG posname na prazen želodec, ne prej kot 2 uri po obroku.
Med snemanjem EKG preiskovanec leži na ravni, trdi površini (na kavču) v sproščenem stanju. Mesta za nameščanje elektrod morajo biti brez oblačil.
Zato se morate sleči do pasu, osvoboditi golenice in stopala od oblačil in čevljev. Elektrode se namestijo na notranje površine spodnjih tretjin nog in stopal (notranja površina zapestnih in skočnih sklepov). Te elektrode imajo obliko plošč in so namenjene snemanju standardnih odvodov in unipolarnih odvodov iz udov. Te iste elektrode so lahko videti kot zapestnice ali ščipalke.
V tem primeru ima vsak ud svojo elektrodo. Da bi se izognili napakam in zmedi, so elektrode ali žice, prek katerih so priključene na napravo, označene z barvami:
- Na desno - rdeča;
- Na levi strani - rumena;
- Na levo nogo - zelena;
- Na desno nogo - črna.
Zakaj potrebujete črno elektrodo? Navsezadnje desna noga ni vključena v Einthoven trikotnik in odčitki se ne vzamejo iz nje. Črna elektroda je za ozemljitev. V skladu z osnovnimi varnostnimi zahtevami je vsa električna oprema, vklj. in elektrokardiografi morajo biti ozemljeni.
V ta namen so prostori za EKG opremljeni z ozemljitvijo. In če EKG posnamejo v nespecializirani sobi, na primer doma s strani reševalnih delavcev, je naprava ozemljena na radiator centralnega ogrevanja ali na vodovodno cev. Za to obstaja posebna žica s pritrdilno sponko na koncu.
Elektrode za snemanje prsnih odvodov imajo obliko priseska in so opremljene z belo žico. Če je naprava enokanalna, je prisesek samo en in se premika na zahtevane točke na prsih.
V večkanalnih napravah je teh priseskov šest in so tudi barvno označeni:
V 1 – rdeča;
V 2 – rumena;
V 3 – zelena;
V 4 – rjava;
V 5 – črna;
V 6 – vijolična ali modra.
Pomembno je, da se vse elektrode tesno prilegajo koži. Koža mora biti čista, brez olja, maščobe in znoja. V nasprotnem primeru se lahko kakovost elektrokardiograma poslabša. Induktivni tokovi ali preprosto interferenca nastanejo med kožo in elektrodo. Precej pogosto se konica pojavi pri moških z gostimi lasmi na prsih in okončinah. Zato morate biti tukaj še posebej previdni, da zagotovite, da stik med kožo in elektrodo ni prekinjen. Motnje močno poslabšajo kakovost elektrokardiograma, ki namesto ravne črte prikazuje majhne zobce.

riž. 3. Inducirani tokovi.
Zato je priporočljivo območje namestitve elektrod razmastiti z alkoholom in navlažiti z milno raztopino ali prevodnim gelom. Za elektrode iz udov so primerni tudi gazni robčki, namočeni v fiziološko raztopino. Vendar je treba upoštevati, da se fiziološka raztopina hitro suši in se lahko stik prekine.
Pred snemanjem je potrebno preveriti kalibracijo naprave. V ta namen ima poseben gumb – t.i. referenčni milivolt. Ta vrednost odraža višino zoba pri potencialni razliki 1 milivolta (1 mV). V elektrokardiografiji je referenčna milivoltna vrednost 1 cm, kar pomeni, da je pri razliki električnih potencialov 1 mV višina (ali globina) EKG vala 1 cm.

riž. 4. Pred vsakim snemanjem EKG mora biti opravljen kontrolni milivoltni test.
Elektrokardiogrami se snemajo s hitrostjo traku od 10 do 100 mm/s. Res je, da se ekstremne vrednosti uporabljajo zelo redko. V bistvu se kardiogram snema s hitrostjo 25 ali 50 mm/s. Poleg tega je zadnja vrednost, 50 mm/s, standardna in najpogosteje uporabljena. Hitrost 25 mm/h se uporablja tam, kjer je treba zabeležiti največje število srčnih kontrakcij. Konec koncev, manjša kot je hitrost traku, večje je število srčnih kontrakcij, ki jih prikaže na časovno enoto.

riž. 5. Isti EKG, posnet pri hitrosti 50 mm/s in 25 mm/s.
Med mirnim dihanjem se posname EKG. V tem primeru oseba ne sme govoriti, kihati, kašljati, se smejati ali delati nenadnih gibov. Pri registraciji standardnega odvoda III bo morda potreben globok vdih s kratkim zadrževanjem diha. To se naredi za razlikovanje funkcionalnih sprememb, ki jih pogosto najdemo v tem svincu, od patoloških.
Del kardiograma z zobci, ki ustrezajo sistoli in diastoli srca, se imenuje srčni cikel. Običajno se v vsakem odvodu zabeleži 4-5 srčnih ciklov. V večini primerov je to dovolj. Vendar pa je v primeru srčnih aritmij ali suma na miokardni infarkt morda potrebno snemanje do 8-10 ciklov. Za preklop z enega voda na drugega medicinska sestra uporablja posebno stikalo.
Na koncu posnetka se subjekt sprosti z elektrod in trak se podpiše - njihovo polno ime je navedeno na samem začetku. in starost. Včasih se za podrobnejšo opredelitev patologije ali določitev fizične vzdržljivosti EKG izvaja v ozadju zdravil ali telesne aktivnosti. Testi na droge se izvajajo z različnimi zdravili - atropinom, zvončki, kalijevim kloridom, zaviralci beta. Telesna aktivnost se izvaja na sobnem kolesu (kolo ergometrija), hoja po tekalni stezi ali hoja na določene razdalje. Da bi zagotovili popolnost informacij, se EKG posname pred in po vadbi ter neposredno med kolesargometrijo.
Številne negativne spremembe v delovanju srca, kot so motnje ritma, so prehodne in jih med snemanjem EKG ni mogoče zaznati niti z velikim številom odvodov. V teh primerih se izvaja nadzor Holterja - holterski EKG se neprekinjeno snema ves dan. Prenosni snemalnik, opremljen z elektrodami, je pritrjen na pacientovo telo. Nato pacient odide domov, kjer sledi običajni rutini. Po 24 urah se snemalna naprava odstrani in razpoložljivi podatki se dešifrirajo.
Normalni EKG izgleda nekako takole:
riž. 6. EKG trak
Vsa odstopanja kardiograma od srednje črte (izoline) se imenujejo valovi. Zobje, ki so odmaknjeni od izolinije navzgor, se štejejo za pozitivne, navzdol pa za negativne. Prostor med zobmi imenujemo segment, zob in njemu pripadajoči segment pa interval. Preden ugotovimo, kaj predstavlja določen val, segment ali interval, se je vredno na kratko osredotočiti na načelo oblikovanja krivulje EKG.
Običajno srčni impulz izvira iz sinoatrijskega (sinusnega) vozla desnega atrija. Nato se razširi na atrije - najprej desno, nato levo. Po tem se impulz pošlje v atrioventrikularno vozlišče (atrioventrikularni ali AV spoj) in nato vzdolž Hisovega snopa. Veje Hisovega snopa ali pecljev (desno, levo spredaj in levo zadaj) se končajo s Purkinjejevimi vlakni. Iz teh vlaken se impulz širi neposredno v miokard, kar vodi do njegovega krčenja - sistole, ki se nadomesti s sprostitvijo - diastolo.
Prehod impulza vzdolž živčnega vlakna in kasnejše krčenje kardiomiocita je zapleten elektromehanski proces, med katerim se spreminjajo vrednosti električnih potencialov na obeh straneh membrane vlaken. Razlika med temi potenciali se imenuje transmembranski potencial (TMP). Ta razlika je posledica različne prepustnosti membrane za kalijeve in natrijeve ione. Več kalija je znotraj celice, natrija - zunaj nje. Ko pulz mine, se ta prepustnost spremeni. Na enak način se spremeni razmerje znotrajceličnega kalija in natrija ter TMP.
Ko mine ekscitatorni impulz, se TMP poveča v celici. V tem primeru se izolinija premakne navzgor in tvori vzpenjajoči se del zoba. Ta proces se imenuje depolarizacija. Nato po prehodu impulza TMP poskuša vzeti prvotno vrednost. Vendar pa se prepustnost membrane za natrij in kalij ne povrne takoj na normalno vrednost in traja nekaj časa.
Ta proces, imenovan repolarizacija, se na EKG kaže z odklonom izolinije navzdol in nastankom negativnega vala. Nato polarizacija membrane prevzame začetno vrednost mirovanja (TMP), EKG pa spet dobi značaj izolinije. To ustreza fazi diastole srca. Omeniti velja, da lahko isti zob izgleda tako pozitivno kot negativno. Vse je odvisno od projekcije, tj. svinec, v katerem je posnet.
Komponente EKG
Valovi EKG so običajno označeni z velikimi latiničnimi črkami, začenši s črko P.
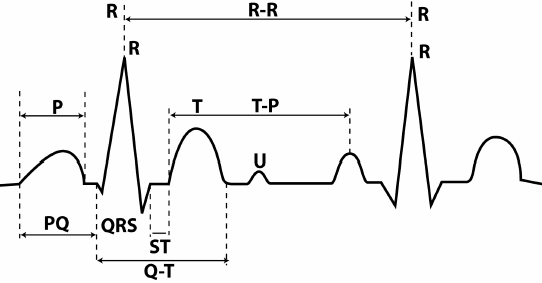
riž. 7. EKG valovi, segmenti in intervali.
Parametri zob so smer (pozitivna, negativna, dvofazna), ter višina in širina. Ker višina zoba ustreza spremembi potenciala, jo merimo v mV. Kot že omenjeno, višina 1 cm na traku ustreza potencialnemu odstopanju 1 mV (referenčni milivolt). Širina zobca, segmenta ali intervala ustreza trajanju faze določenega cikla. To je začasna vrednost in običajno je označena ne v milimetrih, ampak v milisekundah (ms).
Ko se trak premika s hitrostjo 50 mm/s, vsak milimeter na papirju ustreza 0,02 s, 5 mm 0,1 ms in 1 cm 0,2 ms. Zelo preprosto: če 1 cm ali 10 mm (razdalja) delimo s 50 mm/s (hitrost), dobimo 0,2 ms (čas).
Prong R. Prikazuje širjenje vzbujanja po atriju. V večini odvodov je pozitiven, njegova višina je 0,25 mV in širina 0,1 ms. Poleg tega začetni del vala ustreza prehodu impulza skozi desni prekat (ker je prej vzbujen), končni del pa vzdolž levega. Val P je lahko negativen ali dvofazen v odvodih III, aVL, V 1 in V 2.
Interval P-Q (ozP-R)- razdalja od začetka vala P do začetka naslednjega vala - Q ali R. Ta interval ustreza depolarizaciji atrijev in prehodu impulza skozi AV spoj, nato pa vzdolž Hisovega snopa in njegovega noge. Velikost intervala je odvisna od srčnega utripa (HR) – višji kot je, krajši je interval. Normalne vrednosti so v območju 0,12 – 0,2 ms. Širok interval kaže na upočasnitev atrioventrikularnega prevajanja.
Kompleksno QRS. Če P predstavlja delovanje atrijev, potem naslednji valovi Q, R, S in T odražajo delovanje prekatov in ustrezajo različnim fazam depolarizacije in repolarizacije. Niz valov QRS se imenuje ventrikularni kompleks QRS. Običajno njegova širina ne sme biti večja od 0,1 ms. Presežek kaže na kršitev intraventrikularne prevodnosti.
zobec Q. Ustreza depolarizaciji interventrikularnega septuma. Ta zob je vedno negativen. Običajno širina tega vala ne presega 0,3 ms, njegova višina pa ne presega ¼ naslednjega vala R v istem odvodu. Edina izjema je svinec aVR, kjer se zabeleži globok val Q. V drugih vodih lahko globok in razširjen val Q (v medicinskem slengu - kuishche) kaže na resno srčno patologijo - akutni miokardni infarkt ali brazgotine po srčnem napadu. Čeprav so možni tudi drugi razlogi - odstopanja električne osi zaradi hipertrofije srčnih komor, sprememb položaja, blokade vej snopa.
zobecR .Prikaže širjenje vzbujanja po miokardu obeh prekatov. Ta val je pozitiven in njegova višina ne presega 20 mm v odvodih okončin in 25 mm v odvodih prsnega koša. Višina vala R ni enaka v različnih odvodih. Običajno je največji v svincu II. V rudnih vodih V 1 in V 2 je nizka (zaradi tega jo pogosto označujemo s črko r), nato se poveča v V 3 in V 4, v V 5 in V 6 pa se spet zniža. V odsotnosti vala R kompleks prevzame videz QS, kar lahko kaže na transmuralni ali cicatricialni miokardni infarkt.
zobec S. Prikazuje prehod impulza skozi spodnji (bazalni) del prekatov in interventrikularni septum. To je negativni zob in njegova globina je zelo različna, vendar ne sme presegati 25 mm. V nekaterih odvodih je val S morda odsoten.
T val. Zadnji del kompleksa EKG, ki prikazuje fazo hitre repolarizacije prekatov. V večini odvodov je ta val pozitiven, lahko pa je tudi negativen v V1, V2, aVF. Višina pozitivnih valov je neposredno odvisna od višine vala R v istem odvodu - višji kot je R, višji je T. Vzroki za negativni val T so različni - miokardni infarkt majhnega žarišča, dishormonalne motnje, predhodni obroki. , spremembe elektrolitske sestave krvi in še veliko več. Širina valov T običajno ne presega 0,25 ms.
Segment S-T– razdalja od konca ventrikularnega kompleksa QRS do začetka vala T, kar ustreza popolni pokritosti prekatov z vzbujanjem. Običajno se ta segment nahaja na izoliniji ali rahlo odstopa od nje - ne več kot 1-2 mm. Velika odstopanja S-T kažejo na hudo patologijo - kršitev oskrbe s krvjo (ishemija) miokarda, kar lahko povzroči srčni napad. Možni so tudi drugi, manj resni razlogi - zgodnja diastolična depolarizacija, povsem funkcionalna in reverzibilna motnja predvsem pri mladih moških, mlajših od 40 let.
Interval Q-T– razdalja od začetka vala Q do vala T. Ustreza ventrikularni sistoli. Magnituda interval je odvisen od srčnega utripa – hitreje kot srce bije, krajši je interval.
zobecU . Nestabilen pozitivni val, ki se zabeleži po valu T po 0,02-0,04 s. Izvor tega zoba ni povsem pojasnjen in nima diagnostične vrednosti.
EKG interpretacija
Srčni ritem . Glede na izvor generiranja impulzov prevodnega sistema ločimo sinusni ritem, ritem iz AV spoja in idioventrikularni ritem. Od teh treh možnosti je samo sinusni ritem normalen, fiziološki, drugi dve možnosti pa kažeta na resne motnje v prevodnem sistemu srca.
Posebnost sinusnega ritma je prisotnost atrijskih valov P - navsezadnje se sinusni vozel nahaja v desnem atriju. Z ritmom iz AV spoja bo val P prekrival kompleks QRS (medtem ko ni viden ali mu sledi. Z idioventrikularnim ritmom je vir srčnega spodbujevalnika v prekatih. V tem primeru razširjeni deformirani kompleksi QRS se zabeležijo na EKG.
Srčni utrip. Izračuna se glede na velikost vrzeli med valovi R sosednjih kompleksov. Vsak kompleks ustreza srčnemu utripu. Srčnega utripa ni težko izračunati. 60 morate deliti z intervalom R-R, izraženim v sekundah. Na primer, reža R-R je 50 mm ali 5 cm, pri hitrosti traku 50 m/s pa je enaka 1 s. 60 delite z 1, da dobite 60 srčnih utripov na minuto.
Običajno je srčni utrip v območju 60-80 utripov / min. Preseganje tega indikatorja kaže na povečanje srčnega utripa - tahikardijo in zmanjšanje - zmanjšanje srčnega utripa, bradikardijo. Pri normalnem ritmu morajo biti intervali R-R na EKG enaki ali približno enaki. Dovoljena je majhna razlika v vrednostih R-R, vendar ne več kot 0,4 ms, tj. 2 cm Ta razlika je značilna za dihalno aritmijo. To je fiziološki pojav, ki ga pogosto opazimo pri mladih. Pri respiratorni aritmiji pride do rahlega zmanjšanja srčnega utripa na višini vdiha.
Alfa kot. Ta kot prikazuje celotno električno os srca (EOS) - vektor splošne smeri električnih potencialov v vsakem vlaknu prevodnega sistema srca. V večini primerov se smeri električne in anatomske osi srca ujemata. Kot alfa se določi s pomočjo šestosnega koordinatnega sistema Bailey, kjer se kot osi uporabljajo standardni in unipolarni odvodi udov.

riž. 8. Šestosni koordinatni sistem po Baileyu.
Kot alfa se določi med osjo prvega odvoda in osjo, kjer je zabeležen največji val R. Običajno se ta kot giblje od 0 do 90 0. V tem primeru je normalni položaj EOS od 30 0 do 69 0, navpični položaj je od 70 0 do 90 0, vodoravni položaj pa od 0 do 29 0. Kot 91 ali več kaže na odstopanje EOS v desno, negativne vrednosti tega kota pa kažejo na odstopanje EOS v levo.
V večini primerov se šestosni koordinatni sistem ne uporablja za določanje EOS, ampak se to naredi približno z vrednostjo R v standardnih odvodih. V normalnem položaju EOS je višina R največja v odvodu II in najmanjša v odvodu III.
Z uporabo EKG se diagnosticirajo različne motnje ritma in prevodnosti srca, hipertrofija srčnih votlin (predvsem levega prekata) in še veliko več. EKG igra ključno vlogo pri diagnosticiranju miokardnega infarkta. S kardiogramom lahko enostavno določite trajanje in obseg srčnega infarkta. Lokalizacija se ocenjuje po odvodih, v katerih so odkrite patološke spremembe:
I - sprednja stena levega prekata;
II, aVL, V 5, V 6 - anterolateralne, stranske stene levega prekata;
V 1 -V 3 – interventrikularni septum;
V 4 – vrh srca;
III, aVF - posterodiafragmatična stena levega prekata.
EKG se uporablja tudi za diagnosticiranje srčnega zastoja in oceno učinkovitosti ukrepov oživljanja. Ko se srce ustavi, se ustavi vsa električna aktivnost in na kardiogramu je vidna trdna izolinija. Če so ukrepi oživljanja (indirektna masaža srca, dajanje zdravil) uspešni, se na EKG ponovno prikažejo valovi, ki ustrezajo delovanju preddvorov in prekatov.
In če bolnik pogleda in se nasmehne, EKG pa pokaže izolin, sta možni dve možnosti - bodisi napake v tehniki snemanja EKG bodisi okvara naprave. EKG posname medicinska sestra, dobljene podatke interpretira kardiolog ali zdravnik funkcionalne diagnostike. Čeprav je za krmarjenje po vprašanjih diagnostike EKG potreben zdravnik katere koli specialnosti.
elektrokardiografija (EKG)– ena od elektrofizioloških metod za snemanje biopotencialov srca. Električni impulzi iz srčnega tkiva se prenašajo na kožne elektrode, ki se nahajajo na rokah, nogah in prsih. Ti podatki so nato grafično prikazani na papirju ali prikazani na zaslonu.
V klasični različici se glede na lokacijo elektrode razlikujejo tako imenovani standardni, ojačani in prsni odvodi. Vsak od njih prikazuje bioelektrične impulze, vzete iz srčne mišice pod določenim kotom. Zahvaljujoč temu pristopu elektrokardiogram na koncu prikaže popoln opis delovanja vsakega dela srčnega tkiva.
Slika 1. Trak EKG z grafičnimi podatki
Kaj kaže EKG srca? S to skupno diagnostično metodo lahko določite specifično lokacijo, kjer se pojavi patološki proces. Poleg morebitnih motenj v delovanju miokarda (srčne mišice) EKG pokaže prostorsko lego srca v prsih.
Glavne naloge elektrokardiografije
- Pravočasno odkrivanje nepravilnosti v ritmu in srčnem utripu (odkrivanje aritmij in ekstrasistol).
- Določanje akutnih (miokardni infarkt) ali kroničnih (ishemija) organskih sprememb v srčni mišici.
- Odkrivanje motenj intrakardialne prevodnosti živčnih impulzov (motnje prevajanja električnega impulza po prevodnem sistemu srca (blokada)).
- Opredelitev nekaterih akutnih (PE - pljučna embolija) in kroničnih (kronični bronhitis z odpovedjo dihanja) pljučnih bolezni.
- Odkrivanje elektrolitov (ravni kalija, kalcija) in drugih sprememb v miokardu (distrofija, hipertrofija (povečanje debeline srčne mišice)).
- Posredna registracija vnetnih bolezni srca (miokarditis).
Slabosti metode
Glavna pomanjkljivost elektrokardiografije je kratkotrajno snemanje indikatorjev. Tisti. Posnetek prikazuje delo srca samo v času, ko se EKG posname v mirovanju. Ker so zgoraj opisane motnje lahko prehodne (pojavijo se in izginejo kadarkoli), se specialisti pogosto zatečejo k dnevnemu spremljanju in snemanju EKG z obremenitvijo (stresni testi).
Indikacije za EKG
Elektrokardiografijo izvajamo rutinsko ali nujno. Rutinska registracija EKG se izvaja med nosečnostjo, ko je bolnica sprejeta v bolnišnico, v procesu priprave osebe na operacije ali kompleksne medicinske postopke, za oceno srčne aktivnosti po določenem zdravljenju ali kirurških medicinskih posegih.
Za preventivne namene je predpisan EKG:
- ljudje z visokim krvnim tlakom;
- z aterosklerozo krvnih žil;
- v primeru debelosti;
- s hiperholesterolemijo (povečana raven holesterola v krvi);
- po nekaterih nalezljivih boleznih (tonzilitis itd.);
- za bolezni endokrinega in živčnega sistema;
- osebe, starejše od 40 let, in osebe, ki so izpostavljene stresu;
- za revmatološke bolezni;
- osebe s poklicnimi tveganji in nevarnostmi za oceno poklicne primernosti (piloti, jadralci, športniki, vozniki...).
V nujnih primerih, tj. "Ta trenutek" je predpisan EKG:
- za bolečino ali nelagodje za prsnico ali v prsih;
- v primeru nenadne kratke sape;
- s dolgotrajno hudo bolečino v trebuhu (zlasti v zgornjih delih);
- v primeru vztrajnega zvišanja krvnega tlaka;
- kadar se pojavi nepojasnjena šibkost;
- v primeru izgube zavesti;
- v primeru poškodbe prsnega koša (da se izključi poškodba srca);
- v času ali po motnji srčnega ritma;
- za bolečine v torakalni hrbtenici in hrbtu (zlasti na levi);
- s hudimi bolečinami v vratu in spodnji čeljusti.
Kontraindikacije za EKG
Za EKG ni absolutnih kontraindikacij. Relativne kontraindikacije za elektrokardiografijo lahko vključujejo različne kršitve celovitosti kože na mestih, kjer so pritrjene elektrode. Vendar je treba zapomniti, da je treba v primeru nujnih indikacij vedno brez izjeme vzeti EKG.
Priprava na elektrokardiografijo
Prav tako ni posebne priprave na EKG, vendar obstajajo nekatere nianse postopka, na katere mora zdravnik opozoriti bolnika.
- Vedeti je treba, ali bolnik jemlje zdravila za srce (opomba na napotnici).
- Med posegom ne morete govoriti ali se premikati, ležati morate, se sprostiti in mirno dihati.
- Poslušajte in po potrebi sledite preprostim ukazom medicinskega osebja (vdihnite in zadržite nekaj sekund).
- Pomembno je vedeti, da je poseg neboleč in varen.
Popačenje zapisa elektrokardiograma je možno, ko se bolnik premika ali v primeru nepravilne ozemljitve naprave. Nepravilno snemanje je lahko tudi posledica ohlapnega stika elektrod s kožo ali nepravilne povezave. Do motenj v snemanju pogosto pride zaradi tresenja mišic ali električnih motenj.
Izvajanje elektrokardiografije ali kako narediti EKG
 Slika 2. Uporaba elektrod med EKG Pri snemanju kardiograma pacient leži na hrbtu na vodoravni površini, roke so iztegnjene ob telesu, noge so poravnane in niso pokrčene v kolenih, prsi so gole. Ena elektroda je pritrjena na gležnje in zapestje v skladu s splošno sprejeto shemo:
Slika 2. Uporaba elektrod med EKG Pri snemanju kardiograma pacient leži na hrbtu na vodoravni površini, roke so iztegnjene ob telesu, noge so poravnane in niso pokrčene v kolenih, prsi so gole. Ena elektroda je pritrjena na gležnje in zapestje v skladu s splošno sprejeto shemo: - na desni strani - rdeča elektroda;
- na levi strani - rumena;
- na levo nogo - zelena;
- na desno nogo - črna.
Nato se na prsni koš namesti še 6 elektrod.
Ko je bolnik v celoti priključen na EKG aparat, se izvede postopek snemanja, ki na sodobnih elektrokardiografih ne traja več kot eno minuto. V nekaterih primerih zdravstveni delavec prosi bolnika, naj vdihne in ne diha 10-15 sekund, in v tem času naredi dodatne posnetke.
Na koncu postopka je na trak EKG navedena starost, polno ime. bolnika in hitrosti, s katero je bil posnet kardiogram. Nato strokovnjak dešifrira posnetek.
EKG interpretacija in interpretacija
Elektrokardiogram dešifrira kardiolog, zdravnik funkcionalne diagnostike ali bolničar (v nujnih primerih). Podatke primerjamo z referenčnim EKG. Kardiogram običajno prikazuje pet glavnih valov (P, Q, R, S, T) in subtilen U-val.
 Slika 3. Osnovne značilnosti kardiograma
Slika 3. Osnovne značilnosti kardiograma Tabela 1. Razlaga EKG pri odraslih je normalna
 Razlaga EKG pri odraslih, norma v tabeli
Razlaga EKG pri odraslih, norma v tabeli Različne spremembe zob (njihova širina) in intervali lahko kažejo na upočasnitev prevodnosti živčnega impulza skozi srce. Inverzija valov T in/ali dvig ali padec intervala ST glede na izometrično črto kaže na možno poškodbo miokardnih celic.
Pri dešifriranju EKG se poleg preučevanja oblik in intervalov vseh valov izvede celovita ocena celotnega elektrokardiograma. V tem primeru se proučujeta amplituda in smer vseh valov v standardnih in izboljšanih odvodih. Ti vključujejo I, II, III, avR, avL in avF. (glej sliko 1) Če imamo povzetek teh elementov EKG, lahko ocenimo EOS (električno os srca), ki kaže prisotnost blokad in pomaga določiti lokacijo srca v prsih.
Na primer, pri debelih posameznikih je lahko EOS odklonjen v levo in navzdol. Tako razlaga EKG vsebuje vse podatke o izvoru srčnega ritma, prevodnosti, velikosti srčnih votlin (atrijev in ventriklov), spremembah v miokardu in elektrolitskih motnjah v srčni mišici.
Glavni in najpomembnejši klinični pomen EKG je pri miokardnem infarktu in motnjah srčne prevodnosti. Z analizo elektrokardiograma lahko dobite informacije o žarišču nekroze (lokalizacija miokardnega infarkta) in njegovem trajanju. Ne smemo pozabiti, da je treba oceno EKG izvajati v povezavi z ehokardiografijo, 24-urnim (Holter) spremljanjem EKG in funkcionalnimi obremenitvenimi testi. V nekaterih primerih je lahko EKG praktično neinformativen. To opazimo pri masivnih intraventrikularnih blokadah. Na primer, LBBB (popolni blok leve veje). V tem primeru je treba uporabiti druge diagnostične metode.
Video na temo "norma EKG"
Elektrokardiografija ali krajše EKG je grafični zapis električne aktivnosti srca. Ime je dobila po treh besedah: elektro - elektrika, električni fenomen, kardio - srce, grafija - grafična registracija. Danes je elektrokardiografija ena najbolj informativnih in zanesljivih metod za preučevanje in diagnosticiranje srčnih bolezni.
Teoretične osnove elektrokardiografije
Teoretične osnove elektrokardiografije temeljijo na tako imenovanem Einthovnovem trikotniku, v središču katerega se nahaja srce (predstavlja električni dipol), oglišča trikotnika pa tvorijo prosti zgornji in spodnji ud. Med širjenjem akcijskega potenciala vzdolž membrane kardiomiocita nekateri njeni deli ostanejo depolarizirani, v drugih pa se zabeleži potencial mirovanja. Tako je en del membrane na zunanji strani pozitivno nabit, drugi pa negativno.
To omogoča, da kardiomiocit obravnavamo kot en sam dipol in geometrično seštejemo vse dipole srca (tj. celoto kardiomiocitov, ki se nahajajo v različnih fazah akcijskega potenciala), dobimo skupni dipol s smerjo (ki jo določa razmerje vzbujenih in nevzbujenih področij srčne mišice v različnih fazah srčnega cikla). Projekcija tega skupnega dipola na stranice Einthovenovega trikotnika določa videz, velikost in smer glavnih valov EKG ter njihove spremembe pri različnih patoloških stanjih.

Glavni odvodi EKG
Vse odvode v elektrokardiografiji običajno delimo na tiste, ki beležijo električno aktivnost srca v čelni ravnini (I, II, II standardni odvodi in izboljšani odvodi aVR, aVL, aVF) in tiste, ki beležijo električno aktivnost v vodoravni ravnini (torakalni vodi V1, V2, V3, V4, V5 , V6).
Obstajajo tudi dodatne specializirane sheme odvodov, kot so odvodi po nebu itd., ki se uporabljajo pri diagnozi atipičnih stanj. Če lečeči zdravnik ne določi drugače, se srčni kardiogram posname v treh standardnih odvodih, treh izboljšanih odvodih in tudi v šestih prsnih odvodih.
Hitrost registracije EKG
Odvisno od modela uporabljenega elektrokardiografa se lahko snemanje električne aktivnosti srca izvaja bodisi hkrati iz vseh 12 odvodov bodisi v skupinah po šest ali tri, kot tudi z zaporednim preklapljanjem med vsemi odvodi.

Poleg tega lahko elektrokardiogram posnamemo pri dveh različnih hitrostih papirnega traku: pri hitrosti 25 mm/s in 50 mm/s. Pogosto se za prihranek elektrokardiografskega traku uporablja hitrost registracije 25 mm/s, če pa je treba pridobiti podrobnejše informacije o električnih procesih v srcu, se kardiogram posname s hitrostjo 50 mm/s. mm/sek.
Načela oblikovanja valov EKG
Srčni spodbujevalnik prvega reda v prevodnem sistemu srca so atipični kardiomiociti sinoatrijskega vozla, ki se nahajajo na ustju sotočja zgornje in spodnje vene cave v desni atrij. To vozlišče je odgovorno za ustvarjanje pravilnega sinusnega ritma s frekvenco pulza od 60 do 89 na minuto. Električno vzbujanje, ki nastane v sinoatrijskem vozlu, najprej zajame desni atrij (v tem trenutku se na elektrokardiogramu oblikuje naraščajoči del vala P), nato pa se prek interatrijskih snopov Bachmanna, Wenkenbacha in Thorela razširi na levi atrij (v trenutku nastajanja padajočega dela vala P) .

Ko vzbujanje doseže atrijski miokard, se pojavi atrijska sistola in električni impulz je usmerjen v ventrikularni miokard vzdolž atrioventrikularnega snopa. V trenutku, ko impulz preide iz atrijev v ventrikle v atrioventrikularnem spoju, pride do njegove fiziološke zamude, kar se na elektrokardiogramu odraža s pojavom izoelektričnega segmenta PQ (spremembe EKG, tako ali drugače povezane z zakasnitvijo prevajanje impulza v atrioventrikularnem spoju, bomo imenovali atrioventrikularni blok). Ta zamuda pri prehodu impulza je izjemno potrebna za normalen pretok naslednjega dela krvi iz atrijev v ventrikle. Ko električni impulz preide skozi atrioventrikularni septum, se usmeri skozi prevodni sistem do vrha srca. Od vrha se začne vzbujanje ventrikularnega miokarda, ki tvori val Q na elektrokardiogramu. Nato vzbujanje zajame stene levega in desnega prekata ter interventrikularni septum, ki na EKG tvori val R. Nazadnje bo vzbujanje zajelo del prekatov in interatrijski septum, bližje dnu prekata. srce, ki tvori val S. Ko je celoten miokard prekatov pokrit z vzbujanjem, se na EKG oblikuje izoelektrična črta ali segment ST.

Trenutno v kardiomiocitih poteka elektromehanska povezava vzbujanja s kontrakcijo in na membrani kardiomiocitov potekajo repolarizacijski procesi, ki se odražajo v valu T na elektrokardiogramu. Na ta način se oblikuje norma EKG. Če poznamo zakone širjenja vzbujanja vzdolž prevodnega sistema srca, ni težko, tudi s površnim pogledom, ugotoviti prisotnost velikih sprememb na traku EKG.
Ocena srčnega utripa in EKG normalen
Po snemanju elektrokardiograma srca se začne dešifriranje posnetka z določitvijo srčnega utripa in izvora ritma. Če želite prešteti število srčnih utripov, pomnožite število majhnih celic med R-R zobci s trajanjem ene celice. Ne smemo pozabiti, da je pri hitrosti registracije 50 mm/s njeno trajanje 0,02 s, pri hitrosti registracije 25 mm/s pa 0,04 s.
Ocena razdalje med R-R zobci se izvaja vsaj med tremi do štirimi elektrokardiografskimi kompleksi, vsi izračuni pa se izvajajo v drugem standardnem odvodu (ker v tem odvodu pride do skupnega prikaza standardnih odvodov I in III in elektrokardiogram srca, interpretacija njegovih indikatorjev je najbolj priročna in informativna).
Tabela "EKG: normalno"

Ocena pravilnosti ritma
Pravilnost ritma se ocenjuje s stopnjo variabilnosti sprememb v zgornjem intervalu R-R. Spremenljivost sprememb ne sme presegati 10 %. Izvor ritma ugotovimo na naslednji način: če je oblika EKG pravilna, je val pozitiven in je P na samem začetku, temu valu sledi izoelektrična črta in nato se nahaja kompleks QRS, se domneva, da ritem izvira iz atrioventrikularnega spoja, tj. predstavljena je norma EKG. V primeru selitve srčnega spodbujevalnika (na primer, ko funkcijo ustvarjanja vzbujanja prevzame ena ali druga skupina atipičnih kardiomiocitov, se spremeni čas prehoda impulza skozi atrije, kar povzroči spremembe v trajanje intervala PQ).
Spremembe EKG pri nekaterih vrstah srčnih patologij
Danes lahko opravite EKG v skoraj vsaki kliniki ali majhnem zasebnem zdravstvenem centru, vendar je veliko težje najti kompetentnega strokovnjaka, ki bi lahko dešifriral kardiogram. Poznavanje anatomske strukture prevodnega sistema srca in pravil za oblikovanje glavnih valov elektrokardiograma je povsem mogoče samostojno obvladati diagnozo. Zato bo morda potrebna tabela EKG kot priročen pomožni material.

Norme za amplitudo in trajanje glavnih valov in intervalov, navedenih v njem, bodo začetniku pomagale pri preučevanju in dešifriranju EKG. S takšno tabelo ali, še bolje, s posebnim kardiografskim ravnilom lahko v nekaj minutah določite srčni utrip, pa tudi izračunate električno in anatomsko os srca. Pri dešifriranju je treba zapomniti, da se norma EKG pri odraslih nekoliko razlikuje od tiste pri otrocih in starejših. Poleg tega bo zelo koristno, če pacient na pregled vzame s seboj predhodne EKG posnetke. Tako bo veliko lažje določiti patološke spremembe.
Ne smemo pozabiti, da je trajanje vala P, segmenta PQ, kompleksa QRS, segmenta ST, kot tudi trajanje vala T, če je EKG v rokah normalen, 0,1 ± 0,02 sekunde. Če se trajanje intervalov, valov ali segmentov spremeni navzgor, bo to pomenilo blokado prevodnosti impulza.
Holter EKG spremljanje
Holterjevo spremljanje ali dnevno snemanje elektrokardiograma je ena od metod snemanja EKG, pri kateri se bolniku namesti posebna naprava, ki beleži električno aktivnost srca 24 ur na dan. Namestitev Holter monitorja in nadaljnja analiza 24-urnega posnetka nam omogoča, da prepoznamo oblike motenj v delovanju srca, ki jih v pogojih enega samega posnetka ni vedno mogoče opaziti.

Primer je določitev ekstrasistole ali prehodnih motenj ritma.
Zaključek
Če poznate razlago in izvor glavnih valov elektrokardiograma, lahko začnete nadaljnje preučevanje EKG za različne vrste srčne patologije, vključno z miokardnim infarktom različnih lokacij. S pravilno oceno in interpretacijo rezultatov EKG ne morete le prepoznati odstopanj v prevodnosti in kontraktilnosti miokarda, temveč tudi ugotoviti prisotnost ionskega neravnovesja v telesu.
Elektrokardiografija je ena najpogostejših in najbolj informativnih metod za diagnosticiranje velikega števila bolezni. EKG vključuje grafični prikaz električnih potencialov, ki se tvorijo v utripajočem srcu. Indikatorje jemljemo in prikazujemo s posebnimi napravami - elektrokardiografi, ki se nenehno izboljšujejo.
Kazalo:Praviloma se med študijo zabeleži 5 valov: P, Q, R, S, T. V nekaterih trenutkih je mogoče posneti subtilen U val.

Elektrokardiografija vam omogoča, da ugotovite naslednje kazalnike, pa tudi različice odstopanj od referenčnih vrednosti:
- Srčni utrip (pulz) in pravilnost kontrakcij miokarda (zaznati je mogoče aritmije in ekstrasistole);
- Motnje srčne mišice akutne ali kronične narave (zlasti z ishemijo ali srčnim infarktom);
- presnovne motnje glavnih spojin z elektrolitsko aktivnostjo (K, Ca, Mg);
- motnje intrakardialne prevodnosti;
- hipertrofija srca (atrijev in ventriklov).
 Opomba:Pri vzporedni uporabi s kardiofonom elektrokardiograf omogoča daljinsko določanje nekaterih akutnih bolezni srca (prisotnost območij ishemije ali srčnih infarktov).
Opomba:Pri vzporedni uporabi s kardiofonom elektrokardiograf omogoča daljinsko določanje nekaterih akutnih bolezni srca (prisotnost območij ishemije ali srčnih infarktov).
EKG je najpomembnejša presejalna tehnika za odkrivanje bolezni koronarnih arterij. Dragocene informacije daje elektrokardiografija s ti. "stresnih testov".
Izolirano ali v kombinaciji z drugimi diagnostičnimi tehnikami se EKG pogosto uporablja pri preučevanju kognitivnih (miselnih) procesov.
Pomembno:Med zdravniškim pregledom je treba opraviti elektrokardiogram, ne glede na starost in splošno stanje bolnika.
Priporočamo branje:EKG: indikacije za izvedbo
Obstajajo številne patologije kardiovaskularnega sistema in drugih organov in sistemov, za katere je predpisan elektrokardiografski pregled. Tej vključujejo:
- angina pektoris;
- miokardni infarkt;
- reaktivni artritis;
- peri- in miokarditis;
- nodozni periarteritis;
- aritmije;
- akutna odpoved ledvic;
- diabetična nefropatija;
- skleroderma.
S hipertrofijo desnega prekata se poveča amplituda vala S v odvodih V1-V3, kar je lahko pokazatelj simetrične patologije levega prekata.

S hipertrofijo levega prekata je val R izrazit v levih prekordialnih odvodih, njegova globina pa se poveča v odvodih V1-V2. Električna os je vodoravna ali zamaknjena v levo, vendar pogosto ustreza normi. Za kompleks QRS v odvodu V6 je značilna oblika qR ali R.
Opomba:To patologijo pogosto spremljajo sekundarne spremembe v srčni mišici (distrofija).
Za hipertrofijo levega atrija je značilno precejšnje povečanje vala P (do 0,11-0,14 s). V levih prsnih odvodih in odvodih I in II pridobi "dvogrbo" obliko. V redkih kliničnih primerih opazimo nekaj sploščitve vala in trajanje notranjega odstopanja P presega 0,06 s v odvodih I, II, V6. Med prognostično najbolj zanesljivimi dokazi te patologije je povečanje negativne faze vala P v odvodu V1.
Za hipertrofijo desnega atrija je značilno povečanje amplitude vala P (več kot 1,8-2,5 mm) v odvodih II, III, aVF. Ta zob pridobi značilno koničasto obliko, električna os P pa je nameščena navpično ali ima rahel premik v desno.
Za kombinirano atrijsko hipertrofijo je značilno vzporedno širjenje vala P in povečanje njegove amplitude. V nekaterih kliničnih primerih opazimo spremembe, kot je izostritev P v odvodih II, III, aVF in razcep vrha v I, V5, V6. V odvodu V1 se občasno zabeleži povečanje obeh faz vala P.

Pri srčnih napakah, ki nastanejo med intrauterinim razvojem, je pogostejše znatno povečanje amplitude vala P v odvodih V1-V3.
Pri bolnikih s hudo obliko kronične pljučne bolezni z emfizematozno poškodbo pljuč se praviloma določi EKG tipa S.
Pomembno:kombinirano hipertrofijo dveh prekatov naenkrat elektrokardiografija redko zazna, še posebej, če je hipertrofija enotna. V tem primeru se patološki znaki medsebojno kompenzirajo.
S "sindromom prezgodnjega ventrikularnega vzbujanja" na EKG se širina kompleksa QRS poveča in interval PR postane krajši. Delta val, ki vpliva na povečanje kompleksa QRS, nastane kot posledica zgodnjega povečanja aktivnosti območij srčne mišice prekatov.
Blokade nastanejo zaradi prenehanja električnega impulza v enem od območij.

Motnje prevodnosti impulzov se na EKG kažejo s spremembo oblike in povečanjem velikosti vala P ter z intraventrikularnim blokom - povečanjem QRS. Za atrioventrikularni blok je značilna izguba posameznih kompleksov, povečanje intervala P-Q in v najhujših primerih popolna odsotnost povezave med QRS in P.
Pomembno:sinoatrijski blok se na EKG pojavi kot precej svetla slika; značilna je popolna odsotnost kompleksa PQRST.
V primeru motenj srčnega ritma se podatki elektrokardiografije ocenjujejo na podlagi analize in primerjave intervalov (med in znotraj cikla) za 10-20 sekund ali celo več.

Smer in oblika vala P ter kompleks QRS imata velik diagnostični pomen pri diagnosticiranju aritmij.
Miokardna distrofija
Ta patologija je vidna le v nekaterih odvodih. Manifestira se s spremembami vala T. Praviloma opazimo njegovo izrazito inverzijo. V številnih primerih je zabeleženo znatno odstopanje od normalne linije RST. Izrazita distrofija srčne mišice se pogosto kaže z izrazitim zmanjšanjem amplitude valov QRS in P.
Če se pri bolniku razvije napad angine pektoris, elektrokardiogram pokaže opazno zmanjšanje (depresijo) RST in v nekaterih primerih inverzijo T. Te spremembe v EKG odražajo ishemične procese v intramuralni in subendokardialni plasti srčne mišice. levi prekat. Ti predeli so najbolj zahtevni za oskrbo s krvjo.
Opomba:kratkotrajno zvišanje segmenta RST je značilen znak patologije, znane kot Prinzmetalova angina.
Pri približno 50% bolnikov med napadi angine se spremembe na EKG morda sploh ne zabeležijo. 
V tem življenjsko nevarnem stanju elektrokardiogram zagotovi informacije o obsegu lezije, njeni natančni lokaciji in globini. Poleg tega vam EKG omogoča spremljanje patološkega procesa skozi čas.
Morfološko je običajno razlikovati tri cone:
- centralno (območje nekrotičnih sprememb v miokardnem tkivu);
- območje izrazite distrofije srčne mišice, ki obdaja lezijo;
- periferno območje izrazitih ishemičnih sprememb.
Vse spremembe, ki se odražajo na EKG, se dinamično spreminjajo glede na stopnjo razvoja miokardnega infarkta.

Dishormonska miokardna distrofija
Miokardna distrofija, ki jo povzroča ostra sprememba bolnikovega hormonskega ozadja, se običajno kaže s spremembo smeri (inverzije) vala T. Depresivne spremembe v kompleksu RST so veliko manj pogoste.
Pomembno: Resnost sprememb se lahko sčasoma spreminja. Patološke spremembe, zabeležene na EKG, so le v redkih primerih povezane s kliničnimi simptomi, kot je bolečina v predelu prsnega koša.
Da bi razlikovali manifestacije koronarne arterijske bolezni od miokardne distrofije v ozadju hormonskega neravnovesja, kardiologi izvajajo teste s farmakološkimi sredstvi, kot so zaviralci adrenergičnih receptorjev beta in zdravila, ki vsebujejo kalij.
Spremembe parametrov elektrokardiograma med jemanjem določenih zdravil
Spremembe EKG vzorca lahko povzročijo jemanje naslednjih zdravil:
- zdravila iz skupine diuretikov;
- zdravila, povezana s srčnimi glikozidi;
- amiodaron;
- kinidin.
Še posebej, če bolnik jemlje pripravke digitalisa (glikozide) v priporočenih odmerkih, se določi lajšanje tahikardije (hitrega srčnega utripa) in zmanjšanje intervala Q-T. Možno je tudi "glajenje" segmenta RST in skrajšanje T. Preveliko odmerjanje glikozidov se kaže s tako resnimi spremembami, kot so aritmija (ventrikularne ekstrasistole), AV blok in celo življenjsko nevarno stanje - ventrikularna fibrilacija (zahteva takojšnje ukrepe oživljanja) .
Patologija povzroča prekomerno povečanje obremenitve desnega prekata in vodi do njegovega stradanja s kisikom in hitro naraščajočih distrofičnih sprememb. V takšnih situacijah se bolniku diagnosticira "akutno pljučno srce". Ob prisotnosti pljučne embolije blokada vej Hisovega snopa ni neobičajna.
EKG kaže dvig segmenta RST vzporedno v odvodih III (včasih v aVF in V1,2). Obstaja inverzija T v odvodih III, aVF, V1-V3.

Negativna dinamika se hitro poveča (mine nekaj minut), napredovanje pa se opazi v 24 urah. S pozitivno dinamiko značilni simptomi postopoma izginejo v 1-2 tednih.
Zgodnja repolarizacija srčnih prekatov
Za to odstopanje je značilen premik kompleksa RST navzgor od ti izolinije. Drug značilen znak je prisotnost specifičnega prehodnega vala na valovih R ali S. Te spremembe v elektrokardiogramu še niso bile povezane z nobeno patologijo miokarda, zato veljajo za fiziološko normo.
Perikarditis
Akutno vnetje perikarda se kaže s pomembnim enosmernim dvigom segmenta RST v vseh odvodih. V nekaterih kliničnih primerih je lahko premik neskladen.
Miokarditis
Vnetje srčne mišice je na EKG opazno po odstopanjih od vala T. Lahko se razlikujejo od znižanja napetosti do inverzije. Če kardiolog vzporedno izvaja teste z zdravili, ki vsebujejo kalij, ali zaviralci beta, potem val T ostane negativen.
