હૃદયની તપાસ. હૃદયનો અલ્ટ્રાસાઉન્ડ: તે શું બતાવે છે? હૃદયની તપાસ માટેની પદ્ધતિઓ. મારું હૃદય દુખે છે, મારે કયા પરીક્ષણો લેવા જોઈએ? મારે મારા હૃદય માટે કયા પરીક્ષણો લેવા જોઈએ?
વિવિધ રોગોહૃદય અને રક્ત વાહિનીઓ વિશ્વના તમામ દેશોમાં મૃત્યુનું સૌથી સામાન્ય કારણ છે, કેન્સર પણ આ ઉદાસી રેન્કિંગમાં હજી તેમનાથી આગળ નથી.
વિવિધ સ્ત્રોતો પર ઘણો સમય અને ધ્યાન અને વ્યાવસાયિક દવાતેઓ કેન્સર નિવારણ પર ધ્યાન કેન્દ્રિત કરે છે; અમુક ગાંઠો સામે રસી પણ છે.
અને આધુનિક માનવતાની મુખ્ય સમસ્યા રોગ છે કાર્ડિયો-વેસ્ક્યુલર સિસ્ટમનું, ધ્યાન જરૂરી સ્તર પ્રાપ્ત નથી, અને તેમના નિવારણ ખાસ કરીને પીડાય છે.
સમયસર સારવાર શરૂ કરવા માટે, દરેક વ્યક્તિએ કાર્ડિયોવેસ્ક્યુલર સિસ્ટમના રોગોના ચિહ્નો જાણવું જોઈએ અને જો તે થાય તો તાત્કાલિક તબીબી સહાય લેવી જોઈએ.
ઘરે તપાસની મૂળભૂત પદ્ધતિઓ અને તમારી સુખાકારી પર ધ્યાન આપવું તમને સમયસર ડૉક્ટરને જોવા અને સારવાર શરૂ કરવામાં મદદ કરશે.
મુખ્ય લક્ષણો
જ્યારે હૃદય અને રુધિરવાહિનીઓ સાથે સમસ્યાઓ થાય છે ત્યારે તબીબી સહાય મેળવવામાં વિલંબ એ હકીકતને કારણે છે કે આમાંના મોટાભાગના રોગોના લક્ષણો અસ્પષ્ટ છે, તેઓ પેટ, ફેફસાના રોગો સાથે મૂંઝવણમાં છે અથવા તેમના પર બિલકુલ ધ્યાન આપવામાં આવતું નથી. .
જો કોઈ વ્યક્તિ સમજે છે કે તેને હૃદય અને રક્ત વાહિનીઓમાં સમસ્યા છે, તો તે મદદ માટે ફાર્મસી તરફ વળે છે, જ્યાં તેઓ તેને જે જોઈએ તે વેચે છે, શ્રેષ્ઠ કેસ દૃશ્યલક્ષણો અદૃશ્ય થઈ જાય છે, પરંતુ કારણ રહે છે અને રોગ આગળ વધે છે.
અમે મુખ્ય અલાર્મિંગ ચિહ્નોની સૂચિબદ્ધ કરીએ છીએ, જેના દેખાવ માટે કાર્ડિયોલોજિસ્ટ અને વધારાની પરીક્ષા પદ્ધતિઓ સાથે પરામર્શની જરૂર છે:
શ્વાસ લેવામાં તકલીફ અથવા ઓક્સિજનની અછતની લાગણી.

દોડતી વખતે અથવા અન્ય કોઈપણ શારીરિક પ્રવૃત્તિ દરમિયાન શ્વાસની તકલીફનો દેખાવ એ એક સામાન્ય શારીરિક પદ્ધતિ છે જે તમને શરીરને ઓક્સિજન પ્રદાન કરવાની મંજૂરી આપે છે જ્યારે તેની જરૂરિયાત વધે છે.
હૃદય અને રુધિરવાહિનીઓના રોગોમાં, હવાની અછત અને ઝડપી શ્વાસની લાગણી એવી પરિસ્થિતિઓમાં દેખાય છે કે જેને અગાઉ આની જરૂર ન હતી; બીજા શબ્દોમાં કહીએ તો, મધ્યમ શારીરિક પ્રવૃત્તિ સાથે શ્વાસની તકલીફ દેખાય છે. ગંભીર હૃદયની નિષ્ફળતાના કિસ્સામાં, શ્વાસની તકલીફ આરામ સમયે અને ઓછી શારીરિક પ્રવૃત્તિ સાથે દેખાય છે.
રાત્રે શ્વાસ લેવામાં તકલીફના હુમલા.
જ્યારે શરીરની સ્થિતિ આડીથી ઊભી સુધી બદલાય છે, ત્યારે આવા હુમલાઓ ઘટે છે અથવા સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે. પરિણામે, વ્યક્તિ ધીમે ધીમે ગાદલાનું કદ અને સંખ્યા વધારવાનું શરૂ કરે છે, અને છેવટે બેસીને સૂવાનું શરૂ કરે છે.
થોડા લોકો સમજે છે કે આ સમસ્યા હૃદયની નિષ્ફળતા સાથે સંકળાયેલી છે; સામાન્ય રીતે આવા દર્દીઓને શ્વાસનળીના અસ્થમા અથવા ફેફસાના રોગોના શંકાસ્પદ હુમલા સાથે એમ્બ્યુલન્સ દ્વારા લાવવામાં આવે છે. ખરેખર, આ હુમલાઓને અસ્થમાના હુમલા કહી શકાય, માત્ર કાર્ડિયાક હુમલા. આ રીતે તીવ્ર ડાબા વેન્ટ્રિક્યુલર નિષ્ફળતા પોતાને મેનીફેસ્ટ કરે છે.
એડીમાનો દેખાવ.

તેમના દેખાવ માટે ઘણા કારણો છે. હૃદયરોગ સાથે સંકળાયેલ સોજો સૌપ્રથમ સાંજે પગ પર દેખાય છે અને ધીમે ધીમે નીચેથી ઉપર સુધી વધે છે.
જ્યારે સ્ત્રીઓમાં પેટની અગ્રવર્તી દિવાલ પર અને પુરુષોમાં અંડકોશ વિસ્તારમાં સોજો દેખાય છે ત્યારે દર્દીઓ ઘણીવાર મદદ માટે ડોકટરો તરફ વળે છે. તે સ્પષ્ટ છે કે આવા જથ્થામાં એડીમાનો દેખાવ હૃદયની નિષ્ફળતાના ગંભીર સ્વરૂપ સાથે સંકળાયેલ છે અને આવા દર્દીઓને ખૂબ જ મુશ્કેલી સાથે સારવાર આપવામાં આવે છે.
છાતીના વિસ્તારમાં દુખાવો.
શાસ્ત્રીય સાહિત્યમાં "એન્જાઇના પેક્ટોરિસ" ના હુમલા તરીકે વર્ણવેલ વાસ્તવિક હૃદયમાં દુખાવો, તેને ખેંચાણમાં દુખાવો કહી શકાય; આ સંવેદનાઓ સ્ટર્નમની પાછળ સ્ક્વિઝિંગ, ભારેપણુંની વધુ યાદ અપાવે છે.
દરમિયાન જ થાય છે શારીરિક પ્રવૃત્તિ, 5 મિનિટ પછી આરામથી અદૃશ્ય થઈ જાય છે અથવા જીભની નીચે નાઈટ્રોગ્લિસરિન લીધા પછી તરત જ અદૃશ્ય થઈ જાય છે. કંઠમાળ પેક્ટોરિસ સમય જતાં પ્રગતિ કરે છે, ઓછી શારીરિક પ્રવૃત્તિ સાથે પીડા દેખાય છે, અને અંતે આરામ પર દેખાઈ શકે છે. આ રોગ ત્યારે દેખાય છે જ્યારે હૃદયની વાહિનીઓ સામનો કરવામાં નિષ્ફળ જાય છે, અને હૃદયમાં ઓક્સિજનની અછત થાય છે.
હૃદયના વિસ્તારમાં દુખાવો.
 વનસ્પતિ-વેસ્ક્યુલર ડાયસ્ટોનિયા સાથે તેઓ અલગ હોઈ શકે છે. ઘણીવાર લોકોને ખૂબ જ પરેશાન કરે છે છરા મારવાની પીડાહૃદયના ક્ષેત્રમાં, જે પરિણામે ઓસ્ટિઓકોન્ડ્રોસિસ અથવા કરોડરજ્જુના અન્ય રોગો તરીકે બહાર આવે છે. તમારે વધેલી પીડા તરફ ધ્યાન આપવાની જરૂર છે છાતીજ્યારે શરીરને વળવું અને વાળવું. હૃદયનો દુખાવો શરીરની હિલચાલ સાથે સંકળાયેલ નથી.
વનસ્પતિ-વેસ્ક્યુલર ડાયસ્ટોનિયા સાથે તેઓ અલગ હોઈ શકે છે. ઘણીવાર લોકોને ખૂબ જ પરેશાન કરે છે છરા મારવાની પીડાહૃદયના ક્ષેત્રમાં, જે પરિણામે ઓસ્ટિઓકોન્ડ્રોસિસ અથવા કરોડરજ્જુના અન્ય રોગો તરીકે બહાર આવે છે. તમારે વધેલી પીડા તરફ ધ્યાન આપવાની જરૂર છે છાતીજ્યારે શરીરને વળવું અને વાળવું. હૃદયનો દુખાવો શરીરની હિલચાલ સાથે સંકળાયેલ નથી.
માથાનો દુખાવો, ઉબકા, આંખોની સામે ચમકતા ફોલ્લીઓ, ટિનીટસ.
આ તમામ ફરિયાદો ધમનીના હાયપરટેન્શનની લાક્ષણિકતા છે. પ્રમોશન લોહિનુ દબાણ 50 વર્ષની ઉંમર પછી લોકોમાં ઘણી વાર દેખાય છે અને ઘણીવાર કોઈનું ધ્યાન જતું નથી, જે ગૂંચવણોના અભિવ્યક્તિ દરમિયાન મળી આવે છે.
તેથી, બધા લોકો, ખાસ કરીને જેઓ વારસાગત વલણ ધરાવતા હોય, તેઓએ 40 વર્ષની ઉંમરથી તેમના બ્લડ પ્રેશરના સ્તરને નિયંત્રિત કરવાની જરૂર છે.
લયમાં ખલેલ.
અનિયમિત ધબકારાની લાગણી એ કાર્ડિયોલોજિસ્ટની સલાહ લેવાનું કારણ છે. અનુસાર આધુનિક ભલામણોઆવી પરિસ્થિતિઓની સારવાર, દવા ઉપચારહૃદયની કામગીરીમાં વિક્ષેપ અનુભવતા તમામ દર્દીઓમાં વપરાય છે.
મહત્વપૂર્ણ! અનિયમિત હ્રદયના ધબકારા ઉપરાંત, જો તમારા આરામના ધબકારા પ્રતિ મિનિટ 90 ધબકારાથી ઉપર અથવા 60 ધબકારા પ્રતિ મિનિટથી ઓછા હોય તો તમારે ડૉક્ટરને મળવું જોઈએ.
ઘરે તમારા હૃદયની કામગીરી કેવી રીતે તપાસવી?
40 વર્ષથી વધુ ઉંમરના તમામ લોકો, ઉપરોક્ત લક્ષણોની હાજરીને ધ્યાનમાં લીધા વિના, બ્લડ પ્રેશરનું સ્તર, પલ્સ રેટ અને નિયમિતતાનું નિરીક્ષણ કરવાની જરૂર છે.
 કોઈપણ સસ્તું ઉપકરણ બ્લડ પ્રેશર માપવા માટે યોગ્ય છે.બેસીને, આરામ કરતી વખતે, બંને હાથ પર અને માત્ર ખભા પર બ્લડ પ્રેશર માપવું આવશ્યક છે. જો તમે 110/70 – 140/90 કરતા ઘણી વખત વધારે અથવા ઓછું દબાણ નોંધ્યું હોય, તો તમારે કાર્ડિયોલોજિસ્ટનો સંપર્ક કરવાની જરૂર છે.
કોઈપણ સસ્તું ઉપકરણ બ્લડ પ્રેશર માપવા માટે યોગ્ય છે.બેસીને, આરામ કરતી વખતે, બંને હાથ પર અને માત્ર ખભા પર બ્લડ પ્રેશર માપવું આવશ્યક છે. જો તમે 110/70 – 140/90 કરતા ઘણી વખત વધારે અથવા ઓછું દબાણ નોંધ્યું હોય, તો તમારે કાર્ડિયોલોજિસ્ટનો સંપર્ક કરવાની જરૂર છે.
ઘરે તમારા પલ્સ માપવા મુશ્કેલ નથી; તમારે નીચેના નિયમોનું પાલન કરવું આવશ્યક છે: 60 સેકંડ માટે આરામ પર માપો. આ અનિયમિત ધબકારા શોધવામાં પણ મદદ કરશે, જો કોઈ હોય તો. કેટલાક કિસ્સાઓમાં, લયમાં ખલેલ પલ્સ દ્વારા નક્કી કરી શકાતી નથી. કેટલાક બ્લડ પ્રેશર માપવાના ઉપકરણો પણ પલ્સ ગણતરી વિકલ્પથી સજ્જ છે.
કયા પરીક્ષણો સમસ્યાઓ શોધવામાં મદદ કરશે?
જો તમને તમારામાં ઉપરોક્ત ફરિયાદો જોવા મળે છે, અથવા બ્લડ પ્રેશર અથવા પલ્સમાં ફેરફાર નોંધવામાં આવે છે, તો તમારે ચોક્કસ નિદાન કરવા માટે કાર્ડિયોલોજિસ્ટનો સંપર્ક કરવાની જરૂર છે. ડૉક્ટર વધારાના પરીક્ષણો લખશે જે ચોક્કસ નિદાન કરવામાં મદદ કરશે.
 ફરજિયાત પરીક્ષણ કે જેની દરેકને જરૂર છે તે ઇલેક્ટ્રોકાર્ડિયોગ્રામ છે.તેનો ઉપયોગ લય સાથે સમસ્યાઓ, હૃદયમાં આવેગના વહનમાં ખલેલ અને હૃદયના સ્નાયુમાં અપૂરતા રક્ત પુરવઠાને નિર્ધારિત કરવા માટે થઈ શકે છે. જો લાંબા સમયથી ચાલતી સમસ્યાઓ છે જેના કારણે હૃદયના સ્નાયુના કદમાં ફેરફાર થયો છે, તો આ અભ્યાસ દરમિયાન પણ શોધી શકાય છે.
ફરજિયાત પરીક્ષણ કે જેની દરેકને જરૂર છે તે ઇલેક્ટ્રોકાર્ડિયોગ્રામ છે.તેનો ઉપયોગ લય સાથે સમસ્યાઓ, હૃદયમાં આવેગના વહનમાં ખલેલ અને હૃદયના સ્નાયુમાં અપૂરતા રક્ત પુરવઠાને નિર્ધારિત કરવા માટે થઈ શકે છે. જો લાંબા સમયથી ચાલતી સમસ્યાઓ છે જેના કારણે હૃદયના સ્નાયુના કદમાં ફેરફાર થયો છે, તો આ અભ્યાસ દરમિયાન પણ શોધી શકાય છે.
સૌથી વધુ માહિતીપ્રદ પદ્ધતિહૃદયનું અલ્ટ્રાસાઉન્ડ છે; અભ્યાસ દરમિયાન, મોટા જહાજો અને તેમાંના ફેરફારો પણ સ્પષ્ટપણે દેખાય છે. આ અભ્યાસનો ઉપયોગ કરીને, તમે લગભગ તમામ હૃદય રોગને ઓળખી શકો છો: ચોક્કસ પરિમાણોતમામ વિભાગો અને પોલાણ, અમુક વિસ્તારોમાં રક્ત પુરવઠામાં વિક્ષેપ, હૃદયના વાલ્વ અને મોટા જહાજોની સ્થિતિ.
 જો હૃદયના પોલાણમાં લોહીના ગંઠાવાનું હોય, તો તે અભ્યાસ દરમિયાન પણ દેખાશે.
જો હૃદયના પોલાણમાં લોહીના ગંઠાવાનું હોય, તો તે અભ્યાસ દરમિયાન પણ દેખાશે.
કોરોનરી હૃદય રોગ જેવા નિદાનને સ્પષ્ટ કરવા અને કંઠમાળના કાર્યાત્મક વર્ગને નિર્ધારિત કરવા માટે, સાયકલ એર્ગોમેટ્રીનો ઉપયોગ થાય છે. કસરત બાઇક પર શારીરિક પ્રવૃત્તિ દરમિયાન, ઇલેક્ટ્રોકાર્ડિયોગ્રામ રેકોર્ડ કરવામાં આવે છે; જો વિષયને કંઠમાળ હોય, તો પીડા દરમિયાન હૃદયમાં ફેરફારો નોંધવામાં આવશે.
હોલ્ટર મોનિટરિંગ જેવો અભ્યાસ એ 24-કલાકના સમયગાળામાં ECG રેકોર્ડિંગ છે.
દૈનિક ECG ને ડિસિફર કરતી વખતે, શારીરિક પ્રવૃત્તિ દરમિયાન ફેરફારોને નિર્ધારિત કરવું અને વિષયની સંવેદનાઓ સાથે તેની તુલના કરવી શક્ય છે; આરોગ્યની સ્થિતિમાં તમામ ફેરફારો સંવેદનાઓની ઘટનાનો ચોક્કસ સમય દર્શાવતી ડાયરીમાં રેકોર્ડ કરવામાં આવે છે.
આ અભ્યાસ લયના વિક્ષેપને નક્કી કરવા માટે ખાસ મૂલ્યવાન છે, ખાસ કરીને જેમ કે એક્સ્ટ્રાસિસ્ટોલ અથવા ધમની ફાઇબરિલેશનના પેરોક્સિસ્મલ સ્વરૂપો.



રક્તવાહિની તંત્રના રોગો માટે રક્ત પરીક્ષણોમાં કોઈ વિશિષ્ટ લાક્ષણિક ફેરફારો નથી. કોલેસ્ટ્રોલ માટે રક્ત પરીક્ષણમાં અને કોગ્યુલેશન સિસ્ટમમાં ફેરફારો થઈ શકે છે. એવા માર્કર્સ છે જેનો ઉપયોગ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના તીવ્ર તબક્કાને નક્કી કરવા માટે થઈ શકે છે.
જો કે, આ બધા ફેરફારોની હાજરી, વિશ્લેષણ અને પરીક્ષાના ડેટા બંનેમાં, તેનો અર્થ એ નથી કે રોગ છે. આ તમામ અભ્યાસોનો ઉપયોગ ફક્ત વધારાના ડેટા તરીકે જ થઈ શકે છે અને કાર્ડિયોલોજિસ્ટ દ્વારા ફરિયાદો અને તબીબી ઇતિહાસ સાથે મળીને મૂલ્યાંકન કરી શકાય છે.
કોષ્ટક મોસ્કો અને સેન્ટ પીટર્સબર્ગમાં કેટલાક ક્લિનિક્સ બતાવે છે જ્યાં તમે હૃદય અને રુધિરવાહિનીઓ તપાસી શકો છો, અને હૃદયના ઇલેક્ટ્રોકાર્ડિયોગ્રાફિક અભ્યાસ માટે કિંમત સૂચવવામાં આવી છે.
| ક્લિનિકનું નામ | શહેર | સરનામું | મોસ્કો 8 (499) માં ફોન | ભાવ, ઘસવું. |
|---|---|---|---|---|
| ક્લિનિક ખોલો | મોસ્કો | st પાર્ટિઝાન્સકાયા ઘર 41 | 969-24-06 | 1200 |
| એસ્ટેરી-મધ | મોસ્કો | શોકલ્સ્કી પેસેજ, ઘર 39, સ્ટોલ્યાર્ની લેન, 3/3, સેન્ટ. વેલોઝાવોડસ્કાયા, 13, મકાન 2 | 519-31-50 | 1050 |
| દવા + | મોસ્કો | વોલ્ગોગ્રેડસ્કી pr, 4A | 519-39-71 | 600 |
| નુવેલ ક્લિનિક | મોસ્કો | બીજું વ્લાદિમીરસ્કાયા, ઘર 15, bldg. 4 | 519-39-98 | 1350 |
| મદિકન | મોસ્કો | પ્સકોવસ્કાયા, મકાન 5, મકાન 1 | 519-39-82 | 1000 |
| પ્રોમેડિસિન | મોસ્કો | ક્રાસ્નોપ્રુદનાયા, 13 | 519-39-54 | 1000 |
| અમેરિકન મેડિકલ ક્લિનિક | સેન્ટ પીટર્સબર્ગ | મોઇકા બંધ, 78 | 740-20-90 | 1100 |
| મેડીસ | સેન્ટ પીટર્સબર્ગ | પાંચમી સોવેત્સ્કાયા, 23 | 337-24-82 | 650 |
| એમેડક્લિનિક | સેન્ટ પીટર્સબર્ગ | કોવેન્સકી લેન, 5-બી | 336-63-75 | 850 |
| નિવારક ક્લિનિક | સેન્ટ પીટર્સબર્ગ | એન્જેલ્સા, 50 | 293-22-76 | 800 |
| માર્ગદર્શિકા ક્લિનિક | સેન્ટ પીટર્સબર્ગ | નૌકી એવન્યુ 17, bldg. 6 | 944-31-49 | 500 |
| યુએમસી | સેન્ટ પીટર્સબર્ગ | દિબુનોવસ્કાયા, 50 | 640-28-68 | 550 |
ઉપરોક્ત તમામ બાબતોને ધ્યાનમાં રાખીને, જો તમે હૃદય અને રક્ત વાહિનીઓની તપાસ કરવાનું નક્કી કરો છો, તો હાજરી નક્કી કરો ગંભીર બીમારીઓતમારી જાતને, પછી તમે શોધી શકશો વિવિધ લક્ષણો, બંને સીધી રીતે કાર્ડિયોવેસ્ક્યુલર સિસ્ટમના રોગો સાથે સંબંધિત છે અને હૃદય રોગની યાદ અપાવે છે.માત્ર ડૉક્ટર જ સચોટ નિદાન કરી શકે છે, ઘણી ઓછી જરૂરી સારવાર સૂચવે છે.
હૃદયની તકલીફના ચિહ્નોને અવગણવાથી ક્રોનિક રોગો, હાર્ટ એટેક અથવા સ્ટ્રોકની વૃદ્ધિ થાય છે.
પરંતુ આ સાથે, આધુનિક કાર્ડિયોલોજી હૃદય અને રક્ત વાહિનીઓના અભ્યાસ માટે વિવિધ પદ્ધતિઓ પ્રદાન કરે છે. ડાયગ્નોસ્ટિક્સ ખૂબ જ વૈવિધ્યસભર છે, જે રોગોના કોઈપણ કોર્સ અને વ્યક્તિની વ્યક્તિગત ઘોંઘાટ માટે પરીક્ષાની મંજૂરી આપે છે.
આ લેખ કાર્ડિયોવેસ્ક્યુલર સિસ્ટમનો અભ્યાસ કરવાની સૌથી લોકપ્રિય પદ્ધતિઓ, તેમની લાક્ષણિકતાઓ, કોને અને ક્યારે સૂચવવામાં આવે છે, તેમજ તે કેવી રીતે હાથ ધરવામાં આવે છે તેનું વર્ણન કરે છે. વધુમાં, અન્નનળી દ્વારા અંગની તપાસ કરવાના મુદ્દાને આવરી લેવામાં આવશે. જેમ તમે વાંચો છો તેમ, વાચકને વધારાના પ્રશ્નો હોઈ શકે છે.
સક્ષમ પોર્ટલ નિષ્ણાતો પર વિના મૂલ્યેઑનલાઇન અમે તમને રુચિ ધરાવતા વિષય પર વિગતવાર જવાબ આપવા માટે તૈયાર છીએ.
અમારી સાથે તમને જટિલ પરિભાષા મળશે નહીં – અમે જટિલ વસ્તુઓ વિશે સુલભ રીતે વાત કરીએ છીએ!
હૃદય અને રક્ત વાહિનીઓની તપાસ
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમમાં વિકૃતિઓ ઘટનાઓની દ્રષ્ટિએ પ્રથમ સ્થાન ધરાવે છે. આ એ હકીકતને કારણે છે કે સારવાર ધીમે ધીમે આગળ વધે છે અને કેટલીકવાર જીવનભર ટકી શકે છે. તેથી જ કાર્ડિયોલોજી નિષ્ણાતો ભારપૂર્વક ભલામણ કરે છે કે તંદુરસ્ત વ્યક્તિ વર્ષમાં ઓછામાં ઓછા એક વખત હૃદયની તપાસ કરાવે. જે દર્દીઓને આ રોગ હોવાનું નિદાન થયું છે તેઓને ઉપસ્થિત ચિકિત્સક દ્વારા તૈયાર કરવામાં આવેલી યોજના અનુસાર તપાસ કરવાની જરૂર છે.
વહેલી તકે શોધાયેલ રોગનો અર્થ ઝડપી ઉપચારની ઉચ્ચ સંભાવના છે. સમયસર નિદાનપહેલેથી જ ઘણા લોકોના જીવન બચાવ્યા છે.
અમારા ઘણા વાચકો હ્રદયના રોગોની સારવાર માટે એલેના માલિશેવા દ્વારા શોધાયેલ કુદરતી ઘટકો પર આધારિત જાણીતી પદ્ધતિનો સક્રિયપણે ઉપયોગ કરે છે. અમે ભલામણ કરીએ છીએ કે તમે તેને તપાસો.
નીચે આપેલ કોષ્ટક એવા લોકોના જૂથો બતાવે છે જેમને મોટેભાગે હૃદય પરીક્ષણ સૂચવવામાં આવે છે.
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમનો અભ્યાસ બે વર્ગોમાં વહેંચાયેલો છે - ઉદ્દેશ્ય અને સાધનાત્મક. ચાલો બંને શ્રેણીઓ પર નજીકથી નજર કરીએ.
દર્દીની પ્રારંભિક પરીક્ષા દરમિયાન ઉદ્દેશ્ય નિદાન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે. વ્યક્તિ દ્વારા આપવામાં આવેલ ઇતિહાસ ડૉક્ટરને પ્રારંભિક નિદાન કરવા અને સમસ્યા નક્કી કરવા માટે પરવાનગી આપે છે. આ પદ્ધતિઓમાં શામેલ છે:
- પેલ્પેશન. તે નીચે મુજબ થાય છે: ડૉક્ટર દર્દીની છાતી પર હાથ મૂકે છે જેથી હાથ પાંસળીને સ્પર્શે, અને હૃદયનો વિસ્તાર તેની આંગળીઓથી અનુભવાય. આ અભિગમ તમને હૃદયમાં આંચકાની તાકાત, ઊંચાઈ અને સ્થાનિકીકરણને સાંભળવા દે છે. આ રીતે, સંખ્યાબંધ રોગો ઓળખવામાં આવે છે. ઉદાહરણ તરીકે, વાલ્વ્યુલર અને એઓર્ટિક સ્ટેનોસિસ, ટાકીકાર્ડિયા, કાર્ડિયાક ડિસફંક્શન અને અન્ય.
- પર્ક્યુસન. અંગનું અંદાજિત કદ અને સ્થિતિ, તેમજ વેસ્ક્યુલર "બુશ" નક્કી કરે છે.
- અંગનું શ્રવણ. આ સ્ટેથોસ્કોપનો ઉપયોગ કરીને કરવામાં આવે છે. તમને હૃદયના સ્વર, ગણગણાટ અને સંભવિત અસાધારણતાના ગુણધર્મોને નિર્ધારિત કરવાની મંજૂરી આપે છે. હૃદયની તપાસ સંપૂર્ણ મૌનમાં કરવામાં આવે છે.
- ધમનીઓમાં દબાણનું માપન. કોઈપણ પ્રકારના ટોનોમીટરનો ઉપયોગ થાય છે. આ રીતે, તમે હાયપરટેન્શન અને હાયપોટેન્શનના વિકાસને શોધી શકો છો.
આ પદ્ધતિઓનો ઉપયોગ ડૉક્ટર દ્વારા દર્દીની સામ-સામે તપાસ દરમિયાન કરવામાં આવે છે. જો ત્યાં વિચલનો હોય, તો કાર્ડિયોવેસ્ક્યુલર સિસ્ટમની વધુ તપાસ કરવી જરૂરી છે.
હૃદય કાર્યના ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સ અભ્યાસ
નીચેનું કોષ્ટક હૃદય અને રક્ત વાહિનીઓના સામાન્ય પરિમાણો વિશે માહિતી પ્રદાન કરે છે.
ઉદ્દેશ્ય પદ્ધતિઓ ઉપરાંત, ત્યાં ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સ પણ છે જે ઉચ્ચ સચોટતા સાથે રોગને ઓળખે છે. અલબત્ત, સૌથી સામાન્ય હૃદયનો ઇલેક્ટ્રોફિઝીયોલોજીકલ અભ્યાસ છે (ECG), પરંતુ અંગ અને વેસ્ક્યુલર સિસ્ટમની તપાસ કરવાની અન્ય રીતો છે:
- ECG એ વિદ્યુત આવેગને રેકોર્ડ કરવાની એક પદ્ધતિ છે જે શરીરની સપાટી દ્વારા ઉત્સર્જિત થાય છે. આ આવેગ અંગની ચક્રીય પ્રવૃત્તિ સમાન છે. પરીક્ષા તમને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, ઇસ્કેમિયા, એરિથમિયા અને વહન નિષ્ક્રિયતાને ઓળખવા દે છે. આજે, આ પદ્ધતિ માટે એક નવીન અભિગમ છે - પરીક્ષા પીસી અથવા મોબાઇલ ઉપકરણનો ઉપયોગ કરીને દૂરસ્થ રીતે હાથ ધરવામાં આવે છે, અને દર્દીની દૈનિક પ્રવૃત્તિઓ દરમિયાન માહિતી એકત્રિત કરવામાં આવે છે.
નીચેની આકૃતિ બતાવે છે કે પ્રક્રિયા કેવી રીતે હાથ ધરવામાં આવે છે.
ટાકીકાર્ડિયા, એરિથમિયા, હૃદયની નિષ્ફળતા, સ્ટેનાકોર્ડિયા અને શરીરના સામાન્ય સુધારણાની સારવારમાં એલેના માલિશેવાની પદ્ધતિઓનો કાળજીપૂર્વક અભ્યાસ કર્યા પછી, અમે તે તમારા ધ્યાન પર આપવાનું નક્કી કર્યું છે.
- અલ્ટ્રાસાઉન્ડ ડાયગ્નોસ્ટિક્સ. અંગના ભાગોમાં પેથોલોજીકલ પ્રક્રિયાઓને ઓળખે છે. અલ્ટ્રાસાઉન્ડનું કાર્ય સિસ્ટમનો અભ્યાસ કરવાનું છે. સાધનસામગ્રીનું નવીનતમ અપડેટ તમને રક્ત વાહિનીઓની પ્રવૃત્તિ, લોહીના ગંઠાવાનું અને તકતીઓની હાજરી શોધવાની મંજૂરી આપે છે.
- ઇકોસીજી. વાલ્વ ઉપકરણની પ્રવૃત્તિ, હૃદયની દિવાલોના પરિમાણોનું નિરીક્ષણ કરે છે અને રક્ત પ્રવાહનું મૂલ્યાંકન પણ કરે છે. EchoCG એ લોહીના ગંઠાવાનું, ખામીઓ, ઓન્કોલોજી, વેન્ટ્રિક્યુલર અને એઓર્ટિક એન્યુરિઝમનું નિદાન કરવાની અદ્યતન પદ્ધતિ છે. આ પરીક્ષા એવા દર્દીઓ માટે ભલામણ કરવામાં આવે છે જેમને હાર્ટ એટેક આવ્યો હોય.
- મ્યોકાર્ડિયલ સિંટીગ્રાફી. ખાસ ઉપયોગ કરીને હાથ ધરવામાં ફાર્માસ્યુટિકલ દવા. એકવાર લોહીમાં, તે રક્ત પ્રવાહને ઠીક કરે છે, જેનાથી તે વેસ્ક્યુલર સિસ્ટમની સ્થિતિનું મૂલ્યાંકન કરવાનું શક્ય બનાવે છે.
- એમઆરઆઈ. ટોમોગ્રાફી ગણગણાટ, ઇસ્કેમિયાનું સ્થાનિકીકરણ અને વેસ્ક્યુલર ડિસફંક્શન દર્શાવે છે.
હૃદયની કામગીરીનો અભ્યાસ કરવાની પદ્ધતિઓ સ્વતંત્ર પ્રક્રિયાઓ તરીકે અથવા સંયોજનમાં હાથ ધરવામાં આવી શકે છે. નિવારક પદ્ધતિઓસંશોધન પર આધારિત ઉચ્ચ પરિણામોની બાંયધરી છે. અલબત્ત, આ ઇન્સ્ટ્રુમેન્ટલ પદ્ધતિઓની સંપૂર્ણ શ્રેણી નથી. હોલ્ટર ડાયગ્નોસ્ટિક્સ અને અન્નનળી દ્વારા પણ છે; તેની ચર્ચા નીચેના વિભાગોમાં કરવામાં આવશે.
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમના કાર્યાત્મક પરીક્ષણો તરીકે આવા ડાયગ્નોસ્ટિક્સની નોંધ લેવી જોઈએ. આ નમૂનાઓનો ઉપયોગ શારીરિક શિક્ષણ સંશોધન માટે થાય છે. સૂચકાંકોમાંથી મેળવેલ પરિણામો વિષયોની શારીરિક તંદુરસ્તી ઉપરાંત છે.
તમે મફત ફાઇલ "કાર્ડિયોવેસ્ક્યુલર સિસ્ટમના કાર્યાત્મક પરીક્ષણો" ડાઉનલોડ કરીને નિદાન કેવી રીતે હાથ ધરવામાં આવે છે તે શોધી શકો છો, જે પરીક્ષા તકનીક અને ધોરણો રજૂ કરે છે.
હોલ્ટર અભ્યાસ
હોલ્ટર ટેકનિકનું નામ અમેરિકન વૈજ્ઞાનિક નોર્મન હોલ્ટરના નામ પરથી રાખવામાં આવ્યું છે. નિદાનમાં 24-કલાકના સમયગાળા દરમિયાન હૃદયના કાર્યનું નિરીક્ષણ કરવું શામેલ છે. હૃદય અને રક્ત વાહિનીઓના કાર્ય પરના ડેટાનું વિશ્લેષણ કરતી વખતે પરીક્ષા અનિવાર્ય છે.
હોલ્ટર કાર્ડિયાક મોનિટરિંગ મોબાઇલ ઉપકરણનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે જે દર્દી દિવસ દરમિયાન બેલ્ટ પર અથવા ખભા પર પહેરે છે.
ઉપકરણનું વજન 0.45 કિગ્રા છે, તેથી વ્યક્તિ તેને પહેરવાથી કોઈ અગવડતા અનુભવતી નથી. આ ઉપકરણમાંથી ત્યાં વાયર છે જે ઇલેક્ટ્રોડ્સમાં સમાપ્ત થાય છે. બાદમાં શરીર સાથે જોડાયેલ છે અને ઉપકરણમાં ડિસ્ક પર માહિતી પ્રસારિત કરે છે.
ત્યાં બે હોલ્ટર ડાયગ્નોસ્ટિક્સ છે - ફ્રેગમેન્ટરી અને ફુલ-સ્કેલ.
- સંપૂર્ણ ધોરણની પરીક્ષામાં ત્રણ દિવસ જેટલો સમય લાગી શકે છે અને આજે તેનો ઉપયોગ ઘણી વાર થાય છે. હકીકત એ છે કે ડેટા રેકોર્ડિંગ સમગ્ર દિવસ દરમિયાન થાય છે, સર્વેક્ષણ પરિણામ અત્યંત માહિતીપ્રદ છે. આમ, ડૉક્ટર અંગની પ્રવૃત્તિનું વિશ્લેષણ કરી શકે છે અને નિષ્ફળતાના કારણને ઓળખી શકે છે. ક્લાસિક ECG 50 થી વધુ હૃદયના ધબકારા રેકોર્ડ કરવામાં સક્ષમ છે, અને હોલ્ટર પદ્ધતિ ધબકારા રેકોર્ડ કરવામાં સક્ષમ છે.
- જો દર્દીને હૃદયની નિષ્ફળતા હોય જે દુર્લભ કિસ્સાઓમાં થાય છે તો ફ્રેગમેન્ટેડ હોલ્ટર પરીક્ષાનો ઉપયોગ કરવામાં આવે છે. મોનીટરીંગ સમય શ્રેણી લાંબી હોઈ શકે છે, કારણ કે સામયિક નિષ્ફળતાઓનું કારણ સમજવું જરૂરી છે. ડેટા સતત અથવા માત્ર અગવડતા અને પીડાની ક્ષણો દરમિયાન રેકોર્ડ કરી શકાય છે.
હૃદયની લયમાં વિક્ષેપના કિસ્સામાં હોલ્ટર ડાયગ્નોસ્ટિક્સ ખાસ મૂલ્યવાન છે. છેવટે, પરંપરાગત ECG નો ઉપયોગ કરીને લક્ષણો ઓળખવા ખૂબ મુશ્કેલ છે. અને હોલ્ટર પદ્ધતિ તમને એરિથમિયાની શરૂઆતને ટ્રૅક કરવાની મંજૂરી આપે છે અને તે મુજબ, કારણને સમજે છે. આ દેખરેખ ચેતનાના અણધાર્યા નુકશાન, વારંવાર ચક્કર અને અજાણ્યા છાતીમાં દુખાવો માટે ઉપયોગી છે. આ ચિહ્નો અંગના રોગો સૂચવે છે, અને આવા નિદાન શંકાઓની પુષ્ટિ અથવા ખંડન કરી શકે છે.
હોલ્ટર મોનિટરિંગ મોટે ભાગે નીચેની કેટેગરીના લોકો માટે સૂચવવામાં આવે છે:
- હૃદયરોગનો હુમલો થયો છે;
- જ્યારે કંઠમાળ અથવા શંકાસ્પદ નિદાન થાય છે;
- જો મ્યોકાર્ડિયમ મોટું થાય છે;
- લાંબા સમય સુધી QT સાથે (લેખકની નોંધ - મૃત્યુની ઉચ્ચ સંભાવના સાથે વેન્ટ્રિકલ્સમાં વિક્ષેપ).
વૈજ્ઞાનિકના વિકાસને કારણે, પ્રારંભિક તબક્કે ઇસ્કેમિયા જેવા રોગનું નિદાન કોઈપણ દર્દી માટે સુલભ બની ગયું છે. જો કોઈ વ્યક્તિ અગવડતા અનુભવે છે, તો તેણે સંપર્ક કરવો જોઈએ તબીબી સંસ્થા. અને પછી રોગમાંથી સાજા થવાની અને આવનારા ઘણા વર્ષો સુધી જીવનનો આનંદ માણવાની ઉચ્ચ સંભાવના છે.
ટ્રાન્સસોફેજલ હૃદય નિદાન
ટ્રાંસેસોફેજલ પરીક્ષાનો ઉપયોગ મુખ્યત્વે ઇસ્કેમિયા માટે દર્દીઓનું મૂલ્યાંકન કરવા માટે થાય છે. મુખ્ય પાસું એ કોરોનરી અનામતની સ્થિતિનું મૂલ્યાંકન છે. ડાયગ્નોસ્ટિક્સનો એક વિશિષ્ટ ફાયદો બિન-આક્રમકતા છે. ઉદાહરણ તરીકે, કાર્ડિયાક પ્રવૃત્તિનો ઇલેક્ટ્રોફિઝીયોલોજીકલ અભ્યાસ સાઇનસ નોડશરીરની સપાટી સાથે સ્પર્શેન્દ્રિય સંપર્કનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે.
અમુક હદ સુધી, ટ્રાન્સસોફેજલ પરીક્ષા સૌથી સલામત છે, કારણ કે કોઈ શારીરિક પ્રવૃત્તિ જરૂરી નથી, જે શારીરિક પ્રવૃત્તિ સાથેના પરીક્ષણો દરમિયાન કહી શકાતી નથી.
મોટેભાગે, અન્નનળી દ્વારા દેખરેખ તે લોકો માટે સૂચવવામાં આવે છે જેઓ શારીરિક રીતે ઓવરલોડ થઈ શકતા નથી. આવા દર્દીઓમાં નીચેનાનો સમાવેશ થાય છે:
- મસ્ક્યુલોસ્કેલેટલ ડિસઓર્ડર;
- શ્વસનતંત્રના રોગો માટે;
- અસરગ્રસ્ત નસો અને ધમનીઓ સાથે;
- ઉચ્ચ હાયપરટેન્શન;
- શારીરિક અભાવ તૈયારી
આ પદ્ધતિ અન્નનળીના રોગો માટે સખત રીતે બિનસલાહભર્યું છે.
અન્નનળી દ્વારા ડાયગ્નોસ્ટિક્સ માટે, દરેક સારવાર કેન્દ્રમાં કાર્ડિયાક સાધનો, પુનર્જીવન અને નોંધણી સાધનો ધરાવતો એક અલગ રૂમ છે. દર્દી આડી સ્થિતિ લે છે, અને એનેસ્થેટિકનો ઉપયોગ કર્યા વિના, 25 સે.મી.થી 45 સે.મી. સુધીનો વાયર નેસોફેરિન્ક્સ દ્વારા અન્નનળીમાં દાખલ કરવામાં આવે છે, જેમાં અંતમાં ઇલેક્ટ્રોડ હોય છે. અન્નનળીમાંથી આવતા ઇલેક્ટ્રોગ્રામનો ઉપયોગ કરીને હલનચલન નિયંત્રણ હાથ ધરવામાં આવે છે.
એરિથમિયાનું મૂલ્યાંકન કરવા માટે, મલ્ટિપોલર ઇલેક્ટ્રોડનો મુખ્યત્વે ઉપયોગ થાય છે, જે ઉત્તેજના અને ડેટા રેકોર્ડિંગને મંજૂરી આપે છે. નવીન સાધનોના ઉપયોગ બદલ આભાર, કેટલાક કિસ્સાઓમાં આ પદ્ધતિનો ઉપયોગ કરીને હિઝ બંડલ્સની તપાસ કરવામાં આવે છે. અન્નનળી દ્વારા ડાયગ્નોસ્ટિક્સ માટે, પેસમેકરનો ઉપયોગ કરવામાં આવે છે, જે 50 V સુધી એડજસ્ટ કરવાની ક્ષમતા સાથે 20 મીમી સુધી કઠોળ બનાવે છે.
નીચેની આકૃતિ અન્નનળી દ્વારા હૃદયના નિદાનની આકૃતિ દર્શાવે છે.
લેખનો સારાંશ આપવા માટે, એ નોંધવું જોઈએ કે ત્યાં વિશાળ શ્રેણી છે ડાયગ્નોસ્ટિક પદ્ધતિઓહૃદય અને વેસ્ક્યુલર સિસ્ટમ્સ. આમ, દવા દરેક વ્યક્તિ માટે મુખ્ય અંગની સ્થિતિનું નિરીક્ષણ કરવાનું શક્ય બનાવે છે માનવ શરીર, તેના કાર્યમાં ફેરફારો માટે સમયસર પ્રતિસાદ આપો અને તે મુજબ, આરોગ્ય જાળવો. માંદગીના સંકેતોને અવગણશો નહીં, કાર્ડિયોલોજિસ્ટ સાથે પરામર્શ માટે સાઇન અપ કરો અને તમારું હૃદય તમને કૃતજ્ઞતામાં લાંબા તંદુરસ્ત જીવન આપશે!
- શું તમે વારંવાર હૃદયના વિસ્તારમાં અગવડતા અનુભવો છો (છુરા મારવા અથવા દબાવવામાં દુખાવો, સળગતી સંવેદના)?
- તમે અચાનક નબળાઈ અને થાક અનુભવી શકો છો.
- દબાણમાં સતત વધઘટ થાય છે.
- સહેજ શારીરિક શ્રમ પછી શ્વાસની તકલીફ વિશે કહેવા માટે કંઈ નથી...
- અને તમે લાંબા સમયથી દવાઓનો સમૂહ લઈ રહ્યા છો, આહાર પર જાઓ છો અને તમારું વજન જુઓ છો.
એલેના માલિશેવા આ વિશે શું કહે છે તે વધુ સારી રીતે વાંચો. ઘણા વર્ષોથી હું એરિથમિયા, ઇસ્કેમિક હૃદય રોગ, એન્જેના પેક્ટોરિસ - સ્ક્વિઝિંગ, હૃદયમાં દુખાવો, અનિયમિત હૃદયની લય, દબાણમાં વધારો, સોજો, સહેજ શારીરિક શ્રમ છતાં પણ શ્વાસની તકલીફથી પીડાતો હતો. અવિરત પરીક્ષણો, ડોકટરોની મુલાકાતો અને ગોળીઓ મારી સમસ્યાઓ હલ કરી શક્યા નહીં. પરંતુ આભાર સરળ રેસીપી, હૃદયનો દુખાવો, બ્લડ પ્રેશરની સમસ્યા, શ્વાસ લેવામાં તકલીફ - આ બધું ભૂતકાળમાં છે. હું ખુબ સારું અનુભવું છુ. હવે મારા હાજરી આપતા ચિકિત્સકને આશ્ચર્ય થાય છે કે આ કેવી રીતે છે. અહીં લેખની લિંક છે.
કાર્ડિયોવેસ્ક્યુલર રોગો માટે કયા પરીક્ષણો લેવા જોઈએ?
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમના રોગો દવામાં અત્યાર સુધીની સૌથી વૈશ્વિક સમસ્યા છે, કારણ કે તે જ કારણ છે કે દર વર્ષે લોકો મૃત્યુ પામે છે. સૌથી મોટી સંખ્યાલોકો નું. હાર્ટ એટેક, હાર્ટ ફેલ્યોર, હાયપરટેન્શન અને સ્ટ્રોક તમામ ઉંમરના લોકોને અસર કરે છે. આજકાલના બાળકો પણ નાની ઉંમરથી જ આવી બિમારીઓથી પીડાય છે અને હાર્ટ એરિયામાં શ્વાસ લેવામાં તકલીફ કે દુખાવો શું છે તે શીખે છે. કારણો વારસાગત વલણ, બિનઆરોગ્યપ્રદ જીવનશૈલી અને નબળી ઇકોલોજી પણ હોઈ શકે છે. સારવારમાં સૌથી મહત્વનો મુદ્દો, જેના પર રોગના પરિણામનું વધુ પૂર્વસૂચન અને પુનઃપ્રાપ્તિની શક્યતા નિર્ભર છે, તે સમયસર પરીક્ષણો છે.
કયા પરીક્ષણો હૃદય અને રક્ત વાહિનીઓની સમસ્યાઓ શોધી શકે છે?
તે નોંધવું યોગ્ય છે કે રક્તવાહિની તંત્રના વિવિધ રોગોના કેટલાક તબક્કા સંપૂર્ણપણે એસિમ્પટમેટિક હોઈ શકે છે. અને માત્ર ડૉક્ટરની નિવારક મુલાકાતો અને પરીક્ષણો માટે તેમની નિમણૂકો સમયસર સમસ્યાને ઓળખી શકે છે અને તેને દૂર કરવા માટે પગલાં લઈ શકે છે. ચાલો ધ્યાનમાં લઈએ કે પહેલા કયા પરીક્ષણો કરવાની જરૂર છે.
- લિપિડોગ્રામ. આ એક રક્ત પરીક્ષણ છે જે નસમાંથી સવારે ખાલી પેટે ઉચ્ચ કોલેસ્ટ્રોલનું સ્તર તપાસવા માટે લેવામાં આવે છે.
- કોગ્યુલોગ્રામ. લોહી ગંઠાઈ જવાનો સમય નક્કી કરવા અને લોહીના ગંઠાવા જેવી સમસ્યાઓ ઓળખવા માટે જરૂરી છે.
- એસ્પાર્ટેટ એમિનોટ્રાન્સફેરેસ (AST). એમિનો એસિડ ચયાપચયમાં સામેલ AST એન્ઝાઇમની પ્રવૃત્તિમાં ફેરફારો શોધવા માટે આવા વિશ્લેષણની જરૂર છે. પ્રવૃત્તિમાં ઘણી વખત વધારો એ પ્રી-ઇન્ફાર્ક્શન સ્થિતિની નિશાની છે.
- ક્રિએટાઇન કિનેઝ. આ ઇન્ટ્રાસેલ્યુલર એન્ઝાઇમ ક્રેસ્ટ કિનેઝના સૂચકોની રક્તમાં સ્થાપના છે, જે મ્યોકાર્ડિયલ નુકસાનના સૂચક તરીકે કાર્ય કરે છે.
- લેક્ટેટ ડિહાઇડ્રોજેનેઝ. આ એક એન્ઝાઇમ પણ છે જે હૃદયના સ્નાયુઓમાં હાજર છે, અને જ્યારે તેઓ નાશ પામે છે ત્યારે જ લોહીમાં પ્રવેશ કરે છે.
આમ, હિમેટોપોએટીક પ્રક્રિયાઓમાં કેટલાક ઉત્પ્રેરક અને વિસંગતતાઓને ઓળખવા અને ઓળખવા ખૂબ જ મહત્વપૂર્ણ છે અને તે વ્યક્તિનું જીવન બચાવી શકે છે.
જો પેથોલોજીની શંકા હોય તો હૃદયની તપાસ અને તપાસ કેવી રીતે કરવામાં આવે છે?
યુ આધુનિક લોકોતણાવ, જીવનની ઝડપી ગતિ, ઇકોલોજી અને અન્ય પરિબળોને લીધે, હૃદય અને વાહિની રોગો ઘણીવાર વિકસે છે. જ્યાં સુધી ગંભીર પરિસ્થિતિ ઊભી ન થાય ત્યાં સુધી તેઓ પેથોલોજી વિશે જાણતા નથી. આ કિસ્સામાં, ડોકટરો માટે દર્દીને મદદ કરવી અને ઇલાજ કરવું મુશ્કેલ બનશે, તેથી હૃદયની તંદુરસ્તી જાળવવા માટે, નિવારક નિદાન હાથ ધરવા મહત્વપૂર્ણ છે, અને અમે તમને આ લેખમાં હૃદયની તપાસ કેવી રીતે કરવી તે કહીશું.
હૃદયની નિષ્ફળતાના લક્ષણો
જ્યારે હૃદયની સમસ્યાઓ દેખાય છે ત્યારે ઘણા લોકો ડૉક્ટર પાસે જતા નથી, કારણ કે લક્ષણો ઘણીવાર અસ્પષ્ટ હોય છે અને અન્ય રોગો સાથે મૂંઝવણમાં આવી શકે છે, ઉદાહરણ તરીકે, ફેફસાં અથવા પેટ. જો સમસ્યા સ્પષ્ટ છે, અને દર્દી સમજે છે કે હૃદયમાં કંઈક ખોટું છે, તો તે ઘણી વાર ફાર્મસીમાં દવાઓ ખરીદવા માટે જાય છે જે લક્ષણોને દૂર કરી શકે છે, પરંતુ રોગ પોતે જ સારવાર પામતો નથી અને આગળ વધે છે.
હૃદયરોગના મુખ્ય લક્ષણો, જેને તબીબી સહાય અને સંપૂર્ણ તપાસની જરૂર હોય છે, તે નીચે મુજબ છે.
- શ્વાસની તકલીફ અને હવાનો અભાવ. અમે શારીરિક શ્રમ વિના શ્વાસની તકલીફ વિશે વાત કરી રહ્યા છીએ.
- રાત્રે હવાનો અભાવ. જૂઠું બોલવાની સ્થિતિમાં, લક્ષણ તીવ્ર બને છે, અને જ્યારે શરીર સીધી સ્થિતિમાં હોય છે, ત્યારે તે અદૃશ્ય થઈ જાય છે, જે હૃદયની નિષ્ફળતા સૂચવે છે.
- એડીમા. આ લક્ષણ વિવિધ કારણોસર જોવા મળે છે, પરંતુ જો હૃદયની પેથોલોજી હોય, તો પછી શરૂઆતમાં પગ સાંજે ફૂલી જાય છે, ધીમે ધીમે સોજો ઊંચો થાય છે, પેટના વિસ્તાર સુધી.
- છાતીમાં દુખાવો અને ચુસ્તતાની લાગણી. આ લક્ષણ કસરત પછી અને દરમિયાન દેખાય છે, પરંતુ 5-10 મિનિટ પછી દુખાવો દૂર થઈ જાય છે. જો તમે તમારી જીભની નીચે નાઇટ્રોગ્લિસરિન નાખો તો તે અદૃશ્ય થઈ જાય છે. આ લક્ષણ ત્યારે દેખાય છે જ્યારે વાહિનીઓની પેટન્સી નબળી હોય છે અને તેઓ સામાન્ય રીતે મ્યોકાર્ડિયમમાં રક્ત પુરવઠાનો સામનો કરી શકતા નથી.
- હૃદયનો દુખાવો. જો તમારું હૃદય દુખે છે, તો છરા મારવાની, વીંધવાની સંવેદના છે. જ્યારે વળવું અથવા નમવું સાચી પીડાહૃદય માં તીવ્ર નથી.
- માથાનો દુખાવો, ઉબકા, ટિનીટસ. ધમનીના હાયપરટેન્શન સાથે લક્ષણો દેખાય છે. આ સમસ્યા 50 વર્ષથી વધુ ઉંમરના લોકોમાં જોવા મળે છે.
- હૃદય લય નિષ્ફળતા. જો તમારું હૃદય અનિયમિત અને અસમાન રીતે ધબકવા લાગે છે, તો નિદાન અને યોગ્ય સારવાર માટે ડૉક્ટરની સલાહ લેવી વધુ સારું છે.
મહત્વપૂર્ણ! હૃદયની લયની સમસ્યાઓ ઉપરાંત, જો તમારા આરામના હૃદયના ધબકારા 90 થી વધુ અથવા 60 ધબકારા પ્રતિ મિનિટ કરતા ઓછા હોય તો તમારે ડૉક્ટરનો સંપર્ક કરવો જોઈએ.
પ્રાથમિક નિદાન
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમ રોગોની સંખ્યામાં દોરી જાય છે. સામાન્ય સમસ્યા- વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ. તે ધીમે ધીમે વિકાસ પામે છે. સમગ્ર જીવન દરમિયાન. તેથી, ડોકટરો વર્ષમાં એકવાર ડાયગ્નોસ્ટિક્સમાંથી પસાર થવાની સલાહ આપે છે. જો રોગની વહેલી શોધ થઈ જાય, તો સારવાર ઝડપી અને અસરકારક રહેશે.
માં હૃદયનો અભ્યાસ કરવાની પદ્ધતિઓ તબીબી પ્રેક્ટિસબે પ્રકારોમાં વહેંચાયેલું છે:
હોસ્પિટલમાં પ્રારંભિક પરીક્ષા દરમિયાન, ડોકટરો ઉપયોગ કરે છે ઉદ્દેશ્ય સંશોધનકાર્ડિયો-વેસ્ક્યુલર સિસ્ટમનું. પરીક્ષા પછી, ડૉક્ટર અનુમાનિત નિદાન કરે છે, પછી ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સનો ઉપયોગ કરે છે.
હૃદયની તપાસ માટેની ઉદ્દેશ્ય પદ્ધતિઓમાં નીચેનાનો સમાવેશ થાય છે:
- પેલ્પેશન. દર્દીની છાતી પર હાથ મૂકીને પરીક્ષણ હાથ ધરવામાં આવે છે, જેથી હાથ પાંસળીના સંપર્કમાં હોય, ત્યારબાદ આંગળીઓ હૃદયના વિસ્તારની આસપાસ અનુભવાય છે. આ પદ્ધતિ હૃદયની લય, ધબકારાનું બળ, ઊંચાઈ અને તેમનું સ્થાન સાંભળવામાં મદદ કરે છે. આને કારણે, કેટલીક પેથોલોજીઓને ઓળખવી શક્ય છે, ઉદાહરણ તરીકે, સ્ટેનોસિસ, એરોટા, ટાકીકાર્ડિયા.
- હૃદયની પર્ક્યુસન. કાર્ડિયોવેસ્ક્યુલર સિસ્ટમનો અભ્યાસ કરવાની આ પદ્ધતિ ટેપ દ્વારા અંગનું કદ અને છાતીમાં તેની સ્થિતિને લગભગ નક્કી કરવાનું શક્ય બનાવે છે. આને કારણે, પ્રારંભિક નિદાન કરી શકાય છે.
- હૃદયની ધ્વનિ. આ સ્ટેથોસ્કોપનો ઉપયોગ કરીને કરવામાં આવે છે. આ પદ્ધતિમાં સાંભળવું શામેલ છે અને તમને હૃદયના ગણગણાટની પ્રકૃતિ અને ધોરણમાંથી ધ્વનિ ચિત્રના વિચલનનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. પ્રક્રિયા સંપૂર્ણ મૌન સાથે થવી જોઈએ.
- બ્લડ પ્રેશર માપન. આ કિસ્સામાં, કોઈપણ પ્રકારના ટોનોમીટરનો ઉપયોગ કરવામાં આવે છે જે હાયપરટેન્શન અથવા હાયપોટેન્શન નક્કી કરવા દબાણને માપે છે.
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમનો અભ્યાસ કરવાની વર્ણવેલ પદ્ધતિઓ ફક્ત પ્રારંભિક પરીક્ષા દરમિયાન જ હાથ ધરવામાં આવે છે; જો ડૉક્ટરને ધોરણમાંથી ચોક્કસ વિચલનો મળે, તો તે હૃદયની પ્રવૃત્તિને ચકાસવા માટે વધારાની પદ્ધતિઓ સૂચવે છે; આ કિસ્સામાં, ખાસ સાધનો સાથે સંપૂર્ણ પરીક્ષા છે. વપરાયેલ
ઇલેક્ટ્રોકાર્ડિયોગ્રાફી
આ ડાયગ્નોસ્ટિક પદ્ધતિ તમને ઓપરેશન દરમિયાન હૃદયના સ્નાયુઓ ઉત્પન્ન કરે છે તે વિદ્યુત આવેગને રેકોર્ડ કરવા અને પછી તેનો અભ્યાસ કરવાની મંજૂરી આપે છે. જો હૃદય પેથોલોજી વિનાનું હોય, તો પછી વિદ્યુત ઉત્તેજના ચોક્કસ ક્રમ સાથે હૃદયના જુદા જુદા ભાગોમાંથી પસાર થાય છે. જો હૃદયના સ્નાયુઓની ઉત્તેજના નિષ્ફળ જાય, તો આ પેથોલોજી અને સંભવિત રોગો સૂચવે છે.
જ્યારે મ્યોકાર્ડિયમ સંકુચિત થાય છે અને આરામ કરે છે, ત્યારે તમામ ડેટા રેકોર્ડ કરવામાં આવે છે અને દાંતના સ્વરૂપમાં લખવામાં આવે છે, જેના પછી ડૉક્ટરને વળાંક અથવા ગ્રાફ પ્રાપ્ત થાય છે.
ઇલેક્ટ્રોકાર્ડિયોગ્રાફ નામના વિશિષ્ટ ઉપકરણ દ્વારા ડેટા રેકોર્ડ કરવામાં આવે છે. આ ડાયગ્નોસ્ટિક પદ્ધતિ તમને હૃદયની લયની આવર્તન અને એકરૂપતા, અંગમાં થતી વિવિધ વિદ્યુત પ્રક્રિયાઓનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. એરિથમિયા, ઇસ્કેમિયા અને હાર્ટ એટેક શોધવા માટે ECG કરવામાં આવે છે.
મહત્વપૂર્ણ! ECG વળાંકમાં ફેરફાર માત્ર હૃદયની અયોગ્ય કામગીરીને કારણે જ થતો નથી. કારણ આ અંગ સાથે સંબંધિત ન હોય તેવા રોગો હોઈ શકે છે: ન્યુમોનિયા, પ્યુરીસી, સ્થૂળતા, વગેરે.
ઇલેક્ટ્રોકાર્ડિયોગ્રાફી અન્ય પદ્ધતિઓ સાથે હૃદયની વ્યાપક પરીક્ષામાં સામેલ થઈ શકે છે.
આરામ પર કાર્ડિયોગ્રામ લેવા ઉપરાંત, અન્ય ECG તકનીકોનો ઉપયોગ કરવામાં આવે છે:
પ્રથમ કિસ્સામાં, અભ્યાસ એક દિવસ માટે ચાલુ રહે છે. સાધનસામગ્રી અને સેન્સર દર્દી સાથે જોડાયેલા હોય છે, ત્યારબાદ ઉત્તેજનામાં ફેરફારના સૂચકાંકોનું રાઉન્ડ-ધ-ક્લોક રેકોર્ડિંગ શરૂ થાય છે. મોટેભાગે, આ પદ્ધતિનો ઉપયોગ ગંભીર દર્દીઓ માટે થાય છે, અથવા જો સમસ્યા સમયાંતરે દેખાય છે, ઉદાહરણ તરીકે, ટૂંકા ગાળાના એરિથમિયા સાથે.
બીજા કિસ્સામાં, શરીર પર તણાવ પહેલાં અને પછી ECG લેવામાં આવે છે. આ પદ્ધતિ અમને દર્દીની શારીરિક પ્રવૃત્તિ પ્રત્યેની સંવેદનશીલતાને ઓળખવા દે છે. સાયકલ એર્ગોમેટ્રીનો ઉપયોગ ઘણીવાર ઇસ્કેમિયા માટે થાય છે, એટલે કે એક્સર્શનલ એન્જીના.
ફોનોકાર્ડિયોગ્રાફી અને ઇકોકાર્ડિયોગ્રાફી
ફોનોકાર્ડિયોગ્રાફી તમને હૃદયના તમામ અવાજો અને ગણગણાટને રેકોર્ડ કરવાની મંજૂરી આપે છે. રેકોર્ડિંગ ફોનોકાર્ડિયોગ્રાફ દ્વારા કરવામાં આવે છે, જે સામાન્ય રીતે ઇલેક્ટ્રોકાર્ડિયોગ્રાફ માટે વધારાનું ઉપકરણ છે. ઇન્સ્ટ્રુમેન્ટલ નિદાનની આ પદ્ધતિ તમને અવાજ દ્વારા રોગોના લક્ષણોનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે.
અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરીને ઇકોકાર્ડિયોગ્રાફી કરવામાં આવે છે. આજે ઇકોકાર્ડિયોગ્રાફી કરવા માટે ઘણી પદ્ધતિઓ છે:
- એક-પરિમાણીય ઇકોકાર્ડિયોગ્રાફી તમને પ્લેનમાં અંગનું પ્રક્ષેપણ મેળવવાની મંજૂરી આપે છે. દિવાલોની જાડાઈ અને પોલાણનું કદ નક્કી કરવા માટે આ પદ્ધતિનો ઉપયોગ કરીને હૃદયની તપાસ કરવામાં આવે છે. વધુમાં, વાલ્વની કામગીરી અને સંકોચન દરમિયાન અને પછી અંગની સ્થિતિનું મૂલ્યાંકન કરવામાં આવે છે.
- દ્વિ-પરિમાણીય ઇકોકાર્ડિયોગ્રાફી તપાસવામાં આવતા અંગની ત્રિ-પરિમાણીય છબી પ્રદાન કરે છે, તેથી પદ્ધતિ વધુ માહિતીપ્રદ માનવામાં આવે છે.
- ડોપ્લર ઇકોકાર્ડિયોગ્રાફી - હૃદયની અંદર લોહીના પ્રવાહનું નિદાન, હેમોડાયનેમિક્સનું મૂલ્યાંકન કરવા, વાલ્વ અને સેપ્ટલ ખામીને ઓળખવા અને શન્ટ્સની હાજરી માટે વપરાય છે.
રેડિયોગ્રાફી
એક્સ-રેનો ઉપયોગ કરીને હૃદય અને રુધિરવાહિનીઓનો અભ્યાસ કરવાની પદ્ધતિઓ અમને હૃદયના કદ અને આકાર, મોટી નળીઓ અને પેરીકાર્ડિયલ ભાગમાં પ્રવાહીની માત્રાનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. આ પદ્ધતિનો ઉપયોગ કરતી વખતે, વ્યક્તિને રેડિયેશનની માત્રા પ્રાપ્ત થાય છે, તેથી તેનો બિનજરૂરી ઉપયોગ કરવાનો કોઈ અર્થ નથી. જ્યારે અન્ય પદ્ધતિઓ વ્યક્તિ અને તેના અંગની સ્થિતિ વિશે પૂરતી માહિતી પ્રદાન કરતી નથી ત્યારે તેનો ઉપયોગ થાય છે.
સગર્ભા સ્ત્રીઓની તપાસ કરવા માટે એક્સ-રેનો ઉપયોગ કરી શકાતો નથી. રેડિયોગ્રાફીના પ્રકારો પૈકી એક ટોમોગ્રાફી છે. પછીની પદ્ધતિ વધુ માહિતીપ્રદ છે, કારણ કે ચિત્ર મોનિટર સ્ક્રીન પર પ્રદર્શિત થાય છે, દર્દીના અંગનું અનુકરણ કરે છે, જો કે, આ કિસ્સામાં રેડિયેશન એક્સ-રે કરતાં વધુ છે.
રેડિયોન્યુક્લાઇડ પરીક્ષા અને એન્જીયોકાર્ડિયોગ્રાફી
હૃદયનો આઇસોટોપ અભ્યાસ, એટલે કે રેડિયોન્યુક્લાઇડ પદ્ધતિ, રક્તમાં રેડિયોઆઇસોટોપ્સ દાખલ કરીને હાથ ધરવામાં આવે છે, જે તેમના વિતરણનું વધુ મૂલ્યાંકન કરવાનું શક્ય બનાવે છે. આ પદ્ધતિ રક્ત વાહિનીઓમાં લોહીના ગંઠાવાનું નિર્માણ તેમજ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન નક્કી કરવામાં મદદ કરે છે. આ કિસ્સામાં, દર્દીને રેડિયેશન પણ મળે છે.
એન્જીયોકાર્ડિયોગ્રાફીમાં રેડિયોપેક કોન્ટ્રાસ્ટ એજન્ટને સીધું હૃદયમાં ઇન્જેક્ટ કરવાનો સમાવેશ થાય છે. તેની મદદથી, ડોકટરો હૃદયના ચેમ્બર અને રક્ત વાહિનીઓના ઘણા પરિમાણોનો અભ્યાસ કરી શકે છે. અંગ પર શસ્ત્રક્રિયાની શક્યતા નક્કી કરવા માટે પ્રક્રિયાનો ઉપયોગ કરવામાં આવે છે. લોહીના ગંઠાવાનું પરીક્ષણ કરતી વખતે આ પદ્ધતિ મુખ્ય છે. એન્જીયોકાર્ડિયોગ્રાફી કેથેટરાઇઝેશન દ્વારા કરવામાં આવે છે.
મહત્વપૂર્ણ! ડોપ્લરોગ્રાફી અથવા એન્જીયોગ્રાફી દ્વારા હૃદયની રક્તવાહિનીઓ કેવી રીતે તપાસવી તે ફક્ત ડૉક્ટર પસંદ કરે છે. પદ્ધતિની પસંદગી અભ્યાસના હેતુ સહિત ઘણા પરિમાણો દ્વારા પ્રભાવિત થાય છે.
દરેક વ્યક્તિ અને ચોક્કસ કેસ માટે, ચોક્કસ પ્રકારના નિદાનનો ઉપયોગ કરી શકાય છે, જો કે કેટલીક પરિસ્થિતિઓમાં એક કરતાં વધુ પદ્ધતિઓનો ઉપયોગ થઈ શકે છે, પરંતુ એક સાથે અનેક. તે આરોગ્યની સ્થિતિ, દર્દીની ઉંમર અને હૃદયને શા માટે દુઃખ પહોંચાડે છે તેના પર આધાર રાખે છે, એટલે કે, હાલની પેથોલોજી.
ઘર પરીક્ષણ પદ્ધતિઓ
તમે ઘરે તમારા હૃદયના કાર્યને તપાસી શકો છો, અને 40 વર્ષથી વધુ ઉંમરના લોકોને સમયસર સ્થિતિના બગાડને શોધવા માટે વધુ વખત આ કરવાની ભલામણ કરવામાં આવે છે. હોમ ડાયગ્નોસ્ટિક્સ માટે, ટોનોમીટરનો ઉપયોગ કરવામાં આવે છે, જે બ્લડ પ્રેશર અને પલ્સ રેટને માપી શકે છે.
ટોનોમીટર કોઈપણ પ્રકારનો ઉપયોગ કરી શકાય છે, જેના માટે તમારી પાસે પૂરતા પૈસા છે. માપન ફક્ત બેઠક અથવા સૂવાની સ્થિતિમાં, આરામ પર લેવામાં આવે છે. તમે તેને બંને હાથ પર કરી શકો છો, પરંતુ માત્ર કોણી પર. જો માપન દરમિયાન દબાણ 110/70-140/90 કરતા વધુ કે ઓછું હોય અને સૂચક રહે ઘણા સમય, કાર્ડિયોલોજિસ્ટની મુલાકાત લેવાની ભલામણ કરવામાં આવે છે.
ઘરે તમારા પલ્સ માપવા માટે, તમારે ફક્ત આરામ કરવાની જરૂર છે અને તમારી ગરદન અથવા હાથ પર વાસણના ધબકારા રેકોર્ડ કરવાની જરૂર છે. પલ્સેશન એક મિનિટ માટે ગણવું આવશ્યક છે. આ પદ્ધતિ તમને લયની નિષ્ફળતા પકડવાની મંજૂરી આપશે, જો ત્યાં કોઈ હોય.
કેટલાક પ્રકારના ટોનોમીટર બ્લડ પ્રેશરને માપતી વખતે સ્વતંત્ર રીતે પલ્સ ગણી શકે છે.
એથરોસ્ક્લેરોસિસની શંકા: નિદાનની પુષ્ટિ કરવા અથવા રદિયો આપવા માટે પરીક્ષાઓ પૂર્ણ કરવી આવશ્યક છે
એથરોસ્ક્લેરોસિસ સાથે, ધમનીની દિવાલમાં ચરબી એકઠી થાય છે અને જોડાયેલી પેશીઓ વધે છે. અખંડિતતાનું ઉલ્લંઘન થાય છે આંતરિક શેલજહાજો, તેમના લ્યુમેન સાંકડા થાય છે, જે અંગો અને પેશીઓને રક્ત પુરવઠામાં અવરોધ તરફ દોરી જાય છે. નિદાન માટે ચિકિત્સક, કાર્ડિયોલોજિસ્ટ અને અન્ય નિષ્ણાતો સાથે પરામર્શની જરૂર છે, તેમજ લોહીના લિપિડ સ્પેક્ટ્રમ, રક્ત વાહિનીઓના અલ્ટ્રાસાઉન્ડ, હૃદય અને એન્જીયોગ્રાફીનો અભ્યાસ જરૂરી છે.
એથરોસ્ક્લેરોસિસ માટે નિષ્ણાતો દ્વારા પરીક્ષા
મોટેભાગે, દર્દીમાં એથરોસ્ક્લેરોસિસની હાજરી વિશેની ધારણા સ્થાનિક ચિકિત્સક અથવા ફેમિલી ડૉક્ટર દ્વારા ઊભી થઈ શકે છે. રક્ત વાહિનીઓની દિવાલોમાં ફેરફારની પ્રક્રિયા 45 વર્ષ પછી લગભગ તમામ લોકોમાં વિકસે છે.
પરંતુ તેના અભિવ્યક્તિઓ અને તીવ્રતા અલગ છે. ડૉક્ટર ફરિયાદોની ખાતરી કર્યા પછી, તે પુષ્ટિ કરવા માટે બાયોકેમિકલ રક્ત પરીક્ષણ માટે રેફરલ આપે છે ઉચ્ચ સ્તરકોલેસ્ટ્રોલ, ઓછી ઘનતાવાળા લિપિડ્સ અને ઇસીજી.
પ્રારંભિક નિદાન પછી, એક નિયમ તરીકે, વધુ ઊંડાણપૂર્વકની તપાસ માટે આવા નિષ્ણાતોનો સંપર્ક કરવાની ભલામણ કરવામાં આવે છે:
- કાર્ડિયોલોજિસ્ટ - હૃદય અને મોટી ધમનીઓને થતા નુકસાનની તપાસ કરે છે;
- વેસ્ક્યુલર સર્જન - નીચલા હાથપગમાં રુધિરાભિસરણ વિકૃતિઓ ઓળખે છે;
- ન્યુરોલોજીસ્ટ - મગજના વાહિનીઓમાં રક્ત પ્રવાહની ડિગ્રી નક્કી કરે છે;
- એન્ડોક્રિનોલોજિસ્ટ - થાઇરોઇડ ગ્રંથિ, હોર્મોન્સ વગેરેની તપાસ કરે છે. (અને એથરોસ્ક્લેરોસિસ ઘણીવાર એક નિશાની છે ડાયાબિટીસ);
- નેત્ર ચિકિત્સક - દ્રષ્ટિમાં ફેરફારોની તપાસ કરે છે.
અને અહીં એઓર્ટિક એથરોસ્ક્લેરોસિસના મુખ્ય ચિહ્નો વિશે વધુ માહિતી છે.
પરીક્ષા દરમિયાન ડૉક્ટર શું જાહેર કરશે?
નિદાન કરવા માટે, દર્દીની નીચેની ફરિયાદો મહત્વપૂર્ણ છે:
- માથાનો દુખાવો, ચક્કર, ટિનીટસ;
- પેરોક્સિસ્મલ નબળાઇ અને અંગોમાં નિષ્ક્રિયતા આવે છે;
- શારીરિક પ્રવૃત્તિ દરમિયાન શ્વાસ લેવામાં તકલીફ થાય છે, હૃદયના ધબકારા વધે છે અને છાતીમાં દુખાવો થાય છે;
- ચાલતી વખતે તમારે તમારા પગમાં દુખાવો થવાને કારણે રોકવાની જરૂર છે.
પરીક્ષા પર, બિન-વિશિષ્ટ સંકેતો જાહેર થાય છે:
- xanthomas - નીચલા પોપચા પર પીળા ફોલ્લીઓ;
- xanthelasma - પર કોલેસ્ટ્રોલ થાપણો બાહ્ય સપાટી કોણીના સાંધા, calcaneal રજ્જૂ;
- અર્ધચંદ્રાકારના રૂપમાં મેઘધનુષનું વાદળછાયું;
- કપટી, ગાઢ ટેમ્પોરલ અને બ્રેકિયલ ધમનીઓ;
- હાથપગમાં પલ્સ ભરવામાં તફાવત.
હાઈ બ્લડ પ્રેશર, હૃદયની ટોચ પર સિસ્ટોલિક ગણગણાટ, એરોટા ઉપર ઉચ્ચારિત 2 જી સ્વર ઘણીવાર જોવા મળે છે.
એથરોસ્ક્લેરોસિસ અને તેમના અર્થઘટન માટે કયા પરીક્ષણો લેવા જોઈએ
એથરોસ્ક્લેરોસિસનું નિદાન ઘણા તબક્કામાં થઈ શકે છે. પ્રથમ, લોહીની લિપિડ રચનાની તપાસ કરવામાં આવે છે, અને પછી વેસ્ક્યુલર નેટવર્કનું ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સ હાથ ધરવામાં આવે છે.
બાયોકેમિકલ સહિત રક્ત પરીક્ષણો
સામાન્ય રક્ત પરીક્ષણ ખૂબ માહિતીપ્રદ નથી; ખાંડ એલિવેટેડ હોઈ શકે છે, જેને કાર્બોહાઇડ્રેટ ચયાપચયના ઊંડાણપૂર્વક અભ્યાસની જરૂર છે.
કોગ્યુલોગ્રામ લોહીના કોગ્યુલેશનમાં વધારો, ફાઈબ્રિનોલિસિસની પ્રવૃત્તિમાં ઘટાડો અને પ્લેટલેટના કાર્યોના લક્ષણો દર્શાવે છે. લોહી ગંઠાઈ જવાના જોખમનું મૂલ્યાંકન કરવામાં આ ઉપયોગી થઈ શકે છે.
કાર્ડિયાક જોખમનું વધુ મૂલ્યાંકન કરવા માટે, નીચેના સૂચકાંકો નક્કી કરવામાં આવે છે:
- શંકાસ્પદ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન માટે સી-રિએક્ટિવ પ્રોટીન, ALT અને AST;
- ટીશ્યુ ઇસ્કેમિયા દરમિયાન લોહીમાં પોટેશિયમ વધે છે.
લિપિડ મેટાબોલિઝમનું નિર્ધારણ
એથરોસ્ક્લેરોસિસનું મુખ્ય લેબોરેટરી સંકેત ક્ષતિગ્રસ્ત ચરબી ચયાપચય છે. તેના ચિહ્નો:
- વધેલા કોલેસ્ટ્રોલ, ટ્રિગ્લાઇસેરાઇડ્સ અને ઓછી અને ખૂબ ઓછી ઘનતાવાળા લિપોપ્રોટીન;
- ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીનનો ઘટાડો;
- એપોલીપોપ્રોટીન A1 સામાન્યથી નીચે છે;
- એપોલીપોપ્રોટીન બી વધારે છે.
કાર્ડિયોવેસ્ક્યુલર પેથોલોજીનું જોખમ નક્કી કરવા માટે, એથેરોજેનિસિટી ઇન્ડેક્સ નામના સૂચકનો ઉપયોગ થાય છે. આ એકાગ્રતા ગુણોત્તર છે કુલ કોલેસ્ટ્રોલલોહીથી ઓછી ઘનતાવાળા લિપોપ્રોટીન. જો તે 2.9 થી નીચે છે, તો દર્દીમાં એથરોસ્ક્લેરોસિસ થવાની સંભાવના ઓછી છે, સરેરાશ જોખમ 4.9 સુધી છે, અને વધુ. સારો પ્રદ્સન 100% એથરોસ્ક્લેરોટિક વેસ્ક્યુલર નુકસાન સૂચવે છે.
નીચલા હાથપગ સહિત રક્ત વાહિનીઓનો અલ્ટ્રાસાઉન્ડ
ધમનીઓની પેટેન્સી નક્કી કરવામાં આવે છે, રક્ત પ્રવાહની વિક્ષેપ, થ્રોમ્બોસિસના ચિહ્નોની હાજરી અથવા એથરોસ્ક્લેરોટિક પ્લેક દ્વારા અવરોધનું મૂલ્યાંકન કરવામાં આવે છે. આ પદ્ધતિનો ઉપયોગ પગ, પોપ્લીટલ અને ફેમોરલ ધમનીઓમાં ધબકારા ઘટાડવા તેમજ નીચલા હાથપગમાં પલ્સ ફિલિંગમાં તફાવત માટે થાય છે. પરોક્ષ લક્ષણ- ક્ષતિગ્રસ્ત રક્ત પુરવઠાના સ્થળે ઘાવનો ધીમો ઉપચાર.
એક્સ-રે પરીક્ષા
તમને હૃદય (કોરોનરી ધમનીઓ), એરોટા, પલ્મોનરી ધમનીના એથરોસ્ક્લેરોસિસના ચિહ્નો સ્થાપિત કરવાની મંજૂરી આપે છે:
- હૃદયનું કદ વધે છે, મુખ્યત્વે ડાબા વેન્ટ્રિકલને કારણે;
- દિવાલ એન્યુરિઝમના લક્ષણો હોઈ શકે છે - એક મણકાની જગ્યા, મોટેભાગે ડાબી બાજુએ;
- એરોટાનું વિસ્તરણ, પેથોલોજીકલ બેન્ડિંગ, શેડો કોન્ટ્રાસ્ટમાં વધારો, કેલ્સિફિકેશનના વિસ્તારો;
- જ્યારે પલ્મોનરી ધમનીને નુકસાન થાય છે, ત્યારે પલ્મોનરી પેટર્નમાં વધારો થાય છે, અને શાખાઓમાં એન્યુરિઝમલ ફેરફારો થાય છે.
ચાલુ એક્સ-રે(સીધા પ્રક્ષેપણ): ખોટા એન્યુરિઝમ સાથે એથરોસ્ક્લેરોટિક એઓર્ટિક અલ્સર (તીર દ્વારા બતાવવામાં આવે છે).
કાર્ડિયોગ્રામ (ECG)
કોરોનરી હ્રદય રોગ સાથે, એથરોસ્ક્લેરોસિસના મુખ્ય અભિવ્યક્તિ તરીકે, નિયમિત અભ્યાસ દરમિયાન ECG પરના લક્ષણો ખૂબ ચોક્કસ નથી, ખાસ કરીને જ્યારે પ્રારંભિક તબક્કા: ડાબું વેન્ટ્રિક્યુલર હાઇપરટ્રોફી, એરિથમિયા, વહન વિકૃતિઓ. તેથી, વધુ સંપૂર્ણ માહિતી લોડ પરીક્ષણોમાંથી મેળવી શકાય છે.
એથરોસ્ક્લેરોસિસ માટે તણાવ પરીક્ષણ
તેની સહનશીલતા નક્કી કરવા માટે શારીરિક પ્રવૃત્તિ માટેના કેટલાક વિકલ્પોનો ઉપયોગ કરવામાં આવે છે:
- સ્ટેપ પ્લેટફોર્મ પર ચડવું (માસ્ટરની કસોટી);
- સાયકલ એર્ગોમેટ્રી - ખાસ સાયકલ ચલાવવી;
- ટ્રેડમિલ - ટ્રેડમિલ પર ચાલવું.
સાયકલ એર્ગોમેટ્રી
સાંધાના રોગો અથવા થ્રોમ્બોફ્લેબિટિસના કિસ્સામાં, તેમજ સામાન્ય ડિટ્રેનિંગના કિસ્સામાં, તેઓને ઇસાડ્રિન અથવા એર્ગોમેટ્રિન સાથે ફાર્માકોલોજિકલ પરીક્ષણો સાથે બદલવામાં આવે છે.
આ અભ્યાસોને સકારાત્મક ગણવામાં આવે છે (નિદાનની પુષ્ટિ થાય છે) જો દર્દીને કંઠમાળ પેક્ટોરિસ માટે લાક્ષણિક પ્રકૃતિના છાતીમાં દુખાવો, હૃદયના ધબકારા સામાન્ય કરતાં વધુ વધારો, દબાણમાં 25% કે તેથી ઓછું ઘટાડો, સ્થાનમાં ફેરફારનો અનુભવ થાય છે. આઇસોલિનના સંબંધમાં એસટી સેગમેન્ટ.
પગની ઘૂંટી-બ્રેશિયલ ઇન્ડેક્સ
ખભા પરનું દબાણ સુપિન સ્થિતિમાં પ્રમાણભૂત રીતે માપવામાં આવે છે, અને પછી કફને પગની ઘૂંટી ઉપર 5 સે.મી. ઇન્ડેક્સની ગણતરી સિસ્ટોલિક દબાણ સૂચકાંકોને વિભાજીત કરીને કરવામાં આવે છે - પગની ઘૂંટીને બ્રેકિયલ દ્વારા. આરામ પરનો ધોરણ 1 થી 1.3 છે.
જ્યારે ગુણાંક બદલાય છે, ત્યારે નીચેની પેથોલોજી શંકાસ્પદ થઈ શકે છે:
- 0.4 કરતાં ઓછી - ગંભીર ધમની અવરોધ, જોખમ ટ્રોફિક અલ્સરઅને ગેંગરીન;
- 0.41 થી 0.9 સુધી - રુધિરાભિસરણ ક્ષતિની મધ્યમ અથવા હળવી ડિગ્રી, એન્જીયોગ્રાફિક પરીક્ષા જરૂરી છે;
- 0.9 થી 1 - મહત્તમ મર્યાદાસામાન્ય, શારીરિક પ્રવૃત્તિ દરમિયાન પીડા થઈ શકે છે;
- 1.3 થી વધુ - જહાજની દિવાલ ગાઢ, કઠોર, ડાયાબિટીસનું લક્ષણ અથવા રેનલ નિષ્ફળતા.
ડોપ્લરોગ્રાફી
ડોપ્લરનો ઉપયોગ કરીને, ગરદન, મગજ અને નીચલા હાથપગની વાહિનીઓમાં રક્ત પ્રવાહની ગતિ નક્કી કરવામાં આવે છે. મોટેભાગે, ડુપ્લેક્સ અથવા ટ્રિપ્લેક્સ અભ્યાસ સૂચવવામાં આવે છે, જેમાં રક્ત પુરવઠાની વિકૃતિઓના સ્ક્રીન પર અલ્ટ્રાસાઉન્ડ અને વિઝ્યુલાઇઝેશન અને એથરોસ્ક્લેરોટિક તકતીઓના સ્થાનનો ઉપયોગ કરીને સ્કેનિંગ કરવામાં આવે છે.
ગરદનની નળીઓનો અલ્ટ્રાસાઉન્ડ: એથરોસ્ક્લેરોસિસને કારણે બાહ્ય કેરોટિડ ધમનીનું સ્ટેનોસિસ
વેસ્ક્યુલર કોન્ટ્રાસ્ટ
કોન્ટ્રાસ્ટ એજન્ટ સાથે વેસ્ક્યુલર નેટવર્ક ભરીને, લ્યુમેનનું સંકુચિત થવું, વિસર્જન (અવરોધ), અસરગ્રસ્ત વિસ્તાર અને પ્રાદેશિક રક્ત પ્રવાહની સ્થિતિ, અને બાયપાસ માર્ગોના વિકાસ - કોલેટરલ શોધી શકાય છે.
નીચેના પ્રકારના ડાયગ્નોસ્ટિક્સનો ઉપયોગ થાય છે:
- એરોટોગ્રાફી,
- પેરિફેરલ જહાજોની એન્જીયોગ્રાફી,
- કોરોનરી એન્જીયોગ્રાફી.
અને અહીં સેરેબ્રલ એથરોસ્ક્લેરોસિસની સારવાર વિશે વધુ માહિતી છે.
ટોમોગ્રાફિક સંશોધન પદ્ધતિઓ
આ તકનીક સાથે, કોન્ટ્રાસ્ટ એજન્ટને નસમાં ઇન્જેક્ટ કરવામાં આવે છે, અને પછી ટોમોગ્રાફનો ઉપયોગ કરીને વેસ્ક્યુલર ધમની નેટવર્કની છબી મેળવવામાં આવે છે. ઉપકરણનો ઉપયોગ કરીને, મોટા અને પેરિફેરલ જહાજોની રચના, સ્થાન અને કાર્યમાં વિક્ષેપ શોધી કાઢવામાં આવે છે. એથરોસ્ક્લેરોસિસના નિદાન માટે નીચેનાનો ઉપયોગ થાય છે:
- હાથપગના જહાજોની એમઆરઆઈ;
- એરોટાનું સીટી સ્કેન;
- પેરિફેરલ ટોમોગ્રાફિક આર્ટિઓગ્રાફી;
- એરોટા, કોરોનરી વાહિનીઓ, રેનલ અને હાથપગની ધમનીઓની મલ્ટિસ્લાઈસ સીટી.
નીચલા હાથપગના જહાજોની એમઆરઆઈ
આ પદ્ધતિઓ સૌથી વધુ માહિતીપ્રદ છે; તેનો ઉપયોગ સર્જીકલ હસ્તક્ષેપના અવકાશને નિર્ધારિત કરવા અને જટિલ ડાયગ્નોસ્ટિક કેસોમાં થાય છે.
એથરોસ્ક્લેરોસિસને ઓળખવા માટે, દર્દીની ફરિયાદો અને પરીક્ષાના ડેટાને ધ્યાનમાં લેવામાં આવે છે, પરંતુ નિદાનની પુષ્ટિ કરવા માટે, રક્તની લિપિડ રચનાનું વિશ્લેષણ, તેમજ ધમની નેટવર્કની અલ્ટ્રાસાઉન્ડ અને એન્જીયોગ્રાફિક પરીક્ષા હાથ ધરવી જરૂરી છે. સૌથી વધુ માહિતીપ્રદ ટોમોગ્રાફિક પદ્ધતિઓ છે.
ઉપયોગી વિડિયો
વિશે આધુનિક અભિગમોએથરોસ્ક્લેરોસિસનું નિદાન કરવા માટે, આ વિડિઓ જુઓ:
થ્રોમ્બોસિસ/એમ્બોલિઝમ. સર્વેક્ષણો. કાર્ડિયોલોજિસ્ટને એક પ્રશ્ન પૂછો. ગરદનના વાહિનીઓના એથરોસ્ક્લેરોસિસ. સ્ટેનોસિસ હેઠળ (અથવા અવરોધ) કેરોટીડ ધમનીઓસૂચિત
થ્રોમ્બોસિસ/એમ્બોલિઝમ. સર્વેક્ષણો. કાર્ડિયોલોજિસ્ટને એક પ્રશ્ન પૂછો. . એથરોસ્ક્લેરોસિસ એ ધમનીઓની દિવાલોનું જાડું થવું અને સખત થવું છે, જેમાં તે "શાંતિપૂર્વક અને ધીમે ધીમે" સાંકડી થાય છે.
પ્રારંભિક પરીક્ષા અને દવાઓના પ્રિસ્ક્રિપ્શન માટે, તમારે ન્યુરોલોજીસ્ટનો સંપર્ક કરવાની જરૂર છે, અને ન્યુટ્રિશનિસ્ટ અથવા ન્યુટ્રિશનિસ્ટ તમને એથરોસ્ક્લેરોસિસ માટે પોષણ પસંદ કરવામાં મદદ કરશે.
થ્રોમ્બોસિસ/એમ્બોલિઝમ. સર્વેક્ષણો. કાર્ડિયોલોજિસ્ટને એક પ્રશ્ન પૂછો. નીચલા હાથપગના વાહિનીઓના એથરોસ્ક્લેરોસિસને નાબૂદ કેમ થાય છે અને તેની સારવાર કેવી રીતે થાય છે?
સેરેબ્રલ વેસ્ક્યુલર એથરોસ્ક્લેરોસિસના નિદાનમાં મગજની પરીક્ષાઓ અને પ્રયોગશાળા પરીક્ષણોનો સમાવેશ થાય છે
અમે ટૂંક સમયમાં માહિતી પ્રકાશિત કરીશું.
તાણ, જીવનની ઝડપી ગતિ, પર્યાવરણ અને અન્ય પરિબળોને કારણે આધુનિક લોકો વારંવાર હૃદય અને વાહિની રોગો વિકસાવે છે. જ્યાં સુધી ગંભીર પરિસ્થિતિ ઊભી ન થાય ત્યાં સુધી તેઓ પેથોલોજી વિશે જાણતા નથી. આ કિસ્સામાં, ડોકટરો માટે દર્દીને મદદ કરવી અને ઇલાજ કરવું મુશ્કેલ બનશે, તેથી હૃદયની તંદુરસ્તી જાળવવા માટે, નિવારક નિદાન હાથ ધરવા મહત્વપૂર્ણ છે, અને અમે તમને આ લેખમાં હૃદયની તપાસ કેવી રીતે કરવી તે કહીશું.
હૃદયની નિષ્ફળતાના લક્ષણો
જ્યારે હૃદયની સમસ્યાઓ દેખાય છે ત્યારે ઘણા લોકો ડૉક્ટર પાસે જતા નથી, કારણ કે લક્ષણો ઘણીવાર અસ્પષ્ટ હોય છે અને અન્ય રોગો સાથે મૂંઝવણમાં આવી શકે છે, ઉદાહરણ તરીકે, ફેફસાં અથવા પેટ. જો સમસ્યા સ્પષ્ટ છે, અને દર્દી સમજે છે કે હૃદયમાં કંઈક ખોટું છે, તો તે ઘણી વાર ફાર્મસીમાં દવાઓ ખરીદવા માટે જાય છે જે લક્ષણોને દૂર કરી શકે છે, પરંતુ રોગ પોતે જ સારવાર પામતો નથી અને આગળ વધે છે.
હૃદયરોગના મુખ્ય લક્ષણો, જેને તબીબી સહાય અને સંપૂર્ણ તપાસની જરૂર હોય છે, તે નીચે મુજબ છે.
- શ્વાસની તકલીફ અને હવાનો અભાવ. અમે શારીરિક શ્રમ વિના શ્વાસની તકલીફ વિશે વાત કરી રહ્યા છીએ.
- રાત્રે હવાનો અભાવ. જૂઠું બોલવાની સ્થિતિમાં, લક્ષણ તીવ્ર બને છે, અને જ્યારે શરીર સીધી સ્થિતિમાં હોય છે, ત્યારે તે અદૃશ્ય થઈ જાય છે, જે હૃદયની નિષ્ફળતા સૂચવે છે.
- એડીમા. આ લક્ષણ વિવિધ કારણોસર જોવા મળે છે, પરંતુ જો હૃદયની પેથોલોજી હોય, તો પછી શરૂઆતમાં પગ સાંજે ફૂલી જાય છે, ધીમે ધીમે સોજો ઊંચો થાય છે, પેટના વિસ્તાર સુધી.
- છાતીમાં દુખાવો અને ચુસ્તતાની લાગણી. આ લક્ષણ કસરત પછી અને દરમિયાન દેખાય છે, પરંતુ 5-10 મિનિટ પછી દુખાવો દૂર થઈ જાય છે. જો તમે તમારી જીભની નીચે નાઇટ્રોગ્લિસરિન નાખો તો તે અદૃશ્ય થઈ જાય છે. આ લક્ષણ ત્યારે દેખાય છે જ્યારે વાહિનીઓની પેટન્સી નબળી હોય છે અને તેઓ સામાન્ય રીતે મ્યોકાર્ડિયમમાં રક્ત પુરવઠાનો સામનો કરી શકતા નથી.
- હૃદયનો દુખાવો. જો તમારું હૃદય દુખે છે, તો છરા મારવાની, વીંધવાની સંવેદના છે. જ્યારે વળવું અથવા વાળવું, ત્યારે હૃદયમાં સાચી પીડા તીવ્ર થતી નથી.
- માથાનો દુખાવો, ઉબકા, ટિનીટસ. ધમનીના હાયપરટેન્શન સાથે લક્ષણો દેખાય છે. આ સમસ્યા 50 વર્ષથી વધુ ઉંમરના લોકોમાં જોવા મળે છે.
- હૃદય લય નિષ્ફળતા. જો તમારું હૃદય અનિયમિત અને અસમાન રીતે ધબકવા લાગે છે, તો નિદાન અને યોગ્ય સારવાર માટે ડૉક્ટરની સલાહ લેવી વધુ સારું છે.
મહત્વપૂર્ણ! હૃદયની લયની સમસ્યાઓ ઉપરાંત, જો તમારા આરામના હૃદયના ધબકારા 90 થી વધુ અથવા 60 ધબકારા પ્રતિ મિનિટ કરતા ઓછા હોય તો તમારે ડૉક્ટરનો સંપર્ક કરવો જોઈએ.
પ્રાથમિક નિદાન
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમ રોગોની સંખ્યામાં દોરી જાય છે. એક સામાન્ય સમસ્યા વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ છે. તે ધીમે ધીમે વિકાસ પામે છે. સમગ્ર જીવન દરમિયાન. તેથી, ડોકટરો વર્ષમાં એકવાર ડાયગ્નોસ્ટિક્સમાંથી પસાર થવાની સલાહ આપે છે. જો રોગની વહેલી શોધ થઈ જાય, તો સારવાર ઝડપી અને અસરકારક રહેશે.
તબીબી પ્રેક્ટિસમાં હૃદયનો અભ્યાસ કરવાની પદ્ધતિઓ બે પ્રકારમાં વહેંચાયેલી છે:
- ઉદ્દેશ્ય
- ઇન્સ્ટ્રુમેન્ટલ
હોસ્પિટલમાં પ્રારંભિક પરીક્ષા દરમિયાન, ડોકટરો રક્તવાહિની તંત્રની ઉદ્દેશ્ય પરીક્ષાનો ઉપયોગ કરે છે. પરીક્ષા પછી, ડૉક્ટર અનુમાનિત નિદાન કરે છે, પછી ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સનો ઉપયોગ કરે છે.
હૃદયની તપાસ માટેની ઉદ્દેશ્ય પદ્ધતિઓમાં નીચેનાનો સમાવેશ થાય છે:
- પેલ્પેશન. દર્દીની છાતી પર હાથ મૂકીને પરીક્ષણ હાથ ધરવામાં આવે છે, જેથી હાથ પાંસળીના સંપર્કમાં હોય, ત્યારબાદ આંગળીઓ હૃદયના વિસ્તારની આસપાસ અનુભવાય છે. આ પદ્ધતિ હૃદયની લય, ધબકારાનું બળ, ઊંચાઈ અને તેમનું સ્થાન સાંભળવામાં મદદ કરે છે. આને કારણે, કેટલીક પેથોલોજીઓને ઓળખવી શક્ય છે, ઉદાહરણ તરીકે, સ્ટેનોસિસ, એરોટા, ટાકીકાર્ડિયા.
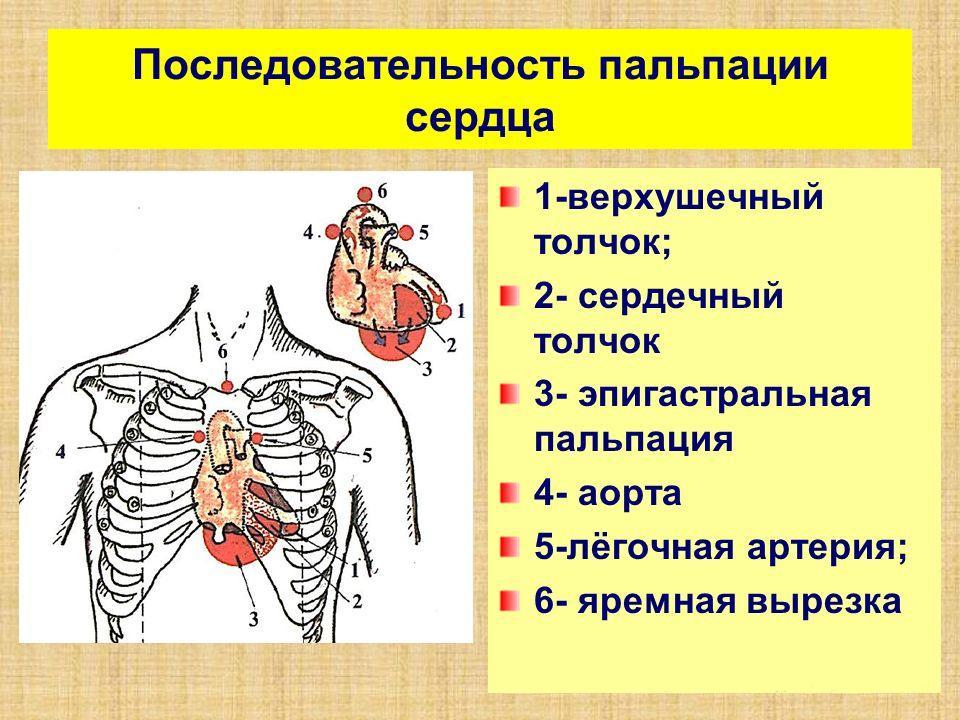 પેલ્પેશન
પેલ્પેશન - હૃદયની પર્ક્યુસન. કાર્ડિયોવેસ્ક્યુલર સિસ્ટમનો અભ્યાસ કરવાની આ પદ્ધતિ ટેપ દ્વારા અંગનું કદ અને છાતીમાં તેની સ્થિતિને લગભગ નક્કી કરવાનું શક્ય બનાવે છે. આને કારણે, પ્રારંભિક નિદાન કરી શકાય છે.
 પર્ક્યુસન
પર્ક્યુસન - હૃદયની ધ્વનિ. આ સ્ટેથોસ્કોપનો ઉપયોગ કરીને કરવામાં આવે છે. આ પદ્ધતિમાં સાંભળવું શામેલ છે અને તમને હૃદયના ગણગણાટની પ્રકૃતિ અને ધોરણમાંથી ધ્વનિ ચિત્રના વિચલનનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. પ્રક્રિયા સંપૂર્ણ મૌન સાથે થવી જોઈએ.
 શ્રવણ
શ્રવણ - બ્લડ પ્રેશર માપન. આ કિસ્સામાં, કોઈપણ પ્રકારના ટોનોમીટરનો ઉપયોગ કરવામાં આવે છે જે હાયપરટેન્શન અથવા હાયપોટેન્શન નક્કી કરવા દબાણને માપે છે.
કાર્ડિયોવેસ્ક્યુલર સિસ્ટમનો અભ્યાસ કરવાની વર્ણવેલ પદ્ધતિઓ ફક્ત પ્રારંભિક પરીક્ષા દરમિયાન જ હાથ ધરવામાં આવે છે; જો ડૉક્ટરને ધોરણમાંથી ચોક્કસ વિચલનો મળે, તો તે હૃદયની પ્રવૃત્તિને ચકાસવા માટે વધારાની પદ્ધતિઓ સૂચવે છે; આ કિસ્સામાં, ખાસ સાધનો સાથે સંપૂર્ણ પરીક્ષા છે. વપરાયેલ
ઇલેક્ટ્રોકાર્ડિયોગ્રાફી
આ ડાયગ્નોસ્ટિક પદ્ધતિ તમને ઓપરેશન દરમિયાન હૃદયના સ્નાયુઓ ઉત્પન્ન કરે છે તે વિદ્યુત આવેગને રેકોર્ડ કરવા અને પછી તેનો અભ્યાસ કરવાની મંજૂરી આપે છે. જો હૃદય પેથોલોજી વિનાનું હોય, તો પછી વિદ્યુત ઉત્તેજના ચોક્કસ ક્રમ સાથે હૃદયના જુદા જુદા ભાગોમાંથી પસાર થાય છે. જો હૃદયના સ્નાયુઓની ઉત્તેજના નિષ્ફળ જાય, તો આ પેથોલોજી અને સંભવિત રોગો સૂચવે છે.
જ્યારે મ્યોકાર્ડિયમ સંકુચિત થાય છે અને આરામ કરે છે, ત્યારે તમામ ડેટા રેકોર્ડ કરવામાં આવે છે અને દાંતના સ્વરૂપમાં લખવામાં આવે છે, જેના પછી ડૉક્ટરને વળાંક અથવા ગ્રાફ પ્રાપ્ત થાય છે.
 ECG વળાંક
ECG વળાંક ઇલેક્ટ્રોકાર્ડિયોગ્રાફ નામના વિશિષ્ટ ઉપકરણ દ્વારા ડેટા રેકોર્ડ કરવામાં આવે છે. આ ડાયગ્નોસ્ટિક પદ્ધતિ તમને હૃદયની લયની આવર્તન અને એકરૂપતા, અંગમાં થતી વિવિધ વિદ્યુત પ્રક્રિયાઓનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. એરિથમિયા, ઇસ્કેમિયા અને હાર્ટ એટેક શોધવા માટે ECG કરવામાં આવે છે.
મહત્વપૂર્ણ! ECG વળાંકમાં ફેરફાર માત્ર હૃદયની અયોગ્ય કામગીરીને કારણે જ થતો નથી. કારણ આ અંગ સાથે સંબંધિત ન હોય તેવા રોગો હોઈ શકે છે: ન્યુમોનિયા, પ્યુરીસી, સ્થૂળતા, વગેરે.
ઇલેક્ટ્રોકાર્ડિયોગ્રાફી અન્ય પદ્ધતિઓ સાથે હૃદયની વ્યાપક પરીક્ષામાં સામેલ થઈ શકે છે.
આરામ પર કાર્ડિયોગ્રામ લેવા ઉપરાંત, અન્ય ECG તકનીકોનો ઉપયોગ કરવામાં આવે છે:
- હોલ્ટર મોનીટરીંગ;
- સાયકલ એર્ગોમેટ્રી.
પ્રથમ કિસ્સામાં, અભ્યાસ એક દિવસ માટે ચાલુ રહે છે. સાધનસામગ્રી અને સેન્સર દર્દી સાથે જોડાયેલા હોય છે, ત્યારબાદ ઉત્તેજનામાં ફેરફારના સૂચકાંકોનું રાઉન્ડ-ધ-ક્લોક રેકોર્ડિંગ શરૂ થાય છે. મોટેભાગે, આ પદ્ધતિનો ઉપયોગ ગંભીર દર્દીઓ માટે થાય છે, અથવા જો સમસ્યા સમયાંતરે દેખાય છે, ઉદાહરણ તરીકે, ટૂંકા ગાળાના એરિથમિયા સાથે.
બીજા કિસ્સામાં, શરીર પર તણાવ પહેલાં અને પછી ECG લેવામાં આવે છે. આ પદ્ધતિ અમને દર્દીની શારીરિક પ્રવૃત્તિ પ્રત્યેની સંવેદનશીલતાને ઓળખવા દે છે. સાયકલ એર્ગોમેટ્રીનો ઉપયોગ ઘણીવાર ઇસ્કેમિયા માટે થાય છે, એટલે કે એક્સર્શનલ એન્જીના.
ફોનોકાર્ડિયોગ્રાફી અને ઇકોકાર્ડિયોગ્રાફી
ફોનોકાર્ડિયોગ્રાફી તમને હૃદયના તમામ અવાજો અને ગણગણાટને રેકોર્ડ કરવાની મંજૂરી આપે છે. રેકોર્ડિંગ ફોનોકાર્ડિયોગ્રાફ દ્વારા કરવામાં આવે છે, જે સામાન્ય રીતે ઇલેક્ટ્રોકાર્ડિયોગ્રાફ માટે વધારાનું ઉપકરણ છે. ઇન્સ્ટ્રુમેન્ટલ નિદાનની આ પદ્ધતિ તમને અવાજ દ્વારા રોગોના લક્ષણોનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે.
 ફોનોકાર્ડિયોગ્રાફી
ફોનોકાર્ડિયોગ્રાફી અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરીને ઇકોકાર્ડિયોગ્રાફી કરવામાં આવે છે. આજે ઇકોકાર્ડિયોગ્રાફી કરવા માટે ઘણી પદ્ધતિઓ છે:
- એક-પરિમાણીય ઇકોકાર્ડિયોગ્રાફી તમને પ્લેનમાં અંગનું પ્રક્ષેપણ મેળવવાની મંજૂરી આપે છે. દિવાલોની જાડાઈ અને પોલાણનું કદ નક્કી કરવા માટે આ પદ્ધતિનો ઉપયોગ કરીને હૃદયની તપાસ કરવામાં આવે છે. વધુમાં, વાલ્વની કામગીરી અને સંકોચન દરમિયાન અને પછી અંગની સ્થિતિનું મૂલ્યાંકન કરવામાં આવે છે.
- દ્વિ-પરિમાણીય ઇકોકાર્ડિયોગ્રાફી તપાસવામાં આવતા અંગની ત્રિ-પરિમાણીય છબી પ્રદાન કરે છે, તેથી પદ્ધતિ વધુ માહિતીપ્રદ માનવામાં આવે છે.
- ડોપ્લર ઇકોકાર્ડિયોગ્રાફી - હૃદયની અંદર લોહીના પ્રવાહનું નિદાન, હેમોડાયનેમિક્સનું મૂલ્યાંકન કરવા, વાલ્વ અને સેપ્ટલ ખામીને ઓળખવા અને શન્ટ્સની હાજરી માટે વપરાય છે.
રેડિયોગ્રાફી
એક્સ-રેનો ઉપયોગ કરીને હૃદય અને રુધિરવાહિનીઓનો અભ્યાસ કરવાની પદ્ધતિઓ અમને હૃદયના કદ અને આકાર, મોટી નળીઓ અને પેરીકાર્ડિયલ ભાગમાં પ્રવાહીની માત્રાનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. આ પદ્ધતિનો ઉપયોગ કરતી વખતે, વ્યક્તિને રેડિયેશનની માત્રા પ્રાપ્ત થાય છે, તેથી તેનો બિનજરૂરી ઉપયોગ કરવાનો કોઈ અર્થ નથી. જ્યારે અન્ય પદ્ધતિઓ વ્યક્તિ અને તેના અંગની સ્થિતિ વિશે પૂરતી માહિતી પ્રદાન કરતી નથી ત્યારે તેનો ઉપયોગ થાય છે.
સગર્ભા સ્ત્રીઓની તપાસ કરવા માટે એક્સ-રેનો ઉપયોગ કરી શકાતો નથી. રેડિયોગ્રાફીના પ્રકારો પૈકી એક ટોમોગ્રાફી છે. પછીની પદ્ધતિ વધુ માહિતીપ્રદ છે, કારણ કે ચિત્ર મોનિટર સ્ક્રીન પર પ્રદર્શિત થાય છે, દર્દીના અંગનું અનુકરણ કરે છે, જો કે, આ કિસ્સામાં રેડિયેશન એક્સ-રે કરતાં વધુ છે.
રેડિયોન્યુક્લાઇડ પરીક્ષા અને એન્જીયોકાર્ડિયોગ્રાફી
હૃદયનો આઇસોટોપ અભ્યાસ, એટલે કે રેડિયોન્યુક્લાઇડ પદ્ધતિ, રક્તમાં રેડિયોઆઇસોટોપ્સ દાખલ કરીને હાથ ધરવામાં આવે છે, જે તેમના વિતરણનું વધુ મૂલ્યાંકન કરવાનું શક્ય બનાવે છે. આ પદ્ધતિ રક્ત વાહિનીઓમાં લોહીના ગંઠાવાનું નિર્માણ તેમજ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન નક્કી કરવામાં મદદ કરે છે. આ કિસ્સામાં, દર્દીને રેડિયેશન પણ મળે છે.
એન્જીયોકાર્ડિયોગ્રાફીમાં રેડિયોપેક કોન્ટ્રાસ્ટ એજન્ટને સીધું હૃદયમાં ઇન્જેક્ટ કરવાનો સમાવેશ થાય છે. તેની મદદથી, ડોકટરો હૃદયના ચેમ્બર અને રક્ત વાહિનીઓના ઘણા પરિમાણોનો અભ્યાસ કરી શકે છે. અંગ પર શસ્ત્રક્રિયાની શક્યતા નક્કી કરવા માટે પ્રક્રિયાનો ઉપયોગ કરવામાં આવે છે. લોહીના ગંઠાવાનું પરીક્ષણ કરતી વખતે આ પદ્ધતિ મુખ્ય છે. એન્જીયોકાર્ડિયોગ્રાફી કેથેટરાઇઝેશન દ્વારા કરવામાં આવે છે.
 કાર્ડિયાક થ્રોમ્બોસિસ
કાર્ડિયાક થ્રોમ્બોસિસ મહત્વપૂર્ણ! ડોપ્લરોગ્રાફી અથવા એન્જીયોગ્રાફી દ્વારા હૃદયની રક્તવાહિનીઓ કેવી રીતે તપાસવી તે ફક્ત ડૉક્ટર પસંદ કરે છે. પદ્ધતિની પસંદગી અભ્યાસના હેતુ સહિત ઘણા પરિમાણો દ્વારા પ્રભાવિત થાય છે.
દરેક વ્યક્તિ અને ચોક્કસ કેસ માટે, ચોક્કસ પ્રકારના નિદાનનો ઉપયોગ કરી શકાય છે, જો કે કેટલીક પરિસ્થિતિઓમાં એક કરતાં વધુ પદ્ધતિઓનો ઉપયોગ થઈ શકે છે, પરંતુ એક સાથે અનેક. તે આરોગ્યની સ્થિતિ, દર્દીની ઉંમર અને હૃદયને શા માટે દુઃખ પહોંચાડે છે તેના પર આધાર રાખે છે, એટલે કે, હાલની પેથોલોજી.
ઘર પરીક્ષણ પદ્ધતિઓ
તમે ઘરે તમારા હૃદયના કાર્યને તપાસી શકો છો, અને 40 વર્ષથી વધુ ઉંમરના લોકોને સમયસર સ્થિતિના બગાડને શોધવા માટે વધુ વખત આ કરવાની ભલામણ કરવામાં આવે છે. હોમ ડાયગ્નોસ્ટિક્સ માટે, ટોનોમીટરનો ઉપયોગ કરવામાં આવે છે, જે બ્લડ પ્રેશર અને પલ્સ રેટને માપી શકે છે.
ટોનોમીટર કોઈપણ પ્રકારનો ઉપયોગ કરી શકાય છે, જેના માટે તમારી પાસે પૂરતા પૈસા છે. માપન ફક્ત બેઠક અથવા સૂવાની સ્થિતિમાં, આરામ પર લેવામાં આવે છે. તમે તેને બંને હાથ પર કરી શકો છો, પરંતુ માત્ર કોણી પર. જો માપન દરમિયાન દબાણ 110/70-140/90 કરતા વધુ અથવા ઓછું હોય અને સૂચક લાંબા સમય સુધી ચાલુ રહે, તો કાર્ડિયોલોજિસ્ટની મુલાકાત લેવાની ભલામણ કરવામાં આવે છે.
ક્રોનિક હૃદય નિષ્ફળતા
ક્રોનિક હાર્ટ ફેલ્યોર (CHF) એ એક રોગ છે જેમાં હૃદય શરીરને ઓક્સિજન પૂરો પાડવા માટે પૂરતું લોહી પંપ કરવામાં અસમર્થ હોય છે. તે કાર્ડિયોવેસ્ક્યુલર સિસ્ટમના ઘણા રોગોના પરિણામે થઈ શકે છે, જેમાંથી સૌથી સામાન્ય કોરોનરી હૃદય રોગ, હાયપરટેન્શન, સંધિવા હૃદયની ખામી અને એન્ડોકાર્ડિટિસ છે. નબળા હૃદયના સ્નાયુ લોહીને પંપ કરવામાં અસમર્થ હોય છે, તે વાસણોમાં ઓછું અને ઓછું મુક્ત કરે છે.
હૃદયની નિષ્ફળતા ધીમે ધીમે વિકસે છે અને પ્રારંભિક તબક્કામાં શારીરિક પ્રવૃત્તિ દરમિયાન જ દેખાય છે. આરામ પર લાક્ષણિક લક્ષણો રોગના ગંભીર તબક્કાને સૂચવે છે. જેમ જેમ CHF પ્રગતિ કરે છે, તે દર્દીની સ્થિતિને નોંધપાત્ર રીતે બગાડે છે, જેના કારણે પ્રભાવ અને અપંગતામાં ઘટાડો થાય છે. પરિણામ ક્રોનિક લીવર અને કિડની ફેલ્યોર, લોહી ગંઠાવાનું અને સ્ટ્રોક હોઈ શકે છે.
સમયસર નિદાન અને સારવાર રોગની પ્રગતિને ધીમી કરી શકે છે અને અટકાવી શકે છે ખતરનાક ગૂંચવણો. મહત્વની ભૂમિકાશરતના સ્થિરીકરણમાં સોંપેલ છે યોગ્ય છબીજીવન: વજન ઘટાડવું, ઓછા મીઠાવાળા આહાર, શારીરિક અને ભાવનાત્મક તાણને મર્યાદિત કરવું.
સમાનાર્થી રશિયન
કન્જેસ્ટિવ હૃદય નિષ્ફળતા, હૃદયની નિષ્ફળતા.
હૃદયની નિષ્ફળતા, કન્જેસ્ટિવ હૃદયની નિષ્ફળતા.
હૃદયની નિષ્ફળતાના ક્લિનિકલ અભિવ્યક્તિઓ તેની અવધિ અને તીવ્રતા પર આધાર રાખે છે અને તે તદ્દન વૈવિધ્યસભર છે. રોગનો વિકાસ ધીમો છે અને ઘણા વર્ષો લે છે. જો સારવાર ન કરવામાં આવે તો દર્દીની સ્થિતિ વધુ ખરાબ થઈ શકે છે.
ક્રોનિક હાર્ટ નિષ્ફળતાના મુખ્ય લક્ષણોમાં નીચેનાનો સમાવેશ થાય છે:
- શારીરિક શ્રમ દરમિયાન શ્વાસની તકલીફ, જ્યારે આડી સ્થિતિમાં ખસેડવું, અને પછી આરામ પર;
- ચક્કર, થાક અને નબળાઇ;
- ભૂખ અને ઉબકાનો અભાવ;
- પગની સોજો;
- માં પ્રવાહીનું સંચય પેટની પોલાણ(જલોદર);
- એડીમાને કારણે વજનમાં વધારો;
- ઝડપી અથવા અનિયમિત ધબકારા;
- ગુલાબી રંગના ગળફા સાથે સૂકી ઉધરસ;
- ધ્યાન અને બુદ્ધિમાં ઘટાડો.
રોગ વિશે સામાન્ય માહિતી
સંકોચન દ્વારા, હૃદય વાહિનીઓ દ્વારા રક્તનું સતત પરિભ્રમણ સુનિશ્ચિત કરે છે. સાથે લોહી, ઓક્સિજન અને પોષક તત્વોબધા અવયવો અને પેશીઓને પૂરા પાડવામાં આવે છે, અને ચયાપચયના અંતિમ ઉત્પાદનો, પ્રવાહી સહિત, દૂર કરવામાં આવે છે. આ એકાંતરે બે તબક્કાઓ દ્વારા પ્રાપ્ત થાય છે: હૃદયના સ્નાયુનું સંકોચન (જેને સિસ્ટોલ કહેવાય છે) અને તેની છૂટછાટ (ડાયાસ્ટોલ). કાર્ડિયાક પ્રવૃત્તિના કયા તબક્કા તેની કામગીરીમાં વિક્ષેપ પાડે છે તેના આધારે, અમે સિસ્ટોલિક અથવા ડાયસ્ટોલિક હૃદયની નિષ્ફળતા વિશે વાત કરીએ છીએ.
- સિસ્ટોલિક હૃદયની નિષ્ફળતા એ હૃદયના સ્નાયુની નબળાઇનું પરિણામ છે અને તે હૃદયના ચેમ્બરમાંથી લોહીના અપૂરતા ઇજેક્શન દ્વારા વર્ગીકૃત થયેલ છે. તેના સૌથી સામાન્ય કારણો કોરોનરી હૃદય રોગ અને વિસ્તરેલ મ્યોકાર્ડિયોપેથી છે. પુરુષોમાં વધુ વખત જોવા મળે છે.
- ડાયસ્ટોલિક હાર્ટ ફેલ્યોર ત્યારે થાય છે જ્યારે હૃદયના સ્નાયુઓ ખેંચવાની ક્ષમતા ગુમાવે છે. પરિણામે, ખૂબ ઓછું લોહી એટ્રિયામાં પ્રવેશ કરે છે. સૌથી વધુ સામાન્ય કારણો: ધમનીનું હાયપરટેન્શન, હાયપરટ્રોફિક મ્યોકાર્ડિયોપેથી અને સ્ટેનોટિક પેરીકાર્ડિટિસ.
માનવ હૃદયને આશરે જમણા અને ડાબા ભાગમાં વિભાજિત કરી શકાય છે. ફેફસાંમાં લોહી પમ્પ કરવું અને તેને ઓક્સિજનથી સંતૃપ્ત કરવું એ હૃદયના જમણા ભાગોના કાર્ય દ્વારા સુનિશ્ચિત થાય છે, અને ડાબા ભાગો પેશીઓને રક્ત પહોંચાડવા માટે જવાબદાર છે. કયા વિભાગો તેમના કાર્યનો સામનો કરવામાં નિષ્ફળ જાય છે તેના આધારે, તેઓ જમણા વેન્ટ્રિક્યુલર અથવા ડાબા વેન્ટ્રિક્યુલર હૃદયની નિષ્ફળતાની વાત કરે છે. જ્યારે ડાબા વિભાગોની કામગીરી ક્ષતિગ્રસ્ત થાય છે, ત્યારે શ્વાસની તકલીફ અને ઉધરસ આગળ આવે છે. જમણી બાજુની નિષ્ફળતા પ્રણાલીગત એડીમા તરીકે પોતાને પ્રગટ કરે છે.
જરૂરી દવાઓ પસંદ કરવા માટે, હૃદયની નિષ્ફળતા અને તેના પ્રકારનું મિકેનિઝમ નક્કી કરવું ખૂબ જ મહત્વપૂર્ણ છે.
કોને જોખમ છે?
ક્રોનિક હાર્ટ નિષ્ફળતાના વિકાસ માટે નીચેના જોખમ પરિબળોમાંથી ઓછામાં ઓછા એકની હાજરી પૂરતી છે. બે અથવા વધુ પરિબળોનું સંયોજન રોગની સંભાવનાને નોંધપાત્ર રીતે વધારે છે.
જોખમ ધરાવતા દર્દીઓમાં નીચેનાનો સમાવેશ થાય છે:
- હાઈ બ્લડ પ્રેશર;
- કોરોનરી હૃદય રોગ;
- ભૂતકાળમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન;
- હૃદયની લયમાં ખલેલ;
- ડાયાબિટીસ;
- જન્મજાત હૃદય રોગ;
- વારંવાર વાયરલ રોગોસમગ્ર જીવન દરમિયાન;
- ક્રોનિક રેનલ નિષ્ફળતા;
- દારૂનું વ્યસન.
ક્રોનિક હાર્ટ ફેલ્યોરનું નિદાન તબીબી ઇતિહાસ, લાક્ષણિક લક્ષણો અને પ્રયોગશાળા અને અન્ય પરીક્ષણોના પરિણામોના આધારે કરવામાં આવે છે.
પ્રયોગશાળા સંશોધન
- સામાન્ય રક્ત પરીક્ષણમાં મોટેભાગે કોઈ ફેરફાર થતો નથી. કેટલાક કિસ્સાઓમાં, મધ્યમ એનિમિયા શોધી શકાય છે.
- એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ (ESR) વધી શકે છે, ખાસ કરીને જ્યારે હૃદયની નિષ્ફળતા સંધિવા જખમહૃદય અથવા ચેપી એન્ડોકાર્ડિટિસ.
- રેનલ ગૂંચવણોનું નિદાન કરવા અને એડીમાના રેનલ મૂળને બાકાત રાખવા માટે સામાન્ય પેશાબ વિશ્લેષણ મહત્વપૂર્ણ છે. ક્રોનિક હાર્ટ નિષ્ફળતાના સંભવિત અભિવ્યક્તિઓ પૈકી એક પેશાબમાં પ્રોટીનનું ઉચ્ચ સ્તર છે.
- રક્તમાં કુલ પ્રોટીન અને પ્રોટીન અપૂર્ણાંકો એડીમેટસ પ્રવાહીમાં પુનઃવિતરણને કારણે ઘટાડી શકાય છે.
- બ્લડ ગ્લુકોઝ. હૃદયની નિષ્ફળતા માટે જોખમી પરિબળ તરીકે ડાયાબિટીસ મેલીટસને બાકાત રાખવા માટે મહત્વપૂર્ણ છે.
- કોલેસ્ટ્રોલ. ઉચ્ચ અને ઓછી ઘનતાવાળા લિપોપ્રોટીન. એલિવેટેડ કોલેસ્ટ્રોલ સ્તર અને એથરોસ્ક્લેરોસિસ, કોરોનરી હૃદય રોગ અને હાયપરટેન્શનના વિકાસ વચ્ચે સ્પષ્ટ સંબંધ છે. હૃદયની નિષ્ફળતામાં કોલેસ્ટ્રોલ અને લિપોપ્રોટીનનું ઉચ્ચ સ્તર રોગના વધુ ગંભીર કોર્સને સૂચવી શકે છે.
- લોહીમાં સોડિયમ અને પોટેશિયમ. ક્રોનિક હાર્ટ નિષ્ફળતામાં, રક્ત સીરમમાં તેમનું સ્તર એડીમાને કારણે નોંધપાત્ર રીતે બદલાઈ શકે છે. મૂત્રવર્ધક પદાર્થ સૂચવતી વખતે લોહીની રચનાનું નિરીક્ષણ કરવું ખાસ કરીને મહત્વપૂર્ણ છે.
- મગજ સોડિયમ
કાર્ડિયાક પરીક્ષા
મોટે ભાગે, જે વ્યક્તિ પ્રથમ વખત કાર્ડિયોવેસ્ક્યુલર સિસ્ટમમાંથી કોઈ ફરિયાદ અનુભવે છે, પ્રારંભિક બહારના દર્દીઓની સારવાર પછી, સંપૂર્ણ કાર્ડિયોલોજિકલ અને સંબંધિત પરીક્ષાને બાયપાસ કરીને તરત જ સારવાર મેળવે છે, જેમાં ઇન્સ્ટ્રુમેન્ટલ અને બંનેનો સમાવેશ થવો જોઈએ. પ્રયોગશાળા પદ્ધતિઓડાયગ્નોસ્ટિક્સ
ક્લિનિકલ લક્ષણોના વ્યાપના આધારે, દર્દીઓના ત્રણ મુખ્ય જૂથોને વિભાજિત કરી શકાય છે:
1. હૃદયના વિસ્તારમાં પીડાની ફરિયાદો ધરાવતા દર્દીઓ
2. હાઈ બ્લડ પ્રેશરવાળા દર્દીઓ
3. લયમાં ખલેલ, હૃદયના કાર્યમાં વિક્ષેપ ધરાવતા દર્દીઓ
ક્લિનિકલ લક્ષણોના વિવિધ સંયોજનો પણ શક્ય છે (હાઈ બ્લડ પ્રેશરની પૃષ્ઠભૂમિ સામે લયમાં ખલેલ અને હૃદયમાં દુખાવો).
ન્યૂનતમ પરીક્ષામાં શામેલ હોવું જોઈએ:
- ફરિયાદોના વિગતવાર સંગ્રહ અને શારીરિક તપાસ સાથે કાર્ડિયોલોજિસ્ટ દ્વારા પરીક્ષા (એકલ્ટેશન, પર્ક્યુસન)
- ઇસીજી (12-લીડ ઇસીજી, લાંબી પટ્ટી ઇસીજી, કાર્ડિયોટોગ્રાફી, ઇસીટીજી-60, આઇસોમેટ્રિક તણાવ સાથે ઇસીજી)
- અલ્ટ્રાસાઉન્ડ ( અલ્ટ્રાસોનોગ્રાફી) હૃદય, રક્ત વાહિનીઓની ડોપ્લરોગ્રાફી, ટ્રાન્સસોફેજલ અલ્ટ્રાસાઉન્ડ (હૃદયના પોલાણમાં લોહીના ગંઠાવાની હાજરીને બાકાત રાખવા માટે ઘણીવાર લયમાં વિક્ષેપ માટે જરૂરી), કિડની, મૂત્રપિંડ પાસેની ગ્રંથીઓ, થાઇરોઇડ ગ્રંથિનું અલ્ટ્રાસાઉન્ડ
- 24-કલાક બ્લડ પ્રેશર અને ECG મોનિટરિંગ (હોલ્ટર મોનિટરિંગ)
- લોડ પરીક્ષણો (વેલર્ગોમેટ્રિક પરીક્ષણ, ટ્રેડમિલ પરીક્ષણ, માહિતીપ્રદ અને ફાર્માકોલોજિકલ પરીક્ષણો)
- સંબંધિત નિષ્ણાતોની પરામર્શ (એન્ડોક્રિનોલોજિસ્ટ, ગાયનેકોલોજિસ્ટ, નેત્ર ચિકિત્સક, ગેસ્ટ્રોએન્ટેરોલોજીસ્ટ, ન્યુરોલોજીસ્ટ, નેફ્રોલોજિસ્ટ, વગેરે)
- લેબોરેટરી પરીક્ષણો: બાયોકેમિકલ રક્ત પરીક્ષણ (ગ્લુકોઝ, ઇલેક્ટ્રોલાઇટ્સ, લિપિડ સ્પેક્ટ્રમ, કોલેસ્ટ્રોલ અને અન્ય કાર્ડિયાક એન્ઝાઇમ), ચોક્કસ હોર્મોન્સ (થાઇરોઇડ ગ્રંથિ, મગજ નેટ્રિયુરેટિક પેપ્ટાઇડ) ના સ્તરનું નિર્ધારણ.
હૃદયનો દુખાવો
સૌથી સામાન્ય કારણો:
- કોરોનરી હૃદય રોગ (CHD)
- હૃદયના વાલ્વની ખામી
- ન્યુરોસિર્ક્યુલેટરી ડાયસ્ટોનિયા (NCD)
કરોડરજ્જુ (ઓસ્ટિઓકોન્ડ્રોસિસ) ના રોગોમાં પીડાના વિભેદક નિદાન માટે વિશેષ ભૂમિકા આપવી જોઈએ.
પરીક્ષામાં મહત્વની ભૂમિકા ECG ફેરફારોને આપવામાં આવે છે, જેમાં તણાવ પરીક્ષણો દરમિયાન અને દૈનિક દેખરેખ, તેમજ બાયોકેમિકલ રક્ત પરીક્ષણોમાં ફેરફાર (લિપોપ્રોટીન, ટ્રાઇગ્લાઇસેરાઇડ્સ). જો જરૂરી હોય તો, અંતિમ નિદાન સ્થાપિત કરવા અને સારવારની વધુ યુક્તિઓ નક્કી કરવા માટે કોરોનરી એન્જીયોગ્રાફી કરવામાં આવે છે. સારવાર રૂઢિચુસ્ત (દવા), એન્ડોવાસ્ક્યુલર (એન્જિયોપ્લાસ્ટી અને સ્ટેન્ટ પ્લેસમેન્ટ) હોઈ શકે છે. કોરોનરી ધમનીઓબ્રેકિયલ અથવા ફેમોરલ ધમની દ્વારા), સર્જિકલ (કૃત્રિમ પરિભ્રમણ સાથે અથવા ધબકારા મારતા હૃદય પર કોરોનરી ધમની બાયપાસ કલમ બનાવવી).
જો કરોડરજ્જુના ઓસ્ટિઓકોન્ડ્રોસિસની શંકા હોય, તો ન્યુરોલોજીસ્ટ સાથે પરામર્શ જરૂરી છે, જે જરૂરી અભ્યાસો (CT, MRI, વગેરે) નો અવકાશ નક્કી કરશે.
હાઈ બ્લડ પ્રેશર
સૌ પ્રથમ, ધમનીય હાયપરટેન્શન (વિશિષ્ટ અવયવોના રોગોને કારણે હાયપરટેન્શન) ની લાક્ષણિક પ્રકૃતિને બાકાત રાખવી જરૂરી છે. આવા હાયપરટેન્શનમાં કિડની અને તેની વાહિનીઓના રોગો, કિડની અને મૂત્રપિંડ પાસેની ગ્રંથીઓની ગાંઠો, મગજની ગાંઠો, વેસ્ક્યુલર રોગો (એઓર્ટાનું સંકોચન, અન્ય વેસ્ક્યુલર પેથોલોજી.) ખાસ ધ્યાન આપવાનું પાત્ર છે. અંતઃસ્ત્રાવી કારણોબ્લડ પ્રેશરમાં વધારો, ખાસ કરીને 45 વર્ષથી વધુ ઉંમરની સ્ત્રીઓમાં.
જો હાયપરટેન્શનનું કારણ શોધી શકાતું નથી (અને આ લગભગ 95% કેસોમાં થાય છે), તો આવા હાયપરટેન્શનને આઇડિયોપેથિક અથવા આવશ્યક (સ્વતંત્ર રોગ છે) ગણવામાં આવે છે અને સારવારની જરૂર છે. ખાસ દવાઓ. તે સમજવું ખૂબ જ મહત્વપૂર્ણ છે કે આ રોગને વ્યવસ્થિત, ઘણીવાર આજીવન સારવારની જરૂર છે. હાઈ બ્લડ પ્રેશર ઘટાડવા માટે એન્ટિહાઇપરટેન્સિવ દવાઓ લેવાની પ્રથા એ ખૂબ જ સામાન્ય ભૂલ છે, તેને સતત અને નિયમિત લેવાને બદલે. (બ્લડ પ્રેશર ઘટાડવા માટેની માર્ગદર્શિકા જુઓ.)
લયમાં ખલેલ, હૃદયના કાર્યમાં વિક્ષેપ
ઇલેક્ટ્રોકાર્ડિયોગ્રામ (ECG) ડેટા નિદાનમાં મુખ્ય ભૂમિકા ભજવે છે. એરિથમિયાના કારણો શોધવા માટે, તેને બાકાત રાખવું જરૂરી છે કાર્બનિક કારણો(હૃદયના વાલ્વ્યુલર ઉપકરણને નુકસાન) - આ માટે, હૃદયનું અલ્ટ્રાસાઉન્ડ કરવામાં આવે છે - અને કોરોનરી હૃદય રોગ. કેટલાક એરિથમિયા જન્મજાત હોઈ શકે છે. એરિથમિયાનું એક સામાન્ય કારણ થાઈરોઈડ ગ્રંથિની નિષ્ક્રિયતા હોઈ શકે છે, જેને સંપૂર્ણ એન્ડોક્રિનોલોજિકલ તપાસની જરૂર છે (એન્ડોક્રિનોલોજિસ્ટ સાથે પરામર્શ, લોહીમાં હોર્મોનનું સ્તર નક્કી કરવું). કારણ સ્થાપિત કરતી વખતે અને લયના વિક્ષેપની પ્રકૃતિ નક્કી કરતી વખતે, હૃદયનો ઇલેક્ટ્રોફિઝીયોલોજીકલ અભ્યાસ (ઇપીએસ) જરૂરી હોઇ શકે છે.
ક્લિનિકલ રક્ત પરીક્ષણ સૂચકાંકો શું સૂચવે છે?
 એવી વ્યક્તિ શોધવાનું ભાગ્યે જ શક્ય છે કે જેણે તેના જીવનમાં ઓછામાં ઓછું એકવાર ક્લિનિકલ (અથવા સામાન્ય) રક્ત પરીક્ષણ ન કર્યું હોય. વિવિધ રોગોના નિદાન માટે આ સૌથી સામાન્ય રીતે ઉપયોગમાં લેવાતા પરીક્ષણોમાંનું એક છે; વ્યવસાયિક રીતે કરવામાં આવેલ આવા અભ્યાસ ડૉક્ટરને દર્દીના સ્વાસ્થ્યની સ્થિતિ વિશે ઘણું કહી શકે છે.
એવી વ્યક્તિ શોધવાનું ભાગ્યે જ શક્ય છે કે જેણે તેના જીવનમાં ઓછામાં ઓછું એકવાર ક્લિનિકલ (અથવા સામાન્ય) રક્ત પરીક્ષણ ન કર્યું હોય. વિવિધ રોગોના નિદાન માટે આ સૌથી સામાન્ય રીતે ઉપયોગમાં લેવાતા પરીક્ષણોમાંનું એક છે; વ્યવસાયિક રીતે કરવામાં આવેલ આવા અભ્યાસ ડૉક્ટરને દર્દીના સ્વાસ્થ્યની સ્થિતિ વિશે ઘણું કહી શકે છે.
મોટેભાગે, લોકો, સ્વતંત્ર રીતે પ્રયોગશાળામાં ક્લિનિકલ રક્ત પરીક્ષણના પરિણામો પ્રાપ્ત કરે છે અથવા ડૉક્ટર પાસેથી તેમનું અર્થઘટન સાંભળે છે, તેઓ સમજી શકતા નથી કે આ અથવા તે સૂચકનો અર્થ શું છે અને તે તેમની સ્થિતિ સાથે કેવી રીતે સંબંધિત છે. અલબત્ત, દર્દીએ ડૉક્ટરને "બદલો" ન કરવો જોઈએ અને મેળવેલા પરિણામોના આધારે પોતાનું નિદાન કરવાનો પ્રયાસ કરવો જોઈએ, વગેરે. આ લેખનો હેતુ વાચકોની વિશાળ શ્રેણીને સામાન્ય રક્ત પરીક્ષણના મુખ્ય સૂચકાંકોથી પરિચિત કરવાનો છે, જેથી દર્દીઓ સાથે વાતચીત કરતી વખતે ડોકટરો દ્વારા ઉપયોગમાં લેવાતી પરિભાષા "બંધ ગુપ્ત" ન હોય અને ડૉક્ટર અને દર્દી વધુ સારી રીતે સમજી શકે. એકબીજા
સામાન્ય રક્ત પરીક્ષણ માટે, સવારે ખાલી પેટ પર આંગળીમાંથી (અથવા નસમાંથી) લોહી લેવામાં આવે છે. તે પહેલાં રાત્રે ચરબીયુક્ત ખોરાક ટાળવાની ભલામણ કરવામાં આવે છે કારણ કે આ તમારા શ્વેત રક્તકણોની સંખ્યાને અસર કરી શકે છે. તણાવ રક્ત ચિત્રને પણ વિકૃત કરી શકે છે - ક્લિનિકના માર્ગ પર કોઈની સાથે ઝઘડો પણ.
વિશ્લેષણ લેવા માટે, નિકાલજોગ જંતુરહિત સાધનોનો ઉપયોગ થાય છે. લેબોરેટરી ટેકનિશિયન જે રક્ત ખેંચે છે તેણે નિકાલજોગ ગ્લોવ્ઝ અથવા રબરના ગ્લોવ્સમાં કામ કરવું જોઈએ, જે દરેક રક્ત દોર્યા પછી જંતુનાશક દ્રાવણથી જંતુનાશક હોય છે, અને જે તે જરૂરીયાત મુજબ બદલાય છે.
પરંપરાગત રીતે, ડાબા હાથની ચોથી આંગળીમાંથી લોહી લેવામાં આવે છે, જે કપાસના ઊન અને આલ્કોહોલથી સંપૂર્ણપણે સાફ કરવામાં આવે છે, ત્યારબાદ આંગળીના માંસમાં 2-3 મીમીની ઊંડાઈ સુધી એક ખાસ સોય સાથે ઇન્જેક્શન બનાવવામાં આવે છે. રક્તનું પ્રથમ ટીપું ઈથરમાં પલાળેલા કપાસના ઊનથી દૂર કરવામાં આવે છે. પ્રથમ, હિમોગ્લોબિન અને ESR નક્કી કરવા માટે લોહી દોરવામાં આવે છે, પછી એરિથ્રોસાઇટ્સ અને લ્યુકોસાઇટ્સની સંખ્યા નક્કી કરવા માટે, ત્યારબાદ સ્લાઇડ્સનો ઉપયોગ કરીને રક્ત સ્મીયર બનાવવામાં આવે છે અને માઇક્રોસ્કોપ હેઠળ કોષોની રચનાનો અભ્યાસ કરવામાં આવે છે.
વધુમાં, તમારે ધ્યાનમાં લેવાની જરૂર છે કે સામાન્ય (ક્લિનિકલ) રક્ત પરીક્ષણ માટે દરેક પ્રયોગશાળાના પોતાના "ધોરણો" હોય છે, તેથી તમારા ડૉક્ટરને તમારા બધા પ્રશ્નો પૂછવા વધુ સારું છે.
સામાન્ય રક્ત પરીક્ષણ કોઈપણ વિશેષતાના ડૉક્ટરને મદદ કરે છે. રક્ત પરીક્ષણ (હિમોગ્રામ) ના પરિણામોના આધારે, ડૉક્ટર યોગ્ય રીતે શરીરની સ્થિતિનું મૂલ્યાંકન કરી શકે છે, પ્રારંભિક નિદાન કરી શકે છે અને યોગ્ય સારવાર સૂચવી શકે છે.
તેથી, સામાન્ય (ક્લિનિકલ) રક્ત પરીક્ષણ બતાવે છે:
- લાલ રક્તકણોની સંખ્યા,
- એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ (ESR),
- હિમોગ્લોબિન સામગ્રી,
- લ્યુકોસાઇટ્સની સંખ્યા,
- લ્યુકોસાઇટ ફોર્મ્યુલા
- અને અન્ય સૂચકાંકો, જેમાંના દરેક પર આપણે વિગતવાર ધ્યાન આપીશું.
લાલ રક્ત કોશિકાઓલાલ રક્ત કોશિકાઓ તરીકે પણ ઓળખાય છે. મનુષ્યમાં, 1 mm³ લોહીમાં 4.5-5 મિલિયન લાલ રક્તકણો હોય છે. લાલ રક્ત કોશિકાઓ હિમોગ્લોબિન ધરાવે છે અને ઓક્સિજન અને કાર્બન ડાયોક્સાઇડ વહન કરે છે. લાલ રક્તકણોની સંખ્યામાં વધારો એ લ્યુકેમિયા, ફેફસાના ક્રોનિક રોગો અને જન્મજાત હૃદયની ખામી જેવા રોગોની નિશાની છે. એનિમિયા (લાલ રક્ત કોશિકાઓની સંખ્યામાં ઘટાડો) તણાવ, શારીરિક પ્રવૃત્તિમાં વધારો અને ઉપવાસને કારણે થઈ શકે છે. જો તમે લાલ રક્ત કોશિકાઓની સંખ્યામાં ઘટાડો થવાનું કારણ તરત જ નક્કી કરી શકતા નથી, તો હિમેટોલોજિસ્ટ પાસે જવું અને વધારાની પરીક્ષા કરવી વધુ સારું છે.
લાલ રક્ત કોશિકાઓની સામગ્રીમાં નોંધપાત્ર વધારો એરિથ્રેમિયા (લોહીના રોગોમાંથી એક) સૂચવી શકે છે. વધુમાં, લાલ રક્ત કોશિકાઓની સંખ્યામાં વધારો (એરિથોસાયટોસિસ, પોલિસિથેમિયા) સાથે જોવા મળે છે. તીવ્ર ઝેરજ્યારે ગંભીર ઉલટી અને ઝાડાને કારણે શરીરમાં પ્રવાહીની મોટી ઉણપ હોય છે; એસિડિસિસ સાથે (ચોક્કસ રોગોની તીવ્રતા દરમિયાન મેટાબોલિક ડિસઓર્ડરને કારણે); વિવિધ કારણોસર પ્રવાહીની ખોટ (ગરમી, માંદગી, ભારે શારીરિક પ્રવૃત્તિ); લાંબા ગાળાના કાર્ડિયોવેસ્ક્યુલર અથવા પલ્મોનરી રોગો સાથે, જ્યારે શરીરને પૂરતા પ્રમાણમાં ઓક્સિજન પૂરો પાડવામાં આવતો નથી અને હજુ પણ પેશીઓમાં ઓક્સિજન પહોંચાડવાના પ્રયાસમાં લાલ રક્ત કોશિકાઓની સંખ્યામાં વધારો થાય છે; અથવા જ્યારે કોઈ વ્યક્તિ હાઈલેન્ડ્સમાં હોય, જ્યારે તેની પાસે પૂરતો ઓક્સિજન ન હોય.
રંગ અનુક્રમણિકા- કોઈપણ વયના લોકો માટે તેનું સામાન્ય મૂલ્ય 0.85-1.15 છે. બ્લડ કલર ઇન્ડેક્સ એ હિમોગ્લોબિન સાથે લાલ રક્ત કોશિકાઓની સંતૃપ્તિની ડિગ્રીનું સૂચક છે અને રક્તમાં લાલ રક્ત કોશિકાઓ અને હિમોગ્લોબિન વચ્ચેના સંબંધને પ્રતિબિંબિત કરે છે. જ્યારે તેના મૂલ્યો ધોરણથી અલગ હોય છે, ત્યારે આ સામાન્ય રીતે એનિમિયાની હાજરી સૂચવે છે. આ કિસ્સામાં, એનિમિયા વિભાજિત કરવામાં આવે છે:
— હાયપોક્રોમિક — રંગ અનુક્રમણિકા 0.85 કરતાં ઓછી;
- હાયપરક્રોમિક - રંગ અનુક્રમણિકા 1.15 થી વધુ.
જો કે, એનિમિયા નોર્મોક્રોમિક પણ હોઈ શકે છે - જ્યારે રંગ સૂચક સામાન્ય શ્રેણીમાં રહે છે.
રેટિક્યુલોસાઇટ્સ- આ લાલ રક્ત કોશિકાઓના યુવાન સ્વરૂપો છે. બાળકોમાં તેમાંથી વધુ હોય છે, પુખ્ત વયના લોકો ઓછા હોય છે, કારણ કે શરીરની રચના અને વૃદ્ધિ પહેલાથી જ પૂર્ણ થઈ ગઈ છે. એનિમિયા અથવા મેલેરિયામાં રેટિક્યુલોસાઇટ્સની સંખ્યામાં વધારો જોવા મળી શકે છે. રેટિક્યુલોસાઇટ્સની સંખ્યામાં ઘટાડો અથવા તેમની ગેરહાજરી એ એનિમિયામાં પ્રતિકૂળ સંકેત છે, જે સૂચવે છે કે અસ્થિ મજ્જા લાલ રક્ત કોશિકાઓ ઉત્પન્ન કરવાની ક્ષમતા ગુમાવી દીધી છે.
એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ (ESR)રક્ત પ્લાઝ્માથી અલગ થઈને, ટેસ્ટ ટ્યુબમાં લાલ રક્ત કોશિકાઓ કેટલી ઝડપથી સ્થાયી થાય છે તે નક્કી કરે છે. સ્ત્રીઓમાં, ESR દર પુરુષો કરતાં થોડો વધારે છે; ગર્ભાવસ્થા દરમિયાન, ESR વધે છે. સામાન્ય રીતે, પુરુષોમાં ESR મૂલ્ય 10 mm/કલાકથી વધુ હોતું નથી, અને સ્ત્રીઓમાં - 15 mm/કલાક. ESR સૂચક વિવિધ પરિબળોને આધારે બદલાઈ શકે છે, જેમાં વિવિધ રોગોનો સમાવેશ થાય છે.
રક્ત પરીક્ષણમાં ESR માં વધારો એ એક સૂચક છે જે ડૉક્ટરને એવું માની લે છે કે દર્દીને તીવ્ર અથવા ક્રોનિક બળતરા પ્રક્રિયા છે (ન્યુમોનિયા, ઑસ્ટિઓમેલિટિસ, ટ્યુબરક્યુલોસિસ, સિફિલિસ), અને ESR માં વધારો એ ઝેર, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનની લાક્ષણિકતા છે. , ઇજા, હાડકાના ફ્રેક્ચર, એનિમિયા, કિડનીના રોગો, કેન્સર. તે ઓપરેશન પછી અને ચોક્કસ લેવાના પરિણામે બંને જોવા મળે છે દવાઓ. ESR માં ઘટાડો ઉપવાસ દરમિયાન, સ્નાયુ સમૂહમાં ઘટાડો સાથે અને કોર્ટીકોસ્ટેરોઈડ્સ લેતી વખતે થાય છે.
હિમોગ્લોબિન- એક જટિલ આયર્ન ધરાવતું પ્રોટીન જે લાલ રક્ત કોશિકાઓમાં જોવા મળે છે - એરિથ્રોસાઇટ્સ - પ્રાણીઓ અને મનુષ્યો, ઓક્સિજન સાથે ઉલટાવી શકાય તેવું બંધનકર્તા, પેશીઓમાં તેનું સ્થાનાંતરણ સુનિશ્ચિત કરવા સક્ષમ છે. માનવ રક્તમાં હિમોગ્લોબિનની સામાન્ય સામગ્રી માનવામાં આવે છે: પુરુષો માટે 130-170 g/l, સ્ત્રીઓ માટે 120-150 g/l; બાળકોમાં - 120-140 ગ્રામ/લિ. રક્ત હિમોગ્લોબિન ઓક્સિજન અને કાર્બન ડાયોક્સાઇડના પરિવહનમાં સામેલ છે અને પીએચ સંતુલન જાળવી રાખે છે. તેથી, હિમોગ્લોબિન નક્કી કરવું એ સામાન્ય રક્ત પરીક્ષણના સૌથી મહત્વપૂર્ણ કાર્યોમાંનું એક છે.
લો હિમોગ્લોબિન (એનિમિયા) મોટા પ્રમાણમાં લોહીની ખોટનું પરિણામ હોઈ શકે છે; હિમોગ્લોબિનમાં ઘટાડો આયર્નની અછત સાથે થાય છે, જરૂરી સામગ્રીહિમોગ્લોબિનના નિર્માણ માટે. પણ ઓછું હિમોગ્લોબિન(એનિમિયા) એ લોહીના રોગો અને તેમની સાથે સંકળાયેલા ન હોય તેવા ઘણા ક્રોનિક રોગોનું પરિણામ છે.
સામાન્ય કરતાં વધુ હિમોગ્લોબિનનું સ્તર ઘણા રક્ત રોગોનું સૂચક હોઈ શકે છે, અને સંપૂર્ણ રક્ત ગણતરી પણ લાલ રક્ત કોશિકાઓમાં વધારો દર્શાવે છે. જન્મજાત હૃદયની ખામીઓ અને પલ્મોનરી હૃદયની નિષ્ફળતા ધરાવતા લોકો માટે હિમોગ્લોબિનનો વધારો એ લાક્ષણિક છે. હિમોગ્લોબિનમાં વધારો તેના કારણે થઈ શકે છે શારીરિક કારણો- ફ્લાઇટ્સ પછી પાઇલોટ્સમાં, ક્લાઇમ્બર્સ, નોંધપાત્ર શારીરિક પ્રવૃત્તિ પછી, હિમોગ્લોબિનનું સ્તર સામાન્ય કરતા વધારે છે.
લ્યુકોસાઈટ્સ- આ વિદેશી ઘટકોથી આપણા શરીરના સંરક્ષક છે. પુખ્ત વ્યક્તિના લોહીમાં સરેરાશ 4-9x10 9 લ્યુકોસાઈટ્સ/l હોય છે. શ્વેત રક્તકણો વાયરસ અને બેક્ટેરિયા સામે લડે છે અને મૃત્યુ પામેલા કોષોના લોહીને શુદ્ધ કરે છે. ત્યાં ઘણા પ્રકારના લ્યુકોસાઇટ્સ (મોનોસાઇટ્સ, લિમ્ફોસાઇટ્સ, વગેરે) છે. લ્યુકોસાઇટ ફોર્મ્યુલા તમને રક્તમાં લ્યુકોસાઇટ્સના આ સ્વરૂપોની સામગ્રીની ગણતરી કરવાની મંજૂરી આપે છે.
જો રક્ત પરીક્ષણમાં લ્યુકોસાઈટ્સ વધેલી સંખ્યામાં જોવા મળે છે, તો તેનો અર્થ વાયરલ, ફંગલ અથવા બેક્ટેરિયલ ચેપ (ન્યુમોનિયા, કાકડાનો સોજો કે દાહ, સેપ્સિસ, મેનિન્જાઇટિસ, એપેન્ડિસાઈટિસ, ફોલ્લો, પોલીઆર્થાઈટિસ, પાયલોનફ્રીટીસ, પેરીટોનાઈટીસ) ની હાજરી હોઈ શકે છે અને તે પણ સંકેત હોઈ શકે છે. શરીરનું ઝેર (સંધિવા). અગાઉના બળે અને ઇજાઓ, રક્તસ્રાવ, શરીરની શસ્ત્રક્રિયા પછીની સ્થિતિ, મ્યોકાર્ડિયલ, ફેફસાં, કિડની અથવા બરોળનું ઇન્ફાર્ક્શન, તીવ્ર અને ક્રોનિક એનિમિયા, જીવલેણ ગાંઠોઆ બધી "મુશ્કેલીઓ" રક્ત લ્યુકોસાઇટ્સની સંખ્યામાં વધારો સાથે છે.
સ્ત્રીઓમાં, રક્તમાં લ્યુકોસાઇટ્સમાં થોડો વધારો માસિક સ્રાવ પહેલાના સમયગાળામાં, ગર્ભાવસ્થાના બીજા ભાગમાં અને બાળજન્મ દરમિયાન પણ જોવા મળે છે.
લ્યુકોસાઈટ્સની સંખ્યામાં ઘટાડો, જે રક્ત પરીક્ષણ બતાવી શકે છે, તે વાયરલ અને બેક્ટેરિયલ ચેપનો પુરાવો હોઈ શકે છે (ઈન્ફલ્યુએન્ઝા, ટાઈફોઈડ તાવ, વાયરલ હેપેટાઈટીસ, સેપ્સિસ, ઓરી, મેલેરિયા, રૂબેલા, પેરોટીટીસ, એડ્સ), સંધિવા, કિડનીની નિષ્ફળતા, રેડિયેશન સિકનેસ, લ્યુકેમિયાના કેટલાક સ્વરૂપો, અસ્થિ મજ્જાના રોગો, એનાફિલેક્ટિક આંચકો, થાક, એનિમિયા. અમુક દવાઓ લેતી વખતે પણ લ્યુકોસાઈટ્સની સંખ્યામાં ઘટાડો જોવા મળી શકે છે (એનલજેક્સ, બળતરા વિરોધી દવાઓ).
પ્લેટલેટ્સ- આ કોષોને બ્લડ પ્લેટ પણ કહેવામાં આવે છે. તેઓ સૌથી નાના રક્ત કોશિકાઓ છે. પ્લેટલેટ્સની મુખ્ય ભૂમિકા રક્ત ગંઠાઈ જવાની પ્રક્રિયાઓમાં ભાગીદારી છે. IN રક્તવાહિનીઓપ્લેટલેટ્સ દિવાલોની નજીક અને લોહીના પ્રવાહમાં સ્થિત હોઈ શકે છે. બાકીના સમયે, પ્લેટલેટ્સમાં ડિસ્ક આકારનો આકાર હોય છે. જો જરૂરી હોય તો, તેઓ ગોળા જેવા બને છે અને વિશેષ વૃદ્ધિ (સ્યુડોપોડિયા) બનાવે છે. તેમની સહાયથી, રક્ત પ્લેટલેટ્સ એકબીજાને વળગી શકે છે અથવા ક્ષતિગ્રસ્ત વેસ્ક્યુલર દિવાલને વળગી શકે છે.
માસિક સ્રાવ દરમિયાન અને સામાન્ય ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં પ્લેટલેટ્સની સંખ્યામાં ઘટાડો જોવા મળે છે, અને શારીરિક પ્રવૃત્તિ પછી વધારો થાય છે. ઉપરાંત, લોહીમાં પ્લેટલેટ્સની સંખ્યામાં મોસમી અને દૈનિક વધઘટ હોય છે. સામાન્ય રીતે, પ્લેટલેટ મોનિટરિંગ અમુક દવાઓ લેતી વખતે સૂચવવામાં આવે છે, જ્યારે કોઈ વ્યક્તિ કોઈ કારણ વિના રુધિરકેશિકાઓ ફૂટે છે, વારંવાર નાકમાંથી રક્તસ્ત્રાવ થાય છે અથવા જ્યારે વિવિધ રોગોની તપાસ કરવામાં આવે છે.
લોહીમાં પ્લેટલેટ્સની સંખ્યામાં વધારો (કહેવાતા થ્રોમ્બોસાયટોસિસ) ત્યારે થાય છે જ્યારે:
- બળતરા પ્રક્રિયાઓ (તીવ્ર સંધિવા, ક્ષય રોગ, આંતરડાના ચાંદા);
- તીવ્ર રક્ત નુકશાન;
— હેમોલિટીક એનિમિયા(જ્યારે લાલ રક્ત કોશિકાઓ નાશ પામે છે);
- બરોળને દૂર કર્યા પછીની પરિસ્થિતિઓ;
- કોર્ટીકોસ્ટેરોઇડ્સ સાથે સારવાર દરમિયાન અવલોકન;
- કેટલાક દુર્લભ રોગો.
પ્લેટલેટ્સની સંખ્યામાં ઘટાડો (થ્રોમ્બોસાયટોપેનિયા) સંખ્યાબંધ વારસાગત રોગોમાં જોવા મળે છે, પરંતુ હસ્તગત રોગોમાં ઘણી વાર દેખાય છે. પ્લેટલેટ્સની સંખ્યામાં ઘટાડો થાય છે જ્યારે:
- ભારે આયર્નની ઉણપનો એનિમિયા;
- કેટલાક બેક્ટેરિયલ અને વાયરલ ચેપ;
- યકૃતના રોગો;
- થાઇરોઇડ ગ્રંથિના રોગો;
- સંખ્યાબંધ દવાઓનો ઉપયોગ (વિનબ્લાસ્ટાઇન, ક્લોરામ્ફેનિકોલ, સલ્ફોનામાઇડ્સ, વગેરે);
- પ્રણાલીગત લ્યુપસ એરીથેમેટોસસ.
હિમેટોક્રિટ- લાલ રક્ત કોશિકાઓથી બનેલા લોહીના કુલ જથ્થાનું આ પ્રમાણ (ટકા તરીકે) છે. સામાન્ય રીતે, આ આંકડો પુરુષો માટે 40-48%, સ્ત્રીઓ માટે 36-42% છે.
પ્લાઝ્માની તુલનામાં એરિથ્રોસાઇટ્સનું પ્રમાણ આની સાથે વધે છે:
- ડિહાઇડ્રેશન (ડિહાઇડ્રેશન), જે ટોક્સિકોસિસ, ઝાડા, ઉલટી સાથે થાય છે;
— જન્મજાત ખામીઓહૃદય, પેશીઓને અપૂરતી ઓક્સિજન સપ્લાય સાથે;
- ઉચ્ચ ઊંચાઈની સ્થિતિમાં વ્યક્તિ;
- એડ્રેનલ કોર્ટેક્સની અપૂરતીતા.
લોહીના પાતળા થવા (હાઈડ્રેમિયા) અથવા એનિમિયા સાથે પ્લાઝ્મા સંબંધિત લાલ રક્ત કોશિકાઓનું પ્રમાણ ઘટે છે.
હાઈડ્રેમિયા શારીરિક હોઈ શકે છે જો કોઈ વ્યક્તિ તરત જ ઘણું પ્રવાહી પી લે. નોંધપાત્ર રક્ત નુકશાન પછી, જ્યારે રક્તનું પ્રમાણ પુનઃસ્થાપિત થાય છે ત્યારે વળતરયુક્ત હાઇડ્રેમિયા થાય છે. પેથોલોજીકલ હાઇડ્રેમિયા વિકસે છે જ્યારે પાણી-મીઠું ચયાપચય ખલેલ પહોંચે છે અને તે ગ્લોમેર્યુલોનફ્રીટીસ, તીવ્ર અને ક્રોનિક રેનલ નિષ્ફળતા અને સોજોના સમયગાળા દરમિયાન હૃદયની નિષ્ફળતા સાથે થાય છે.
રક્ત સૂત્ર. અભ્યાસ લ્યુકોસાઇટ ફોર્મ્યુલામહત્વપૂર્ણ ડાયગ્નોસ્ટિક મૂલ્ય ધરાવે છે, દર્શાવે છે લાક્ષણિક ફેરફારોસંખ્યાબંધ રોગો માટે. પરંતુ આ ડેટાનું મૂલ્યાંકન હંમેશા રક્ત પ્રણાલીના અન્ય સૂચકાંકો સાથે થવું જોઈએ અને સામાન્ય સ્થિતિબીમાર
મુ વિવિધ રોગોનીચેના ચિહ્નોના સંયોજનને જુઓ: લ્યુકોસાઇટ્સની કુલ સંખ્યા; ન્યુટ્રોફિલ્સની પરમાણુ શિફ્ટની હાજરી (કહેવાતા "સૂત્ર અનુસાર ડાબી તરફ પાળી", એટલે કે, લોહીમાં ન્યુટ્રોફિલ્સના યુવાન, અપરિપક્વ સ્વરૂપોનો દેખાવ); વ્યક્તિગત લ્યુકોસાઇટ્સની ટકાવારી; હાજરી અથવા ગેરહાજરી ડીજનરેટિવ ફેરફારોકોષોમાં.
તેઓ શું કહી શકે છે પ્રયોગશાળા પરીક્ષણોહૃદય રોગ વિશે? કોઈ કહેશે "કંઈ નહીં!", અને કોઈ કહેશે "ઘણું!" દરેક ઉત્તરદાતા પોતપોતાની રીતે સાચા હશે, બંને જેમના માટે એકલા પરીક્ષણોનો કોઈ અર્થ નથી, અને જેના માટે ડેટા મેળવ્યો છે તેનો અર્થ બધું જ છે! પરીક્ષણો શું છે? આ માત્ર એક પ્રયોગશાળા સમજૂતી છે, અથવા વધુ સ્પષ્ટ રીતે, કોઈ ચોક્કસ રોગ વિશે તમારી તપાસ કરતા ડૉક્ટરના વિચારોની પુષ્ટિ છે, પછી તે તીવ્ર એપેન્ડિસાઈટિસ હોય, અથવા એન્જેનાનો હુમલો હોય. દર્દીના એક સરળ પ્રશ્ન - "મારા લ્યુકોસાઈટ્સ શું છે?", ડૉક્ટરનો જવાબ "10.1" તમને મૂંઝવણમાં મૂકી શકે છે, કારણ કે તમે જાણો છો કે એપેન્ડિસાઈટિસ સાથે, લ્યુકોસાઈટ્સ એલિવેટેડ છે, અને 10.1x109 સામાન્ય કરતા વધારે છે. વાસ્તવમાં, આ તે છે જે યુનિવર્સિટીમાં ભવિષ્યના ડોકટરોને શીખવવામાં આવે છે, પ્રથમ છ વર્ષ માટે, પછી ઇન્ટર્નશીપમાં બીજા વર્ષ માટે, અને પછી અદ્યતન તાલીમ અભ્યાસક્રમોમાં, જેથી તેઓ પણ સમજી શકે કે પરીક્ષણો ફક્ત ચોક્કસ રોગની પુષ્ટિ અથવા બાકાત છે. જેના વિશે દર્દીની ક્લિનિકલ તપાસ બાદ અભિપ્રાય રચવામાં આવ્યો છે.
બધા પ્રયોગશાળા પરીક્ષણો જે દરમિયાન કરવામાં આવે છે કાર્ડિયોવેસ્ક્યુલર સિસ્ટમની પેથોલોજીઓ, એટલે કે હૃદય રોગ ધરાવતા દર્દીઓમાં, સંભવતઃ જુદા જુદા જૂથોમાં વિભાજિત કરી શકાય છે: અભ્યાસ જે ક્લિનિક અને હોસ્પિટલમાં કરવામાં આવે છે, ખાનગી તબીબી કેન્દ્ર. તફાવત, મોટાભાગના કિસ્સાઓમાં, વોલ્યુમમાં અને, સૌથી વધુ અપ્રિય રીતે, ગુણવત્તામાં હશે. ક્લિનિક્સના પરિણામો પણ અલગ હોઈ શકે છે: ક્યાંક તેઓ હાર્ડવેરનો ઉપયોગ કરીને કરે છે, અને ક્યાંક તેઓ જૂના જમાનાની રીતે કરે છે, આંખ દ્વારા, ક્યાંક તેઓ 2-3 સૂચકાંકો કરે છે, ક્યાંક 5-8, અને ક્યાંક - તમારા પૈસા માટે, તમારું હૃદય જે ઈચ્છે છે. પોતે હોસ્પિટલોમાં પણ, સેવાઓની શ્રેણી કરવામાં આવે છે પ્રયોગશાળા સંશોધનઅલગ હોઈ શકે છે: વિશેષ કાર્ડિયોલોજિકલ કેન્દ્રોમાં, હોસ્પિટલો પ્રદાન કરે છે કટોકટીની સહાયહૃદયરોગના દર્દીઓને, નિયમ પ્રમાણે, નિદાનની સ્પષ્ટતા કરવા અને વધુ સારવારની યુક્તિઓ નક્કી કરવા માટે જરૂરી રસ ધરાવતી પ્રયોગશાળા વસ્તુઓની સંપૂર્ણ સૂચિ પ્રદાન કરવામાં આવે છે, જ્યારે સામાન્ય હોસ્પિટલોમાં માત્ર પ્રમાણભૂત સેટ હશે. અને આ એ હકીકતને કારણે નથી કે સૌથી ખરાબ લાયકાત ધરાવતા ડોકટરો ત્યાં કામ કરે છે, પરંતુ હકીકત એ છે કે આજે લેબોરેટરી ડાયગ્નોસ્ટિક્સકોઈપણ હોસ્પિટલના બજેટનો ખૂબ જ ખર્ચાળ હિસ્સો. અને આ બ્લડ ટેસ્ટ જેટલી ઝડપથી અને સારી ગુણવત્તાની થઈ શકે છે, તેટલું ઓછું લોહી લેવામાં આવે છે અને જેટલો વધુ ડેટા મેળવી શકાય છે, તેટલો મોંઘો ખર્ચ થશે. અરે, આ આધુનિક ટેકનોલોજીની વાસ્તવિકતા છે!
પરીક્ષણ પરિણામો વિશે વાત કરતા પહેલા, હું ફરી એકવાર તમારું ધ્યાન દોરવા અને ધ્યાન દોરવા માંગુ છું કે પ્રયોગશાળા પરીક્ષણોના પરિણામો, લાક્ષણિક ક્લિનિકલ ચિત્ર વિના, ઇન્સ્ટ્રુમેન્ટલ ડેટા વિના, કેટલીકવાર એકવાર લેવામાં આવે છે, તેનો કોઈ અર્થ નથી. પરંતુ, જો, તેમ છતાં, તમને શિલાલેખ સાથે કાગળના ટુકડા પરની સંખ્યાઓમાં રસ છે "રક્ત પરીક્ષણ ...", તો પછી બધું એટલું ખરાબ નથી, અને તે તારણ આપે છે કે તમે તમારા સ્વાસ્થ્યની કાળજી લો છો! અને અમે તમને આ રહસ્યમય નંબરો સમજવામાં મદદ કરવાનો પ્રયાસ કરીશું! તો, જો હૃદયના વિસ્તારમાં દુખાવો હોય તો આ જ પરીક્ષણો શું કહે છે?
સામાન્ય રક્ત પરીક્ષણ સૂચકાંકો, પુરુષો અને સ્ત્રીઓ માટે સામાન્ય
એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ (ESR): 1 - 15 mm/h; તીવ્ર મ્યોકાર્ડિયલ નુકસાનના કિસ્સામાં, તે વધવાનું શરૂ કરે છે, પ્રથમ ત્રણ દિવસથી શરૂ કરીને, 3-4 અઠવાડિયા માટે ઉચ્ચ મૂલ્યો જાળવી રાખે છે, ભાગ્યે જ લાંબા સમય સુધી. તે જ સમયે, તેના પ્રારંભિક મૂલ્યને ધ્યાનમાં લેવું જરૂરી છે, કારણ કે પુખ્ત વયના લોકોમાં સહવર્તી પેથોલોજીને કારણે ESR વધારવું શક્ય છે. સામાન્ય સ્થિતિમાં પાછા આવવું એ નેક્રોસિસથી અસરગ્રસ્ત વિસ્તારમાં બિન-વિશિષ્ટ બળતરાનો અંત સૂચવે છે. એ હકીકતના પરિણામે કે ESR પ્રથમ ત્રણ દિવસ દરમિયાન વધવાનું શરૂ કરે છે, ભવિષ્યમાં આ સ્તરે રહે છે, અને પ્રથમ અઠવાડિયાના અંતમાં અથવા બીજાની શરૂઆતમાં લોહીના લ્યુકોસાઇટ્સમાં ઘટાડો થવાનું વલણ ધરાવે છે, એક પ્રકારનું " કાતર” આ બે સૂચકાંકોમાંથી રચાય છે. ESR માં વધારો તીવ્ર પેરીકાર્ડિટિસ અને કાર્ડિયાક એન્યુરિઝમમાં પણ જોવા મળે છે.
કુલ સફેદ રક્ત કોશિકાઓની સંખ્યા: 4.0 - 9.0*109/l; તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન (AMI) ના કિસ્સામાં, પ્રથમ દિવસના અંત સુધીમાં લ્યુકોસાઇટોસિસ (15-20*109/l સુધી) જોવા મળી શકે છે. તે જ સમયે, કેટલાક લેખકો લ્યુકોસાઇટ્સના સ્તર અને હૃદયના સ્નાયુના નેક્રોસિસની હદ વચ્ચેની સમાનતા તરફ નિર્દેશ કરે છે. અને તે જ સમયે, લ્યુકોસાયટોસિસ સક્રિય સ્થિતિમાં અને વૃદ્ધ લોકોમાં ગેરહાજર હોઈ શકે છે. તીવ્ર પેરીકાર્ડિટિસ અને કાર્ડિયાક એન્યુરિઝમમાં લ્યુકોસાઇટ્સના સ્તરમાં વધારો જોઇ શકાય છે.
કુલ લાલ રક્તકણોની સંખ્યા: 4.5*1012/l; એક નિયમ તરીકે, દર્દીઓમાં લાલ રક્ત કોશિકાઓ અને હિમોગ્લોબિનમાં ઘટાડો સાથે ક્રોનિક રોગોકાર્ડિયાક ફરિયાદો દેખાય છે: છાતીમાં દુખાવો, કળતર, સંકોચન.
હિમોગ્લોબિન સ્તર: 120 - 160g/l; ખાસ પ્રોટીન - હિમોગ્લોબિન સાથે લાલ રક્ત કોશિકાઓના સંતૃપ્તિને પ્રતિબિંબિત કરે છે, જે ઓક્સિજનને જોડે છે અને પેશીઓમાં તેના સ્થાનાંતરણમાં ભાગ લે છે. નીચા હિમોગ્લોબિન સ્તર સાથે, મ્યોકાર્ડિયમ સહિતની પેશીઓ ઓક્સિજન "ભૂખમરો" અનુભવે છે, જેની સામે ઇસ્કેમિયા વિકસે છે, ઘણીવાર, હાલની પરિસ્થિતિઓમાં, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન (MI) તરફ દોરી જાય છે.
હિમેટોક્રિટ 0.36 - 0.48; આના આધારે અને ઉપર સૂચિબદ્ધ બે સૂચકાંકોના આધારે, એનિમિયાની ડિગ્રી નક્કી કરી શકાય છે. તીવ્ર એનિમિયાના કિસ્સામાં, હૃદય અથવા એરોટાના એન્યુરિઝમનો ઇતિહાસ અને યોગ્ય ક્લિનિકની ઉપલબ્ધતા, વ્યક્તિ આ જ એન્યુરિઝમના ભંગાણ અને રક્તસ્રાવ વિશે વિચારી શકે છે. ECG, EchoCG દ્વારા આની પુષ્ટિ થાય છે;
પ્લેટલેટ્સ: 180 - 320*109/l; રક્ત કોશિકાઓ જે રક્તસ્રાવ રોકવામાં સામેલ છે. તેમની વધુ પડતી માત્રા લોહીના ગંઠાવાનું નિર્માણ થવાને કારણે નાની વાહિનીઓમાં અવરોધ તરફ દોરી શકે છે, અથવા, રક્ત કોગ્યુલેશન સિસ્ટમની વિકૃતિઓ સાથે, મોટા લોહીના ગંઠાવાનું નિર્માણ તરફ દોરી શકે છે, જે વધુ ગંભીર પરિણામો તરફ દોરી શકે છે, જેમ કે પલ્મોનરી એમબોલિઝમ. ઘટાડેલી રકમ રક્તસ્રાવ સાથે છે;
« રક્ત સૂત્ર", જે અન્ય રચાયેલા રક્ત કોશિકાઓના સંબંધિત ગુણોત્તર સૂચવે છે: પ્લાઝ્મા કોશિકાઓ, લ્યુકોસાઇટ્સના યુવાન સ્વરૂપો, બેસોફિલ્સ, માયલોસાઇટ્સ, બેન્ડ અને વિભાજિત લ્યુકોસાઇટ્સ, અને તેમાં ઇઓસિનોફિલ્સ, મોનોસાઇટ્સ, લિમ્ફોસાઇટ્સનો પણ સમાવેશ થાય છે. આ સૂત્ર, મોટેભાગે, બળતરા પ્રક્રિયા અને તેની તીવ્રતાની ડિગ્રીનું સૂચક છે, અથવા, અન્ય વિકલ્પ તરીકે, રક્ત રોગ. અને તેના આધારે, વિવિધ નશો સૂચકાંકો (LII, GPI) ની ગણતરી કરી શકાય છે. તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનમાં, પ્રથમ દિવસના અંત સુધીમાં ડાબી તરફ પાળી સાથે ન્યુટ્રોફિલિયા હોઈ શકે છે. AMI માં ઇઓસિનોફિલ્સ અદૃશ્ય થઈ જાય ત્યાં સુધી ઘટી શકે છે, પરંતુ પછી, જેમ જેમ મ્યોકાર્ડિયમ પુનઃજનન થાય છે, પેરિફેરલ રક્તમાં તેમની સંખ્યા વધે છે. તીવ્ર પેરીકાર્ડિટિસમાં પણ ન્યુટ્રોફિલ્સમાં વધારો જોવા મળે છે.
બાયોકેમિકલ રક્ત પરીક્ષણ સૂચકાંકો
કુલ પ્રોટીન: 65-85g/l, રક્તમાં તમામ પ્રોટીનની સામગ્રીનું સૂચક, વ્યક્તિગત પ્રોટીનનો વધુ વિગતવાર ગુણોત્તર જે હૃદય રોગના નિદાનમાં મદદ કરે છે તે પ્રોટીનોગ્રામમાં નક્કી કરવામાં આવે છે;
બિલીરૂબિન: 8.6-20.5 mkol/l, યકૃતના કાર્યના સૂચકોમાંનું એક, ખાસ કરીને, રંગદ્રવ્ય ચયાપચય, અને ખાસ કરીને કાર્ડિયાક પેથોલોજી માટે, તેના શુદ્ધ સ્વરૂપમાં, રક્તવાહિની તંત્રના રોગોની માહિતી પ્રદાન કરતું નથી;
યુરિયા: 2.5-8.3 mmol/l, મોટાભાગના કિસ્સાઓમાં કિડનીનું કાર્ય દર્શાવે છે, અને હંમેશા નીચેના સૂચક - ક્રિએટિનાઇન સાથે સંયોજનમાં ગણવામાં આવે છે;
ક્રિએટિનાઇન: 44-106 µmol/l, પ્રોટીન ચયાપચયનું ઉત્પાદન, માત્ર શરીરમાં પ્રોટીનની માત્રા પર જ નહીં, પણ તેની ચયાપચયની પ્રક્રિયાઓની ઝડપ પર પણ આધાર રાખે છે;
મ્યોકાર્ડિયલ નુકસાન સાથે સંકળાયેલ રોગોના નિદાનમાં કોષોની અંદર રહેલા ઉત્સેચકોનું નિર્ધારણ મહત્વપૂર્ણ છે. અને કયા અને કેટલા કોષો મૃત્યુ પામે છે તેના આધારે, તેમના મૂલ્યો બદલાશે:
ALT (એલનાઇન એમિનોટ્રાન્સફેરેસ): 68U/l સુધી, આ એન્ઝાઇમના સ્તરનું મૂલ્યાંકન કરતી વખતે, તે ધ્યાનમાં લેવું યોગ્ય છે કે તે માત્ર મ્યોકાર્ડિયમમાં જ નહીં, પરંતુ યકૃતમાં વધુ પ્રમાણમાં સમાયેલ છે, તેથી AST અને ALT હંમેશા એકસાથે નક્કી કરવામાં આવે છે, જે મદદ કરે છે. હૃદય અને યકૃતને થતા નુકસાન વચ્ચેનો તફાવત. ALT વધારવાનો સમય AST જેવો જ છે.
AST (એસ્પાર્ટેટ એમિનોટ્રાન્સફેરેસ): 45U/l સુધી, આ એન્ઝાઇમ અંદર છે મોટી માત્રામાંમ્યોકાર્ડિયમમાં સમાયેલ છે, અને તેનો વધારો, મોટાભાગના કિસ્સાઓમાં, કાર્ડિયોમાયોસાઇટ્સને નુકસાન સૂચવે છે - સ્નાયુ કોષોહૃદય; રક્ત સીરમમાં AST માં વધારો મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન (95-98%) કેસોમાં રોગની શરૂઆતના 6-12 કલાકની અંદર જોવા મળે છે. મહત્તમ વધારો 2-4 દિવસે જોવા મળે છે, અને 5-7 દિવસે એન્ઝાઇમનું સ્તર સામાન્ય થઈ જાય છે. AST નંબરો અને કાર્ડિયાક સ્નાયુ નેક્રોસિસના ફોકસના કદ વચ્ચે સ્પષ્ટ સંબંધ છે. તેથી, જો નેક્રોસિસનો વ્યાસ 5 મીમી કરતા ઓછો હોય, તો આ એન્ઝાઇમનું સ્તર સામાન્ય મર્યાદામાં જાળવવાનું શક્ય છે, જેને પણ ધ્યાનમાં લેવું આવશ્યક છે.
LDH (લેક્ટેટ ડિહાઈડ્રોજેનેઝ)અને અપૂર્ણાંક કે જે આ સૂચક બનાવે છે: 250 U/l સુધી, AMI માટે ચોક્કસ માર્કર ગણવામાં આવે છે, LDH1 અને LDH2 આઇસોએન્ઝાઇમ્સની પ્રવૃત્તિમાં વધારો, સામાન્ય LDH પ્રવૃત્તિના સામાન્ય સ્તર સાથે પણ, ગૌણની હાજરી સૂચવે છે. હૃદયના સ્નાયુમાં નેક્રોસિસ. AMI સાથે, તેનું સ્તર 2-4 દિવસે ઝડપથી વધે છે, અને માત્ર 2-3 અઠવાડિયામાં સામાન્ય થાય છે. એલડીએચ સ્તરો સમગ્ર રોગ દરમિયાન MI વિશે મૂલ્યવાન માહિતી પ્રદાન કરે છે. અન્ય અપૂર્ણાંક LDH3 અને LDH4 - ઉત્સેચકો ફેફસાની પેશી, LDH5 - યકૃત.
CPK (ક્રિએટાઇન ફોસ્ફોકિનેઝ)અને અપૂર્ણાંક જે આ એન્ઝાઇમ બનાવે છે: 190 U/l સુધી, ક્રિએટાઇન ફોસ્ફોકિનેઝ - તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનમાં ચોક્કસ માર્કર (ખાસ કરીને 10 ગણાથી વધુનો વધારો) ગણવામાં આવે છે. માં વધે છે તીવ્ર સમયગાળો(રોગની શરૂઆતના પ્રથમ 4-8 કલાકમાં), ઉપરોક્ત ઉત્સેચકોની પ્રવૃત્તિ કરતાં ખૂબ આગળ અને AMI, ખાસ કરીને CPK-MB આઇસોએન્ઝાઇમના પ્રારંભિક નિદાન માટે માર્કર છે. 8-14 કલાક પછી, CPK મૂલ્ય સુધી પહોંચી શકે છે મહત્તમ મૂલ્ય, અને સામાન્યીકરણ 3-4 દિવસમાં થઈ શકે છે. ઉપરાંત, મ્યોકાર્ડિટિસ સાથે CPK મૂલ્ય વધી શકે છે;
ટ્રોપોનિન ટેસ્ટ: 0.4 µg/l સુધી. ટ્રોપોનિન એ ચોક્કસ સંકોચનીય પ્રોટીન છે જે હૃદયના સ્નાયુ અને હાડપિંજરના સ્નાયુઓની રચનાનો ભાગ છે. આ ટેસ્ટ છે ડાયગ્નોસ્ટિક માર્કરજો મ્યોકાર્ડિયલ કોષોને તીવ્ર નુકસાનની શંકા હોય, તો "તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન" નું નિદાન કરતી વખતે તે મુખ્ય પરિણામોમાંનું એક છે;
મ્યોગ્લોબિન: 12-92 µg/l પ્રોટીન સ્નાયુ પેશી, સેલ શ્વસન પ્રક્રિયામાં સામેલ છે. જો તે લોહીમાં દેખાય છે, તો તેને હૃદય અથવા હાડપિંજરના સ્નાયુ પેશીઓના ભંગાણના ઉત્પાદન તરીકે ગણવામાં આવે છે, યોગ્ય ક્લિનિક સાથે, તે હૃદયના સ્નાયુની પેશીઓના નેક્રોસિસ (નેક્રોસિસ) સૂચવી શકે છે, તેથી તે પણ માનવામાં આવે છે. આ પેથોલોજીનું ચોક્કસ માર્કર. પહેલેથી જ રોગની શરૂઆતના 2-4 કલાક પછી, તેની સાંદ્રતા વધે છે. રક્તમાં મ્યોગ્લોબિનની મહત્તમ સાંદ્રતા AMI ના 6-8 કલાક સુધી પહોંચે છે. તેના સ્તરનું સામાન્યકરણ 20-40 કલાક પછી થાય છે. તેના ઊંચા સ્તરની ડિગ્રી અને અવધિના આધારે, વ્યક્તિ નેક્રોસિસના કદ અને પૂર્વસૂચનનો નિર્ણય કરી શકે છે.
ALT, AST, CPK, CPK-MB, LDH, મ્યોગ્લોબિન અને ટ્રોપોનિન ટેસ્ટના સૂચકાંકો હૃદયના સ્નાયુમાં નેક્રોસિસ ફોકસના કદ સાથે ગાઢ સંબંધ ધરાવે છે, અને તેથી તેનું માત્ર નિદાન જ નહીં, પણ પૂર્વસૂચનીય મહત્વ પણ છે.
એસિડ ફોસ્ફેટ: 67-167 nmol/(s·l), ગંભીર, જટિલ MI, મુખ્યત્વે ટ્રાન્સમ્યુરલ ધરાવતા દર્દીઓમાં પ્રવૃત્તિમાં વધારો થાય છે;
સી-રિએક્ટિવ પ્રોટીન (CRP): 0.5 mg/l સુધી, તેની તપાસ શરીરમાં પેથોલોજીકલ પ્રક્રિયાની હાજરી સૂચવે છે, ખાસ કરીને બળતરા અથવા નેક્રોટિક. તે કહેવાતા "તીવ્ર તબક્કા" પ્રોટીનથી સંબંધિત છે. CRP માટે તીવ્ર હકારાત્મક પ્રતિક્રિયા બળતરા પ્રક્રિયાની તીવ્રતા દર્શાવે છે.
સિયાલિક એસિડ: 2.0-2.36 mmol/l, સિયાલિક એસિડની સામગ્રી એન્ડોકાર્ડિટિસ, MI સાથે વધી શકે છે;
ઇલેક્ટ્રોલાઇટ્સ, મુખ્યત્વે K+ આયનો (સામાન્ય 3.6 - 5.2 mmol/l), Na+ (સામાન્ય 135 - 145 mmol/l), Cl- (સામાન્ય 100 - 106 mmol/l), Ca2+ (સામાન્ય 2.15 -2.5 mmol/l) દ્વારા દર્શાવવામાં આવે છે. . સીરમમાં પોટેશિયમની વધેલી માત્રા તબીબી રીતે કાર્ડિયાક એરિથમિયા સાથે હોઈ શકે છે, જેની પુષ્ટિ ECG દ્વારા થાય છે. હૃદયની વહન પ્રણાલીનો એટ્રિઓવેન્ટ્રિક્યુલર બ્લોક વિકસી શકે છે, અને સિન્ડ્રોમ વિકસી શકે છે. અકાળ ઉત્તેજનાવેન્ટ્રિકલ્સ, વેન્ટ્રિક્યુલર ફાઇબરિલેશન અને કાર્ડિયાક અરેસ્ટ જેવી ગંભીર વિકૃતિ. તેથી, હૃદયની લયમાં ખલેલ ધરાવતા દર્દીઓએ શરીરમાં K+ આયનોની સામગ્રીનું નિરીક્ષણ કરવાની જરૂર છે. બીજી બાજુ, લોહીમાં પોટેશિયમમાં ઘટાડો આ દર્દીઓમાં પ્રતિકૂળ પરિણામો તરફ દોરી શકે છે - મ્યોકાર્ડિયલ હાયપોરેફ્લેક્સિયા. સોડિયમ આયનોના સ્તરમાં ઘટાડો એ રક્તવાહિની તંત્રની નિષ્ફળતાના વિકાસ સાથે હોઈ શકે છે, કારણ કે કોષમાં પ્રક્રિયાઓના નિયમનકારો તરીકે K+ અને Na+ આયનોનો ગુણોત્તર સતત ક્રિયાપ્રતિક્રિયામાં છે અને એકમાં ઘટાડો થવાને કારણે રક્તવાહિની તંત્રની નિષ્ફળતામાં વધારો થાય છે. અન્ય આયન. હાયપરક્લોરેમિયા કિડની રોગ ધરાવતા દર્દીઓમાં થાય છે અને તે રક્તવાહિની રોગના વિકાસ તરફ પણ દોરી શકે છે;
સીરમ ગ્લુકોઝ: 3.3 - 5.5 mmol/l, વધુ પડતા ગ્લુકોઝનું સ્તર, અનેક પરીક્ષણોમાં પુનરાવર્તિત, ડાયાબિટીસ મેલીટસ (DM) ના વિકાસને સૂચવી શકે છે. અન્ય વિશ્લેષણનું પરિણામ - ગ્લાયકોસીલેટેડ હિમોગ્લોબિન (HbA1c), અમને છેલ્લા 3 મહિનામાં દર્દીમાં કાર્બોહાઇડ્રેટ ચયાપચયના વળતરની ડિગ્રીનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. આ મહત્વપૂર્ણ છે કારણ કે શરૂઆતમાં નિદાન કરાયેલ ડાયાબિટીસના કિસ્સામાં, 11% લોકો પહેલાથી જ હૃદયની વહન પ્રણાલીને નુકસાન પહોંચાડે છે. અને ઘણા દર્દીઓ તેના વિશે જાણતા પણ નથી. ડાયાબિટીસની બીજી ગૂંચવણ એ માત્ર મુખ્ય પ્રકારનાં જહાજોને જ નહીં, પણ નાનાને પણ નુકસાન છે જે પેશીઓમાં સીધા પોષક તત્વો લાવે છે. આ સંદર્ભમાં, હાઈ બ્લડ સુગર ધરાવતા દર્દીઓને વધારાની ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા, મુખ્યત્વે ઇલેક્ટ્રોકાર્ડિયોગ્રાફી અને પગની ધમનીઓની અલ્ટ્રાસાઉન્ડ પરીક્ષામાંથી પસાર થવાની જરૂર છે.
KShB સૂચકાંકો ( એસિડ-બેઝ બેલેન્સ) હોમિયોસ્ટેસિસમાં ફેરફારોને કારણે કાર્ડિયોવેસ્ક્યુલર સિસ્ટમની સ્થિતિ પર પરોક્ષ અસર પડે છે અને નિષ્ણાતો માટે નિયત સારવારને સુધારવા માટે સૌ પ્રથમ મહત્વપૂર્ણ છે;
પ્રોટીનોગ્રામ પ્રોફાઇલ, એ વિવિધ પ્રોટીનનું સ્પેક્ટ્રમ છે (આલ્બ્યુમિન, α1, α2, ß, γ-ગ્લોબ્યુલિન, આલ્બ્યુમિન-ગ્લોબ્યુલિન ઇન્ડેક્સ) જે રક્તનો ભાગ છે, અને વિવિધ પરિસ્થિતિઓમાં (તીવ્ર મ્યોકાર્ડિયલ ઈજા, બળતરા, બર્ન્સ, કેન્સર, વગેરે) , તેમનો ગુણોત્તર બદલાઈ શકે છે, પેથોલોજીકલ પ્રોટીન પણ - પેરાપ્રોટીન - દેખાશે. આમ, વ્યાપક મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન ધરાવતા દર્દીઓમાં α1 અને α2-ગ્લોબ્યુલિનમાં વધારો જોવા મળે છે.
γ-ગ્લોબ્યુલિનની માત્રામાં વધારો એ શરીરમાં કાર્ડિયાક એન્ટિબોડીઝના અતિશય સંચય સાથે સંકળાયેલ હોઈ શકે છે અને પોસ્ટ-ઇન્ફાર્ક્શન સિન્ડ્રોમ (ડ્રેસલર સિન્ડ્રોમ) ની ઘટના પહેલા હોઈ શકે છે. α2-ગ્લોબ્યુલિનની લાંબા ગાળાની ઉચ્ચ સામગ્રી (એક મહિના માટે) નેક્રોસિસ ઝોનમાં પુનઃપ્રાપ્તિ પ્રક્રિયાઓની નબળી તીવ્રતા સૂચવે છે, જે MI ના લાંબા અભ્યાસક્રમનું કારણ બને છે અને રોગના પૂર્વસૂચનને વધારે છે.
લિપિડ સ્પેક્ટ્રમ, સામાન્ય માણસ દ્વારા "કોલેસ્ટ્રોલ" શબ્દ સાથે સંકળાયેલ છે. આ કિસ્સામાં, પદાર્થો (વિવિધ ઘનતાના લિપોપ્રોટીન, ટ્રિગ્લાઇસેરાઇડ્સ) કે જે કોલેસ્ટ્રોલ (CH) ના ચયાપચયમાં સામેલ છે તે નક્કી કરવામાં આવે છે (લોહીમાં ધોરણ 3.1 - 5.2 mmol/l છે). માં કોરોનરી હૃદય રોગથી મૃત્યુની સંખ્યા છેલ્લા વર્ષોકુલ 5.2 mmol/l કોલેસ્ટ્રોલ લેવલ ધરાવતા 5:1000 લોકોથી વધે છે, 6.2-6.5 mmol/l - 9:1000 લોકો અને 7.8 mmol/l સાથે 17:1000 લોકો. કુલ કોલેસ્ટ્રોલના મૂલ્ય ઉપરાંત, એક મહત્વપૂર્ણ સૂચક એથેરોજેનિસિટી ગુણાંક (4 સુધીનો ધોરણ) છે, જે ચરબી અને કોલેસ્ટ્રોલના ચયાપચયમાં સામેલ "સારા" અને ખરાબ લિપિડ્સનું ગુણોત્તર દર્શાવે છે, અને વિકાસના જોખમ અથવા એથરોસ્ક્લેરોસિસની પ્રગતિ અને તેના પછીના તમામ પરિણામો. લિપોપ્રોટીન અને ટ્રાઇગ્લિસરાઈડ્સના અપૂર્ણાંકમાં વધારો એ ક્યાં તો શારીરિક સ્થિતિ (પોષણની પ્રકૃતિની) અથવા પેથોલોજીકલ સ્થિતિ હોઈ શકે છે. લિપિડ્સમાં વધારો એ વ્યાપક એથરોસ્ક્લેરોસિસની લાક્ષણિકતા છે, સ્થૂળતા સાથે છે અને તેનું કારણ બને છે. ધમનીનું હાયપરટેન્શન. પરંતુ તે કહેવું વધુ સચોટ હશે કે આંતરિક અવયવોની કામગીરીમાં આ વિક્ષેપ અને લિપિડ્સ અને ટ્રાઇગ્લાઇસેરાઇડ્સના ચયાપચયમાં મધ્યવર્તી લિંક્સ, એથરોજેનિસિટી ઇન્ડેક્સમાં વધારો દર્શાવે છે, જે વિવિધ વ્યાસના જહાજોમાં કોલેસ્ટ્રોલના જુબાનીનું કારણ બને છે. "ફાજલ ચરબી", જે ઉપરોક્ત રોગો તરફ દોરી જાય છે. તેથી, વ્યાપક એથરોસ્ક્લેરોસિસ સાથે, આ રક્ત પરીક્ષણમાં, તમે ß-લિપોપ્રોટીન અને કુલ કોલેસ્ટ્રોલના વધેલા મૂલ્યો જોઈ શકો છો. તે જ સમયે, ફોસ્ફોલિપિડ સાંદ્રતામાં ઘટાડો જોઇ શકાય છે. પરંતુ તે ધ્યાનમાં લેવું પણ જરૂરી છે કે લોહીની ચરબીમાં વય-સંબંધિત વધઘટ છે. આમ, વૃદ્ધ પુરુષોમાં, કુલ કોલેસ્ટ્રોલ, ટ્રાઇગ્લિસરાઇડ્સ અને ß-લિપોપ્રોટીનનું સ્તર મધ્યમ વયના લોકોની તુલનામાં વધે છે, પરંતુ વૃદ્ધ પુરુષોમાં, તેનાથી વિપરીત, તે ઘટે છે.
કોગ્યુલોગ્રામ- એક વિશ્લેષણ કે જેના દ્વારા તમે લોહીની "સ્નિગ્ધતા" જોઈ શકો છો, અથવા બીજા શબ્દોમાં કહીએ તો, શું લોહીના ગંઠાવાનું જોખમ છે, જે વિવિધ સ્થાનિકીકરણ સાથે લોહીના ગંઠાવાનું નિર્માણ તરફ દોરી શકે છે, જે બદલામાં જટિલ બની શકે છે. પલ્મોનરી એમબોલિઝમ દ્વારા, જે ત્વરિત મૃત્યુનું કારણ બને છે. અથવા, તેનાથી વિપરીત, જુઓ કે રક્તસ્રાવની સંભાવના કેટલી ઊંચી છે અને શું તે શસ્ત્રક્રિયા પછી તેના પોતાના પર બંધ થઈ શકે છે, ઉદાહરણ તરીકે, હૃદય વાલ્વ રિપ્લેસમેન્ટ.
આમ, જો તમે જુઓ તો, તબીબી સહાય મેળવતા લગભગ દરેક વ્યક્તિએ ચોક્કસ આવર્તન પર, ખાસ કરીને છાતીમાં દુખાવો સાથે, ઓછામાં ઓછું ECG કરવાની જરૂર છે, જેના આધારે હૃદય રોગની શંકા હશે અથવા નક્કી કરવામાં આવશે, જે લીધા પછી પુષ્ટિ થશે. રક્ત પરીક્ષણો અને તેમની અંતિમ પુષ્ટિ. એક સારો વિકલ્પહૃદયના કાર્યનું નિરીક્ષણ કરવું એ કાર્ડિયોવિઝર ઉપકરણ છે, કારણ કે તે તમને ઘરે હૃદયના કાર્યનું નિરીક્ષણ કરવાની મંજૂરી આપે છે અને વ્યક્તિને તોળાઈ રહેલા વિશે અગાઉથી જાણ કરી શકે છે. પેથોલોજીકલ ફેરફારોરક્તવાહિની તંત્રની કામગીરીમાં. સેવા બદલ આભાર, હૃદયમાં એક તોળાઈ રહેલી પેથોલોજી અગાઉથી ધ્યાનમાં લેવામાં આવશે, જે ગૂંચવણોને રોકવામાં મદદ કરે છે જે ઘણીવાર માનવ સ્વાસ્થ્ય માટેના પરિણામો વિના દૂર થતી નથી. વધુમાં, હૃદયની તપાસના સંદર્ભમાં, ઇકોકાર્ડિયોગ્રાફી, એન્જીઓસીટી, એન્જીયોગ્રાફી, રેડિયોન્યુક્લાઇડ સ્ટ્રેસ ટેસ્ટ (થેલિયમ પરીક્ષા), અને કાર્યાત્મક પરીક્ષણો કરવા શક્ય છે.
પરંતુ હું તેને ફરીથી પુનરાવર્તન કરવા માંગુ છું, જો તમે ક્યારેક તમારા પરીક્ષણો જુઓ, તો તમે તમારામાં ઘણા રોગો જોઈ શકો છો! પરંતુ જો તમે તેમની સાથે સરખામણી કરો ક્લિનિકલ ચિત્રઅને ડેટા ઇન્સ્ટ્રુમેન્ટલ અભ્યાસ, પછી તે તારણ આપે છે કે કદાચ આ ધોરણનો માત્ર એક પ્રકાર છે...
રોસ્ટિસ્લાવ ઝાડેઇકો, ખાસ કરીને પ્રોજેક્ટ માટે.
બધા લેખો જુઓ
