Leczenie zaburzeń krążenia obwodowego. Typowe zaburzenia krążenia obwodowego i mikrokrążenia. Niewydolność krążenia mózgowego.
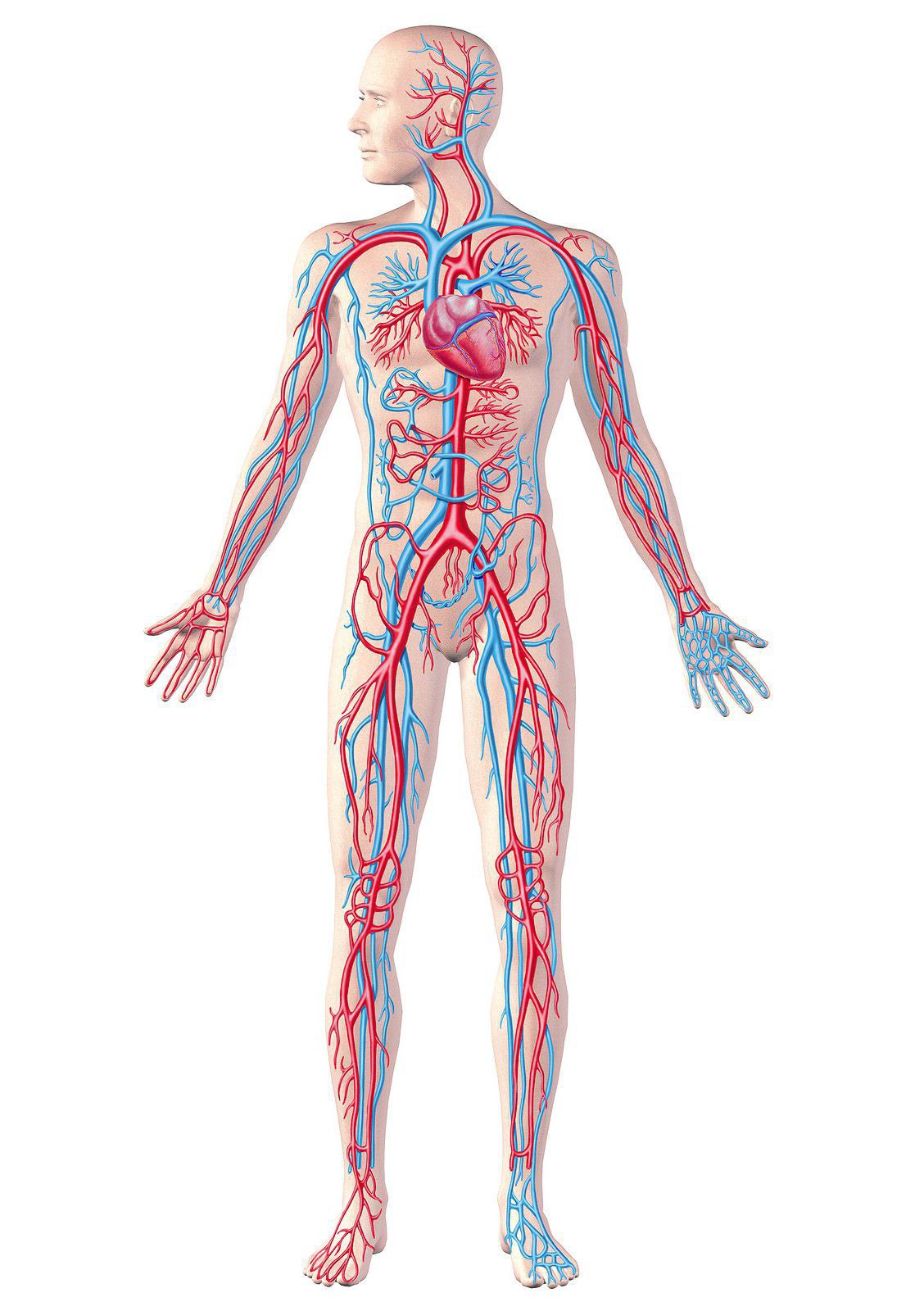
Krążenie krwi w organizmie jest procesem ciągłym. Niezbędne jest zaopatrzenie narządów i układów organizmu w tlen i składniki odżywcze. Również za pomocą przepływu krwi wydalane są również substancje powstałe w wyniku procesów metabolicznych życia komórkowego.
Słabe krążenie w kończynach diagnozuje się, gdy naczynia nie są w stanie zapewnić prawidłowego odżywienia tkanek. Można to zrozumieć, jeśli istnieją charakterystyczne objawy: mrowienie w palcach, drętwienie, zmiany troficzne skóry.
Jakie leki poprawiają krążenie mózgowe?
Leczenie niektórych kategorii leków wymaga czasu. Przy przyjęciu następują następujące zmiany. Eliminuje wolne rodniki, które przyczyniają się do niszczenia ścian komórkowych komórek. Poprawia przepływ krwi do mózgu.
- Napędza rosnący impuls nerwowy.
- Poprawia uwagę i pamięć.
- Następuje lepsza penetracja i wchłanianie glukozy do komórek nerwowych.
- Po udarze i urazie następuje proces regeneracji.
Zaburzenia krążenia dzielą się na ostre i przewlekłe, powoli narastające. Jeśli rozpoczniesz leczenie na czas, zauważając pierwsze oznaki zmiany patologiczne naczynia, funkcję dopływu krwi można znormalizować.
Objawy zaburzeń krążenia obwodowego
Na znakach słabe krążenie w ramionach i nogach wskazać następujące czynniki:
Jednak niektóre leki poprawiające krążenie mózgowe można przyjmować bez recepty. Wejście jest ograniczone do niektórych leków pod poradą eksperta i pod ścisłym nadzorem. Głównymi środkami tego typu są.
„Pantogam”. Niedrogie i dostępne bez recepty leki do przyjmowania takich środków poprzez poprawę przepływu krwi w mózgu. Lista leków w tej kategorii znajduje się powyżej. Do negocjacji powinny być wymagane następujące przygotowania. Zadowalające wyniki dają lekowi poprawę krążenie mózgowe na bazie alkaloidów roślinnych takich jak Vinca. To narzędzie ma działanie przeciwskurczowe i zapewnia: sprawna rozbudowa naczynia mózgowe i poprawa mikrokrążenia w naczyniach.
- uczucie zamarzania kończyn nie tylko w zimnych porach roku, ale także w upale;
- uczucie pełzania;
- okresowo w palcach pojawia się uczucie mrowienia;
- są drętwienie kończyn;
- ich włosy zaczynają wypadać;
- kolor skóry kończyn staje się blady do niebieskiego;
- paznokcie złuszczają się, często pękają;
- funkcja erekcji znika;
- małe rany na skórze kończyn goją się przez długi czas, zaczynają się ropieć, tworzą się wrzody.
Nawet przy ciągłym stosowaniu kremu skóra jest przesuszona, kosmetyki problemu nie da się rozwiązać.
„Cinarizine” i „Nimodilin” - najlepsze lekarstwo aby poprawić krążenie mózgowe, przynajmniej wpływa na funkcjonalność głównego przepływu i działa wyłącznie w obszarze mózgu. Istnieją zasoby tego rodzaju. Pomogą Ci utrzymać długoterminowe zaangażowanie w działania i zdalne problemy psychiczne z krążeniem krwi w mózgu. Te aktywne składniki mogą obejmować.
Dobre recenzje mają taki lek jak Phezam. Ma działanie rozszerzające naczynia krwionośne, przeciw niedotlenieniu, nootropowe. Najprostsze leki zapobiegawcze to aspiryna. Promuje dobre antykoagulanty i ogranicza tworzenie się skrzepów krwi. Przepisuj nawet bardzo poważną chorobę. Należy jednak zwrócić uwagę na fakt, że podstawa leku poprawia krążenie mózgowe - kwas acetylosalicylowy.
Słabe krążenie w kończynach spowodowane jest następującymi przyczynami:
- Uszkodzenie naczyń krwionośnych z powodu urazu
- Naruszenie ogólnej diety.
- Palenie.
- Choroby przewlekłe, które zakłócają pracę układ hormonalny– na przykład cukrzyca.
- Choroba hipertoniczna.
- Naruszenie skład biochemiczny krwi, zwłaszcza poziom cholesterolu.
Popraw krążenie w mózgu
Kruchość naczyń krwionośnych. Dlatego bardzo ważne jest, aby skonsultować się z lekarzem w celu ustalenia niezbędnych dawek profilaktycznych. Z tą chorobą, nieprzyjemną, a czasem niebezpieczne objawyżycie i zdrowie. W tym przypadku, aby pomóc pacjentowi skorzystać z tradycyjnych recept lekarskich.
Do prawidłowy odbiór muszą wykonać określone czynności. Konieczne jest zmielenie liści barwinka. Następnie weź łyżeczkę herbata ziołowa i napełnij wrzącą wodą. Następnie kompozycję należy włożyć do małego ognia, doprowadzić do wrzenia. Gotuj przez 5 minut. Następnie należy dodać łyżkę z łyżki liści i kwiatów głogu i zdjąć z ognia. Napełnij niezbędną część w ciągu 2-3 godzin. Następnie weź pół szklanki tej kompozycji przed posiłkami przez 60 minut. Za osiągnięcie pozytywny efekt regularne dochody niezbędne fundusze.
Kiedy początkowe objawy słabe krążenie narządów obwodowych, należy rozpocząć leczenie, w przeciwnym razie stan może spowodować nieprzyjemne konsekwencje.
Powolne krążenie krwi zwiększa ryzyko owrzodzenia troficzne, może wywołać zgorzel. Wrzody występują szczególnie często u osób z cukrzycą. obcisła bielizna, niewygodne buty- a ścieranie zamienia się w proces ropno-zapalny.
Dobrze jest regulować hemodynamikę mózgu. Podczas przygotowywania napoju obowiązują również wyjątkowe kryteria. Aby to zrobić, weź suszony rozpyłowo lecznicze zioło i zalać wrzącą wodą. Ta kompozycja nalega na 15 minut. Po tym następuje twoje napięcie. Leczenie należy przeprowadzić po 21 dniach. Po otrzymaniu tego niezwykle ważne narzędzie do adhezji - dawkowanie.
Pij ten napój przy określonej okazji, to znaczy, gdy wystąpi udar. W tym przypadku istnieją dwie metody. Korzeń kozłka jest wypełniony wrzącą wodą. Ta kompozycja nalega na 8 godzin. Ten napój jest spożywany 3 razy dziennie na 1 łyżkę kanibala. Musisz również trzymać się dawki.
Bardzo niebezpieczne konsekwencje- wystąpienie krytycznego niedokrwienia kończyny dolne. Objawem choroby jest obrzęk palców, który jest trudny do wyeliminowania.
Słabe krążenie w ramionach wskazuje na upośledzenie dopływu krwi układu sercowo-naczyniowego. Drętwienie rąk często pojawia się na tle bólu w klatce piersiowej, mrowienia w sercu, podczas duszności.
Do oddychania w nocy potrzebna jest alkoholowa nalewka z waleriany. Ta procedura spowoduje: system nerwowy i pomóc zasnąć. Zmiażdżony korzeń Helenium należy wlać do szklanki gorąca woda. Ta kompozycja powinna nalegać na dzień. Przyjmuj nalewkę przed posiłkami przez trzydzieści minut dziennie, 4 razy po 2 lub 3 łyżki stołowe.
W przygotowaniu tego przepisu, ponieważ nie jest to trudne. Łyżeczka oregano podana dwie filiżanki gotowana woda. Wypij ten napój do filiżanki przy każdym posiłku. Zmiażdżone liście trawy Powinny być pełne przegotowanej wody. Napój należy pić co drugi dzień trzy razy ze szklanką.
Diagnoza zaburzeń krążenia na podstawie obraz kliniczny i specjalna diagnostyka.
Pomóż zidentyfikować problem następujące metody Badania:
- USG żył i tętnic;
- ultradźwięk;
- Tomografia komputerowa;
- rezonans magnetyczny;
- flebografia kontrastowa;
- scyntygrafia.
Niezbędne metody badania dobiera lekarz na podstawie przychodni i możliwości pacjenta. Jeśli pacjent ma wszyty rozrusznik serca, badania falowe nie są wykonywane.
Narzędzie wymaga pewnych działań. Następnie należy je dokładnie opłukać pod bieżącą wodą. Następnie zmiażdżono je i polano wódką lub alkoholem. Powstała kompozycja nalega na okres 14 dni. Aby otrzymać te pieniądze, musisz je rozcieńczyć przez 1 godzinę. Terapia w tym przypadku proces trwa kilka tygodni. Potem była przerwa na miesiąc.
Zmiażdżone liście tego zioła należy gotować we wrzącej wodzie. Nalegaj, aby kompozycja trwała 30 minut. Użyj tego narzędzia do jedzenia przez 60 minut w jednym artykule. Trzeba też zachować pewne proporcje. Wypij ten napój w ciągu 30 minut. Pobranie niezbędnych środków na ćwiczenie 3 razy dziennie. Mianowicie poranek, popołudnie i noc przez dziewięć miesięcy. Ten napój zapewnia zachowanie pamięci.
Leczenie zaburzeń krążenia obwodowego
Co zrobić, jeśli występują objawy słabego krążenia w kończynach dolnych? Najprawdopodobniej zaczyna się żylaki i powinieneś skontaktować się z flebologiem.
Aby zatrzymać rozwój choroby, przepisywane są następujące leki:

W takim przypadku należy wymieszać składniki takie jak Veronica, melisa, liście truskawek, owoce i kwiaty głogu. Następnie najpierw łyżkę tego związku należy gotować na parze z wrzącą wodą. Limit jedzenia powinien być dzienny. Opcjonalnie można dodać miód. Ta recepta powinna być stosowana, gdy przepływ krwi w mózgu jest upośledzony w kontekście objawów miażdżycy.
W takim przypadku konieczne jest zmielenie 500 g mrożonych jagód. Do tego trzeba dodać miód i starty korzeń chrzanu. Ta mieszanka to niski mikser. Następnie należy wlać do słoików i ostudzić. Stosowanie tej mieszanki pokarmowej następuje po zażyciu trzy razy dziennie przez 3 godziny. Łyżką popijając gorącą herbatę. Dawkę miodu można zwiększyć do 500, używając naczyń mieszających do wzmocnienia, przywrócenia pamięci, stabilizacji krążenia mózgowego, wzmocnienia odporności.
- Leki wenotoniczne stosowane doustnie i zewnętrznie. Wzmacniają ściany żylne, zwiększają ich napięcie.
- Leki zawierające heparynę również mogą być lokalna akcja i podawane do użytku wewnętrznego. Z ich pomocą zmienia się skład krwi i jej krzepliwość.
- Skuteczny okazał się Venolife - środek, który łączy w sobie właściwości leków zawierających heparynę i wenotonicznych. Dodatkowo zawiera witaminę B5. Venoline pomaga leczyć drętwienie, usuwać obrzęki i łagodzić zewnętrzne przejawy zaburzenia krążenia - i zmiana jego koloru. Ta jakość leku jest bardzo ceniona przez kobiety.
Efekty masażu i fizjoterapii związane są z leczeniem żylaków: magnetoterapia, pneumokompresja. Pomaga zmniejszyć ból specjalna bielizna kompresyjna
Oznacza poprawę krążenia obwodowego
Przyjrzyjmy się bliżej temu tematowi. Następujące leki na poprawę krążenie obwodowe. Leki te pomagają przyciągnąć dodatkowe objętości krwi z przestrzeni międzykomórkowych we właściwym kierunku. Na przykład leki „Reopoliglyukin” i „Reomacrodeca”.
Nazywane są angioprotektorami. Przyczyniają się do normalizacji przepuszczalności naczyń włosowatych i poprawy procesów metabolicznych w ścianach naczyń. Narzędzia te pomagają poprawić przepływ krwi, mikrokrążenie i elastyczność erytrocytów. Również te leki rozszerzają się naczynia krwionośne zmniejszając w ten sposób ich opór i obwodowe ciśnienie tętnicze. Przyczyniają się do poprawy mikrokrążenia, które znajduje się w mózgu. Czy istnieje efekt mózgowo-ochronny? Użyj tych leków, aby poprawić krążenie w mózgu, Kordafen, Kordaflex, Nimotop, Sinarizin, Logimaks, Styugeron, Arifon, Adalat, Brainal, Kordipin, Grindeke "Kortiazem" "Diacordin" "Nafadil" "Cinnasan" "Lacipil" "Norvax" "Nikard » Tsindil Foridon Nemotan Stamo Plendil.
Co powinienem zrobić, jeśli moje ręce są stale spuchnięte i obolałe? Najlepsze lekarstwo do walki z drętwieniem rąk - masaż podwodny.
Medycyna tradycyjna w leczeniu ukrwienia obwodowego
Aby zwalczyć naruszenie dopływu krwi obwodowej w skarbonce Medycyna tradycyjna istnieje wiele przepisów.
Poniższa procedura skutecznie pomaga przywrócić ukrwienie rąk i nóg:
Leki z tej kategorii rozszerzają naczynia krwionośne, powodując zwiększony przepływ krwi w mózgu. Mają bardzo silne skurcze naczyniowe w mózgu. To ważna cecha. W przypadku uszkodzenia naczyń miażdżycowych skuteczność tych środków jest mniej wyraźna. Wadą tych aktywów jest występowanie zjawiska „kradzieży”.
Odnosi się to do rodzaju surowców naturalnych. Działanie leków z tej kategorii, w przeciwieństwie do leków syntetycznych, rozwija się znacznie wolniej. W tym przypadku manifestacja efektu terapeutycznego przyczynia się do połączenia niektórych związków. Środki z tej grupy są skuteczne w chorobach naczyń mózgowych i przejawach zacierających się chorób kończyn dolnych.

- wymieszaj równe ilości cukru i oleju słonecznikowego;
- przygotować pojemnik z gorąca woda, 250 ml - 2 łyżki soli kuchennej;
- Nasmaruj skórę mieszanką masła i cukru, opuść kończynę do roztwór soli- jego temperatura początkowa powinna wynosić około 38ºС;
- trzymaj kończynę w wodzie przez 30-45 minut.
Ten lek pomoże przywrócić dopływ krwi do nóg i ramion. Ćwierćlitrowy słoik wypełniony jest zmiażdżonym czosnkiem, zalany wodą i umieszczony w ciemnym, chłodnym miejscu na 2 tygodnie. Kompozycję należy mieszać kilka razy dziennie. Po podaniu środka zaradczego jest filtrowany i wkładany do lodówki. Przyjmować 5 kropli 3 razy dziennie, rozcieńczyć w łyżce stołowej wody. Przebieg leczenia wynosi 10-14 dni.
Fundusze te przyczyniają się do ekspansji tętniczek i żył, małych żyłek. Zapewnia to redukcję ciśnienie krwi. Leki z tej kategorii poprawiają przepływ krwi przez to medium, co zwiększa elastyczność czerwonych krwinek. Zapewniają również normalizację przepływu krwi włośniczkowej.
Sprzyjają rozszerzaniu naczyń, jelit, nerek, skóry, zwłaszcza naczyń włosowatych i tętniczek, co zmniejsza ogólną odporność. Prowadzi to do lepszego ukrwienia tkanek obwodowych. Ten lek to Prazosin, Sermion, Pyrroxan, Nilogrin, Fentolamina.
Kolejna kąpiel jest ziołowa. Składa się z równych części rumianku, pokrzywy, oregano, melisy. 2 szklanki surowców ziołowych wlewa się 3 litrami wrzącej wody, czekają, aż ostygnie do 38ºС i umieszczono w kąpieli dłoni lub stóp.
Zapobieganie zaburzeniom krążenia

Leki te mają działanie rozszerzające naczynia krwionośne. Odbywa się to poprzez stymulację receptorów dopaminy. Preparaty tego typu pomagają zwiększyć przepływ krwi w naczyniach znajdujących się w kończynach dolnych. Podsumowanie Po przeczytaniu powyższego każdy może dowiedzieć się, jakie środki zaradcze poprawiają krążenie mózgowe. Leki referencyjne wymienione w tym dokumencie pomogą Ci rozwiązać problem.
Zwiększa odporność organizmu na niedotlenienie, głównie tkanki mózgowej. Zapobiega rozwojowi toksycznego lub traumatycznego obrzęku mózgu. Poprawia krążenie krwi obwodowej i mózgowej, poprawia reologię krwi. Dzieci poniżej 12 roku życia. Nadwrażliwość na lek.
- Zmniejszona krzepliwość krwi.
- Sedacja erozyjne.
- wrzód trawienny i dwunastnica w ostrej fazie.
- Ostre ataki niedokrwienne.
- Ostry zawał mięśnia sercowego.
Aby poprawić stan naczyń obwodowych kończyn, wymagają dozowania ćwiczenia fizyczne. To na nogi wędrówki w umiarkowanym tempie, na ręce - gimnastyka. Jeśli musisz ciągle drukować lub wykonywać tę samą pracę, musisz robić sobie przerwę co 45 minut.
Należy przestrzegać! specjalna dieta, zbliż dietę do tabeli diety Pevzner nr 9 i 10. Ogranicz spożycie alkoholu, spróbuj pozbyć się palenia.
Skład tabletek zawiera laktozę, dlatego lek nie jest zalecany pacjentom z wrodzoną galaktozemią, zespołem złego wchłaniania glukozy lub galaktozy lub wrodzonym niedoborem laktazy. W przypadku braku wystarczających danych lek nie powinien być przepisywany dzieciom w wieku poniżej 12 lat.
Przebieg leczenia trwa co najmniej 8 tygodni. Przebieg leczenia trwa co najmniej 6 tygodni. Tabletki należy popijać niewielką ilością płynu, blisko wody. Lek przyjmuje się na czczo. W przypadku nieobecności lub jeśli lek został wykonany w niewystarczających ilościach, kolejny odbiór należy przeprowadzić zgodnie z opisem w dystrybucji schematu, bez żadnych zmian.
Konsekwencje upośledzenia ukrwienia obwodowego to nie tylko ograniczenie ich funkcji, ból podczas ruchu i spoczynku.
W przypadku oddzielenia zakrzepu krwi w kończynach dolnych możliwe jest uszkodzenie naczyń mózgowych. A to jest obarczone poważna choroba jak udar niedokrwienny.
ZAKŁÓCENIA KRĄŻENIA OBWODOWEGO
ZAkrzepica i Zatorowość
PLAN
1. Pojęcie krążenia obwodowego.
2. Przekrwienie tętnic.
2.1. Fizjologiczne przekrwienie.
2.2. Patologiczne przekrwienie tętnic.
2.3. Neurogenne przekrwienie tętnic typu neurotonicznego.
2.4. Neurogenne przekrwienie tętnic typu neuroparalitycznego.
3. Przekrwienie żylne.
4. Niedokrwienie.
4.1. niedokrwienie kompresyjne.
4.2. niedokrwienie obturacyjne.
4.3. Niedokrwienie naczynioskurczowe.
6. Zakrzepica.
6.1. definicja zakrzepicy.
6.2. Główne czynniki zakrzepicy.
6.3. wynik zakrzepicy.
7. Zator.
7.1. Zator pochodzenia egzogennego.
7.2. Zator pochodzenia endogennego.
7.2.1. Zator tłuszczowy.
7.2.2. zator tkankowy.
7.2.3. Zator płynem owodniowym.
7.3. Mały zator krąg krążenia krwi.
7.4. Zator krążenia ogólnoustrojowego.
7.5. Zator żyły wrotnej.
Krążenie krwi w obszarze obwodowego łożyska naczyniowego (małe tętnice, tętniczki, naczynia włosowate, żyłki postkapilarne, zespolenia tętniczo-żylne, żyłki i żyłki), oprócz przepływu krwi, zapewnia wymianę wody, elektrolitów, gazów niezbędnych składniki odżywcze oraz metabolity w układzie krew-tkanka-krew.
Mechanizmy regulacji regionalnego krążenia krwi obejmują z jednej strony wpływ unerwienia zwężającego i rozszerzającego naczynia, z drugiej strony wpływ na ścianę naczyń nieswoistych metabolitów, jonów nieorganicznych, lokalnych substancji biologicznie czynnych i hormonów wnoszonych przez krew. Uważa się, że wraz ze spadkiem średnicy naczyń zmniejsza się wartość regulacji nerwowej, a wręcz przeciwnie, wzrasta metabolizm.
W narządzie lub tkankach w odpowiedzi na zmiany czynnościowe i strukturalne mogą wystąpić w nich miejscowe zaburzenia krążenia. Najczęstsze formy miejscowych zaburzeń krążenia: przekrwienie tętnic i żył, niedokrwienie, zastój, zakrzepica, zator.
PRZEPUSTOWOŚĆ TĘTNICZA.
Przekrwienie tętnic to wzrost dopływu krwi do narządu w wyniku nadmiernego przepływu krwi przez naczynia tętnicze. Charakteryzuje się szeregiem zmian funkcjonalnych i Objawy kliniczne:
rozlane zaczerwienienie, rozszerzenie małych tętnic, tętniczek, żył i naczyń włosowatych, pulsacja małych tętnic i naczyń włosowatych,
wzrost liczby funkcjonujących statków,
lokalny wzrost temperatury,
wzrost objętości obszaru przekrwionego,
Zwiększenie turgoru tkanki
wzrost ciśnienia w tętniczkach, naczyniach włosowatych i żyłach,
Przyspieszenie przepływu krwi, zwiększony metabolizm i zwiększona praca narządów.
Przyczynami przekrwienia tętnic mogą być: wpływ różnych czynników środowiskowych, w tym biologicznych, fizycznych, chemicznych; wzrost obciążenia narządu lub tkanki, a także efekty psychogenne. Ponieważ niektóre z tych środków są powszechnymi bodźcami fizjologicznymi (zwiększone obciążenie narządu, działanie psychogenne), należy wziąć pod uwagę przekrwienie tętnic, które pojawia się pod ich działaniem fizjologiczny. Głównym rodzajem fizjologicznego przekrwienia tętniczego jest przekrwienie funkcjonalne lub funkcjonalne, a także przekrwienie reaktywne.
Przekrwienie robocze - jest to wzrost przepływu krwi w narządzie, towarzyszący zwiększeniu jego funkcji (przekrwienie trzustki podczas trawienia, mięśnia szkieletowego podczas jego skurczu, zwiększenie przepływu wieńcowego krwi z wzmożoną czynnością serca, przypływ krwi do mózgu podczas stresu psychicznego).
przekrwienie reaktywne reprezentuje wzrost przepływu krwi po jej krótkotrwałym ograniczeniu. Zwykle rozwija się w nerkach, mózgu, skórze, jelitach, mięśniach. Maksymalną odpowiedź obserwuje się kilka sekund po wznowieniu perfuzji. Jego czas trwania zależy od czasu trwania okluzji. Dzięki reaktywnemu przekrwieniu eliminuje się „dług” w przepływie krwi, który powstał podczas okluzji.
Patologiczne przekrwienie tętnic rozwija się pod wpływem niezwykłych (patologicznych) bodźców ( substancje chemiczne, toksyny, produkty zaburzonej przemiany materii, powstające podczas stanów zapalnych, oparzeń; gorączka, czynniki mechaniczne). W niektórych przypadkach warunkiem wystąpienia patologicznego przekrwienia tętniczego jest wzrost wrażliwości naczyń krwionośnych na czynniki drażniące, co obserwuje się na przykład w przypadku alergii.
Zakaźna wysypka, zaczerwienienie twarzy z wieloma choroba zakaźna, (odra, tyfus, szkarlatyna), zaburzenia naczynioruchowe w toczniu rumieniowatym układowym, zaczerwienienie skóry kończyn z uszkodzeniem niektórych splotów nerwowych, zaczerwienienie połowy twarzy z nerwobólami związanymi z podrażnieniem nerw trójdzielny itp. są przykłady kliniczne patologiczne przekrwienie tętnic.
W zależności od czynnika, który powoduje patologiczne przekrwienie tętnic, możemy mówić o przekrwieniu zapalnym, termicznym, rumieniu ultrafioletowym itp.
Poprzez patogenezę rozróżnia się dwa rodzaje przekrwienia tętniczego - neurogenny (typ neurotoniczny i neuroparalityczny) oraz ze względu na działanie lokalnych czynników chemicznych (metabolicznych).
Neurogenne przekrwienie tętnic typu neurotonicznego może wystąpić odruchowo z powodu podrażnienia zewnętrznych i interoreceptorów, a także podrażnienia nerwów i ośrodków rozszerzających naczynia. Czynniki psychiczne, mechaniczne, temperaturowe, chemiczne (terpentyna, gorczyca itp.) i biologiczne mogą działać jako drażniące.
Typowym przykładem neurogennego przekrwienia tętniczego jest zaczerwienienie twarzy i szyi podczas procesów patologicznych w okresie: narządy wewnętrzne(jajniki, serce, wątroba, płuca).
Przekrwienie tętnicze spowodowane mechanizmem cholinergicznym (wpływ acetylocholiny) jest również możliwe w innych narządach i tkankach (język, srom itp.), których naczynia są unerwione przez włókna nerwu przywspółczulnego.
W przypadku braku unerwienia przywspółczulnego rozwój przekrwienia tętniczego jest spowodowany układem współczulnym (cholinergicznym, histaminergicznym i beta-adrenergicznym) reprezentowanym na obwodzie przez odpowiednie włókna, mediatory i receptory (receptory H2 dla histaminy, receptory beta-adrenergiczne dla noradrenaliny, receptory muskarynowe dla acetylocholiny).
Neurogenne przekrwienie tętnic typu neuroparalitycznego można zaobserwować w klinice i doświadczeniach na zwierzętach podczas przecinania włókien współczulnych i alfa-adrenergicznych oraz nerwów, które mają działanie zwężające naczynia.
Współczulne nerwy zwężające naczynia są aktywne tonicznie i normalne warunki stale przenoszą impulsy pochodzenia ośrodkowego (1-3 impulsy na 1 sekundę w spoczynku), które określają neurogenną (naczynioruchową) składnik napięcia naczyniowego. Ich mediatorem jest noradrenalina.
U ludzi i zwierząt pulsacja toniczna jest nieodłączna dla nerwów współczulnych przechodzących do naczyń skóry. górne kończyny, uszy, mięśnie szkieletowe, przewód pokarmowy itp. Przecięcie tych nerwów w każdym z tych organów powoduje wzrost przepływu krwi w naczyniach tętniczych. Efekt ten opiera się na zastosowaniu sympaktektomii okołotętniczej i zwojowej w zapaleniu wsierdzia, któremu towarzyszą przedłużające się skurcze naczyń.
Przekrwienie tętnic typu neuroparalitycznego można również uzyskać chemicznie, blokując przenoszenie ośrodkowych impulsów nerwowych w okolicy węzłów współczulnych (za pomocą blokerów zwojowych) lub na poziomie zakończeń nerwu współczulnego (za pomocą środków blokujących sympatykolizę lub alfa-adrenergię). W tych warunkach zależne od napięcia powolne kanały Ca 2+ są zablokowane, wnikanie pozakomórkowego Ca 2+ do komórek mięśni gładkich wzdłuż gradientu elektrochemicznego, a także uwalnianie Ca 2+ z retikulum sarkoplazmatycznego jest zakłócone. Skurcz komórek mięśni gładkich pod wpływem neuroprzekaźnika noradrenaliny staje się w ten sposób niemożliwy. Neuroparalityczny mechanizm przekrwienia tętnic częściowo leży u podstaw przekrwienia zapalnego, rumienia ultrafioletowego itp.
Idea istnienia przekrwienia tętniczego (fizjologicznego i patologicznego) wywołanego miejscowymi czynnikami metabolicznymi (chemicznymi) opiera się na fakcie, że szereg metabolitów powoduje rozszerzenie naczyń, działając bezpośrednio na nieprążkowane elementy mięśniowe ich ścian, niezależnie wpływów unerwienia. Potwierdza to również fakt, że całkowite odnerwienie nie zapobiega rozwojowi ani działającego, ani reaktywnego, ani zapalnego przekrwienia tętniczego.
Ważna rola we wzroście przepływu krwi podczas miejscowych reakcji naczyniowych przypisuje się zmianę pH pożywki tkankowej - przesunięcie reakcji pożywki w kierunku kwasicy sprzyja rozszerzeniu naczyń ze względu na wzrost wrażliwości komórek mięśni gładkich na adenozynę, jak jak również zmniejszenie stopnia nasycenia hemoglobiny tlenem. W stanach patologicznych (oparzenia, urazy, stany zapalne, ekspozycja na promienie UV, promieniowanie jonizujące itp.) wraz z adenozyną ważne stają się również inne czynniki metaboliczne.
Wynik przekrwienia tętniczego może być inny. W większości przypadków przekrwieniu tętnic towarzyszy wzrost metabolizmu i funkcji narządów, co jest reakcją adaptacyjną. Możliwe są jednak również działania niepożądane. Na przykład w miażdżycy ostremu rozszerzeniu naczynia może towarzyszyć pęknięcie jego ściany i krwotok do tkanki. Takie zjawiska są szczególnie niebezpieczne w mózgu.
Przekrwienie żylne.
Przekrwienie żylne rozwija się w wyniku zwiększenia dopływu krwi do obszaru narządu lub tkanki w wyniku utrudnionego odpływu krwi przez żyły.
Powody jego rozwoju:
zablokowanie żył przez zakrzep lub zator;
ucisk przez guz, bliznę, powiększoną macicę itp.
Żyły cienkościenne mogą być również ściśnięte w niektórych obszarach ostry wzrost ciśnienie tkankowe i hydrostatyczne (w ognisku stanu zapalnego, w nerkach z wodonerczem).
W niektórych przypadkach predysponującym momentem przekrwienia żylnego jest konstytucyjna słabość elastycznego aparatu żył, niewystarczający rozwój i zmniejszone napięcie elementów mięśni gładkich ich ścian. Często ta predyspozycja jest rodzinna.
Żyły, podobnie jak tętnice, choć w mniejszym stopniu, są bogatymi strefami odruchowymi, co sugeruje możliwość neuroodruchowego charakteru przekrwienia żylnego. Morfologiczną podstawą funkcji naczynioruchowej na zewnątrz jest aparat nerwowo-mięśniowy, w tym elementy mięśni gładkich i zakończenia nerwów efektorowych.
Przekrwienie żylne rozwija się również z osłabieniem funkcji prawej komory serca, zmniejszeniem ssania skrzynia (wysiękowe zapalenie opłucnej, hemothorax), niedrożność przepływu krwi w krążeniu płucnym (pneumoskleroza, rozedma płuc, osłabienie funkcji lewej komory).
Głównym czynnikiem powodującym miejscowe zmiany w przekrwieniu żylnym jest głód tlenu (niedotlenienie) tkanki.
Niedotlenienie w tym przypadku jest początkowo spowodowane ograniczeniem dopływu krew tętnicza, to wpływ na tkankowe układy enzymatyczne produktów zaburzeń metabolicznych, co skutkuje naruszeniem wykorzystania tlenu. Głód tlenu w przekrwieniu żylnym powoduje naruszenie metabolizmu tkankowego, powoduje zmiany zanikowe i dystroficzne oraz nadmierny wzrost tkanki łącznej.
Wraz z miejscowymi zmianami w przekrwieniu żylnym, zwłaszcza jeśli jest to spowodowane: najczęstsze przyczyny i ma charakter uogólniony, możliwe jest również wystąpienie szeregu ogólnych zaburzeń hemodynamicznych o bardzo poważnych konsekwencjach. Najczęściej występują przy zablokowaniu dużych kolektorów żylnych - portalu, żyły głównej dolnej. Gromadzeniu się krwi w tych zbiornikach naczyniowych (do 90% całej krwi) towarzyszy gwałtowny spadek ciśnienia krwi, niedożywienie ważnych narządów (serca, mózgu). Z powodu niewydolności serca lub paraliżu oddechowego możliwa jest śmierć.
Naruszenie krążenia obwodowego, które opiera się na ograniczonym lub całkowitym ustaniu przepływu krwi tętniczej, nazywane jest niedokrwieniem (z greckiego ischeim - opóźnić, zatrzymać, haima - krew) lub miejscową niedokrwistością.
Niedokrwienie charakteryzuje się następującymi cechami:
blanszowanie niedokrwionego obszaru narządu;
spadek temperatury;
naruszenie wrażliwości w postaci parestezji (uczucie drętwienia, mrowienia, „pełzania”);
Zmniejszenie prędkości przepływu krwi i objętości narządów;
Zmniejszone ciśnienie krwi w okolicy tętnicy;
znajduje się poniżej przeszkody, obniżając ciśnienie tlenu w niedokrwionym obszarze narządu lub tkanki;
Naruszenie tworzenia się płynu śródmiąższowego i zmniejszenie turgoru tkanki;
dysfunkcja narządu lub tkanki;
zmiany dystroficzne.
Przyczyną niedokrwienia mogą być różne czynniki: ucisk tętnicy; wypełnienie jego światła; działanie na aparat nerwowo-mięśniowy jego ściany. Zgodnie z tym rozróżnia się rodzaje niedokrwienia kompresyjne, obturacyjne i angiospastyczne.
Niedokrwienie kompresyjne powstaje w wyniku ucisku tętnicy przywodziciela przez podwiązanie, bliznę, guz, obce ciało itd.
Niedokrwienie obturacyjne jest konsekwencją częściowego zwężenia lub całkowitego zamknięcia światła tętnicy przez zakrzep lub zator. Zmiany produkcyjno-naciekowe i zapalne w ścianie tętnicy występujące przy miażdżycy, zatarcie zapalenia wsierdzia, guzkowe zapalenie tętnic, również prowadzą do miejscowego ograniczenia przepływu krwi przez rodzaj obturacyjnego niedokrwienia.
Niedokrwienie naczynioskurczowe występuje z powodu podrażnienia aparatu zwężającego naczynia i ich odruchowego skurczu wywołanego wpływem emocjonalnym (strach, ból, gniew), czynniki fizyczne(przeziębienie, uraz, podrażnienie mechaniczne), czynniki chemiczne, biologiczne czynniki drażniące (toksyny bakteryjne) itp. W stanach patologicznych skurcz naczyń charakteryzuje się względnym czasem trwania i znacznym nasileniem, co może być przyczyną gwałtownego spowolnienia przepływu krwi, aż do całkowitego zatrzymania. Najczęściej skurcz naczyń rozwija się w tętnicach o stosunkowo dużej średnicy wewnątrz narządu w zależności od rodzaju naczyń odruchy bezwarunkowe z odpowiednich interoreceptorów. Odruchy te charakteryzują się znaczną bezwładnością i autonomią.
Charakter zmian metabolicznych, czynnościowych i strukturalnych w niedokrwionym obszarze tkanki lub narządu zależy od stopnia głód tlenu, którego ciężkość zależy od tempa rozwoju i rodzaju niedokrwienia, czasu jego trwania, lokalizacji, charakteru krążenia obocznego, stan funkcjonalny narząd lub tkanka.
Niedokrwienie, które występuje w obszarach całkowitej niedrożności lub ucisku tętnic, ceteris paribus, powoduje poważniejsze zmiany niż przy skurczu. Gwałtownie rozwijające się niedokrwienie, podobnie jak niedokrwienie długotrwałe, jest cięższe niż wolno rozwijające się lub krótkotrwałe. Szczególnie ważne w rozwoju niedokrwienia jest nagłe obturacja tkanek, ponieważ może temu towarzyszyć odruchowy skurcz układu rozgałęzień tej tętnicy.
Niedokrwienie ważnych narządów (mózgu, serca) ma więcej poważne konsekwencje niż niedokrwienie nerek, śledziony, płuc i niedokrwienie tego ostatniego jest cięższe niż niedokrwienie szkieletu, mięśni, kości lub tkanka chrzęstna. Te narządy są scharakteryzowane wysoki poziom metabolizm energetyczny Jednocześnie ich naczynia poboczne są funkcjonalnie absolutnie lub względnie niezdolne do kompensacji zaburzeń krążenia. Wręcz przeciwnie, mięśnie szkieletowe, a zwłaszcza tkanka łączna, ze względu na niski poziom metabolizm energetyczny w nich, są bardziej stabilne w warunkach niedokrwienia.
Zastój - spowolnienie i zatrzymanie przepływu krwi w naczyniach włosowatych, cienkich tętnicach i żyłach.
Rozróżnij prawdziwy (włośniczkowy) zastój, który występuje w wyniku patologicznych zmian w naczyniach włosowatych lub naruszenia Właściwości reologiczne krew, niedokrwienna - z powodu całkowitego ustania przepływu krwi z odpowiednich tętnic do sieci naczyń włosowatych i żylnych.
Zastój żylny i niedokrwienny są wynikiem prostego spowolnienia i zatrzymania przepływu krwi. Te stany występują z tych samych powodów, co przekrwienie żylne i niedokrwienie. Zastój żylny może być wynikiem ucisku żyły, zablokowania przez skrzeplinę lub zator, a zastój niedokrwienny może być wynikiem skurczu, ucisku lub zablokowania tętnic. Wyeliminowanie przyczyny zastoju prowadzi do przywrócenia prawidłowego przepływu krwi. Wręcz przeciwnie, progresja zastoju niedokrwiennego i żylnego przyczynia się do rozwoju prawdziwego.
Przy prawdziwym zastoju kolumna krwi w naczyniach włosowatych i drobnych żyłach staje się nieruchoma, krew homogenizuje się, erytrocyty puchną i tracą znaczną część pigmentu. Osocze wraz z uwolnioną hemoglobiną wykracza poza ściana naczyniowa. W tkankach ogniska zastoju włośniczkowego widoczne są oznaki ostrego niedożywienia, martwicy.
Przyczyna prawdziwego zastoju mogą występować czynniki fizyczne (zimno, ciepło), chemiczne (trucizny, stężony roztwór chlorku sodu, inne sole, terpentyna, oleje musztardowe i krotonowe) i biologiczne (toksyny drobnoustrojów).
Mechanizm rozwoju prawdziwego zastoju z powodu wewnątrzwłośniczkowej agregacji erytrocytów, tj. ich sklejanie i tworzenie się konglomeratów, które utrudniają przepływ krwi. Zwiększa to opór obwodowy.
W patogenezie prawdziwego zastoju ważne jest spowolnienie przepływu krwi w naczyniach włosowatych na skutek krzepnięcia krwi. Wiodącą rolę odgrywa zwiększona przepuszczalność ścian naczyń włosowatych znajdujących się w strefie zastoju. To jest ułatwione czynniki etiologiczne, powodując zastój i metabolity powstające w tkankach. Szczególne znaczenie w mechanizmie zastoju ma znaczenie biologiczne substancje aktywne(serotonina, bradykinina, histamina), a także acylotyczne przesunięcie reakcji tkankowej pożywki i jej stanu koloidalnego. W efekcie dochodzi do wzrostu przepuszczalności ściany naczynia i rozszerzenia naczyń krwionośnych, co prowadzi do zagęszczenia krwi, spowolnienia przepływu krwi, agregacji czerwonych krwinek i w efekcie zastoju.
Szczególnie ważne jest uwalnianie albuminy osocza do tkanek, co przyczynia się do zmniejszenia ujemnego ładunku erytrocytów, czemu może towarzyszyć ich utrata ze stanu zawieszenia.
Zakrzepica to proces powstawania przyżyciowego na wewnętrzna powierzchniaściany naczyń skrzepów krwi, składające się z jego elementów.
Zakrzepy krwi mogą być ciemieniowe (częściowo zmniejszają światło naczyń krwionośnych) i zatykać się. Pierwszy rodzaj zakrzepów najczęściej występuje w sercu i pniach. statki główne, drugi w małe tętnice i żyły.
W zależności od tego, które składniki dominują w strukturze skrzepliny, rozróżnia się skrzepliny białe, czerwone i mieszane. W pierwszym przypadku zakrzep tworzą płytki krwi, leukocyty i niewielka ilość białek osocza; w drugim - erytrocyty mocowane nitkami fibrynowymi; mieszane skrzepliny to naprzemiennie białe i czerwone warstwy.
Główne czynniki powstawania skrzepliny (w postaci triady Wichrowa).
1. Uszkodzenie ściany naczyniowej, które następuje pod wpływem fizycznym (uraz mechaniczny, Elektryczność), czynniki chemiczne (NaCl, FeCl3, HgCl2, AgNO3) i biologiczne (endotoksyny drobnoustrojowe) w wyniku upośledzenia odżywiania i metabolizmu. Zaburzeniom tym towarzyszy również miażdżyca, choroba hipertoniczna, procesy alergiczne.
2. Naruszenie czynności układu krzepnięcia krwi i antykoagulacji ściany naczynia. Wzrost aktywności układu krzepnięcia krwi ze względu na wzrost stężenia w nim prokoagulantów (trombiny, tromboplastyny), a także zmniejszenie aktywności antykoagulantów (spadek zawartości antykoagulantów we krwi lub wzrost aktywności ich inhibitorów), z reguły prowadzi do wewnątrznaczyniowego krzepnięcia krwi (ICCC). HSCV jest spowodowany szybkim i znaczącym wejściem do łożyska naczyniowego czynników krzepnięcia krwi (tromboplastyny tkankowej), które obserwuje się w przedwczesnym odklejeniu łożyska, zatorze płynu owodniowego, szok traumatyczny, ostra masywna hemoliza erytrocytów. Przejście VSSC do zakrzepicy następuje pod wpływem czynników krzepnięcia ściany naczynia i płytek krwi, gdy są one uszkodzone.
3. Spowolnienie przepływu krwi i jego zaburzenie (turbulencja w okolicy tętniaka). Ten czynnik jest prawdopodobnie mniej ważny, ale wyjaśnia, dlaczego skrzepy tworzą się w żyłach 5 razy częściej niż w tętnicach, w żyłach kończyn dolnych 3 razy częściej niż w żyłach kończyn górnych, a także częstsze zakrzepica podczas krążenia dekompensacyjnego, przedłużony leżenie w łóżku.
Konsekwencje zakrzepicy mogą być różne. Biorąc pod uwagę jego znaczenie jako mechanizmu hemostatycznego w ostry uraz któremu towarzyszy krwawienie, zakrzepicę należy rozważyć z ogólnych pozycji biologicznych jako zjawisko adaptacyjne.
W tym samym czasie tworzenie się skrzepliny różne choroby(miażdżyca, cukrzyca itp.) mogą towarzyszyć poważne powikłania spowodowane: ostre naruszenie krążenie krwi w obszarze naczynia z zakrzepicą. Rozwój martwicy (zawał, zgorzel) w puli naczynia z zakrzepicą jest ostatnim etapem zakrzepicy.
Skutkiem zakrzepicy może być aseptyczne (enzymatyczne, autolityczne) topienie, organizacja (resorpcja z wymianą) tkanka łączna), rekanalizacja, septyczne (ropne) topienie. Ta ostatnia jest szczególnie niebezpieczna, ponieważ przyczynia się do posocznicy i powstawania wielu ropni w różnych narządach.
Zator (z gr.emballein - wrzuć do środka) - zablokowanie naczyń krwionośnych przez ciała (zatory) wywołane przepływem krwi lub limfy.
W zależności od charakteru zatoru rozróżnia się zator:
endogenny, wywołany skrzepliną, tłuszczem, różnymi tkankami, płynem owodniowym, gazem (z chorobą dekompresyjną).
W zależności od lokalizacji wyróżnia się zator:
krążenie ogólnoustrojowe,
Mały krąg krążenia krwi;
systemy żyły wrotnej.
We wszystkich przypadkach ruch zatoru odbywa się zwykle zgodnie z naturalnym ruchem krwi do przodu.
Zator pochodzenia egzogennego. Zator powietrzny występuje w przypadku uszkodzenia dużych żył (szyjnych, podobojczykowych, zatok litych) meningi), które słabo opadają, a ciśnienie jest bliskie zeru lub ujemne. Ta okoliczność może również powodować zator powietrzny podczas manipulacji medycznych - podczas wlewu roztworów do tych naczyń. W efekcie do uszkodzonych żył zostaje zassane powietrze, zwłaszcza na wysokości wdechu, a następnie dochodzi do zatoru naczyń krążenia płucnego. Te same warunki powstają w przypadku uszkodzenia płuc lub procesów destrukcyjnych w nim, a także w przypadku zastosowania odmy opłucnowej. W takich przypadkach dochodzi jednak do zatoru naczyń krążenia ogólnoustrojowego. Podobne konsekwencje przynosi duża liczba powietrze z płuc do krwi pod wpływem materiału wybuchowego fala uderzeniowa(powietrze, woda), a także podczas „wybuchowej dekompresji” i szybkiego wynurzania na dużą wysokość. Wynikające z tego gwałtowne rozszerzenie pęcherzyków płucnych, pęknięcie ich ścian i wejście powietrza do sieci naczyń włosowatych prowadzą do nieuniknionego zatoru naczyń krążenia ogólnoustrojowego. W przypadku zgorzeli beztlenowej (gazowej) możliwy jest również zator gazowy.
Wrażliwość różnych zwierząt i ludzi na zator powietrzny jest różna. Królik umiera podawanie dożylne 2-3 ml powietrza, psy tolerują iniekcje powietrza w ilości 50-70 ml/kg. Człowiek pod tym względem zajmuje pozycję pośrednią.
Zator pochodzenia endogennego.Źródłem choroby zakrzepowo-zatorowej jest cząstka oderwanego skrzepu krwi. Oddzielenie skrzepu krwi jest uważane za oznakę jego niższości ("chory skrzep krwi"). W większości przypadków „chore skrzepliny” powstają w żyłach krążenia ogólnoustrojowego (żyły kończyn dolnych, miednica, wątroba), co tłumaczy wysoką częstość występowania zakrzepicy w małym kręgu. Tylko w przypadku powstania zakrzepów krwi w lewej połowie serca (przy zapaleniu wsierdzia, tętniaku) lub w tętnicach (przy miażdżycy) dochodzi do zatoru naczyń krążenia ogólnoustrojowego. Powodem niższości zakrzepu, oddzielenia jego cząstek i choroby zakrzepowo-zatorowej jest jego aseptyczne lub ropne topienie, naruszenie fazy cofania tworzenia zakrzepu, a także krzepnięcie krwi.
Zator tłuszczowy występuje, gdy krople tłuszczu dostają się do krwiobiegu, najczęściej pochodzenia endogennego. Przyczyną przedostania się kropel tłuszczu do krwiobiegu jest uszkodzenie (zmiażdżenie, silny wstrząs mózgu) szpiku kostnego, tkanki podskórnej lub miednicy oraz nagromadzenie tłuszczu, stłuszczenie wątroby.
Ponieważ źródło zatoru znajduje się głównie w puli żył krążenia ogólnoustrojowego, zator tłuszczowy jest możliwy przede wszystkim w naczyniach krążenia płucnego. Dopiero w przyszłości możliwe będzie przenikanie kropel tłuszczu przez naczynia włosowate płuc (lub zespolenia tętniczo-żylne małego koła) do lewej połowy serca i tętnic krążenia ogólnoustrojowego.
Ilość tłuszczu powodującego śmiertelny zator tłuszczowy waha się u różnych zwierząt w zakresie 0,9-3 cm3/kg.
zator tkankowy obserwowane w urazach, gdy możliwe są skrawki różnych tkanek ciała, szczególnie bogate w wodę ( Szpik kostny, mięśnie, mózg, wątroba) do układu krążenia, zwłaszcza krążenia płucnego. Szczególne znaczenie ma zator naczyniowy przez komórki nowotwory złośliwe, ponieważ jest to główny mechanizm powstawania przerzutów.
Zator płynem owodniowym występuje, gdy płyn owodniowy dostanie się podczas porodu do uszkodzonych naczyń macicy w okolicy oddzielonego łożyska.
Zator gazowy jest głównym ogniwem patogenetycznym w stanie dekompresji, w szczególności choroby dekompresyjnej. upuszczać ciśnienie atmosferyczne od podwyższonego do normalnego (dla nurków) lub odwrotnie od normalnego do znacznie obniżonego (szybki wzrost na wysokość, obniżenie ciśnienia w kabinie samolotu) prowadzi do zmniejszenia rozpuszczalności gazów (azotu, tlenu, dwutlenku węgla) w tkankach i krwi i zablokowanie przez pęcherzyki tych gazów (przede wszystkim obrót azotu) kapilar znajdujących się głównie w niecce krążenia ogólnoustrojowego.
Zator krążenia płucnego. Najważniejszą zmianą czynnościową w zatorowości naczyń krążenia płucnego jest gwałtowny spadek ciśnienia krwi w krążeniu ogólnoustrojowym i wzrost ciśnienia w krążeniu płucnym.
Istnieje kilka hipotez wyjaśniających mechanizmy działania hipotensyjnego w zatorowości płucnej. Panuje powszechna opinia, że Gwałtowny spadek ciśnienie tętnicze jest uważane za odruchowe niedociśnienie (odciążenie odruchu Schwingka-Parina). Uważa się, że odruch depresyjny jest spowodowany podrażnieniem receptorów zlokalizowanych w tętnicy płucnej.
Pewną wartość w obniżeniu ciśnienia krwi w zatorowości płucnej przypisuje się osłabieniu funkcji serca z powodu niedotlenienia mięśnia sercowego, co jest wynikiem wzrostu obciążenia prawej połowy serca i Gwałtowny spadek ciśnienie krwi.
Obowiązkowy efekt hemodynamiczny zatoru naczyń krążenia płucnego to wzrost ciśnienia krwi w tętnicy płucnej i gwałtowny wzrost gradientu ciśnienia w okolicy tętnicy płucnej - naczyń włosowatych, co jest uważane za wynik odruchu skurcz naczyń płucnych.
Zator krążenia ogólnoustrojowego. Jak wspomniano powyżej, najczęściej leży zator naczyń krążenia ogólnoustrojowego procesy patologiczne w lewej połowie serca, któremu towarzyszy tworzenie się skrzepów krwi na jego wewnętrznej powierzchni (zapalenie zakrzepowo-wsierdziowe, zawał mięśnia sercowego), zakrzepica w tętnicach krążenia ogólnoustrojowego, a następnie zator zakrzepowo-zatorowy, zator gazowy lub tłuszczowy. Miejscem częstej lokalizacji zatorów są tętnice wieńcowe, środkowe mózgu, tętnice szyjne wewnętrzne, śledziona nerkowa. Pozostałe czynniki są takie same, lokalizacja zatorów zależy od kąta powstania naczynia bocznego, jego średnicy i intensywności wypełnienia narządu krwią. Duży kąt powstania gałęzi bocznych w stosunku do górnego odcinka naczynia, ich stosunkowo duża średnica, przekrwienie to czynniki predysponujące do takiej lub innej lokalizacji zatorów.
Z zatorem gazowym towarzyszącym chorobie dekompresyjnej lub „wybuchowej dekompresji”, momentem predysponującym do lokalizacji zatorów w naczyniach mózgu i Tkanka podskórna to dobra rozpuszczalność azotu w tkankach bogatych w lipidy.
Zator żyły wrotnej. Zator żyły wrotnej, choć znacznie rzadszy niż zator krążenia płucnego i ogólnoustrojowego, zwraca uwagę charakterystycznym zespołem objawów klinicznych i skrajnie ciężkimi zaburzeniami hemodynamicznymi.
Ze względu na dużą pojemność łożyska wrotnego, niedrożność zatorowa głównego pnia żyły wrotnej lub jej głównych odgałęzień prowadzi do zwiększenia dopływu krwi do narządów. Jama brzuszna(żołądek, jelita, śledziona) oraz rozwój zespołu nadciśnienia wrotnego (wzrost ciśnienia krwi w układzie żyły wrotnej z 8-10 dolarów do 40-60 cm słupa wody). Jednocześnie w efekcie rozwija się charakterystyczna triada kliniczna (wodobrzusze, poszerzenie żył powierzchownych przedniej ściany jamy brzusznej, powiększenie śledziony) oraz szereg zmian ogólnych spowodowanych zaburzeniami krążenia (zmniejszenie dopływu krwi do serca, udar i minutowa objętość krwi, obniżenie ciśnienia krwi), oddychanie (duszność, następnie gwałtowne zmniejszenie oddychania, bezdech) oraz funkcje układu nerwowego (utrata przytomności, porażenie oddechowe).
Te ogólne naruszenia polega głównie na zmniejszeniu masy krwi krążącej spowodowanym jej nagromadzeniem (do 90%) w kanale wrotnym. Takie zaburzenia hemodynamiczne są często bezpośrednią przyczyną śmierci pacjentów.
Literatura.
1. NN Zaiko. Fizjologia patologiczna - K., 1985.
2. A.D.Ado, L.M.Ishimova. Fizjologia Patologiczna - Medycyna, 1980.
3. GE Arkadyeva, N.N. Petrintseva. Mechanizmy upośledzonej hemostazy płytkowo-naczyniowej - L., 1988.
4. W.S.Paukov, N.K.Khitrow. Patologia - M.: Medycyna, 1989.
