Ile stopni oparzeń. Klasyfikacja oparzeń termicznych według głębokości zmiany. Kiedy wezwać karetkę?
Oparzenia: rodzaje oparzeń i stopni, leczenie oparzeń balsamem GUARDIAN
oparzenia to uszkodzenie tkanek ciała spowodowane ekspozycją na wysokie temperatury lub substancje chemiczne. Porażenie prądem może również spowodować oparzenia, a także narażenie na promieniowanie jonizujące(ultrafioletowe, rentgenowskie itp., w tym słoneczne).
Często oparzenia nazywane są również zmianami skórnymi spowodowanymi drażniącym działaniem rośliny (oparzenie pokrzywy, barszcz, oparzenie ostrą papryką), chociaż w rzeczywistości nie jest to oparzenie - to fitodermit.
W zależności od obszaru uszkodzenia tkanek oparzenia dzielą się na oparzenia skóry, oczu, błon śluzowych, oparzenia dróg oddechowych, przełyku, żołądka itp. Najczęstsze są oczywiście oparzenia skóry, dlatego w przyszłości rozważymy ten konkretny rodzaj oparzeń.
surowość oparzenie zależy od głębokości i obszaru uszkodzenia tkanki. Pojęcie „obszaru oparzenia” służy do scharakteryzowania obszaru uszkodzenia skóra i jest wyrażony w procentach. Aby sklasyfikować głębokość wypalenia, stosuje się pojęcie „stopień wypalenia”.
Rodzaje oparzeń
W zależności od czynnika uszkadzającego oparzenia skóry dzielą się na:
- termiczny,
- chemiczny,
- elektryczny,
- oparzenia słoneczne i inne promieniowanie (od ultrafioletu i innych rodzajów promieniowania)
Oparzenie termiczne
Oparzenia termiczne są wynikiem ekspozycji na wysokie temperatury. Jest to najczęstszy uraz domowy. Powstają w wyniku kontaktu z otwartym ogniem, parą wodną, gorącą cieczą (wrząca woda, gorący olej), gorącymi przedmiotami. Najbardziej niebezpieczny jest oczywiście otwarty ogień, ponieważ w tym przypadku może to mieć wpływ na narządy wzroku, górne drogi oddechowe. Gorąca para jest również niebezpieczna dla dróg oddechowych. Oparzenia gorącymi płynami lub rozżarzonymi przedmiotami zwykle nie mają dużego obszaru, ale są głębokie.
oparzenie chemiczne
Chemiczny oparzenie powstaje w wyniku narażenia skóry na substancje chemicznie czynne: kwasy, zasady, sole metali ciężkich. Niebezpieczny z dużym obszarem uszkodzenia, a także jeśli chemikalia dostaną się na błony śluzowe i oczy.
poparzenia elektryczne
Porażenie prądem charakteryzuje się obecnością kilku oparzeń o małej powierzchni, ale o dużej głębokości. Oparzenia łukiem elektrycznym są powierzchowne, podobne do oparzeń płomieniem i występują podczas zwarć bez przepływu prądu przez ciało ofiary.
Oparzenia promieniowaniem
Do tego typu oparzeń należą oparzenia powstałe w wyniku ekspozycji na światło lub promieniowanie jonizujące. Tak więc promieniowanie słoneczne może powodować dobrze znane oparzenia słoneczne. Głębokość takiego oparzenia wynosi zwykle I, rzadko II stopień. Podobne oparzenie może być również spowodowane sztucznym promieniowaniem ultrafioletowym. Stopień uszkodzenia w oparzeniach popromiennych zależy od długości fali, natężenia promieniowania i czasu jego narażenia.
Oparzenia promieniowaniem jonizującym są zwykle płytkie, ale ich leczenie jest trudne, ponieważ promieniowanie takie wnika głęboko i uszkadza leżące pod nim narządy i tkanki, co zmniejsza zdolność skóry do regeneracji.
Stopnie oparzenia skóry
Stopień oparzenia zależy od głębokości uszkodzenia różnych warstw skóry.
Przypomnijmy, że ludzka skóra składa się z naskórka, skóry właściwej i podskórnej tkanki tłuszczowej (podskórnej). Warstwa wierzchnia, czyli naskórek, składa się z kolei z 5 warstw o różnej grubości. Naskórek zawiera również melaninę, która koloryzuje skórę i powoduje efekt opalenizny. Skóra właściwa, czyli sama skóra, składa się z 2 warstw - górnej warstwy brodawkowatej z pętlami włośniczkowymi i zakończeniami nerwowymi oraz warstwy siatkowatej zawierającej naczynia krwionośne i limfatyczne, zakończenia nerwowe, mieszki włosowe, gruczoły, a także mięśnie elastyczne, kolagenowe i gładkie włókna, nadając skórze siłę i elastyczność. Tłuszcz podskórny składa się z pęczków tkanka łączna i nagromadzone tłuszcze przeniknęły naczynia krwionośne i włókna nerwowe. Odżywia skórę, służy do termoregulacji organizmu i dodatkowej ochronie narządów.
Klasyfikacja kliniczna i morfologiczna oparzeń, przyjęta na XXVII Ogólnounijnym Kongresie Chirurgów w 1961 r., wyróżnia 4 stopnie oparzenie.
Oparzenie I stopnia
Oparzenia I stopnia charakteryzują się uszkodzeniem najbardziej powierzchownej warstwy skóry (naskórka), składającej się z komórek nabłonka. W tym przypadku pojawia się zaczerwienienie skóry, lekki obrzęk (obrzęk) i bolesność skóry w miejscu oparzenia. Takie oparzenie goi się w ciągu 2-4 dni, po oparzeniu nie ma śladów, z wyjątkiem lekkiego swędzenia i łuszczenia się skóry - górna warstwa nabłonka obumiera.
Oparzenie drugiego stopnia
Oparzenie II stopnia charakteryzuje się głębszym uszkodzeniem tkanek – naskórek ulega częściowemu uszkodzeniu na całej głębokości, aż do listka zarodkowego. Występuje nie tylko zaczerwienienie i obrzęk, ale także tworzenie się na skórze pęcherzy z żółtawą cieczą, które mogą samoistnie pękać lub pozostać nienaruszone. Bąbelki tworzą się natychmiast po oparzeniu lub po pewnym czasie. Jeśli bąbelki pękną, powstaje jasnoczerwona erozja, pokryta cienką brązową skórką. Zagojenie z oparzeniem drugiego stopnia następuje zwykle w ciągu 1-2 tygodni, poprzez regenerację tkanek ze względu na zachowaną warstwę wzrostu. Na skórze nie pozostają żadne ślady, jednak skóra może stać się bardziej wrażliwa na działanie temperatury.
Oparzenie trzeciego stopnia
Oparzenie III stopnia charakteryzuje się całkowitą śmiercią naskórka w dotkniętym obszarze i częściowym lub całkowitym uszkodzeniem skóry właściwej. Obserwuje się martwicę tkanek (martwicę) i powstawanie strupa po oparzeniu. Zgodnie z przyjętą klasyfikacją oparzenia III stopnia dzielą się na:
- stopień III A, gdy skóra właściwa i nabłonek są częściowo uszkodzone i możliwa jest samoistna odbudowa powierzchni skóry, jeśli oparzenie nie jest powikłane infekcją,
- oraz stopień III B - całkowita śmierć skóry do tłuszczu podskórnego. Podczas gojenia tworzą się blizny.
oparzenie IV stopnia
Czwarty stopień oparzenia to całkowita śmierć wszystkich warstw skóry, leżących pod nią tkanek, zwęglenie mięśni i kości.
Określenie obszaru uszkodzenia w przypadku oparzeń
Przybliżone oszacowanie powierzchni oparzenie można to zrobić na dwa sposoby. Pierwszy sposób to tak zwana „zasada dziewiątek”. Zgodnie z tą zasadą cała powierzchnia skóry osoby dorosłej jest warunkowo podzielona na jedenaście sekcji po 9% każda:
- głowa i szyja - 9%,
- kończyny górne - po 9%,
- kończyny dolne - 18% (2 razy 9%) każda,
- tylna powierzchnia ciała - 18%,
- przednia powierzchnia ciała - 18%.
Pozostały jeden procent powierzchni ciała znajduje się w okolicy krocza.
Druga metoda - metoda dłoni - opiera się na fakcie, że powierzchnia dłoni osoby dorosłej stanowi około 1% całkowitej powierzchni skóry. W przypadku miejscowych oparzeń mierzy się powierzchnię uszkodzonych obszarów skóry dłonią, w przypadku rozległych oparzeń mierzy się obszar nienaruszonych obszarów.
Im większy obszar i im głębsze uszkodzenie tkanek, tym cięższy przebieg oparzenia. Jeśli głębokie oparzenia zajmują więcej niż 10-15% powierzchni ciała, lub całkowita powierzchnia jest nawet płytka oparzenia stanowi ponad 30% powierzchni ciała, ofiara rozwija chorobę oparzeniową. Nasilenie choroby oparzeniowej zależy od obszaru oparzeń (szczególnie głębokich), wieku ofiary, obecności współistniejących urazów, chorób i powikłań.
Prognoza powrotu do zdrowia
Aby ocenić ciężkość zmiany i przewidzieć dalszy rozwój choroby, stosuje się różne wskaźniki prognostyczne. Jednym z tych wskaźników jest wskaźnik ciężkości zmian chorobowych (wskaźnik Franka).
Przy obliczaniu tego wskaźnika każdy za każdy procent powierzchni oparzenia daje od jednego do czterech punktów - w zależności od stopnia oparzenia, oparzenie dróg oddechowych bez upośledzenia oddechowego - dodatkowo 15 punktów z naruszeniem - 30. Wartości wskaźnika interpretowane są w następujący sposób:
- < 30 баллов - прогноз благоприятный
- 30-60 - warunkowo korzystne
- 61-90 - wątpliwe
- > 91 - niekorzystne
Ponadto, aby ocenić rokowanie oparzenia u dorosłych, stosuje się „zasadę setek”: jeśli suma liczb wieku pacjenta (w latach) i całkowitej powierzchni zmiany (w procentach) przekracza 100 rokowania są niekorzystne. Oparzenia dróg oddechowych znacznie pogarszają rokowanie, a aby uwzględnić jego wpływ na „zasadę setek”, warunkowo przyjmuje się, że odpowiada to 15% głębokiego oparzenia ciała. Połączenie oparzenia z uszkodzeniem kości i narządów wewnętrznych, zatruciem tlenkiem węgla, dymem, toksycznymi produktami spalania czy narażeniem na promieniowanie jonizujące pogarsza rokowanie.
Choroba oparzeń u dzieci, zwłaszcza młodszych, może rozwijać się z uszkodzeniem tylko 3-5% powierzchni ciała, u starszych 5-10% i przebiega ciężej niż młodsze dziecko. Głębokie oparzenia 10% powierzchni ciała są uważane za krytyczne u małych dzieci.
Leczenie oparzeń
oparzenia Stopnie I i II są uważane za powierzchowne, goją się bez operacji. Oparzenia III A klasyfikuje się jako graniczne, III B i IV są głębokie. W przypadku oparzeń stopnia III A samoodbudowa tkanek jest trudna, a leczenie oparzeń stopnia III B i IV bez interwencji chirurgicznej jest niemożliwe - wymagany jest przeszczep skóry.
Samoleczenie, bez konsultacji z lekarzem, jest możliwe tylko przy oparzeniach I-II stopnia i tylko wtedy, gdy obszar oparzenia jest niewielki. Jeśli oparzenie drugiego stopnia ma średnicę większą niż 5 cm, należy skonsultować się z lekarzem. Dorośli pacjenci z oparzeniami pierwszego stopnia, nawet rozległymi, mogą być leczeni ambulatoryjnie. W przypadku cięższych oparzeń dorośli pacjenci mogą być leczeni ambulatoryjnie, jeśli skóra twarzy, kończyn dolnych lub krocze nie jest naruszona, a powierzchnia oparzenia nie przekracza:
- z oparzeniami II stopnia - 10% powierzchni ciała;
- z oparzeniami III A stopień - 5% powierzchni ciała.
Sposób leczenia oparzenia zależy od jego rodzaju, stopnia oparzenia, obszaru zmiany i wieku pacjenta. Tak więc nawet niewielkie oparzenia u małych dzieci wymagają obowiązkowej interwencji medycznej, a często leczenie szpitalne. Trudno tolerować także oparzenia i osoby starsze. Ofiary powyżej 60. roku życia z ograniczonymi oparzeniami II-IIIA, niezależnie od ich lokalizacji, powinny być leczone w warunkach szpitalnych.
Przede wszystkim, w przypadku oparzenia, należy pilnie zatrzymać wpływ na skórę czynnika uszkadzającego (wysoka temperatura, chemikalia). W przypadku powierzchownego oparzenia termicznego - wrzącą wodą, parą, gorącym przedmiotem - obszar oparzenia jest obficie myty zimna woda w ciągu 10-15 min. W przypadku oparzenia chemicznego kwasem ranę przemywa się roztworem sody, aw przypadku oparzenia alkalicznego słabym roztworem kwasu octowego. Jeśli dokładny skład substancji chemicznej nie jest znany, spłucz czystą wodą.
Jeśli oparzenie jest rozległe, należy pozwolić poszkodowanemu wypić co najmniej 0,5 litra wody, najlepiej z rozpuszczoną w niej 1/4 łyżeczki. napoje gazowane i 1/2 łyżeczki soli. Wewnątrz podać 1-2 g kwasu acetylosalicylowego i 0,05 g difenhydraminy.
 Możesz spróbować samodzielnie leczyć oparzenie pierwszego stopnia. Ale jeśli ofiara ma znaczne oparzenia II stopnia (blister o średnicy 5 cm lub więcej), a tym bardziej przy oparzeniach III stopnia i wyższych, należy pilnie skonsultować się z lekarzem.
Możesz spróbować samodzielnie leczyć oparzenie pierwszego stopnia. Ale jeśli ofiara ma znaczne oparzenia II stopnia (blister o średnicy 5 cm lub więcej), a tym bardziej przy oparzeniach III stopnia i wyższych, należy pilnie skonsultować się z lekarzem.
W przypadku oparzeń IIIA leczenie rozpoczyna się od opatrunków osuszających na mokro, które sprzyjają tworzeniu się cienkiego strupka. Pod suchym strupem oparzenia IIIA stopnia mogą się zagoić bez ropienia. Po odrzuceniu i usunięciu strupka i rozpoczęciu epitelizacji stosuje się opatrunki olejowo-balsamiczne.
Do leczenia oparzeń I-II stopnia, a także na etapie nabłonka w leczeniu oparzeń III A stopnia ładne wyniki pokazał balsam Guardian. Posiada właściwości przeciwbólowe, przeciwzapalne, antyseptyczne, regenerujące. Balm Keeper łagodzi stany zapalne, przyspiesza regenerację skóry, wspomaga gojenie ran i zapobiega powstawaniu blizn. Jest nakładany bezpośrednio na dotknięty obszar lub stosowany do aseptycznych opatrunków maściowych.
Przyczyny oparzeń mogą być bardzo różnorodne.
Czym są oparzenia, ile stopni oparzeń istnieje i jak określić stopień oparzenia - dowiemy się dzisiaj.
Samo oparzenie jest trwałym uszkodzeniem tkanek ludzkiego ciała pod wpływem jakiegoś czynnika zewnętrznego.
I to właśnie od tego czynnika zależy klasyfikacja etiologii oparzeń. Tak więc, w oparciu o pochodzenie, rozróżnia się następujące rodzaje oparzeń:
- Oparzenie termiczne- ekspozycja na powierzchnię ciała ludzkiego w podwyższonej temperaturze: para, wrząca woda, gorący olej, dotknięcie gorącego przedmiotu, ekspozycja na otwarty ogień na ciele ludzkim.
- Spalaj elektrycznie- oddziaływanie na organizm człowieka wyładowania elektrycznego, które powoduje również uszkodzenie narządów wewnętrznych przez pole elektromagnetyczne.
- Oparzenie chemiczne - interakcja ludzkiego ciała z chemikaliami, które mogą wpływać nie tylko na naskórek, ale także na warstwy podskórne.
- oparzenie promieniowaniem- uszkodzenie naskórka, a czasami warstwy podskórnej, przez ekspozycję na promieniowanie ultrafioletowe lub podczerwone.
Klasyfikacja oparzeń według stopni i ich charakterystyk
Każde oparzenie jest na swój sposób wyjątkowe, ponieważ stopień obrażeń za każdym razem jest indywidualny – wszystko zależy właśnie od nich czynniki zewnętrzne które go wywołują. Leczenie zależy również od stopnia oparzeń i ich objawów, dlatego tak ważna jest klasyfikacja oparzeń według stopnia.
W stopniach są tylko cztery rodzaje oparzeń. Wszystkie stopnie oparzeń i ich oznaki zależą od charakterystyki zmiany tkankowej i poziomu obszaru tej zmiany.
Oparzenie I stopnia. Najłagodniejsza forma (lub stopień) oparzenia. Występuje zaczerwienienie i bardzo niewielki obrzęk dotkniętej powierzchni. Ból nie jest duży, a powrót do zdrowia po tym oparzeniu następuje dosłownie 4 lub 5 dnia. Nie ma widocznych śladów ani blizn.
 |
| zdjęcie oparzenia I stopnia |
Oparzenie II stopnia. Na zaczerwienionej skórze tworzą się pęcherze, które mogą nie pojawić się natychmiast - do jednego dnia po oparzeniu. Każda bańka zawiera żółtawą ciecz, a kiedy pękają, widoczna jest czerwonawa powierzchnia skóry, która znajduje się pod bańką. Jeśli infekcja dostała się w miejsce pęknięcia, gojenie trwa dłużej, ale blizny i blizny nie tworzą się później.
 |
| zdjęcie palić 2 stopień |
Oparzenie III stopnia. Przy takiej zmianie dochodzi do martwicy dotkniętego obszaru skóry. Na jego miejscu tworzy się strup, który nabiera szarawego odcienia. Czasami ten strup pokryty jest czarną skórką, która następnie odpada, a pod nią jest czerwonawy obszar bardzo cienkiej warstwy skóry.
 |
| zdjęcie spalić 3 stopnie |
Oparzenie czwartego stopnia. To nie tylko zewnętrzne uszkodzenie warstw skóry i naskórka, to wnikanie w głębokie odcinki tkanek, a nawet ich zwęglenie. Wiele martwych tkanek jest częściowo stopionych, a następnie złuszczonych. Uszkodzeniu ulega nie tylko tkanka mięśniowa, ale także ścięgna, a nawet kość.
Proces gojenia oparzenia IV stopnia jest bardzo długi, w miejscu zmiany powstają nie tylko blizny, ale także blizny, które często prowadzą do oszpecenia. W workach stawowych tworzą się przykurcze bliznowate, które utrudniają ruchomość stawów. Jest to najcięższy stopień oparzenia, który z konieczności wymaga nadzoru specjalistów oraz długiego i trudnego leczenia.
 |
| zdjęcie spalić 4 stopnie |
W zależności od rodzaju oparzeń i ich stopnia istnieją specjalne metody leczenia. Co więcej, ta klasyfikacja oparzeń według stopnia jest uniwersalna dla całej światowej społeczności medycznej i to ona jest „punktem odniesienia” dla leczenia i określania sposobu powrotu do zdrowia po oparzeniu.
Do terminologii medycznej wprowadzono klasyfikację oparzeń według stopnia oparzenia, aby ułatwić lekarzom określenie ciężkości takich obrażeń i zalecenie ich prawidłowego leczenia. W rzeczywistości stopień oparzenia wskazuje na ciężkość obrażeń odniesionych w wyniku oparzenia.
Oparzenie to uszkodzenie części tkanek ludzkiego ciała, na którą bezpośrednio wpływa wysoka temperatura. W opinii laika oparzenie może być spowodowane tylko przez ogień, ale w rzeczywistości istnieje wiele odmian oparzeń, z których każdy ma swoje własne cechy charakterystyczne zmiany chorobowe i metody ich leczenia. Przyczynami oparzeń mogą być:
- termiczny;
- elektryczny;
- chemiczny;
- promieniowanie.

 Oparzenia termiczne są najczęstszym rodzajem takiego urazu. Do tego typu należą urazy powstałe w wyniku nieostrożnego obchodzenia się z otwartym ogniem, wrzącą wodą lub gorącą parą, a także w wyniku narażenia ciała ludzkiego na działanie gorących przedmiotów.
Oparzenia termiczne są najczęstszym rodzajem takiego urazu. Do tego typu należą urazy powstałe w wyniku nieostrożnego obchodzenia się z otwartym ogniem, wrzącą wodą lub gorącą parą, a także w wyniku narażenia ciała ludzkiego na działanie gorących przedmiotów.
Urazy wynikające z porażenia prądem są klasyfikowane jako oparzenia elektryczne. Przy takich urazach, oprócz zewnętrznych widoczne uszkodzenia pole elektryczne ma również wpływ na narządy wewnętrzne. Oparzenia wynikające z nieostrożnego obchodzenia się z chemikaliami: kwasami, zasadami, elektrolitami itp. kwalifikują się jako oparzenia chemiczne. Oparzenia ultrafioletowe i urazy spowodowane działaniem promieniowania, światła słonecznego, promieniowania kwarcowego - należą do rodzaju promieniowania.
Ale liczba oparzeń nie ogranicza się do takiej listy. Można np. doznać podobnego urazu od niewłaściwego stosowania maści rozgrzewających lub gipsu musztardowego, można poparzyć się czosnkiem, użyć bodyagi lub soku z glistnika – choć takie urazy nie zagrażają życiu, nie stają się mniej bolesne.
Błędem byłoby sądzić, że tylko oparzenia skóry są niebezpieczne. Nie mniej niebezpieczne w jego skutkach może być oparzenie płuc lub siatkówki. Ponadto leczenie takich urazów jest znacznie trudniejsze, ponieważ nadal nie ma techniki wymiany uszkodzonych obszarów na tych narządach, jak to jest praktykowane w przypadku oparzeń skóry.
Przeczytaj także:
Klasyfikacja oparzeń według ciężkości
Wszystkie rodzaje oparzeń, niezależnie od przyczyny ich wystąpienia, dzielą się na 4 stopnie. Taka klasyfikacja jest tak wygodna i praktyczna, że nawet niespecjalista może dokładnie określić rodzaj otrzymanego urazu, wystarczy znać główne cechy każdego stopnia oparzenia.
Skala urazu zależy od wielu czynników:
- wielkość temperatury wpływającej na ciało;
- czas jego wpływu na organizm;
- rodzaj otrzymanych obrażeń (która część ciała lub narząd została spalone);
- obszar i głębokość urazu.
Aby ułatwić klasyfikację powstałych oparzeń, lekarze na całym świecie stosują taki sam stosunek uszkodzeń poszczególnych narządów do całego ciała. Na przykład oparzona ręka to 9% całego ciała, głowa również 9%, noga, klatka piersiowa lub plecy po 18%. W celu przybliżonej definicji uszkodzonego obszaru stosuje się następującą zasadę: powierzchnia dłoni osoby jest w przybliżeniu równa 1% całkowitej powierzchni jego ciała.
Według statystyk najczęściej ludzie doznają oparzeń dłoni lub stóp, a także twarzy i oczu. Urazy głowy i tułowia są znacznie rzadsze, ale takie zmiany są znacznie bardziej zagrażające życiu, ponieważ rana w takich przypadkach jest duża nie tylko obszarowo, ale także w głębi uszkodzenia tkanek.
Charakterystyka oparzeń
Oparzenie I stopnia charakteryzuje się zaczerwienieniem skóry i lekkim obrzękiem tkanek. To najłatwiejszy powierzchowny rodzaj kontuzji. Najczęściej przez 4-5 dni taka rana goi się nawet bez użycia specjalnych leków. Dlatego w zdecydowanej większości takich przypadków ofiary nie uważają nawet za konieczne skonsultowanie się z lekarzem.
Jednak w niektórych przypadkach nawet tak nieznaczne na pierwszy rzut oka objawy oparzeń wymagają hospitalizacji poszkodowanego. Jest to konieczne w przypadku uszkodzenia skóry powiek lub oczu lub uszkodzenia ponad 10% ciała lub ponad 1% ciała w przypadku oparzenia dłoni lub stopy. Hospitalizacja poszkodowanego jest również pożądana w przypadku, gdy takie oparzenie znajduje się na twarzy, o ile oczywiście poszkodowany nie jest obojętny na jego wygląd zewnętrzny po wyzdrowieniu.
Oparzenie II stopnia jest również drobnym urazem. Takie uszkodzenia dotyczą dwóch górnych warstw skóry - naskórka i skóry właściwej. Główne oznaki tego typu oparzeń to: silne zaczerwienienie i obrzęk skóry, wygląd wypełniony klarowna ciecz pęcherze. Osoby, które ją otrzymały, wymagają hospitalizacji tylko w tych samych przypadkach, co przy urazach I stopnia.
Jednak w leczeniu takich urazów musisz wiedzieć, że nie da się samodzielnie przebić pęcherzy i usunąć z nich płynu, lepiej wytrzymać, aż integralność membrany zostanie naturalnie zerwana lub zwrócić się o pomoc do lekarza.
Oparzenie III stopnia to poważne obrażenia wymagające natychmiastowej pomocy lekarskiej. opieka medyczna niezależnie od jego lokalizacji i wielkości. Oparzenia III stopnia dzielą się na 2 podgatunki - 3A i 3B. Oparzenie 3A charakteryzuje się uszkodzeniem głębokich warstw naskórka, skóry właściwej oraz wzrostem obrzęku tkanek miękkich. Na etap początkowy ofiara odczuwa ostry ból, ale w przyszłości, z powodu martwicy tkanek miękkich w ranie, prawie całkowicie ustępuje.
W miejscu uszkodzenia 3 stopnia pęcherze praktycznie nie występują, pojawiają się tylko wzdłuż krawędzi rany, gdzie uszkodzenie jest zwykle mniejsze - 2, a nawet 1 stopień. Jeśli podczas gojenia się ran o 1 i 2 stopnie blizny i blizny pozostają ledwo zauważalne, to w przypadku oparzenia trzeciego stopnia charakterystyczne jest pojawienie się twardych blizn. Będzie to szczególnie widoczne na rękach. Pojawiają się blizny, ponieważ uszkodzone martwe tkanki zastępowane są nowymi.
Wszystko to jest również typowe dla oparzenia stopnia 3B, ale wraz z nim dochodzi do głębszego uszkodzenia tkanki z utworzeniem strupa w miejscu zmiany. Czas trwania leczenia takich oparzeń często przekracza miesiąc, a pierwsze 10-12 dni po wystąpieniu urazu martwa tkanka zostaje odrzucona, a dopiero po tym zaczyna się faktyczne gojenie się rany.
Przy oparzeniu czwartego stopnia śmierć i zwęglenie występują nie tylko w skórze, ale także w mięśniach i ścięgnach pod nią, a w szczególnie trudnych przypadkach nawet w tkance kostnej. Oparzenie IV stopnia jest hospitalizacją automatyczną, gdyż uszkodzone tkanki topią się pod wpływem wysokiej temperatury. Dlatego ich odrzucenie i zastąpienie zdrowymi tkankami następuje bardzo powoli – odrzucenie może trwać kilka tygodni. Po wygojeniu w uszkodzonych miejscach pozostają szorstkie, brzydkie blizny, a na szyi i stawach przykurcze bliznowate.
Pierwsza pomoc w oparzeniach
W celu szybkiego powrotu do zdrowia bardzo ważne jest, aby udzielić na czas i prawidłowo pierwszej pomocy natychmiast po oparzeniu ofierze. Charakter takiej pomocy zależy od rodzaju urazu. W przypadku uszkodzeń termicznych, które zdarzają się najczęściej w życiu codziennym, najpierw należy odizolować ofiarę od szkodliwych czynników: chronić przed otwartym ogniem, ukrywać się przed promienie słoneczne, zgasić i, jeśli to możliwe, zdjąć palącą się odzież itp.
Jeśli oparzenia ciała nie przekraczają 2 stopni, należy szybko spłukać uszkodzony obszar zimną (15-18º) wodą, aby schłodzić uszkodzone tkanki. Zabieg ten należy wykonywać przez 15-20 minut, a następnie przykryć uszkodzony obszar czystą szmatką nasączoną zimną wodą.
Jeśli ofiara doznała ciężkiego oparzenia (stopień 3), nie można umyć rany zimną wodą, w takich przypadkach należy przykryć ranę czystą, wilgotną szmatką i natychmiast wezwać karetkę. W przypadku poparzenia dłoni lub stóp należy natychmiast zdjąć z nich wszystkie bransoletki, pierścionki i inne przedmioty. Następnie musisz odizolować kontakt między palcami, kładąc między nimi mokre, czyste szmaty. W każdym razie podanie ofierze środka znieczulającego zawierającego paracetamol lub ibuprofen nie będzie zbyteczne.
W przypadku oparzeń elektrycznych należy najpierw odizolować ofiarę od źródła obrażeń, ściśle przestrzegając zasad bezpieczeństwa osobistego. Następnie zamknij uszkodzone miejsca bandażem i zwróć się o pomoc do karetki pogotowia, ponieważ ten rodzaj zmiany jest najbardziej podstępny ze wszystkich, ponieważ przy niewielkim wizualnym uszkodzeniu skóry narządy wewnętrzne mogą zostać poważnie uszkodzone.
W przypadku różnych rodzajów oparzeń chemicznych pierwsza pomoc może się znacznie różnić. W przypadku uszkodzenia przez kwasy (z wyjątkiem kwasu siarkowego) ranę należy myć zwykłą zimną wodą przez 15-20 minut. W przypadku uszkodzenia przez kwas siarkowy oparzenie należy przemyć wodą z mydłem lub potraktować 3% roztworem sody. Jeśli źródłem uszkodzenia była zasada, ranę należy dokładnie umyć wodą, a następnie potraktować 2% roztworem kwasu cytrynowego lub octowego.
Bez względu na rodzaj otrzymanego oparzenia istnieją Główne zasady wsparcie.
Jeśli uraz nie jest zbyt poważny (1-2 stopnie), ofiara powinna być uspokojona tak bardzo, jak to możliwe. W tym przypadku nie jest źle pić go z ciepłą (ale nie palącą) herbatą.
Jeśli ofiara straciła przytomność, należy postarać się nadać jego ciału najbardziej wygodną pozycję, przy czym bardzo ważne jest zapewnienie jak najbardziej swobodnego dostępu do świeżego powietrza, do czego konieczne jest rozpięcie ciasnych ubrań, a jeśli to konieczne , odwróć głowę na bok, aby uwolnić drogi oddechowe.
Udzielając pierwszej pomocy poparzonemu, ważne jest nie tylko, aby wiedzieć, jak zrobić to poprawnie, ale także wiedzieć, czego nigdy nie należy robić:
- oderwij ubranie przyklejone do rany;
- potraktuj oparzenie jodem lub nadtlenkiem wodoru;
- smaruj uszkodzone miejsca olejem, kremami lub posyp proszkami;
- przebić pęcherze i wycisnąć ich zawartość;
- na spalone miejsca nałożyć lód, watę, zabandażować lub przykleić plastrem.
Leczenie oparzeń w domu
Do leczenia małych ran oparzeniowych obecnie najczęściej stosuje się olej pantenol lub rokitnik zwyczajny. „Pantenol” można kupić bez recepty w dowolnej aptece. Jest dostępny w postaci maści, sprayu lub kremu. Jego podstawą jest substancja aktywna dekspantenol, który ma niezwykłe właściwości lecznicze, regenerujące i przeciwzapalne.
Leczenie Pantenolem daje najskuteczniejsze rezultaty, gdy stosuje się go na świeżą ranę. Po pierwszej pomocy ranę należy leczyć środkiem antyseptycznym, a następnie na uszkodzony obszar należy nałożyć cienką warstwę pantenolu. Przez jeden dzień możesz używać tego środka co 6 godzin, a jeśli to konieczne, częściej.
Olej z rokitnika ma wyjątkowe właściwości lecznicze i regenerujące, poza tym znacznie redukuje ból od oparzenia. Rany są leczone sterylną impregnacją olej z rokitnika opatrunki z gazy, które nakłada się bezpośrednio na leczoną ranę i opatruje jałowym bandażem.
Jeśli nie ma komplikacji w procesie gojenia, bandaż zmienia się co 72 godziny. Ale stan rany należy codziennie monitorować, a jeśli zostaną znalezione oznaki ropienia, konieczna jest zmiana bandaża. Na koniec bandaż jest usuwany na 8-10 dni.
Leczenie w domu jest uzasadnione przy małych oparzeniach domowych o 1-2 stopnie. W sprzyjających okolicznościach, za zgodą i pod nadzorem lekarza w domu, możliwe jest również leczenie oparzenia powierzchownego III stopnia. We wszystkich innych przypadkach leczenie powinno odbywać się w szpitalach wyspecjalizowanych instytucji.
W każdym razie, nawet po otrzymaniu rozległego oparzenia drugiego stopnia, lepiej jak najszybciej skonsultować się z lekarzem, ponieważ osoba, która otrzymała takie rany, nieuchronnie doświadcza najsilniejszego szok bólowy i może nawet zapaść w śpiączkę.
W życiu każdy z nas otrzymał oparzenia. Obszar oparzeń jest inny, ale odczucia są zawsze takie same: tak, jakby na dotknięty obszar nakładano gorący węgiel. I bez wody, lodu lub zimny okład nie mogę przeboleć tego uczucia.
A z medycznego punktu widzenia oparzenie to uszkodzenie tkanek spowodowane działaniem wysokiej temperatury lub wysoce aktywnych chemikaliów, takich jak kwasy, zasady, sole metali ciężkich. Nasilenie stanu zależy od głębokości uszkodzenia i obszaru uszkodzonej tkanki. Istnieją specjalne formy oparzeń powstałych w wyniku promieniowania lub porażenia prądem.
Klasyfikacja
Klasyfikacja oparzeń opiera się na głębokości i rodzaju uszkodzenia, ale istnieje podział według objawów klinicznych, taktyka medyczna lub rodzaj urazu.
Według głębokości rozróżnia się oparzenia:
- Pierwszy stopień charakteryzuje się uszkodzeniem tylko górnej warstwy skóry. Zewnętrznie objawia się to zaczerwienieniem, lekkim obrzękiem i bolesne odczucia. Objawy ustępują po trzech do czterech dniach, a dotknięty obszar nabłonka zostaje zastąpiony nowym.
- Uszkodzenie naskórka do warstwy podstawnej wskazuje na oparzenie II stopnia. Na powierzchni skóry pojawiają się bąbelki o mętnej zawartości. Gojenie trwa do dwóch tygodni.
- W przypadku uszkodzeń termicznych nie tylko naskórek, ale także skóra właściwa.
- Stopień A: skóra właściwa na dnie rany jest częściowo nienaruszona, ale zaraz po urazie wygląda jak czarny strup, czasami pojawiają się pęcherze, które mogą się ze sobą łączyć. Ból w miejscu oparzenia nie jest odczuwalny z powodu uszkodzenia receptorów. Samoregeneracja jest możliwa tylko wtedy, gdy nie dojdzie do wtórnej infekcji.
- Stopień B: całkowita utrata naskórka, skóry właściwej i tkanki podskórnej. - Czwarty stopień to zwęglenie skóry, warstwy tłuszczu, mięśni, a nawet kości.
Klasyfikacja oparzeń według rodzaju uszkodzenia:
- Narażenie na wysokie temperatury:
- Ogień - obszar zniszczenia jest duży, ale stosunkowo niewielka głębokość. Pierwotne leczenie komplikuje fakt, że trudno jest oczyścić ranę z ciał obcych (nici z odzieży, kawałki stopionych guzików czy zamków błyskawicznych).
- Ciecz - niewielkie, ale głębokie oparzenie (do trzeciego stopnia A).
- Gorąca para – znaczny stopień oparzenia, ale głębokość rzadko dochodzi do drugiego stopnia. Często wpływa na drogi oddechowe.
- Gorące przedmioty - rana powtarza kontury przedmiotu i może mieć znaczną głębokość. - Substancje chemiczne:
- Kwasy powodują martwicę krzepnięcia, aw miejscu zmiany pojawia się strup skoagulowanych białek. Zapobiega to przenikaniu substancji do leżących poniżej tkanek. Im silniejszy kwas, tym bliżej powierzchni skóry jest dotknięty obszar.
- Zasady tworzą martwicę koliacyjną, zmiękczają tkanki, a substancja żrąca wnika głęboko, możliwe jest oparzenie II stopnia.
- Sole metali ciężkich wyglądają jak oparzenia kwasem. Są tylko I stopnia. - Oparzenia elektryczne występują po kontakcie z elektrycznością techniczną lub atmosferyczną i z reguły występują tylko w punkcie wejścia i wyjścia wyładowania.
- Oparzenia popromienne mogą wystąpić po ekspozycji na promieniowanie jonizujące lub świetlne. Są płytkie, a ich oddziaływanie wiąże się z uszkodzeniem narządów i układów, a nie bezpośrednio tkanek miękkich.
- Połączone oparzenia obejmują kilka szkodliwych czynników, takich jak gaz i płomień.
- Łączone można nazwać tymi urazami, w których oprócz oparzeń występują również inne rodzaje urazów, np. złamania.
Prognoza
Każdy, kto kiedykolwiek otrzymał oparzenia (obszar oparzeń był większy niż moneta o nominale pięciu rubli), wie, że prognoza rozwoju choroby jest ważnym szczegółem przy stawianiu diagnozy. Często pacjenci z urazami doznają obrażeń w wypadkach, klęskach żywiołowych lub awariach przemysłowych. Dlatego ludzie są przywożeni na izbę przyjęć całymi grupami. A wtedy umiejętność przewidzenia zmiany dalszego stanu pacjenta przyda się podczas triage. Najcięższe i najbardziej złożone przypadki powinni rozważyć przede wszystkim lekarze, ponieważ czasami liczą się godziny i minuty. Zazwyczaj rokowanie opiera się na obszarze uszkodzonej powierzchni i głębokości zmiany, a także związanych z nią urazach.
W celu dokładnego określenia prognozy stosuje się indeksy warunkowe (na przykład indeks Franka). Aby to zrobić, za każdy procent dotkniętego obszaru przypisuje się od jednego do czterech punktów. Zależy to od stopnia i lokalizacji oparzenia, a także od obszaru oparzenia górnych dróg oddechowych. Jeśli nie ma niewydolności oddechowej, oparzenie głowy i szyi otrzymuje 15 punktów, a jeśli jest, to wszystkie 30. A potem liczą wszystkie znaki. Istnieje skala:
Mniej niż 30 punktów - rokowanie jest korzystne;
- od trzydziestu do sześćdziesięciu - warunkowo korzystne;
- do dziewięćdziesięciu - wątpliwe;
- ponad dziewięćdziesiąt - niekorzystnie.
Obszar uszkodzeń

W medycynie istnieje kilka sposobów obliczania obszaru dotkniętej powierzchni. Ustalenie obszaru i rozległości oparzenia jest możliwe, jeśli przyjmiemy, że powierzchnia różnych części ciała zajmuje dziewięć procent całkowitej powierzchni skóry, zgodnie z tym głowa wraz z szyją, klatką piersiową, brzuchem, każda ramię, uda, golenie i stopy zajmują 9%, a tylna powierzchnia ciała jest dwukrotnie większa (18%). Krocze i genitalia otrzymały tylko jeden procent, ale te urazy są uważane za dość poważne.
Istnieją inne zasady określania obszaru oparzeń, na przykład za pomocą dłoni. Wiadomo, że obszar ludzkiej dłoni zajmuje od jednego do półtora procenta całej powierzchni ciała. Pozwala to na warunkowe określenie wielkości uszkodzonego obszaru i zasugerowanie powagi stanu. Procent oparzeń na ciele jest wartością warunkową. Zależą od subiektywnej oceny lekarza.
Klinika

Istnieje kilka objawów, które mogą objawiać się oparzeniami. Obszar oparzeń w tym przypadku nie odgrywa szczególnej roli, ponieważ są rozległe, ale płytkie. Z biegiem czasu formy objawów klinicznych mogą się zmieniać w procesie gojenia:
- Rumień lub zaczerwienienie z towarzyszącym zaczerwienieniem skóry. Występuje przy dowolnym stopniu oparzenia.
- Pęcherzyk to pęcherzyk wypełniony mętną cieczą. Może być skażony krwią. Pojawia się z powodu złuszczania górnej warstwy skóry.
- Bulla to seria pęcherzyków, które połączyły się w jeden pęcherzyk o średnicy ponad półtora centymetra.
- Erozja to wypalona powierzchnia, na której nie ma naskórka. Ona krwawi lub uwalnia posokę. Występuje podczas usuwania pęcherzy lub pęcherzy, martwiczych tkanek.
- Wrzód to głębsza erozja dotykająca skóry właściwej, tkanki podskórnej i mięśni. Wartość zależy od obszaru poprzedniej martwicy.
- Martwica koagulacyjna - sucha martwa tkanka koloru czarnego lub ciemnobrązowego. Łatwo usuwany chirurgicznie.
- Skoliowana martwica to wilgotna, gnijąca tkanka, która może rozprzestrzeniać się zarówno w głąb ciała, jak i na boki, przechwytując zdrowe tkanki.
choroba oparzeń
Jest to ogólnoustrojowa reakcja organizmu na oparzenie, stan ten może wystąpić zarówno przy urazach powierzchownych, jeśli oparzenie ciała wynosi 30% lub więcej, jak i przy oparzeniach głębokich, nie przekraczających dziesięciu procent. Im słabsze zdrowie osoby, tym silniejsza jest ta manifestacja Patofizjolodzy wyróżniają cztery etapy rozwoju choroby oparzeniowej:
- Szok poparzenia. Trwa pierwsze dwa dni, z ciężkimi obrażeniami - trzy dni. Występuje z powodu niewłaściwej redystrybucji płynu w narządach wstrząsowych (serce, płuca, mózg, nerki).
- Ostra toksemia oparzeniowa rozwija się przed wystąpieniem infekcji, trwa od tygodnia do dziewięciu dni. Patofizjologicznie przypomina syndrom przedłużonego zgniatania, czyli produkty rozpadu tkanek dostają się do krążenia ogólnoustrojowego i zatruwają organizm.
- Po dodaniu infekcji pojawia się septoksemia oparzeń. Może trwać nawet kilka miesięcy, aż wszystkie bakterie zostaną wyeliminowane z powierzchni rany.
- Powrót do zdrowia rozpoczyna się po zamknięciu ran oparzeniowych przez ziarninę lub nabłonek.
Zatrucie endogenne, infekcja i sepsa

Oparzeniu organizmu towarzyszy zatrucie organizmu produktami denaturacji białek. Wątroba i nerki prawie nie są w stanie poradzić sobie ze zwiększonym obciążeniem, gdy ciśnienie w krążeniu ogólnoustrojowym spada. Ponadto po urazie odporność człowieka znajduje się w stanie wysokiej gotowości, ale długotrwałe zatrucie organizmu zaburza mechanizmy obronne i powstaje wtórny niedobór odporności. Prowadzi to do kolonizacji powierzchni rany przez gnilną mikroflorę.
Segregacja ofiar poparzeń

Leczenie miejscowe

Istnieją dwa sposoby leczenia oparzeń - zamknięte i otwarte. Mogą być używane zarówno osobno, jak i razem. Aby zapobiec infekcji rany, jest aktywnie suszona, aby pojawiła się sucha martwica. Opiera się to na metodzie otwartej. Na powierzchnię rany nakłada się substancje, na przykład alkoholowe roztwory halogenów, które mogą koagulować białka. Ponadto można zastosować metody fizjoterapeutyczne, takie jak promieniowanie podczerwone.
Leczenie zamknięte polega na obecności opatrunków, które zapobiegają przedostawaniu się bakterii, a dreny zapewniają odpływ płynu. Pod bandażem stosuje się leki, które przyczyniają się do ziarninowania rany, poprawiają odpływ płynu i mają właściwości antyseptyczne. Najczęściej do tej metody stosuje się antybiotyki o szerokim spektrum działania, które mają złożony efekt.
RCHD (Republikańskie Centrum Rozwoju Zdrowia Ministerstwa Zdrowia Republiki Kazachstanu)
Wersja: Protokoły kliniczne MH RK - 2016
Oparzenie termiczne 50-59% powierzchni ciała (T31.5) Oparzenie termiczne 60-69% powierzchni ciała (T31.6) Oparzenie termiczne 70-79% powierzchni ciała (T31.7) Oparzenie termiczne 80-89% powierzchni ciała (T31.8) Oparzenie termiczne 90% lub więcej powierzchni ciała (T31.9)
spalanie
informacje ogólne
Krótki opis
Zatwierdzony
Wspólna Komisja ds. Jakości usługi medyczne
Ministerstwo Zdrowia i Rozwoju Społecznego Republiki Kazachstanu
z dnia 28 czerwca 2016 r. Protokół nr 6
oparzenia -
uszkodzenia tkanek ciała wynikające z narażenia na wysokie temperatury, różne chemikalia, prąd elektryczny i promieniowanie jonizujące.
Oparzenia powierzchowne i graniczne (II- IIIASztuka.)- uszkodzenia, z zachowaniem warstwy skórnej lub brodawkowatej, z możliwością samoodbudowy skóry.
głębokie oparzenia- zmiany skórne o pełnej grubości. Samo uzdrowienie nie jest możliwe. Aby przywrócić skórę, konieczna jest interwencja chirurgiczna - przeszczep skóry, nekrektomia.
Choroba oparzeń - to jest stan patologiczny, rozwijający się w wyniku rozległych i głębokich oparzeń, którym towarzyszą osobliwe naruszenia funkcji ośrodkowego układu nerwowego, procesy metaboliczne, aktywność układu sercowo-naczyniowego, oddechowego, moczowo-płciowego, krwiotwórczego, uszkodzenie przewodu pokarmowego, wątroby, rozwój DIC, zaburzenia endokrynologiczne itp.
datarozwójprotokół: 2016
Użytkownicy protokołu: combustiolodzy, traumatolodzy, chirurdzy, anestezjolodzy-resuscytatorzy, lekarze ogólni, lekarze pogotowia ratunkowego.
Skala poziomu dowodów:
Tabela 1
| ALE | Wysokiej jakości metaanaliza, systematyczny przegląd RCT lub duże RCT z bardzo małym prawdopodobieństwem (++) błędu systematycznego, których wyniki można uogólnić na odpowiednią populację. |
| W | Wysokiej jakości (++) systematyczny przegląd badań kohortowych lub kliniczno-kontrolnych lub Wysokiej jakości (++) badania kohortowe lub kliniczno-kontrolne z bardzo niskim ryzykiem błędu systematycznego lub RCT z niskim (+) ryzykiem błędu systematycznego, wyniki które można uogólnić na odpowiednią populację. |
| Z |
Badanie kohortowe lub kliniczno-kontrolne lub kontrolowane bez randomizacji z niskim ryzykiem błędu systematycznego (+). których wyniki można uogólnić na odpowiednią populację lub RCT o bardzo niskim lub niskim ryzyku błędu systematycznego (++ lub +), których wyników nie można bezpośrednio uogólnić na odpowiednią populację. |
| D | Opis serii przypadków lub niekontrolowanego badania lub opinii biegłego. |
Klasyfikacja
Klasyfikacja oparzeń według 4 stopni(przyjęta na XXXVII Ogólnounijnym Kongresie Chirurgów w 1960 r.):
I stopień - zaczerwienienie skóry o wyraźnych konturach, czasem na podłożu obrzękowym, nie wpływa na naskórek. Znika w ciągu kilku godzin lub 1-2 dni.
II stopień - obecność cienkościennych blistrów z przezroczystą płynną zawartością. Obfity wysięk utrzymuje się przez 2-4 dni. Samonabłonek następuje po 7-14 dniach.
Stopień III-A - obecność grubościennych blistrów z galaretowatą zawartością osocza, częściowo otwarte. Odsłonięte dno rany jest wilgotne, różowe, z obszarami o barwie biało-czerwonej - brodawkowata warstwa samej skóry, często pokryta cienkim, białawo-szarym, miękkim strupem, krwotokami wybroczynowymi, zachowana jest wrażliwość na ból, reakcja naczyniowa jest często nieobecny. Samonabłonek następuje po 3-5 tygodniach.
· Stopień III-B - pokonanie całej grubości skóry z powstaniem martwicy koagulacyjnej (suchej) lub koagulacyjnej (mokrej). W przypadku martwicy suchej parch jest gęsty, suchy, ciemnoczerwony lub brązowo-żółty, z wąską strefą przekrwienia i lekkim obrzękiem okołoogniskowym. Przy martwicy mokrej martwy naskórek jest obrzękły, o konsystencji ciasta, pozostałe grubościenne pęcherze mogą zawierać wysięk krwotoczny, dno rany jest pstrokate, od białego do ciemnoczerwonego, popielatego lub żółtawego, występuje rozległy obrzęk okołoogniskowy. Reakcje naczyniowe i bólowe są nieobecne.
IV stopień - towarzyszy mu martwica nie tylko skóry, ale także formacji znajdujących się poniżej Tkanka podskórna- mięśnie, ścięgna, kości. Charakterystyczne jest tworzenie gęstego, suchego lub wilgotnego, białawego, żółtobrązowego lub czarnego parcha o konsystencji ciasta. Pod nim i na obwodzie wyraźny jest obrzęk tkanek, mięśnie wyglądają jak „gotowane mięso”.
Klasyfikacja stopnia (głębokości) oparzenia według ICD-10
Stosunek klasyfikacji stopni oparzeń według ICD-10 z klasyfikacją XXVII Kongresu Chirurgów ZSRR w 1960 r.
Tabela 2
| Charakterystyka | Klasyfikacja XXVII Zjazdu Chirurgów ZSRR | Klasyfikacja według ICD-10 | Głębokość spalania |
| przekrwienie skóry | І stopień | І stopień | Powierzchowne oparzenie |
| Pęcherze | II stopień | ||
| martwica skóry | stopień III-A | II stopień | |
| Całkowita martwica skóry | stopień III-B | III stopień | głębokie oparzenie |
| Martwica skóry i tkanek leżących poniżej | IV stopień |
Klasyfikacja choroby oparzeniowej (OB)
· Wstrząs oparzenia (OS) - trwa do 12-72 godzin, w zależności od ciężkości urazu, stanu przedchorobowego, czasu trwania etapu przedszpitalnego, terapii.
· Ostra toksemia oparzeniowa (BOT) – przebiega od 2-3 do 7-14 dni od momentu urazu.
Septikotoksemia – trwa od momentu ropienia parcha do całkowitego odtworzenia skóry.
Rekonwalescencja – rozpoczyna się po całkowitej odbudowie skóry i utrzymuje się przez kilka lat.
Przepływ OB.
Istnieją trzy stopnie przebiegu okresu światła, ciężkie i bardzo ciężkie (jak w szoku oparzenia). W związku z tym OOT i septoksemia, w zależności od obszaru oparzenia, dzielą się na łagodne, ciężkie i skrajnie ciężkie.
Diagnostyka (przychodnia)
DIAGNOSTYKA NA POZIOMIE AMBULATORYJNYM
Kryteria diagnostyczne
Uskarżanie się:
Na palące bóle w obszarze narażenia na czynnik termiczny, chemikalia.
Anamneza:
· Narażenie na wysokie temperatury, kwasy, zasady.
Badanie lekarskie:
Ewaluacja w toku ogólne warunki; oddychanie zewnętrzne(częstość oddechów, ocena swobody oddychania, drożność dróg oddechowych); mierzy się tętno ciśnienie tętnicze.
Status lokalny:
Ocenia się wygląd ran, obecność odwarstwienia naskórka, obszary denabłonka, strup (opisany charakter strupów - mokry, suchy), przepisanie pochodzenia rany, lokalizację, obszar .
Badania laboratoryjne: nie.
Studia instrumentalne: nie.
Algorytm diagnostyczny:
Historia - okoliczności i miejsce oparzeń.
· Oględziny.
· Oznaczanie częstości oddechów, częstości akcji serca (HR), ciśnienia krwi (BP).
Określenie trudności w oddychaniu lub chrypki
Diagnostyka (pogotowie)
DIAGNOSTYKA NA ETAPIE POMOCY RATUNKOWEJ
Środki diagnostyczne:
Zbieranie skarg i anamneza;
badanie fizykalne (pomiar ciśnienia krwi, temperatury, liczenie tętna, liczenie częstości oddechów) z oceną ogólnego stanu somatycznego;
Badanie miejsca zmiany z oceną obszaru i głębokości oparzenia;
Obecność lub brak oznak termicznego uszkodzenia inhalacyjnego: chrypka, przekrwienie błon śluzowych jamy ustnej i gardła, sadza błony śluzowej przewodów nosowych, jamy ustnej, niewydolność oddechowa.
Diagnostyka (szpital)
DIAGNOSTYKA NA POZIOMIE STACJONARNYM
Kryteria diagnostyczne na poziomie szpitala
Uskarżanie się:
na pieczenie i ból w okolicy ran oparzeniowych, dreszczy, gorączki;
Anamneza:
Historia narażenia na wysokie temperatury, kwasy, zasady. Konieczne jest poznanie rodzaju i czasu trwania czynnika uszkadzającego, czasu i okoliczności urazu, współistniejących chorób i historii alergii.
Badanie lekarskie:
· Przeprowadzana jest ocena stanu ogólnego; oddychanie zewnętrzne (częstość oddechów, ocena uszkodzeń i swobody oddychania, drożność dróg oddechowych), osłuchiwanie płuc; tętno, określa się osłuchiwanie, mierzy się ciśnienie krwi. rozglądanie się dookoła Jama ustna. Opisano wygląd błony śluzowej, obecność sadzy w drogach oddechowych, jamie ustnej, obecność oparzenia błony śluzowej.
Badania laboratoryjne
Branie krwi za badania laboratoryjne są przeprowadzane na oddziale intensywnej terapii lub na oddziale intensywnej terapii oddziału ratunkowego.
Ogólna analiza krew, oznaczanie glukozy, czas krzepnięcia krwi włośniczkowej, grupa krwi i czynnik Rh, krew potasowa/sodowa, totalna proteina, kreatynina, resztkowy azot, mocznik, koagulogram (czas protrombinowy, fibrynogen, czas trombinowy, aktywność fibrynolityczna osocza, APTT, INR), równowaga kwasowo-zasadowa, hematokryt, mikroreakcja, analiza moczu, kał dla jaj robaków.
Badania instrumentalne(UD A):
EKG - do oceny stanu układu sercowo-naczyniowego i badanie przed operacją (LEA);
radiografia skrzynia- do diagnostyki toksycznego zapalenia płuc i termicznych zmian inhalacyjnych (LE A);
Bronchoskopia - ze zmianami termoinhalacyjnymi (UD A);
USG jamy brzusznej i nerek, jamy opłucnej - do oceny toksyczne obrażenia narządy wewnętrzne i wykrywanie chorób podstawowych (LE A);
· FGDS - do diagnozy stresu oparzeniowego Curling owrzodzeń, a także do ustawienia sondy przezzwierciadłowej w niedowładach przewodu pokarmowego (UD A);
Inne metody badawcze
· Zgodnie ze wskazaniami w przypadku współistniejących chorób i urazów. Krew na HIV, wirusowe zapalenie wątroby typu B, C (dla biorców leków i składników krwi). Posiew bakteryjny z rany pod kątem mikroflory i wrażliwości na antybiotyki, bakteryjny posiew krwi pod kątem sterylności.
Algorytm diagnostyczny:, UD A (schemat)





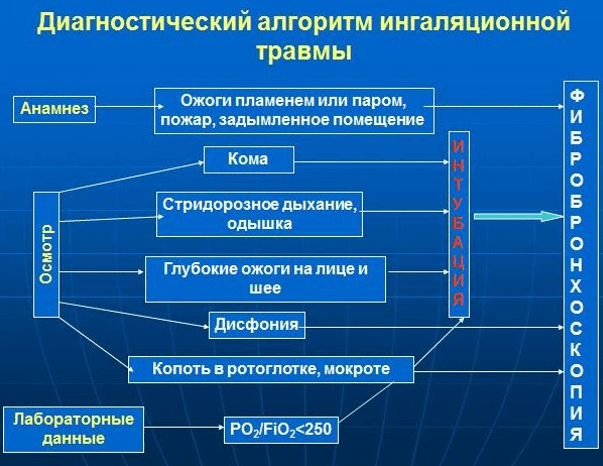


· Wywiad – okoliczności i miejsce oparzeń – pierwsza pomoc, obecność szczepień przeciw tężcowi.
Historia życia i obecność chorób somatycznych.
· Oględziny.
Określenie trudności w oddychaniu lub chrypki głosu, częstości oddechów, osłuchiwania płuc.
Oznaczanie pulsu, ciśnienia krwi, tętna, osłuchiwanie.
Badanie jamy ustnej, języka, ocena stanu błony śluzowej, badanie dotykowe brzucha.
Określenie głębokości i obszaru oparzeń.
· Interpretacja testy laboratoryjne
Interpretacja wyników egzaminów instrumentalnych
Lista głównych środków diagnostycznych:
1. Pełna morfologia krwi, oznaczenie glukozy, czas krzepnięcia krwi włośniczkowej, grupa krwi i czynnik Rh, potas/sód we krwi, białko całkowite, kreatynina, mocznik, koagulogram (czas protrombinowy, fibrynogen, czas trombinowy, APTT, INR), kwas- równowaga podstawowa, hematokryt, analiza moczu, kał jaj robaków, EKG
2. Określenie głębokości i obszaru oparzenia.
3. Diagnoza uszkodzenia dróg oddechowych
4. Diagnoza wstrząsu oparzeniowego
Lista dodatkowych środków diagnostycznych, (UD A) :
· Kultura bakteryjna z ran - według wskazań lub przy zmianie antybiotykoterapii (LE A);
· RTG klatki piersiowej wg wskazań – do diagnostyki toksycznego zapalenia płuc i zmian termoinhalacyjnych (LE A);
FBS - ze zmianami termoinhalacyjnymi (UD A);
FGDS - do diagnozy stresu oparzeniowego Curling owrzodzeń, a także do zakładania sondy przezzwierciadłowej w niedowładach przewodu pokarmowego (LE A).
Określanie obszaru oparzenia
Najbardziej akceptowalne i dość dokładne są proste metody określania wielkości spalonej powierzchni metodą zaproponowaną przez A. Wallace'a (1951), tzw. zasada dziewiątek, a także zasada dłoni, pole powierzchni co odpowiada 1-1,1% powierzchni ciała.
„Zasada dziewiątek” (metoda zaproponowana przez A.Wallace, 1951)
Biorąc pod uwagę fakt, że obszar każdego regionu anatomicznego w procentach jest wielokrotnością 9:
- głowa i szyja - 9%
- przednia i tylna powierzchnia korpusu - po 18%
- każdy Górna kończyna- 9%
- każda kończyna dolna - 18%
- krocze i genitalia - 1%.
„Zasada dłoni” (J.
Yrazer, 1997)
W wyniku badań antropometrycznych J. Yrazer i wsp. doszli do wniosku, że powierzchnia dłoni osoby dorosłej stanowi 0,78% całkowitej powierzchni ciała.
Liczba dłoni, które mieszczą się na powierzchni oparzenia, określa procent dotkniętego obszaru, co jest szczególnie wygodne w przypadku ograniczonych oparzeń kilku części ciała. Metody te są łatwe do zapamiętania i mogą być stosowane w dowolnym otoczeniu.

Do pomiaru obszaru oparzeń u dzieci proponuje się specjalną tabelę, która uwzględnia proporcje części ciała, które różnią się w zależności od wieku dziecka (tab. 4).
Powierzchnia jako procent całkowitej powierzchni ciała powierzchni obszarów anatomicznych według wieku
Tabela 4
| Obszar anatomiczny | noworodki | 1 rok | 5 lat | 10 lat | 15 lat | Pacjenci dorośli |
| Głowa | 19 | 17 | 13 | 11 | 9 | 7 |
| Szyja | 2 | 2 | 2 | 2 | 2 | 2 |
| Przednia powierzchnia ciała | 13 | 13 | 13 | 13 | 13 | 13 |
| Tylna powierzchnia ciała | 13 | 13 | 13 | 13 | 13 | 13 |
| Pośladek | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Krocze | 1 | 1 | 1 | 1 | 1 | 1 |
| Biodro | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| piszczel | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Stopa | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Ramię | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Przedramię | 3 | 3 | 3 | 3 | 3 | 3 |
| Szczotka | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
Diagnostyka OH
Wszyscy pacjenci z całkowitą powierzchnią oparzeń powyżej 50%, głębokimi oparzeniami powyżej 20% są przyjmowani do kliniki ciężkiego lub bardzo ciężkiego OR (tab. 5)
Nasilenie wstrząsu oparzeniowego u dorosłych
Tabela 5
OR odnosi się do hipowolemicznego typu zaburzeń hemodynamicznych. Szok oparzenia charakteryzuje się:
1. Uporczywe zagęszczenie krwi spowodowane utratą części płynnej krwi krążącej („białe krwawienie”).
2. Utrata osocza występuje stale przez cały okres szoku oparzeniowego (od 12 do 72 godzin).
3. Wyraźna impulsacja nocyceptywna.
4. W większości przypadków manifestuje się hiperdynamiczny typ hemodynamiki.
5. Przepuszczalność znacznie wzrasta w ciągu pierwszych 24 godzin ściana naczyniowa, przez które mogą przejść duże cząsteczki (albumina), co prowadzi do obrzęku śródmiąższowego strefy paranekrozy, „zdrowych” tkanek i pogarsza hipowolemię.
6. Zniszczeniu komórek (w tym do 50% wszystkich erytrocytów) towarzyszy hiperkaliemia.
Na światło stopień OR (obszar oparzenia mniejszy niż 20%), pacjenci doświadczają silny ból i palenie w miejscach oparzeń. W pierwszych minutach i godzinach może być podekscytowanie. Tachykardia do 90. Ciśnienie krwi jest normalne lub nieznacznie podwyższone. Nie ma duszności. Diureza nie jest zmniejszona. Jeśli leczenie jest opóźnione o 6-8 godzin lub nie jest prowadzone, można zaobserwować skąpomocz i umiarkowane zagęszczenie krwi.
Na ciężki : silny LUB (20-50% b.t.) letarg i adynamia gwałtownie rosną wraz z zachowaną świadomością. Tachykardia jest bardziej wyraźna (do 110), ciśnienie krwi jest stabilne tylko przy terapii infuzyjnej i wprowadzeniu leków kardiotonicznych. Pacjenci są spragnieni, odnotowuje się objawy dyspeptyczne (nudności, wymioty, czkawka, wzdęcia). Często obserwuje się niedowład przewodu pokarmowego, ostrą ekspansję żołądka. Zmniejsza oddawanie moczu. Diureza jest zapewniona tylko przy użyciu leków. Hemokoncentracja jest wyrażana - hematokryt osiąga 65. Od pierwszych godzin po urazie określa się umiarkowaną kwasicę metaboliczną z kompensacją oddechową. Pacjenci zamarzają, temperatura ciała jest poniżej normy. Wstrząs może trwać 36-48 godzin lub dłużej.
Na 3. (bardzo ciężki) stopień OR (spalić ponad 50% b. t.) stan jest bardzo poważny. 1-3 godziny po urazie świadomość staje się zdezorientowana, pojawia się letarg i otępienie. Puls jest nitkowaty, ciśnienie krwi spada do 80 mm Hg. Sztuka. i niższy (na tle terapii infuzyjnej, wprowadzenie leków kardiotonicznych, hormonalnych i innych). Duszność, płytki oddech. Często pojawiają się wymioty, które mogą się powtarzać, kolor „fusów z kawy”. Wyraźny niedowład przewodu pokarmowego. Mocz w pierwszych porcjach z objawami mikro- i makrohematurii, następnie ciemnobrązowy z osadem. Anuria pojawia się szybko. Hemokoncentrację wykrywa się po 2-3 godzinach, hematokryt wzrasta do 70 lub więcej. Zwiększa hiperkaliemię i niewyrównaną kwasicę mieszaną. Temperatura ciała spada poniżej 36°. Szok może trwać do 3 dni. i więcej, zwłaszcza przy oparzeniu dróg oddechowych (OD).
Diagnostyka urazu termoinhalacyjnego (TIT).
Kryteria diagnostyczne TIT według częstotliwości występowania:
· Dane z fibrobronchoskopii (FBS) - w 100% przypadków;
· Wywiad (zamknięty pokój, spalona odzież, utrata przytomności podczas pożaru) – w 95% przypadków;
Oparzenia twarzy, szyi, jamy ustnej - w 97%;
· Śpiewanie włosów przewodów nosowych - w 73,3%;
Kaszel z sadzą w plwocinie - w 22,6%;
Dysfonia (chrypka) – u 16,8%;
Stridor (hałaśliwy oddech), skurcz oskrzeli, przyspieszony oddech - w 6,9% przypadków.
Zapewnienie i wskazania do diagnostyki FBS przy przyjęciu do szpitala(kategoria dowodu A) , LE A
Tabela 6
| Wskazania | Bezpieczeństwo |
| Dane anamnestyczne TIT |
Pod znieczulenie miejscowe z wyjątkiem przypadków nietolerancji środków miejscowo znieczulających, wyrażone zatrucie alkoholem, pobudzenie psychoruchowe, stan astmatyczny i zespół aspiracji |
| Dysfonia | |
| Sadza w jamie ustnej lub plwocinie | |
| Świadomość< 9 баллов по шкале Глазго | Z intubacją tchawicy |
| Stridor, duszność | |
| Głębokie oparzenia na twarzy i szyi | |
| PaO2/FiO2< 250 |
Ciężkość TIT według FBS(Instytut Chirurgii im. A.V. Vishnevsky, 2010):
1. Przekrwienie i nieznaczny obrzęk błony śluzowej, zaostrzenie lub „rozmycie” układu naczyniowego, nasilenie pierścieni tchawicy, wydzielina śluzowa (w niewielkiej ilości).
2. Ciężkie przekrwienie i obrzęk błony śluzowej, nadżerka, pojedyncze wrzody, płytka włóknikowa, sadza, śluz, śluzowo-ropna lub ropna wydzielina (pierścienie tchawicy i główne oskrzela nie są widoczne z powodu obrzęku błony śluzowej).
3. Ciężkie przekrwienie i obrzęk błony śluzowej, kruchość i krwawienie, liczne nadżerki i owrzodzenia ze znaczną ilością fibryny, sadzy, śluzu, śluzowo-ropnej lub ropnej wydzieliny, obszary bladości i żółtaczki błony śluzowej.
4. Całkowite uszkodzenie drzewa tchawiczo-oskrzelowego, bladożółta błona śluzowa, brak układu naczyniowego, gęsty osad sadzy przylegający do tkanek leżących poniżej, możliwe wczesne (1-2 dni) złuszczanie.
Działania diagnostyczne na OIT (PRIT), (UD A)
Tabela 7
| Wydarzenie | Kategoria pacjenta | |||
| 1 dzień po kontuzji | 2 dzień po kontuzji | 3 dzień po kontuzji | 4 i kolejne dni | |
| Zbieranie skarg | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| Zbiór anamnezy | Wszyscy pacjenci | - | - | - |
| Ocena obszaru i stopnia oparzenia | Wszyscy pacjenci | Wszyscy pacjenci | - | - |
| Ocena świadomości w skali Glasgow | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| Ocena nawilżenia i turgoru skóry | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| Termometria ciała | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| HR, HR, BP | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| CVP | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| SpO2 | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| Diureza | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
|
EKG |
Wszyscy pacjenci | Według wskazań | Według wskazań | Według wskazań |
|
RTG Grafika WGC |
Wszyscy pacjenci | Pacjenci z TITS, SOPL | Pacjenci z TIT, ARDS | Pacjenci z ARDS |
| Diagnostyka FBS | Zgodnie z tabelą 3 | - | - | - |
| Diagnostyczny FGDS | - | - | pacjenci z przewodu pokarmowego | pacjenci z przewodu pokarmowego |
| Ogólna analiza krwi | Wszyscy pacjenci | - | Wszyscy pacjenci | Wszyscy pacjenci |
| Hb, Ht krew co 8 godzin | Wszyscy pacjenci | Wszyscy pacjenci | pacjenci z przewodu pokarmowego | pacjenci z przewodu pokarmowego |
| Ogólna analiza moczu | Wszyscy pacjenci | - | Wszyscy pacjenci | Wszyscy pacjenci |
| Ciężar właściwy moczu co 8 godzin | Wszyscy pacjenci | Wszyscy pacjenci | - | - |
| ALT, AST krew | Wszyscy pacjenci | - | Pacjenci z sepsą | Pacjenci z sepsą |
| bilirubina całkowita we krwi | Wszyscy pacjenci | - | Pacjenci z sepsą | Pacjenci z sepsą |
| Albumina krwi | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci |
| glukoza we krwi | Wszyscy pacjenci | - | Pacjenci z sepsą | Pacjenci z sepsą |
| mocznik we krwi | Wszyscy pacjenci | - | Pacjenci z sepsą | Pacjenci z sepsą |
| Kreatynina we krwi | Wszyscy pacjenci | - | Pacjenci z sepsą | Pacjenci z sepsą |
| Elektrolity krwi | - | - | Pacjenci z sepsą | Pacjenci z sepsą |
| APTT, INR, fibrynogen we krwi | - | Wszyscy pacjenci | Pacjenci z sepsą | Pacjenci z sepsą |
| Skład gazu we krwi | Pacjenci z TIT | Pacjenci z TIT | Pacjenci z ciężkim TIT | Pacjenci z ciężkim TIT |
| Mioglobina w moczu | Z uszkodzeniem tkanki mięśniowej | - | - | |
| Karboksyhemoglobina we krwi | Pacjenci z pożarem z utratą przytomności ≤ 13 punktów w skali Glasgow | - | - | - |
| Alkohol we krwi i moczu | Pacjenci z utratą przytomności ≤ 13 punktów w skali Glasgow; z objawami zatrucia alkoholowego | - | - | - |
Leczeniu na OIT podlegają:
pacjenci z OH;
pacjenci z obszarem oparzenia przekraczającym 20% powierzchni ciała z ciężką ostrą toksemią oparzeniową;
dotknięte stIT aż do całkowitego ustąpienia objawów niewydolności oddechowej;
Pacjenci z urazem elektrycznym przed wykluczeniem uszkodzenia serca;
Pacjenci z sepsą, krwawieniem z przewodu pokarmowego, psychozą, wyczerpaniem oparzeniowym, zaburzeniami świadomości;
Pacjenci z objawami niewydolności wielonarządowej.
Nie ma pacjentów w zadowalającym stanie z powierzchownym oparzeniem, u których łagodny OR zakończył się w ciągu pierwszych 8-12 godzin. wysoka gorączka i leukocytoza, motoryka przewodu pokarmowego nie jest zaburzona, a diureza nie jest mniejsza niż 1/ml/kg/godz., nie jest konieczna dalsza intensywna terapia.
Zajęcia terapeutyczne na OIT
Tabela 8
| Intensywna terapia | Kategoria pacjenta | ||||
| 1 dzień po kontuzji | 2 dzień po kontuzji | 3 dzień po kontuzji | 4 i kolejne dni | ||
| Promedol 2% - 1 ml co 4 godziny i.v. (u dzieci 0,1-0,2 mg/kg/godz. i.v.) - opcja I | Wszyscy pacjenci (jedna lub więcej opcji) | Wszyscy pacjenci (jedna opcja) | Pacjenci z zespół bólowy(jedna z opcji) | Pacjenci z zespołem silnego bólu (jedna z opcji) | |
| Tramadol 5% - 2 ml co 6 godzin i.v. (u dzieci po 1 roku 2 mg/kg co 6 godzin i.v.) - II opcja | |||||
| Ketorolac 1 ml co 8 godzin (z wyjątkiem dzieci poniżej 15 lat) domięśniowo do 5 dni - III opcja | |||||
| Metamizol sodu 50% - 2 ml co 12 godzin i.v., im. (u dzieci analgin 50% 0,2 ml/10 kg co 8 godzin i.v., im.) - opcja i.v. | Wszyscy pacjenci | Wszyscy pacjenci | |||
| Nekrotomia z paskiem dekompresyjnym | Pacjenci z głębokimi okrągłymi oparzeniami szyi, klatki piersiowej, brzucha, kończyn | - | |||
| Prednizolon 3 mg/kg/dobę i.v. | Pacjenci z łagodnym OH | - | - | - | |
| Prednizolon 5 mg/kg/dobę i.v. | Pacjenci z ciężkim OH | Pacjenci z ciężkim OH | - | - | |
| Prednizolon 7 mg/kg/dobę i.v. | Pacjenci z wyjątkowo ciężkim OH | Pacjenci z wyjątkowo ciężkim OH | - | - | |
| Prednizolon 10 mg/kg/dobę i.v. | Pacjenci z TIT | Pacjenci z TIT | - | - | |
| Kwas askorbinowy 5% - 20 ml co 6 godzin wlew dożylny | Wszyscy pacjenci | Z wyjątkiem pacjentów z łagodnym OH | - | - | |
| Furosemid 0,5-1 mg/kg dożylnie co 8-12 godzin z szybkością infuzji dożylnej | Pacjenci z diurezą< 1 мл/кг/час | Pacjenci z diurezą< 1 мл/кг/час | Pacjenci z diurezą< 1 мл/кг/час | Pacjenci z diurezą< 1 мл/кг/час | |
| Heparyna 1000 j./godz. i.v. (u dzieci – 100-150 j./kg/dzień s/c) bez inhalacji heparyną | Z wyjątkiem pacjentów z łagodnym OH | Z wyjątkiem pacjentów z łagodnym OH | - | - | |
| Enoksaparyna 0,3 ml (lub Nadroparyna 0,4 ml, Cibor 0,2 ml), z wyjątkiem dzieci poniżej 18 roku życia 1 raz dziennie s/c | - | - | Pacjenci z sepsą | Pacjenci z sepsą | |
| Insulina (Rapid) co 6 godzin s.c. | Pacjenci ze stężeniem cukru we krwi ≥ 10 mmol/l | Pacjenci ze stężeniem cukru we krwi ≥ 10 mmol/l | Pacjenci ze stężeniem cukru we krwi ≥ 10 mmol/l | ||
| Omeprazol 40 mg (u dzieci 0,5 mg/kg) 1 raz na noc Kroplówka dożylna | Z wyjątkiem pacjentów z łagodnym OH | Z wyjątkiem pacjentów z łagodnym OH | Wszyscy pacjenci | Wszyscy pacjenci | |
| Omeprazol 40 mg (u dzieci 0,5 mg/kg) co 12 godzin Kroplówka dożylna | - | - | pacjenci z przewodu pokarmowego | pacjenci z przewodu pokarmowego | |
| (w kategorii dowodów dorosłych A) | |||||
| Sterofundin Iso (Ringer, Disol, Chlorek sodu 0,9%) | Zgodnie z tabelą 9 | Zgodnie z tabelą 9 | - | - | |
| Sterofundin G-5 (Ringer, Disol, Chlorek sodu 0,9%) | - | Zgodnie z tabelą 9 | - | - | |
| HEC | Zgodnie z tabelą 9 | Zgodnie z tabelą 9 | - | - | |
| Albumina 20% | - | Zgodnie z tabelą 9 | Zgodnie z tabelą 9 | Pacjenci z albuminą ≤ 30 g/l (białko całkowite ≤ 60 g/l) | |
| Normofundin G-5 (maksymalnie 40 ml/kg/dzień) | - | - | Zgodnie z tabelą 9 | Wszyscy pacjenci | |
| Reamberin 400-800 ml (u dzieci 10 ml/kg) dziennie do 11 dni | - | - | - | Wszyscy pacjenci | |
| Cefalosporyny III generacji IV, IM | - | Wszyscy pacjenci | Wszyscy pacjenci | Wszyscy pacjenci | |
| Ciprofloksacyna 100 ml co 12 godzin (z wyjątkiem dzieci) | - | - | Pacjenci z sepsą | Pacjenci z sepsą | |
| Amikacyna 7,5 mg/kg co 12 godzin (w tym dzieci) i.v., im. | - | - | |||
| PSS 3000 jednostek | - | - | - | Zgodnie z Załącznikiem 12 do Rozporządzenia Ministra Zdrowia Federacji Rosyjskiej nr 174 z dnia 17 maja 1999 r. | |
| PSFI | - | - | - | ||
| SA | - | - | - | ||
| DPT | - | - | - | ||
| Wentylacja inwazyjna | Pacjenci z utratą przytomności< 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом >40% (kategoria dowodów A); głębokie oparzenia twarzy i postępujący obrzęk tkanek miękkich (kategoria dowodów B); ciężki TIT z uszkodzeniem krtani i ryzykiem niedrożności (kategoria dowodów A); ciężki TIT spowodowany produktami spalania (kategoria dowodu B); ARDS | ||||
| Adrenalina 0,1% co 2 godziny inhalacja do 7 dni | Pacjenci z TIT | Pacjenci z TIT | Pacjenci z ciężkim TIT | Pacjenci z ciężkim TIT | |
| ASS 3-5 ml co 4 godziny inhalacja do 7 dni | Pacjenci z TIT | Pacjenci z TIT | Pacjenci z ciężkim TIT | Pacjenci z ciężkim TIT | |
| (Kategoria dowodu B) | |||||
| Heparyna 5000 jednostek na 3 ml fiz. roztwór co 4 godziny (2 godziny po ASS) inhalacja do 7 dni | Pacjenci z TIT | Pacjenci z TIT | Pacjenci z ciężkim TIT | Pacjenci z ciężkim TIT | |
| (Kategoria dowodu B) | |||||
| Sanityzacja FBS co 12 godzin | Pacjenci z TIT przez produkty spalania | Pacjenci z ciężkim TIT produktami spalania | - | ||
| Środek powierzchniowo czynny BL 6 mg/kg co 12 godzin dooskrzelowo lub wziewnie do 3 dni | Pacjenci z ciężkim TIT | Pacjenci z ciężkim TIT | Pacjenci z ARDS | Pacjenci z ARDS | |
| Regidron w sondzie | Zgodnie z tabelą 9 | - | - | - | |
| Dojelitowa mieszanina białek do probówki w objętości do 45 kcal/kg/dzień (kategoria dowodów A) przez pompę infuzyjną | 800 gr | Zgodnie z tabelą 9 | Zgodnie z tabelą 9 | Pacjenci, którzy nie mogą lub nie chcą jeść | |
| 3-składnikowy worek do żywienia pozajelitowego do 35 kcal/kg/dzień przez pompę infuzyjną | - | - |
Pacjenci, którzy nie tolerują dojelitowo mieszanina |
Pacjenci, którzy nie mogą lub nie chcą jeść i nie tolerują formuły dojelitowej | |
| Immunovenin 25-50 ml (u dzieci 3-4 ml / kg, ale nie więcej niż 25 ml) 1 raz w ciągu 2 dni do 3-10 dni | - | - | Pacjenci z ciężką sepsą | Pacjenci z ciężką sepsą | |
| Glutamina dojelitowo 0,6 g/kg/dzień lub dożylnie 0,4 g/kg/dzień | - | Wszyscy pacjenci (kategoria dowodów A) | |||
| masa erytrocytów | W przewlekłej anemii i przy stężeniu hemoglobiny poniżej 70 g/l wskazaniami do przetoczenia składników krwi zawierających erytrocyty są klinicznie wyraźne objawy zespołu anemicznego (ogólne osłabienie, ból głowy, tachykardia w spoczynku, duszność w spoczynku, zawroty głowy, epizody omdlenia), których nie można wyeliminować w krótkim czasie w wyniku leczenia patogenetycznego. Poziom hemoglobiny nie jest głównym kryterium określania obecności wskazań. Wskazania do transfuzji składników krwi zawierających erytrocyty u pacjentów można określić nie tylko na podstawie poziomu hemoglobiny we krwi, ale także biorąc pod uwagę dostarczanie i zużycie tlenu. Na transfuzję składników zawierających erytrocyty można wskazać spadek hemoglobiny poniżej 110 g / l, normalny PaO2 i spadek prężności tlenu w mieszaninie krew żylna(РvО2) poniżej 35 mm Hg, czyli wzrost ekstrakcji tlenu powyżej 60%. Sformułowanie wskazania to „zmniejszenie dostarczania tlenu w przypadku niedokrwistości, Hb ____g / l, PaO2 ____ mm Hg, PvO2 ______ mm Hg. Sztuka. Jeżeli przy jakimkolwiek poziomie hemoglobiny wskaźniki utlenowania krwi żylnej pozostają w normalnym zakresie, transfuzja nie jest wskazana (Rozporządzenie Ministra Zdrowia Republiki Kazachstanu z dnia 26 lipca 2012 r. Nr 501) | ||||
| FFP |
Wskazaniami do przetoczenia FFP są: 1) zespół krwotoczny z laboratoryjnie potwierdzonym niedoborem czynników hemostaza krzepnięcia. Laboratoryjne oznaki niedoboru czynników hemostazy krzepnięcia można określić za pomocą dowolnego z następujących wskaźników: wskaźnik protrombiny (PTI) poniżej 80%; czas protrombinowy (PT) powyżej 15 sekund; międzynarodowy współczynnik znormalizowany (INR) powyżej 1,5; fibrynogen mniej niż 1,5 g/l; czas częściowej trombiny aktywnej (APTT) ponad 45 sekund (bez wcześniejszej terapii heparyną). (Rozporządzenie Ministra Zdrowia Republiki Kazachstanu z dnia 26 lipca 2012 r. Nr 501) |
||||
Tabela podsumowująca nawodnienie w okresie OH
Tabela 9
| Dni od urazu | 1 dzień | Drugi dzień | 3 dzień | |||
| Godzina ósma | 16 godzin | 24 godziny | 24 godziny | |||
|
Objętość, ml Mieszanina |
2 ml x kg x % oparzenie* |
2 ml x kg x % oparzenie* |
2 ml x kg x % oparzenie* |
35-45 ml/kg (w / w + peros + przez sondę) |
||
|
Sterofundin izotoniczny. Sterofundin G-5 (drugiego dnia) |
100% głośności | Pozostała objętość |
pozostały tom |
- | ||
| HEC | - |
10 - 20 - 30 ml/kg |
10 - 15 ml/kg |
- | ||
| Albumina 20% (ml) | - | - |
0,25 ml x kg x % oparzenie |
z albuminą krwi ≤ 30 g/l | ||
| Normofundin G-5 | - | - | - | nie więcej niż 40 ml/kg | ||
| żywienie pozajelitowe | - | - | - | według wskazań | ||
| Przez sondę | Regidron | 50-100 ml/godzinę | 100-200 ml/godzinę | - | - | |
| Dojelitowe żywienie białkowe (EP) | 800gr | - | 50 ml/godzinę x 20 godzin |
75 ml/godzinę x 20 godzin |
||
| Dieta | Łatwy LUB | drink | ATS | ATS | ATS | |
| Ciężkie OH | Regidron | Regidron | EP lub WBD | EP lub WBD | ||
| Niezwykle ciężki OH | Regidron | Regidron | PE | PE | ||
* - jeśli powierzchnia wypalenia jest większa niż 50%, obliczenia są przeprowadzane przy 50%
** - można uwzględnić płyn podawany dojelitowo
*** - Jako poziom albuminy we krwi dopuszcza się ½ zawartości całkowitego białka krwi. Oblicz objętość roztworu albuminy, korzystając ze wzoru:
Albumina 10% (ml) \u003d (35 - albumina krwi, g / l) x BCC, l x 10
gdzie BCC, l \u003d FMT, kg: 13
Wskazania do przeniesienia na oddział oparzeń z OIT.
Przeniesienie ofiar do oddziału oparzeń jest dozwolone:
1. po upływie okresu OR, z reguły w 3-4 dniu od momentu urazu w przypadku braku uporczywych naruszeń funkcji podtrzymywania życia.
2. w okresie OT, septoksemia przy braku lub kompensacji zaburzeń oddechowych, czynności serca, ośrodkowego układu nerwowego, narządów miąższowych, przywrócenie funkcji przewodu pokarmowego.
Leczenie nielekowe, UD A ;
· Tabela 11, tryb 1, 2. Instalacja zgłębnik nosowo-żołądkowy, cewnikowanie pęcherza moczowego, cewnikowanie żyły centralnej.
Tabela 10
| Sprzęt / Aparatura | Wskazania | Liczba dni |
| Dojelitowe żywienie białkowe (wsparcie odżywcze) | Rozległe oparzenia, niemożność samodzielnego uzupełnienia strat | 5 - 30 dni |
|
Pobyt na złożu fluidalnym (typu Redactron lub "SAT") |
rozległe oparzenia tylna powierzchnia ciało | 7 - 80 |
|
Umieszczenie pacjenta na oddziałach z laminarnym przepływem powietrza ogrzewanego do 30-33*C, jednostka jonizująca powietrze, materace przeciwodleżynowe, przykrycie pacjenta kocem termoizolacyjnym. |
Rozległe oparzenia ciała | 7 - 40 dni |
| Uniwersalny skalpel argonowy. | Podczas zabiegów chirurgicznych | |
| VLOK | Rozległe oparzenia, zatrucie | |
| UFOK | Rozległe oparzenia, zatrucie | Okres zatrucia i septoksemii |
| Terapia ozonem | Rozległe oparzenia, zatrucie | Okres zatrucia i septoksemii |
terapia infuzyjna. IT na oparzenia przeprowadza się w obecności wskazań klinicznych - wyraźna utrata płynu przez powierzchnię rany, wysoka wydajność hematokrytu, w celu normalizacji mikrokrążenia. Czas trwania zależy od ciężkości stanu i może wynosić kilka miesięcy. Użyj roztworu soli fizjologicznej roztwory soli, roztwór glukozy, roztwór aminokwasów, koloidy syntetyczne, składniki i preparaty krwi, emulsje tłuszczowe, preparaty wieloskładnikowe do żywienia dojelitowego.
Terapia antybakteryjna. Przy rozległych oparzeniach antybiotykoterapia jest przepisywana od momentu przyjęcia. Zgodnie ze wskazaniami stosuje się półsyntetyczne penicyliny, cefalosporyny generacji I-IV, aminoglikozydy, fluorochinolony, karbopenemy.
Dezagregatory: p o wskazaniach kwas acetylosalicylowy, pentoksyfilina, heparyny drobnocząsteczkowe itp. w dawkach wiekowych.
Miejscowe leczenie ran., (UD A).
Celem leczenia miejscowego jest oczyszczenie rany oparzeniowej z martwiczego strupka, przygotowanie rany do autodermoplastyki, stworzenie optymalnych warunków do epitelializacji oparzeń powierzchownych i granicznych.
Lek do miejscowego leczenia oparzeń powierzchownych powinien pomóc w stworzeniu korzystnych warunków do realizacji zdolności naprawczych nabłonka: powinien mieć właściwości bakteriostatyczne lub bakteriobójcze, nie powinien działać drażniąco i boleśnie, właściwości alergiczne i inne, nie powinien się kleić na powierzchni rany utrzymuj wilgotne środowisko. Wszystkie te cechy, które lek powinien zachować przez długi czas.
Do miejscowego leczenia, opatrunków z roztworami antyseptycznymi, maściami i żelami na bazie rozpuszczalnej w wodzie i tłuszczowej (oktenidyna
dichlorowodorek, sulfadiazyna srebra, jodopowidon, maści wieloskładnikowe (lewomekol, oflomelid), różne powłoki z antybiotykami i antyseptykami, powłoki hydrożelowe, opatrunki z pianki poliuretanowej, opatrunki pochodzenia naturalnego, biologicznego.
Opatrunki wykonuje się w ciągu 1 - 3 dni. Podczas opatrunków konieczne jest ostrożne usunięcie tylko górnych warstw opatrunku po nasączeniu sterylną wodą, roztworami antyseptycznymi. Warstwy gazy przylegające do rany są usuwane tylko w miejscach, w których występuje wydzielina ropna. Całkowita zmiana opatrunku jest niepraktyczna, jeśli nie oddziela się on swobodnie. Przymusowe usunięcie dolnych warstw gazy narusza integralność nowo powstałego nabłonka, zakłóca normalny proces nabłonka. W przypadku korzystnego przebiegu opatrunek założony po pierwotnym opatrunku rany może pozostać na ranie aż do całkowitego nabłonka i nie wymaga zmiany.
Skuteczne jest leczenie powierzchni rany natryskiem bieżącej sterylnej wody z użyciem detergentów. roztwory antyseptyczne czyszczenie powierzchni rany urządzeniami systemów hydrochirurgicznych, piezoterapia, ultradźwiękowe oczyszczenie ran urządzenia ultradźwiękowe. Po umyciu ranę zamyka się bandażami z maściami, spienionym poliuretanem, nieprzylepnymi opatrunkami ze środkami antyseptycznymi.
W przypadku ograniczonej możliwości wczesnej nekrektomii chirurgicznej możliwe jest wykonanie nekrektomii chemicznej przy użyciu Maść salicylowa 20% lub 40%, kwas benzoesowy.
Lista podstawowych leków, (LE A) (tabela 11)
Tabela 11
| Lek, formy uwalniania | Dozowanie | Czas trwania aplikacji | Prawdopodobieństwo % | Poziom dowodu | ||||
| Miejscowe leki znieczulające: | ||||||||
| Znieczulenie miejscowe (prokaina, lidokaina) | Zgodnie z formularzem zwolnienia | Według wskazań | 100% | ALE | ||||
| Środki do znieczulenia | ALE | |||||||
| Antybiotyki | ||||||||
| Cefuroksym | 1,5 g w/w, w/m, zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | ALE | |||||
|
Cefazolina |
1 - 2 g, zgodnie z instrukcją |
Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Ceftriakson | 1-2 gr zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| ceftazydym | 1-2 g domięśniowo, i.v., zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| cefepim | 1-2 g, i/m/in/in zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | ALE | |||||
|
Amoksycylina/klawulanian |
600mg iv zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Ampicylina/sulbaktam | 500-1000 mg, w, m, w / w, 4 razy dziennie | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Wankomycyna | proszek / liofilizat do sporządzania roztworu do infuzji 1000 mg, zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Gentamycyna | 160 mg dożylnie, domięśniowo, zgodnie z zaleceniami | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Ciprofloksacyna roztwór do wlew dożylny | 200 mg 2 razy/cal, zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Lewofloksacyna | roztwór do infuzji 500 mg/100 ml, zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Karbapenemy | zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | ALE | |||||
| Środki przeciwbólowe | ||||||||
|
Tramadol roztwór do wstrzykiwań 100mg/2ml, 2ml w ampułkach Kapsułki 50 mg, tabletki |
50-100 mg. w / w, przez usta. maksymalna dawka dobowa wynosi 400 mg. |
Zgodnie ze wskazaniami, zgodnie z instrukcją | ALE | |||||
| Metamizol sodu 50% | 50% - 2,0 domięśniowo do 3 razy | Zgodnie ze wskazaniami, zgodnie z instrukcją |
80% |
ALE | ||||
| Ketoprofen | zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | ALE | |||||
| Inne NLPZ | zgodnie z instrukcją | Zgodnie ze wskazaniami, zgodnie z instrukcją | ALE | |||||
| Narkotyczne leki przeciwbólowe(promedol, fentanyl, morfina) | Zgodnie ze wskazaniami, zgodnie z instrukcją | 90% | ALE | |||||
| Dezagregatory i antykoagulanty | ||||||||
| Heparyna | 2,5 - 5 ton ED - 4 - 6 razy dziennie | Zgodnie ze wskazaniami, zgodnie z instrukcją | 30% | ALE | ||||
| Zastrzyk wapnia nadroparyny | 0,3, 0,4, 0,6 U s/c | Zgodnie ze wskazaniami, zgodnie z instrukcją | 30% | ALE | ||||
| Wstrzyknięcie enoksaparyny w strzykawce | 0,4, 0,6 6 jednostek s/c | Zgodnie ze wskazaniami, zgodnie z instrukcją | 30% | ALE | ||||
| Pentoksyfilina 5% - 5,0 | w / w, przez usta | Zgodnie ze wskazaniami, zgodnie z instrukcją | 30% | ALE | ||||
| Kwas acetylosalicylowy 0,5 | przez usta | Zgodnie ze wskazaniami, zgodnie z instrukcją | 30% | ALE | ||||
| Leki do leczenia miejscowego | ||||||||
| Powidon-jod | Butelka 1 litr | Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| Chlorheksedyna | Butelka 500 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| Nadtlenek wodoru | Butelka 500 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| Dichlorowodorek oktenidyny 1% |
Butelka 350 ml, 20 gr |
Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| Nadmanganian potasu | Do gotowania roztwór wodny | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Maści rozpuszczalne w wodzie i na bazie tłuszczu (zawierające srebro, zawierające antybiotyki i środki antyseptyczne, maści wieloskładnikowe) | Tuby, butelki, pojemniki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| opatrunki | ||||||||
| Gaza, bandaże z gazy | metrów | Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| Bandaże medyczne | SZT. | Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| Bandaże elastyczne | SZT. | Zgodnie ze wskazaniami, zgodnie z instrukcją | 100% | ALE | ||||
| Opatrunki na rany (hydrożel, film, hydrokoloid itp.) | talerze | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Opatrunki ksenogenne na rany (skóra wieprzowa, cielęca, preparaty na bazie osierdzia, otrzewnej, jelit) | talerze | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Zwłoki ludzkiej skóry | talerze | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Zawiesiny komórek skóry hodowanych metodami biotechnologicznymi | fiolki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Preparaty do infuzji | ||||||||
| Chlorek sodu, roztwór do infuzji 0,9% 400ml | Butelki 400 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Roztwór mleczanu Ringera | Butelki 400 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| chlorek sodu, chlorek potasu, octan sodu, | Butelki 400 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| chlorek sodu, chlorek potasu, wodorowęglan sodu | Butelki 400 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Glukoza 5, 10% | Butelki 400 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Glukoza 10% | Ampułki 10 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Glukoza 40% | Butelki 400 ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Dekstran, 10% roztwór do infuzji | 400ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Inne leki (jak wskazano) | ||||||||
| Witaminy z grupy B | ampułki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Witaminy C | ampułki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Witaminy z grupy A | ampułki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Tokoferole | kapsułki | Według wskazań. zgodnie z instrukcją | 80% | ALE | ||||
| Blokery H2 i inhibitory pompy protonowej | ampułki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Etamzilat, roztwór do wstrzykiwań w ampułce 12,5% | ampułki 2ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Kwas aminokapronowy | fiolki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Difenhydramina | Ampułki 1%-1ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Prednizolon | Ampułki 30mg | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| metoklopramid | Ampułki 0,5%-2ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| insulina ludzka | Butelki 10ml/1000u | Zgodnie ze wskazaniami, zgodnie z instrukcją | 90% | ALE | ||||
| Aminofilina | Ampułki 2,5%-5ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Ambroksol | 15mg-2ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Furosemid | Ampułki 2ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Nystatyna | tabletki | Zgodnie ze wskazaniami, zgodnie z instrukcją | 50% | ALE | ||||
| Ambroksol | Syrop 30mg/5ml 150ml | Zgodnie ze wskazaniami, zgodnie z instrukcją | 80% | ALE | ||||
| Dekanian nandrolonu | Ampułki 1ml | Według wskazań | 50% | ALE | ||||
|
Żywienie dojelitowe białkowe (wsparcie odżywcze) Mieszanka sterylna w proporcji białko 7,5 g, Tłuszcze-5,0g, węglowodany-18,8g. Dzienna objętość od 500 ml do 1000 ml. |
Worki 800gr | Według wskazań | 100% | ALE | ||||
| 3-składnikowy worek do żywienia pozajelitowego do 35 kcal/kg/dzień 70/180, 40/80 przez pompę infuzyjną | Pojemność worków 1000, 1500 ml | Według wskazań | 50% | ALE | ||||
*OB występuje z uszkodzeniem wszystkich narządów i układów ludzkiego ciała, dlatego wymaga stosowania różnych grup leków (na przykład gastroprotektorów, cerebroprotektorów). Powyższa tabela nie może obejmować całej grupy leków stosowanych w leczeniu choroby oparzeniowej. Dlatego w tabeli przedstawiono najczęściej stosowane leki.
Interwencja chirurgiczna
1. Operacja - Pierwotne chirurgiczne leczenie rany oparzeniowej.
Wszyscy pacjenci zostali poddani pierwotnemu leczeniu operacyjnemu rany oparzeniowej. (PHOR).
Cel operacji - Oczyszczenie powierzchni rany i zmniejszenie liczby bakterii w ranie.
Wskazania- Obecność ran oparzeniowych.
Przeciwwskazania.
Technika PHOR: waciki zwilżone roztworami antyseptycznymi (roztwór powidonowo-jodowy, nitrofuran, chlorowodorek oktenidyny, chlorheksedyna), skóra wokół oparzenia jest oczyszczana z zanieczyszczeń, usuwane są ciała obce i złuszczony naskórek ze spalonej powierzchni, napinane duże pęcherze są nacinane i uwalniana ich zawartość . Rany leczy się roztworami antyseptycznymi (roztwór powidonu-jodu, dichlorowodorek oktenidyny, nitrofuran, chlorheksydyna). Stosowane są opatrunki z roztworami antyseptycznymi, hydrożelami, hydrokoloidami biologicznymi i naturalnymi.
2. Nekrotomia.
Cel operacji- wycięcie blizn w celu odbarczenia i przywrócenia ukrwienia kończyny, ruch klatki piersiowej
Wskazania. Ucisk kołowy z gęstym martwiczym parchem klatki piersiowej, kończyn z objawami zaburzeń krążenia.
Przeciwwskazania. Przy klinice ucisku i groźbie martwicy kończyny nie ma przeciwwskazań.
Po przetworzeniu pole operacyjne trzy razy roztworem jodopowidonu przeprowadza się podłużne rozcięcie parcha na zdrowe tkanki. Mogą być 2 lub więcej cięć. W takim przypadku krawędzie nacięcia powinny się rozchodzić, nie zakłócać dopływu krwi do kończyny i ruchu klatki piersiowej.
2. Operacja - Nerektomia
Nerektomia dzieli się na następujące typy: według terminów.
RHN - wczesna nekrektomia chirurgiczna 3-7 dni.
Nekrektomia chirurgiczna późna PCN 8-14 dni.
HOGR - chirurgiczne leczenie rany ziarninowej po 15 dniach.
Głębokość tkanki do usunięcia.
Styczny.
Powięzi.
Początkowo planowany jest czas nadchodzącej nekrektomii, rodzaj i objętość nadchodzącej interwencji chirurgicznej. Średni czas wykonania nekrektomii to 3-14 dni.
Głębokość tkanki do usunięcia.
Styczny.
Powięzi.
Operacja jest traumatyczna, kosztowna, wymaga masowego przetaczania składników i produktów krwiopochodnych, obecności allogenicznych, ksenogennych, biologicznych, syntetycznych opatrunków na rany, wysoko wykwalifikowanych anestezjologów, resuscytatorów, palnych.
Biorąc pod uwagę ciężką traumatyzację tkanek podczas tych operacji i masową utratę krwi podczas ich wykonywania, sięgającą nawet 300 ml z jednego procenta usuniętej skóry, przy planowaniu nekrektomii powyżej 5% konieczne jest stworzenie zapasu jednogrupowe FFP i masa erytrocytów. W celu zmniejszenia utraty krwi konieczne jest stosowanie środków hemostatycznych zarówno miejscowo - kwas aminokapronowy, jak i ogólnie - kwas triniksanowy, etamsylat.
Cel operacji- Wycięcie strupa po oparzeniu w celu oczyszczenia rany i przygotowania do przeszczepu skóry, ograniczenia powikłań infekcyjnych, zatrucia.
Wskazania. Obecność martwiczego parcha na powierzchni rany.
Przeciwwskazania. Bardzo ciężki stan pacjenta, ciężkie zakażenie ran oparzeniowych, masywne oparzenia powikłane uszkodzeniem narządów oddechowych, współistniejące oparzenie kontuzji ciężkie uszkodzenie wątroby, nerek, serca, ośrodkowego układu nerwowego, cukrzyca w postaci zdekompensowanej, obecność krwawienia z przewodu pokarmowego, stan psychozy zatrucia u pacjenta, uporczywe naruszenie prawidłowej hemodynamiki, naruszenie krwi krzepnięcie.
Metodologia zabiegu/interwencji:
Nerektomia wykonywana jest na sali operacyjnej w znieczuleniu ogólnym.
Po 3-krotnym przetworzeniu operacji pola r-m jod powidon, wstrzyknięcie wykonuje się zgodnie ze wskazaniami podskórnej tkanki tłuszczowej w celu zniwelowania ulgi i zmniejszenia utraty krwi.
Z pomocą nekrotomu: jako nekrotom można użyć elektrodermatomów, noży Gambdi, ultradźwięków, fal radiowych, desektorów hydrochirurgicznych różnych producentów, wielofunkcyjnego skalpela argonowego.
W żywych tkankach wykonuje się nekrektomię. W przyszłości wykonuje się hemostazę zarówno lokalną (kwas aminokapronowy, nadtlenek wodoru, elektrokoagulacja) jak i ogólną (kwas triniksanowy, FFP, czynniki krzepnięcia).
W przyszłości, po wytworzeniu stabilnej hemostazy podczas ograniczonej nekrektomii na powierzchni do 3% i stabilnym stanie pacjenta, wykonuje się autodermoplastykę z wykorzystaniem bezpłatnych przeszczepów dzielonych pobranych przez dermatom z miejsc dawcy.
Podczas wykonywania nekrektomii na obszarze powyżej 3% istnieje duże ryzyko nieradykalnego usunięcia tkanek martwiczych, powierzchnie rany zamyka się opatrunkami o charakterze naturalnym (skóra allogeniczna, powłoki ksenogenne), biologicznym lub syntetycznym , w celu przywrócenia utraconej funkcji barierowej skóry.
Po całkowitym oczyszczeniu powierzchni rany, skóra zostaje przywrócona poprzez przeszczep skóry.
Operacja - Leczenie chirurgiczne rana granulująca (COGR)
Cel: wycięcie patologicznych ziarnin i poprawa wszczepienia przeszczepów rozszczepionej skóry.
Wskazania.
1. Granulowanie ran oparzeniowych
2. Resztki nie gojące się rany
3. Rany z patologicznymi ziarninami
Przeciwwskazania. Niezwykle poważny stan pacjenta, uporczywe naruszenie prawidłowej hemodynamiki.
Metodologia zabiegu/interwencji:
W przypadku HOGR z rozległymi oparzeniami warunkiem wstępnym jest obecność elektrycznego dermatomu, noża Gumby. Skuteczniejsze i mniej traumatyczne jest leczenie ziarninowania urządzeniami hydrochirurgicznymi.
Pole operacyjne jest leczone roztworem jodopowidonu, chlorheksydyny i innych środków antyseptycznych. Przeprowadza się wycięcie patologicznych granulacji. Przy silnym krwawieniu operacji towarzyszy wprowadzenie składników i produktów krwiopochodnych. Operacja może skutkować ksenotransplantacją, allotransplantacją skóry, przeszczepem warstw keratynocytów, pokryciem ran w 2-4 pokoleniach.
Operacja - Autodermoplastyka (ADP).
Jest to główna operacja przy głębokich oparzeniach. ADP można przeprowadzić od 1 do 5-6 (lub więcej) razy, aż utracona skóra zostanie całkowicie przywrócona.
Cel operacji- zlikwidować lub częściowo zmniejszyć ranę powstałą w wyniku oparzeń poprzez przeszczep wolnych cienkich płatów skóry wyciętych z nieuszkodzonych części ciała pacjenta.
Wskazania.
1. Rozlegle granulujące rany oparzeniowe
2. Rany po nekrektomii chirurgicznej
3. Rany mozaikowe, rany resztkowe na powierzchni ponad 4 x 4 cm 2 powierzchni ciała
4. z rozległymi oparzeniami 3A po nekrektomii stycznej w celu przyspieszenia epitelializacji ran oparzeniowych.
Przeciwwskazania.
Metodologia zabiegu/interwencji:
W przypadku rozległych oparzeń ADP warunkiem wstępnym jest obecność elektrycznego dermatomu, perforatora skóry. Ręczne metody pobierania skóry prowadzą do utraty („uszkodzenia”) miejsca pobrania, co komplikuje późniejsze leczenie.
Leczenie miejsc dawczych trzykrotnie alkoholem 70%, 96%, roztworem jodopowidonu, chlorheksydyną, dichlorowodorkiem oktenidyny, środkami antyseptycznymi skóry. Za pomocą elektrodrmatomu usuwa się płat skóry o grubości 0,1 - 0,5 cm2 na obszarze do 1500 - 1700 cm2. Na miejsce dawcy nakłada się bandaż z gazy z roztworem lub folią antyseptyczną, hydrokoloidowe, hydrożelowe opatrunki na rany.
Przeszczepy rozszczepionej skóry (jeśli wskazano) są perforowane w stosunku 1:1, 5, 1:2, 1:3, 1:4, 1:6.
Perforowane przeszczepy są przenoszone na ranę oparzeniową. Mocowanie do rany (jeśli to konieczne) odbywa się za pomocą zszywacza, szwów, kleju fibrynowego. W przypadku ciężkiego stanu pacjenta, w celu powiększenia obszaru zamknięcia rany, autoallodermoplastyka łączona, autoksenodermoplastyka (siatka w siatce, przeszczepy w odcinkach itp.), przeszczep z komórek skóry wyhodowanych w laboratorium - fibroblastów , keratynocyty, mezenchymalne komórki macierzyste - wykonywane.
Rana się zamyka Gaza opatrunkowa z roztworem antyseptycznym, maścią na bazie tłuszczowej lub rozpuszczalnej w wodzie, syntetycznymi opatrunkami na rany.
Operacja - Przeszczep skóry ksenogennej, tkanek.
Cel operacji
Wskazania.
Przeciwwskazania. Niezwykle ciężki stan pacjenta, ciężka infekcja ran oparzeniowych, uporczywe naruszenie prawidłowej hemodynamiki.
Metodologia zabiegu/interwencji:
Leczenie pola operacyjnego roztworem antyseptycznym (powidon-jod, alkohol 70%, chlorheksydyna). Rany myje się roztworami antyseptycznymi. Całe lub perforowane płytki ksenogennej skóry (tkanki) przeszczepia się na powierzchnię rany. W łączonym przeszczepie podzielonej skóry auto i skóry ksenogenicznej (tkanki), tkanka ksenogeniczna jest nakładana na perforowaną autoskin z wysokim współczynnikiem perforacji (siatka w siatce). Ranę zamyka się bandażem z gazy z maścią lub roztworem antyseptycznym.
Operacja - Przeszczep skóry allogenicznej.
Cel operacji- Czasowe zamknięcie rany w celu zmniejszenia ubytków z powierzchni rany, ochrony przed drobnoustrojami, stworzenia optymalnych warunków do regeneracji.
Wskazania.
1. głębokie oparzenia (stopień 3B-4) na obszarze ponad 15-20% powierzchni ciała, gdy jednoczesna autotransplantacja skóry jest niemożliwa z powodu silnego krwawienia podczas nekrektomii. Podczas cięcia przeszczepów skóry całkowita powierzchnia rany zwiększa się przez pewien czas, dopóki rany nie zostaną nabłonkowane w miejscu przecięcia autoprzeszczepów i nastąpi wszczepienie przeszczepionych przeszczepów;
2. niedobór zasobów skóry dawcy;
3. niemożność równoczesnej autotransplantacji skóry ze względu na ciężkość stanu pacjenta;
4. jako tymczasowa osłona między etapami przeszczepu autoskin;
5. podczas przygotowania ran ziarninowych z głębokimi oparzeniami do autotransplantacji skóry u pacjentów z ciężkimi chorobami współistniejącymi, z powolnymi zmianami proces rany ze zmianą CT przy każdym opatrunku;
6. z rozległymi oparzeniami 3A po nekrektomii stycznej w celu przyspieszenia epitelializacji ran oparzeniowych.
7. z rozległymi oparzeniami granicznymi w celu zmniejszenia strat przez ranę oparzeniową, zmniejszenia bólu, zapobiegania zanieczyszczeniu mikrobiologicznemu;
Przeciwwskazania. Niezwykle ciężki stan pacjenta, ciężka infekcja ran oparzeniowych, uporczywe naruszenie prawidłowej hemodynamiki.
Metodologia zabiegu/interwencji:
Leczenie pola operacyjnego roztworem antyseptycznym (powidon-jod, alkohol 70%, chlorheksydyna). Rany myje się roztworami antyseptycznymi. Całe lub perforowane płytki skóry allogenicznej przeszczepia się na powierzchnię rany. W łączonym przeszczepie rozszczepionej skóry auto i allogenicznej (ze zwłok), skóra ze zwłok jest nakładana na perforowaną autoskin z wysokim współczynnikiem perforacji (siatka w siatce). Ranę zamyka się bandażem z gazy z maścią lub roztworem antyseptycznym.
Inne zabiegi
Transplantacja hodowanych fibroblastów, transplantacja hodowanych keratynocytów, łączona transplantacja hodowanych komórek skóry i autoskin.
Wskazania do porad ekspertów
Tabela 12
Wskazania do przeniesienia na oddział intensywnej terapii i resuscytacji:
1. Pogorszenie stanu pacjenta z pojawieniem się niewydolności oddechowej, sercowo-naczyniowej, wątroby i nerek.
2. Powikłanie choroby oparzeniowej – krwawienie, posocznica, niewydolność wielonarządowa
3. Ciężki stan po rozległej autoplastii skóry
Wskaźniki skuteczności leczenia
Oczyszczenie rany z tkanek martwiczych, kliniczna gotowość rany do postrzegania przeszczepu skóry, procent wszczepienia przeszczepów skóry, czas trwania leczenia szpitalnego. rehabilitacja;
przywrócenie funkcji motorycznej i wrażliwości dotkniętego segmentu skóry;
nabłonek ran;
czas trwania leczenia szpitalnego. rehabilitacja;
Dalsze zarządzanie.
Po wypisaniu pacjenta ze szpitala jest on poddawany obserwacji, leczeniu w przychodni przez chirurga, traumatologa i terapeutę.
Diagnoza różnicowa
Przy znanej historii, fakcie otrzymania rozległych oparzeń, diagnostyka różnicowa nie jest przeprowadzana.
Leczenie za granicą



