Środkowa tętnica mózgowa zawału mózgu. Dopływ krwi do mózgu
Środkowa tętnica mózgowa, która jest głównym odgałęzieniem tętnicy wewnętrznej tętnica szyjna, przechodzi przez bruzdę Sylviana (tętnicę bruzdy Sylviana) i zaopatruje rozległy obszar na wypukłej powierzchni oraz w głębi półkuli mózgowej. Rozgałęzienie tętnicy środkowej mózgu jest zmienne. Rozgałęzia się na:
a) głębokie lub centralne gałęzie wystające z początkowego odcinka pnia środkowej tętnicy mózgowej, zagłębiające się w rdzeń i zaopatrujące obszar węzłów podkorowych;
b) tętnice korowe lub obwodowe, z których pierwsza odchodzi od początku tętnicy środkowej mózgu; zaopatrują znaczną część wypukłej powierzchni półkul mózgowych.
B.V. Ognev dzieli z kolei tętnice korowe na zewnętrzne, które pochodzą z zewnętrznego półkola środkowej tętnicy mózgowej i są rozmieszczone na wewnętrznej powierzchni płata skroniowego, wewnętrznego, rozciągającego się od wewnętrznego półkola środkowej tętnicy mózgowej.
Wśród gałęzi korowych środkowej tętnicy mózgowej wyróżniają się następujące.
Tętnica czołowo-oczodołowa zaopatruje zewnętrzne i dolna powierzchnia czołowy (górny czołowy i większość dolnego zakrętu czołowego), odpowiednio, pola cytoarchitektoniczne 47, 46, 44 i częściowo ekscytujące 11, 10, a także przednia dolna część dolnego zakrętu czołowego. Wraz z tętnicą przedcentralną tętnica czołowo-oczodołowa dostarcza krew do podstawy dolnego zakrętu czołowego. Istnieją zespolenia z gałęziami przedniej tętnicy mózgowej. Ponieważ tętnica czołowo-oczodołowa składa się czasami z gałęzi dolnej i zewnętrznej, objawy zmiękczeń małoogniskowych są różne (zmiękczenia niezakrzepowe). W przypadku zakrzepicy pnia tętnicy dopływ krwi jest odcięty nie tylko w przedniej części oczodołu, ale także w tętnicach przedśrodkowych, centralnych i postcentralnych, aw kończynach przeciwległych do ogniska rozwija się naruszenie funkcji motorycznych. Kiedy krążenie krwi jest zaburzone w lewej tętnicy czołowo-oczodołowej, pojawia się afazja ruchowa.
Przedcentralny tętnica dolna(a. praecentralis inferior) zasila obszar przedniego centralnego zakrętu (dolna część 6, dolna i środkowa część 4 i częściowo 43), obszar wieczko, zakręt wyspowy (wysepka), dolna część nogi przedniej środkowej zakręt, noga środkowego zakrętu czołowego i Górna część szypułki dolnego zakrętu czołowego. Posiada zespolenia z przednią tętnicą mózgową. Wraz ze zmiękczeniem w okolicy tętnicy przedśrodkowej, po przeciwnej stronie rozwijają się zjawiska monoparezy twarzowo-ramiennej, naruszenie mięśni żucia i lewostronna lokalizacja ogniska - dyzartria, rzadko afazja ruchowa.
Tętnica centralna (dolna postcentralna) (a. centralis lub rolandica) zaopatruje obszar przedniego i tylnego zakrętu centralnego, 4, 3, 2, 1, 40 (w dolnej i środkowej części) i 43. Zmiękczenie w obszarze unaczynienie tętnicy centralnej powoduje pojawienie się porażenia lub niedowładu, charakteryzującego się: a) przewagą utraty funkcji (obszar ośrodków korowych odcinka dystalnego zasilany jest z tętnicy przedniej mózgu), b ) połączenie zaburzeń ruchowych z zanikiem mięśni. W przypadku zarośnięcia tętnicy centralnej dochodzi do niedowładu lub niedowładu połowiczego. Z przewagą uszkodzeń gałęzi zasilających przedni i tylny zakręt centralny, zaburzenia ruchu połączone z zaburzeniami sensorycznymi, które jednak nigdy nie są intensywne i mają ograniczony charakter. W przeciwieństwie do rozlanej hemianestezji w przeciwległych kończynach ze zmianami torebkowymi, w przypadku zmian korowych, zaburzenia czucia mają charakter miejscowy. Jeśli dotknięty jest obszar wieczkowy, mogą rozwinąć się zaburzenia połykania i żucia.
Tętnica postcentralna jest opisywana przez B.V. Ogneva i N. Metalnikova jako gałąź tętnicy ciemieniowej dolnej, która unaczynia zakręt nadbrzeżny, dolną, a czasem tylną część górnego płata ciemieniowego i przedni górny zakręt potyliczny. Kiedy krążenie krwi jest zaburzone, pojawiają się nieostro wyrażone zaburzenia wrażliwości.
Tętnica ciemieniowa przednia lub wstępująca (a. parietalis interior s. ascendens) zaopatruje obszar płata ciemieniowego odpowiadający polom cytoarchitektonicznym, częściowo podkorowy Biała materia w rejonie zakrętu nadbrzeżnego. Przy zmiękczeniu w obszarze tętnicy występuje niedowład połowiczy z upośledzoną wrażliwością, stereognozą, zaburzeniem schematu ciała, anosognozją (agnozja palców, autotopagnozja), dezorientacją w czasie (pacjent nie zna miesiąca, godziny) , apraksja w lewostronnym ognisku) i zaburzenia ataktyczne. Przy zablokowaniu przedniej tętnicy ciemieniowej obserwuje się fałszywy zespół wzgórzowy, który różni się od prawdziwego zespołu wzgórzowego mniejszym nasileniem bólu i większym zachowaniem wrażliwości. Wraz z nim przerost korowy, zaburzenie głębokiej wrażliwości, zaburzona koordynacja, mimowolne ruchy palce (ruchy pseudoatetotyczne), synkineza imitacyjna. Pojawienie się hiperpatii w zespole pseudowzgórza jest spowodowane stan patologiczny pobudliwość wzgórza wzgórza w wyniku naruszenia połączenia między wzgórzem a sekcją korową analizatora skóry, podczas gdy w prawdziwym zespole wzgórza występuje hiperpatia z powodu uszkodzenia samego wzgórza.
Tętnica ciemieniowa tylna lub pozioma (a. parietalis posterior s. inferior, s. horisontalis) rozgałęzia się w zakręcie nadbrzeżnym, dolnym odcinku górnego płata ciemieniowego, czasami obejmuje tylną część górnego płata ciemieniowego i przedniego górnego zakręt potyliczny i zaopatruje obszary, odpowiednio, 39 i częściowo 40 Brodmanów, z tyłu niewielkiego skrawka pól. W przypadku ognisk zmiękczenia spowodowanych zablokowaniem tylnej tętnicy ciemieniowej występują zjawiska agnozji i hemianopsji, a przy ogniskach po lewej stronie zjawiska agnozji optycznej, aleksji, afazji.
Tętnica zakrętu kątowego (a. angu is) odchodzi od środkowej tętnicy mózgowej w końcowej gałęzi lub jest kontynuacją samej środkowej tętnicy mózgowej. Rozgałęzia się w zakręcie kątowym i przedniej części zewnętrznych zakrętów potylicznych, gdzie łączy się z gałęziami tylnej tętnicy mózgowej, co odpowiada cytoarchitektonicznym 39. Gdy tętnica zakrętu kątowego jest zablokowana po lewej stronie, konstruktywna apraksja, występuje aleksja, agnozja, akalkulia i afazja czuciowa.
Tętnica skroniowa tylna (a. temporalis posterior) rozgałęzia się w tylnych odcinkach górnego i środkowego zakrętu skroniowego i zaopatruje odpowiednio tętnicę skroniową w pola cytoarchitektoniczne 21 ( Środkowa cześć pola), 22 (środkowa część pola), 37 (tylna połowa pola) i 52, 42. W obecności ognisk zmiękczania występuje afazja czuciowa lub czasami amnestyczna. Możliwa jest choroba zakrzepowo-zatorowa tętnicy skroniowej tylnej, w wyniku której rozwija się afazja czuciowa, której stopień zależy od nasilenia krążenia obocznego (możliwość ukrwienia chorego z tętnicy skroniowej przedniej, zespolenie z tętnicą skroniową tylną) .
Tętnica skroniowa środkowa (a. temporalis media) rozgałęzia się w środkowej części górnego i środkowego zakrętu skroniowego oraz w środkowej części dolnego zakrętu skroniowego. Zaopatruje obszar odpowiadający polom cytoarchitektonicznym 22 (przednia część pola) i 21. Objawy porażki wyraźnie nie wychodzą na jaw; czasami niewyraźnie wyrażone zaburzenia czucia (afazja czuciowa).
Tętnica skroniowa przednia (a. temporalis anterior) odchodzi od początku pnia środkowej tętnicy mózgowej, gałęzie w przedniej jednej trzeciej górnego i środkowego zakrętu skroniowego z rozpiętością do bruzdy skroniowej górnej, z wyjątkiem bieguna skroniowego i dostarcza terytorium skroniowe odpowiednio do pól 38 (tylna część pola) i 20. B. V. Ognev N. Metalnikova, w przeciwieństwie do Fua, wyróżnia się trzy tętnice skroniowe, z których środkowa tętnica skroniowa jest niestabilna. L. Ya Pines zaobserwował afazję czuciową i agnozję słuchową w uszkodzeniach przedniej tętnicy skroniowej.
Tętnica skroniowa biegunowa (a. temporalis polaris) rozgałęzia się na dolnej wewnętrznej i zewnętrznej powierzchni bieguna skroniowego i dostarcza niewielką powierzchnię tego ostatniego, odpowiadającą cytoarchitektoniczce 38. Izolowana nie powoduje wyraźnej dysfunkcji.
Głównym obszarem unaczynienia tętnicy środkowej mózgu jest:
- boczna część powierzchni oczodołu płata czołowego, wyspa i cała powierzchnia wypukła półkul mózgowych, z wyjątkiem pasa unaczynionego z tętnicy przedniej mózgu i okolicy tylnej, w tym bieguna potylicznego, unaczynionego z tętnicy tylnej mózgu ;
- górna połowa przedniej i tylnej kości udowej torebki wewnętrznej, powięź wzrokowa;
- ogoniasty (z wyjątkiem dolnej części bieguna czołowego) i bocznej części gałki bladej.
W przypadku zaburzeń krążenia w tętnicy środkowej mózgu występują różne zespoły kliniczne, w zależności od lokalizacji i charakteru proces patologiczny. Symptomatologia różni się w zależności od zmiany, w zależności od tego, czy dochodzi do zablokowania pnia czy gałęzi tętnicy.
Od czasów Foixa uważa się, że całkowite i częściowe zamknięcie tętnicy środkowej mózgu powoduje silniejsze zmiany w obszarze bliższym obliteracji niż w odległej. wieloletnie obserwacje wykazały, że przy całkowitym zablokowaniu pnia środkowej tętnicy mózgowej krążenie krwi jest zaburzone głównie w pobliskich gałęziach ( głębokie tętnice), ale w odgałęzieniach dystalnych jest mniej zaburzony. Tak więc przy całkowitym zablokowaniu pnia środkowej tętnicy mózgowej w układzie tętniczym rozwija się proksymalny rodzaj odcięcia dopływu krwi. Przy częściowym zablokowaniu tułowia środkowej tętnicy mózgowej lub tętnicy szyjnej wewnętrznej w układzie tętnicy środkowej mózgu może wystąpić dystalne zaburzenie krążenia. Częściowa blokada pnia środkowej tętnicy mózgowej (skrzeplina ciemieniowa, blaszka miażdżycowa i powoduje bezzakrzepowe zmiękczenie w obszarze unaczynienia dystalnych gałęzi korowych tętnicy środkowej mózgu. Niedokrwienie nie-
Od czasów Foixa uważa się, że całkowite i częściowe zamknięcie tętnicy środkowej mózgu powoduje silniejsze zmiany w obszarze bliższym obliteracji niż w odległej. Obserwacje długoterminowe wykazały, że przy całkowitym zablokowaniu pnia tętnicy środkowej mózgu krążenie krwi jest zaburzone głównie w pobliskich odgałęzieniach (tętnicach głębokich), natomiast w odgałęzieniach dalszych jest ono mniej zaburzone. Tak więc przy całkowitym zablokowaniu pnia środkowej tętnicy mózgowej w układzie tętniczym rozwija się proksymalny rodzaj odcięcia dopływu krwi. Przy częściowym zablokowaniu tułowia środkowej tętnicy mózgowej lub tętnicy szyjnej wewnętrznej w układzie tętnicy środkowej mózgu może wystąpić dystalne zaburzenie krążenia. Częściowa blokada pnia środkowej tętnicy mózgowej (skrzeplina ciemieniowa, blaszka miażdżycowa i powoduje bezzakrzepowe zmiękczenie w obszarze unaczynienia dystalnych gałęzi korowych środkowej tętnicy mózgowej. Martwica niedokrwienna rozwija się w wyniku skurczu odruchowego i angioparesis dystalnych gałęzi.
Szybko przemijające zaburzenia krążenia w dorzeczu tętnicy środkowej mózgu przebiegające z tym samym typem objawów są spowodowane patologicznymi impulsami z tętnicy szyjnej wewnętrznej i zależą od stopnia zakrzepicy) tętnicy szyjnej wewnętrznej, zmiany morfologiczne w obrębie tętnicy szyjnej wewnętrznej. ściany tętnicy środkowej mózgu i możliwości kompensacji krążenia krwi z kręgu Willisa.
Całkowite niedrożność pnia tętnicy środkowej mózgu do początku gałęzi głębokich powoduje rozległe zmiękczenie miąższu mózgu, który zaopatrują gałęzie tętnicy środkowej mózgu. W takich przypadkach dochodzi do śpiączki, rozwija się porażenie połowicze (porażenie bardziej wyraźne w ramieniu), hemianestezja typu korowego, hemianopsja, niedowład wzroku, afazja w ognisku po lewej stronie); kurs jest progresywny, wynik czasami jest śmiertelny. 114-118 przedstawia warianty zmiękczenia w zakrzepicy tętnicy środkowej mózgu i krwotoku w jej unaczynieniu.
Niecałkowite zablokowanie pnia środkowej tętnicy mózgowej w początkowym odcinku powoduje zaburzenie krążenia krwi w głębokich gałęziach, w tętnicy bezoczodołowej, czasem częściowo w innych proksymalnie odchodzących tętnicach. zmiękczenie rozwija się w obszarze torebki wewnętrznej (powłokowo-ogonowa część skorupy ciała ogoniastego, zewnętrzna część bladego jądra, torebka zewnętrzna, ogrodzenie, wyspa, tylna zewnętrzna część oczodołu i częściowo dolny (trzeci) zakręt czołowy Semiotyka niecałkowitego zablokowania pnia środkowej tętnicy mózgowej, z towarzyszącym zamknięciem głębokich gałęzi, przedstawia się następująco: porażenie połowicze, równomiernie wyrażone w obu kończynach przeciwnych do ogniska, z utrzymującym się niedociśnieniem za głębokie uszkodzenie włókna motoryczne w wewnętrznej torebce i uszkodzenia układu prążkowiowego. Do paraliżu dołączają nieznaczne zaburzenia czucia. Uszkodzenie nadjądrowe nerwów ruchowych czaszkowych powoduje w takich przypadkach centralny niedowład nerwu twarzowego i podjęzykowego. Wraz z lokalizacją ogniska w lewej półkuli rozwijają się zjawiska afazji ruchowej, która czasami jest zastępowana uporczywą dyzartrią.
Zablokowanie tętnicy środkowej mózgu po odejściu głębokich gałęzi w pobliżu gałęzi wstępującej (a. ascendens) powoduje zmiękczenie podkorowej istoty białej (półśrodek) w tylnych odcinkach zakrętów środkowych i dolnych czołowych, na wyspie, w przedni i tylny zakręt centralny oraz przedni ciemieniowy, czasami w górnym zakręcie skroniowym. Martwica istoty białej sięga głęboko, czasami sięgając wyściółki komory bocznej. Obszar mózgu zaopatrywany przez przednią tętnicę ciemieniową zwykle pozostaje nienaruszony; mniej cierpi krążenie krwi w tętnicy czołowo-oczodołowej, a także w tylnych długich gałęziach korowych (tylnej ciemieniowej, tylnej skroniowej). Wyspa jest najgłębiej dotknięta, a podkorowa istota biała w tylnej części przednich i tylnych zakrętów centralnych (półśrodek).
Obraz kliniczny to hemiplegia z hemianestezją, upośledzoną stereognozą, ale bez hemianopii. Paraliż górnych kończyn monoplegicznych naprzeciwko ogniska jest wyrażony nierównomiernie: zwykle jest bardziej dotknięty niż noga. Wynika to z faktu, że porażenie jest spowodowane uszkodzeniem ośrodków w mózgu i przewodników w istocie białej, a porażenie jest spowodowane naruszeniem tylko przewodzącego unerwienia (ośrodki korowe są unaczynione za przednią tętnicą mózgową). W przypadku zaburzeń krążenia w lewej środkowej tętnicy mózgowej rozwijają się afazja, aleksja, agrafia, akalkulia, apraksja, agnozja. Przy dużym skupieniu można zaobserwować całkowitą afazję, hemianopsję. zablokowanie środkowej części tętnicy środkowej mózgu zaburza przepływ krwi w tętnicach głębokich (perforujących), dochodzi do martwicy powłoki, jądra ogoniastego i torebki wewnętrznej. Łagodne objawy prążkowia łączą się z porażeniem połowiczym.
Niedrożność pnia środkowej tętnicy mózgowej w jej dystalnym odcinku (po liściach gałęzi wznoszących się) powoduje naruszenie krążenia krwi w tylnych tętnicach ciemieniowych, skroniowych i kątowych tylnych. Ogniskowe zmiękczenie rozwija się w dolnym płatku ciemieniowym (pole przedniej części potylicznej (pole w tylnej części górnych i środkowych zakrętów skroniowych (pola 21), a podkorowa istota biała jest również niszczona do wyściółki bocznej) komora, a także ścieżki wzrokowe. Wraz ze zmianą rozwija się zespół ciemieniowo-skroniowo-kątowy: hemianopsja spowodowana uszkodzeniem układu przewodzącego i charakteryzująca się przewagą w dolnym kwadrancie. W przypadku lokalizacji lewostronnej obserwuje się również afazję czuciową lub amnestyczną, apraksję, a czasem agnozję. Przy rozległym skupieniu do zespołu kątowego ciemieniowo-skroniowego dołączają objawy uszkodzenia tylnego centralnego zakrętu i włókien przedniego centralnego zakrętu - hemiplegemianestezja z dominującym naruszeniem wrażliwości dyskryminacyjnej, poczuciem lokalizacji i stereognozą. W przypadku diagnozy miejscowej zespół ten różni się od zespołu spowodowanego zmiękczeniem gałęzi korowych środkowej tętnicy mózgowej, zjawiskiem apraksji, afazji czuciowej, zaburzeń czucia i hemianopsji.
Połączenie zmian przednich i tylnych gałęzi ciemieniowych środkowej tętnicy mózgowej prowadzi do pojawienia się hemianestezji i łagodnej hemiplegii. Gdy naruszona jest wrażliwość, zwłaszcza dyskryminacyjna (poczucie lokalizacji itp.), Złożone formy wrażliwości i stereognozy. Czasami dochodzi do naruszenia schematu ciała, pojawia się apraksja, imitacja synkinezy. Obraz kliniczny przypomina zespół wzgórzowy, ale różni się od osobliwości zaburzeń czucia (zespół wzgórza jest zdominowany przez naruszenia wrażliwości protopatycznej) i naruszenie wyższych funkcji korowych. zaburzenia krążenia w tylnej tętnicy skroniowej łączą się z porażką tętnic ciemieniowych, następnie występują zjawiska afazji czuciowo-amnestycznej.
W przypadku obustronnych zaburzeń krążenia w środkowej tętnicy mózgowej i lokalizacji ognisk w symetrycznych obszarach mózgu powstają złożone zespoły. Zespół obustronnych zaburzeń krążenia w głębokich gałęziach tętnicy środkowej mózgu charakteryzuje się następującymi zjawiskami: czterokończynowe lub czterokończynowe, dyzartria, dysfunkcja narządów miednicy, amimia, drżenie drobne lub hiperkineza typu parkinsonowskiego. Czasami występuje wyraźny zespół pseudobulbarowy z zaburzeniami mowy, amimią, dysfagią, ataksją, zmianą chodu, drżeniem, niedociśnieniem w obecności niedowładu piramidowego, odruchami automatyzmu jamy ustnej, zaburzeniami oddawania moczu, zaburzeniami psychicznymi.
Przy symetrycznych obustronnych zmianach w okolicy striopallidarowej występuje parkinsonizm z amimią, sztywnością, nasileniem odruchów postawy, tendencją do zginania ciała i monotonną, spokojną mową. Zespół symetrycznych zaburzeń krążenia w obwodowych gałęziach korowych tętnicy środkowej mózgu
(zespół obustronnego symetrycznego zmiękczenia mózgu) charakteryzuje się diplegią fadiolinguomastikatory z uszkodzeniem twarzy, języka i mięśni żucia, zjawiskami niedowładu rzekomoopuszkowego z zaburzeniami połykania, fonacją, gwałtownym śmiechem i płaczem.
W przypadku zaburzeń krążenia w układzie tętnicy środkowej mózgu wyróżnia się następujące ogniskowe zespoły dysko-krążeniowe (zespoły ogniskowego zmiękczenia).
Przedośrodkowy zespół dysko-krążeniowy obejmuje porażenie mięśni twarzy, niedowład i zanik języka oraz mięśni żucia, czyli korowy zespół nadgałkowy. Przy obustronnym skupieniu odnotowuje się diplegię mięśni twarzy, języka i mięśni żucia. W przypadku lokalizacji lewostronnej obserwuje się nie tylko niedowład języka (dyzartria), afazję ruchową, a czasem aleksję.
Zespół korowo-podkorowy ośrodkowego układu dyskowo-krążeniowego objawia się rozwojem porażenia centralnego bez zaburzania unerwienia doprowadzającego.
Postcentralny zespół dysko-krążeniowy, spowodowany uszkodzeniem płata ciemieniowego, charakteryzuje się hemianestezją (przeważają zaburzenia wrażliwości głębokiej i złożonej), niekiedy bólem wzgórzowym, zaburzeniami koordynacji i ruchami pseudoatetotycznymi. Zespół przypomina wzgórze, ale różni się brakiem ciężkiej przerostu, hiperkinezy wzgórza. zespół nazywa się pseudowzgórzem. Przy lewostronnej lokalizacji ogniska odnotowuje się zjawiska anartrii i apraksji.
Zespół dyskonkulacyjny ciemieniowy objawia się ideową apraksją, astereognozą. Skroniowy zespół dyskowo-krążeniowy z bardziej powszechnym ogniskiem, zespół skroniowo-kątowy objawia się homonimiczną hemianopsją, z ogniskiem po lewej stronie w połączeniu z afazją czuciową i aleksją.
Na elektroencefalogramie z zakrzepicą środkowej tętnicy mózgowej wykryto asymetrię międzypółkulową.
BLOKADA I ZWĘŻENIE TĘTNIC MÓZGU
Etiologia i patogeneza
Przewlekłe choroby aorty i tętnic prowadzą do upośledzenia przepływu krwi przez naczynia z powodu zmian obliteracyjnych (stenotycznych) lub rozszerzających (tętniakowych).
Najczęstsze przyczyny obliteracji lub zwężenia tętnic to:
1) zarost miażdżycy;
2) nieswoiste zapalenie aorty;
3) zakrzepowo-zarostowe zapalenie naczyń (zapalenie wsierdzia).
Bez względu na przyczynę obliteracji naczyń pojawia się mniej lub bardziej wyraźne niedokrwienie tkanek, aby wyeliminować operacje rekonstrukcyjne, które są stosowane, biorąc pod uwagę charakterystykę procesu patologicznego. Charakterystyka chorób zacierających naczynia mózgowe poniżej. Dopływ krwi do większości półkul mózgowych pochodzi z dorzecza tętnicy szyjnej wewnętrznej. Z jego puli krew dostarczana jest do: torebki wewnętrznej, węzłów podkorowych i białej substancji podkorowej, kory płatów czołowych, skroniowych i ciemieniowych. Częstą przyczyną zaburzeń krążenia, zarówno przemijających, jak i uporczywych, jest niedrożność tętnicy szyjnej (zakrzepica, zwężenie). Tętnica szyjna jest zajęta częściej u mężczyzn niż u kobiet. Zwężenie i zakrzepica w wyniku miażdżycy zlokalizowane są zwykle w rozwidleniu tętnicy szyjnej wspólnej lub w zatoce tętnicy szyjnej wewnętrznej. W rzadkich przypadkach dochodzi do niedrożności tętnicy szyjnej wspólnej lub zewnętrznej lub obustronnego uszkodzenia tętnic szyjnych. Do naruszenia krążenie mózgowe wskazówki patologiczna krętość i załamania tętnicy szyjnej. Surowość zmiany ogniskowe w mózgu i objawy kliniczne w procesach okluzyjnych w tętnicach szyjnych zależą od stanu krążenia obocznego. W przypadku naruszenia krążenia obocznego zwykle występują małe ogniska zawału mózgu, najczęściej w dorzeczu tętnicy środkowej mózgu. W przypadku połączonej zmiany pozaczaszkowych i wewnątrzczaszkowych odcinków tętnicy szyjnej wewnętrznej lokalizacja i wielkość zawału mózgu zależą od patologii naczyń końcowych. Z zakrzepicą wewnątrzczaszkową tętnicy szyjnej wewnętrznej, której towarzyszy dysocjacja koła tętniczego duży mózg wstępująca zakrzepica, duże ogniska zawału rozwijają się w puli powierzchownych i głębokich gałęzi tętnicy środkowej i przedniej mózgu, czemu towarzyszą masywne objawy neurologiczne i często prowadzą do śmiertelny wynik.
Klinika
Niedrożność tętnic mózgowych w początkowe etapy postępuje w postaci przemijających zaburzeń krążenia mózgowego. W tym okresie pacjentom zaczyna przeszkadzać uczucie osłabienia, drętwienie kończyn, pogorszenie ostrości wzroku w jednym oku itp. Okres przejściowych zaburzeń niedokrwiennych (ataków) może mieć inny czas trwania. Zaburzenia krążenia mózgowego z przetrwałym zespołem ogniskowym są różne. ostra forma charakteryzuje się nagłym początkiem apopleksji. Forma podostra tworzy się powoli, w ciągu kilku godzin lub 1-2 dni. Postać przewlekła lub pseudoguzowa charakteryzuje się bardzo powolnym (przez kilka dni lub nawet tygodni) wzrostem objawów. Zamknięciu tętnicy szyjnej wewnętrznej towarzyszy pojawienie się różnych objawów neurologicznych. W 20% przypadków dochodzi do rozwoju naprzemiennego zespołu optyczno-piramidowego, który charakteryzuje się ślepotą lub pogorszeniem widzenia po stronie zmiany, czasami w połączeniu z atrofią nerwu wzrokowego, zaburzeniami piramidowymi po przeciwnej stronie. Naruszenia te mogą pojawiać się jednocześnie lub mają charakter niestabilny. W tym samym czasie pojawiają się zaburzenia ruchowe, czuciowe lub wzrokowe. Najczęstszym objawem w niedrożności tętnicy szyjnej wewnętrznej jest niedowład przeciwstawnych kończyn z przewagą ramienia (najczęściej typu korowego). W większości przypadków monopareza jest bardziej powszechna. Wraz z uszkodzeniem lewej tętnicy szyjnej często rozwija się afazja, zwykle ruchowa. Są też naruszenia wrażliwości, hemianopsja. Napady padaczkowe są mniej powszechne.
Z zakrzepicą wewnątrzczaszkową tętnicy szyjnej wewnętrznej, dysocjacja kręgu tętniczego mózgu, wraz z porażeniem połowiczym i przekrwieniem połowiczym, obserwuje się wyraźne objawy mózgowe: ból głowy, wymioty, zaburzenia świadomości, pobudzenie psychoruchowe, wtórny zespół pnia w wyniku obrzęku mózgu, splątanie i ucisk pnia mózgu. Podczas ściskania zdrowej tętnicy szyjnej pojawiają się zawroty głowy, omdlenia, a czasem drgawki w zdrowych kończynach. Szczególne znaczenie dla diagnozy ma angiografia.
Diagnostyka
Oprócz danych klinicznych, dodatkowe metody badania: dopplerografia ultrasonograficzna mózgu, reoencefalografia, angiografia.
Leczenie
Niedrożność tętnicy szyjnej jest leczona zachowawczo. W niektórych przypadkach możliwe jest użycie metody chirurgiczne leczenie, które występuje przy zwężeniu w wyniku miażdżycy, a także braku lub niewielkiego nasilenia utrzymujących się objawów neurologicznych.
Tętnica mózgowa przednia. Powierzchowne gałęzie zaopatrują go w krew przyśrodkowa powierzchnia płat czołowy i ciemieniowy, płat przyśrodkowy, częściowo oczodołowa powierzchnia płata czołowego, zewnętrzna powierzchnia pierwszego zakrętu czołowego, górna część centralnego i górnego zakrętu ciemieniowego, większość ciała modzelowatego (z wyjątkiem jego większość sekcji tylnych). Centralne (głębokie) gałęzie (największa z nich to tętnica nawrotowa Gubnera) dostarczają krew do przedniej części uda torebki wewnętrznej, przednich odcinków głowy jądra ogoniastego, skorupy bladej kuli, częściowo regionu podwzgórza , wyściółczaka przedniego rogu komory bocznej.
Rzadko rozwijają się rozległe zawały obejmujące cały obszar irygacji przedniej tętnicy mózgowej. Te ataki serca powstają w wyniku zablokowania pnia przedniej tętnicy mózgowej dopiero po opuszczeniu przedniej tętnicy łączącej.
Również ta patologia występuje z połączoną zmianą naczyń zaangażowanych w tworzenie sieci krążenia obocznego przez przednią tętnicę łączącą.
Klinika
Z rozległymi zawałami mózgu w dorzeczu przedniej tętnicy mózgowej obraz kliniczny charakteryzuje się pojawieniem się objawów neurologicznych w postaci porażenia spastycznego proksymalnego odcinka górnego i dystalnego dolne kończyny po stronie przeciwnej do zmiany. Często występuje opóźnienie lub nietrzymanie moczu. Charakteryzuje się obecnością odruchu chwytania i objawami automatyzmu jamy ustnej. W przypadku obustronnego zawału mózgu często dochodzi do naruszenia stan psychiczny pacjent w postaci spontaniczności, zmniejszonej krytyki, osłabienia pamięci itp. Często w przypadku uszkodzenia ciała modzelowatego po lewej stronie rozwija się apraksja lewej ręki. Czasami obserwuje się łagodnie wyrażone zaburzenia wrażliwości na sparaliżowanej nodze.
W dorzeczu tętnic przednich mózgu najczęściej rozwijają się ograniczone zawały mózgu. Ten fakt ze względu na specyfikę sieci krążenia obocznego, a także fakt, że podczas procesu miażdżycowego dochodzi do nierównomiernego uszkodzenia końcowych gałęzi przedniej tętnicy mózgowej. W przypadku zakrzepicy lub zwężenia tętnicy przyśrodkowej rozwija się monopareza stopy, która może naśladować niedowład obwodowy. W obszarze zaopatrywanym przez tę tętnicę występuje apraksja lewostronna z uszkodzeniem tętnicy wieńcowej i rozwojem zawału serca w obszarze zaopatrywanym przez tę tętnicę. Przy uszkodzeniu obszaru przedruchowego i ścieżek z niego obserwuje się tak zwany zespół rozszczepienia piramidowego, gdy stopień spastyczności znacznie dominuje nad stopniem niedowładu i obserwuje się rzadki wzrost odruchów ścięgnistych przy zachowaniu brzusznych; przeważają patologiczne odruchy stóp typu zgięciowego.
Tętnica środkowa mózgu - to największa z tętnic mózgu, dostarcza krew do jej rozległych odcinków.
Istnieją dwie gałęzie tętnicy mózgowej:
1) centralne (głębokie) gałęzie, które rozciągają się od początkowej części pnia tętnicy i zasilają większość węzłów podkorowych i torebki wewnętrznej;
2) gałęzie korowe: przednia tętnica skroniowa, która odchodzi od początkowej części pnia środkowej tętnicy mózgowej i zasila większość obszaru skroniowego; gałęzie wznoszące się wychodzące ze wspólnego pnia: oczodołowo-czołowa, przedcentralna (preroland), centralna (roland), przednia tętnica ciemieniowa; tylne tętnice ciemieniowe, tylne skroniowe i kątowe.
Najczęściej atak serca rozwija się w dorzeczu środkowej tętnicy mózgowej. Wynika to z predyspozycji tętnicy do zmian miażdżycowych, zwężenia, zakrzepicy, zatorowości (pochodzenia kardiogennego lub tętniczo-tętniczego). W niektórych przypadkach zawał mózgu występuje w obecności procesu okluzyjnego w tętnicy szyjnej, ale przy braku zmian patologicznych w samej tętnicy środkowej mózgu. Najczęściej zawał mózgu rozwija się w wyniku połączonego uszkodzenia tętnic szyjnych wewnętrznych i środkowych mózgu.
Klinika
Obecność charakterystycznych objawów i stopień ich nasilenia w przypadku zablokowania lub zwężenia tętnicy zależy od lokalizacji procesu okluzyjnego, skuteczności mechanizmów kompensacyjnych krążenia obocznego, rozwoju zawału serca i jego wielkości . Tak więc, z powodu zablokowania pnia tętnicy do miejsca pochodzenia głębokich gałęzi, wpływa to na całą jego dorzecze (całkowity zawał). Jeśli wada jest zlokalizowana za miejscem powstania głębokich gałęzi, wówczas obserwowany wzór zmiany ma charakter bardziej lokalny, obejmując pulę tylko gałęzi korowych (kory i leżącej pod nią istoty białej).
Całkowity zawał w puli tętnic obejmuje tylne zakręty czołowe, dolne 2/3 przednich i tylnych zakrętów środkowych, obszar wieczkowy, znaczną część okolicy ciemieniowej i skroniowej, wyspę, środek półowalny, torebkę wewnętrzną ( częściowo przednia kość udowa, kolano, przednia tylna kość udowa), węzły podkorowe i część wzgórza. Najczęściej zaburzenia krążenia w dorzeczu tylnych gałęzi tętnicy środkowej mózgu występują z jednoczesnym uszkodzeniem tylnej tętnicy mózgowej, układu kręgowo-podstawnego.
Zespół kliniczny z całkowitym zawałem w dorzeczu środkowej tętnicy mózgowej składa się z kontralateralnej hemiplegii, hemianestezji i hemianopsji. Zawały lewej półkuli również powodują afazję. typ mieszany lub całkowity, z prawą półkulą - anosognozja. Jeśli dorzecze tylnych gałęzi korowych tętnicy nie cierpi, to nie ma hemianopii, zaburzenia czucia są mniej głębokie, mowa jest zwykle zaburzona przez rodzaj afazji ruchowej. Zawał serca w basenie głębokich gałęzi prowadzi do tymczasowego naruszenia wrażliwości (porażenie spastyczne), z lokalizacją ognisk w lewej półkuli powstaje krótkotrwała afazja ruchowa. Przy rozległym zawale w dorzeczu gałęzi korowych obserwuje się porażenie połowicze lub niedowład połowiczy z pierwotną zmianą funkcji ręki, naruszeniami wszystkich rodzajów wrażliwości, hemianopsją; z ogniskami lewej półkuli, dodatkowo afazją mieszaną lub całkowitą, upośledzeniem liczenia, pisania, czytania, apraksji. W ogniskach prawopółkulowych w ostrym okresie udaru często występują anosognozja i autotopagnozja.
W przypadku zawału serca w dorzeczu wspólnego pnia wznoszących się gałęzi tętnicy charakterystyczny jest rozwój porażenia połowiczego lub niedowładu połowiczego z przewagą dysfunkcji twarzy i dłoni, niedoczulica połowicza typu korowego, z ogniskami lewej półkuli - motorycznymi afazja.
Wraz z zawałem serca w dorzeczu tylnych gałęzi środkowej tętnicy mózgowej rozwija się zespół kąta ciemieniowo-skroniowego. Ten zespół się objawia następujące objawy: niedowidzenie połowicze w połowie lub w dolnym kwadrancie, niedoczulica połowicza z astereognozą. Możliwe jest również rozwinięcie niedowładu doprowadzającego kończyn, który występuje, gdy upośledzona jest głęboka wrażliwość. W uszkodzeniach lewej półkuli oprócz tych objawów występują afazja czuciowa i amnestyczna, apraksja, akalkulia, agrafia i agnozja palców. W przypadku ognisk półkulistych mogą wystąpić zaburzenia schematu ciała.
Zawały w puli poszczególnych gałęzi tętnicy środkowej mózgu występują z bardziej ograniczonymi objawami. W przypadku zawału mózgu w dorzeczu tętnicy przedśrodkowej dochodzi do porażenia mięśni języka, dolnej części twarzy i mięśni żucia. Pojawienie się afazji ruchowej wskazuje na obecność ognisk w lewej półkuli mózgu. Najpoważniejsza jest zmiana obustronna. W tym przypadku rozwija się zespół pseudobulbarowy, który charakteryzuje się naruszeniem fonacji, artykulacji i aktu połykania.
W przypadku zawału serca w dorzeczu tętnicy środkowej obserwuje się porażenie połowicze lub niedowład połowiczy z przewagą niedowładu w ramieniu (bez afazji). W przypadku zawału serca w dorzeczu tylnej tętnicy ciemieniowej we wszystkich typach wrażliwości obserwuje się hemipestezję lub hemianestezję, czasami z niedowładem doprowadzającym. Ten zespół nazywa się pseudowzgórzem, ale nie ma bólu, który jest tak charakterystyczny dla zmian guzka wzrokowego. Być może rozwój zawałów serca w głębokich partiach półkul mózgowych. W takim przypadku zmiany są zwykle niewielkie. Ten typ zawały odnosi się do zawałów lakunarnych. Ich pochodzenie wiąże się z niedokrwieniem w puli poszczególnych tętnic prążkowia, które często jest wywoływane przez współistniejące nadciśnienie tętnicze lub miażdżycę u pacjenta. W przypadku pojedynczych ognisk uszkodzenia tkanki mózgowej klinika może zostać usunięta (łagodny przejściowy niedowład połowiczy) lub całkowicie nieobecna. Obustronne zawały lakunarne w jądrach soczewkowatych przyczyniają się do powstania stanu lacunaris. Zawałom lakunarnym w tylnej części uda torebki wewnętrznej zwykle towarzyszy rozwój ograniczonych objawów, reprezentowanych albo przez niedowład mono, niedowład połowiczy lub porażenie połowicze, albo tylko zaburzenia czucia. W przypadku obustronnych małych zmian ogniskowych mózgu rozwija się tak zwany stan lakunarny. Obecność tego stanu powoduje rozwój zespołów: pseudobulbarowych i akinetycznych, a także spadek inteligencji.
Tętnica splotu naczyniówkowego przedniego (kostek przedni) uczestniczy w dopływie krwi do tylnej części uda (tylne dwie trzecie). W niektórych przypadkach tętnica ta jest zaangażowana w dopływ krwi do jądra ogoniastego, gałki bladej (jej wewnętrznych segmentów), dolny róg(jego ściana boczna), komora boczna, torebka wewnętrzna (część zazębna). Obszar ukrwienia tej tętnicy ma wysoce rozwiniętą sieć zespoleń, co tłumaczy drobne objawy neurologiczne w zmianach okluzyjnych tej tętnicy. Najczęściej dochodzi do ataku serca bladej kuli (jej części środkowej).
Tętnica tylna mózgu. Jego gałęzie korowe dostarczają krew do kory i leżącej pod nią istoty białej regionu potyliczno-ciemieniowego, obszarów tylnych i przyśrodkowo-podstawnych regionu skroniowego. Gałęzie środkowe (głębokie) (perforacja wzgórza, kolano wzgórza, przedstrzałkowe) dostarczają krew do znacznej części guzka wzrokowego, tylnego obszaru podwzgórza, pogrubienia ciała modzelowatego, korony wzrokowej i jądra podguzowego (ciało Lewisa) ; gałęzie również rozgałęziają się od tętnicy do śródmózgowia. Z reguły zawał serca występuje, gdy tętnica lub jej gałąź jest zablokowana, gdy główna lub tętnica kręgowa. Ich połączona porażka jest dość często odnotowywana. W związku z licznymi zespoleniami gałęzi tylnej tętnicy mózgowej z innymi tętnicami mózgowymi (tętnicami środkowymi, przednimi, splotem naczyniówkowym) całkowite zawały w dorzeczu tej tętnicy są niezwykle rzadkie. Obejmując cały płat potyliczny, trzeci i częściowo drugi płat skroniowy, zawał w dorzeczu gałęzi korowych tylnej tętnicy mózgowej rozciąga się również na podstawowy i przyśrodkowy zakręt podstawny płata skroniowego (na przykład przyhipokampowy) .
Klinika
Obserwuje się hemianopsję homonimiczną lub hemianopsję górnego kwadratu, rzadziej morfopsję i agnozję wzrokową. Przejściowa amnezja z późniejszym rozwojem aleksji, umiarkowanie ciężka afazja czuciowa występuje wraz z rozwojem zawału serca zlokalizowanego w lewej półkuli. W przypadku obustronnych zawałów w okolicy kory potylicznej rozwija się tzw. widzenie rurkowe, związane z powstawaniem obustronnej hemianopsji i zachowaniem widzenia plamkowego. Być może rozwój ślepoty korowej spowodowany niewydolnością zespoleń między gałęziami korowymi środkowej i tylnej tętnicy mózgowej w częściach kory potylicznej odpowiedzialnych za widzenie plamki żółtej. Ta ostatnia charakteryzuje się zachowaniem reakcji źrenic na światło, ponieważ drogi wzrokowe od siatkówki do pnia mózgu nie są uszkodzone. W przypadku utrzymania pola i ostrości wzroku lub przy łagodnych naruszeniach tego ostatniego, jedno lub drugie zaburzenie wyższego funkcje wizualne. Tak więc w przypadku obustronnych zawałów na styku regionów ciemieniowych i potylicznych czasami występuje zespół agnozji na twarzy (prozopagnozja), gdy pacjent traci zdolność rozpoznawania twarzy krewnych i przyjaciół przy zachowaniu zdolności rozpoznawania otaczających obiektów . Do tego zespołu agnozji w niektórych przypadkach mogą dołączać inne. zmiany patologiczne w postaci utraty pamięci topograficznej, naruszenia orientacji w przestrzeni. W przypadku okluzyjnego uszkodzenia tylnej tętnicy mózgowej może rozwinąć się nabyta achromatopsja (zaburzenie widzenia kolorów), która zwykle występuje przy ograniczonym obustronnym zawale płatów potylicznych mózgu (ich niższe dywizje). Środowisko wydaje się pacjentowi jednocześnie pozbawione koloru (a w ciężkich przypadkach odbiera wszystko jako czarno-białe),
Klinika
tętnica kręgowa
Etiologia i patogeneza
Klinika
Około 75% przypadków rozwija zespoły Wallenberga-Zakharchenko, Babinsky-Najotte i inne zespoły jednostronnych uszkodzeń dolnych części pnia mózgu. Najtrudniejsza pod względem rokowania jest obustronna zakrzepica tętnicy kręgowej, która rozwija się porażenie opuszkowe, charakteryzujący się ciężkimi zaburzeniami połykania, fonacji, oddychania, czynności serca. W przypadku zablokowania tętnicy bezimiennej lub odcinka początkowego tętnica podobojczykowa rozwija się zespół podobojczyka, w którym dochodzi do naruszenia krążenia krwi w tętnicy. Prowadzi to do wystąpienia wstecznego przepływu krwi w tętnicy kręgowej po stronie
zablokowanie z powodu spadku ciśnienia w nim. W tej patologii część krwi z zajętej tętnicy kręgowej jest aspirowana z przeciwnej tętnicy kręgowej. W tym przypadku krew dostaje się do tętnicy podobojczykowej, a następnie do naczyń ramienia, „okradając” mózg. Wszystkie te zmiany patologiczne prowadzą do ograniczenia przepływu krwi do pnia mózgu, pojawienia się objawów pnia. Jeśli krew dostanie się do tętnicy kręgowej z układu szyjnego, obserwuje się objawy z półkul mózgowych. Tak więc w większości przypadków syndrom kradzieży przebiega w utajeniu. Wyrażone objawy kliniczne objawia się, gdy dotkniętych jest kilka naczyń, a procesy kompensacyjne w mózgu zostają zakłócone. Jeśli zaproponujesz pacjentowi ciężką pracę ręką z jednostronną blokadą tętnicy podobojczykowej, następuje wzrost lub pojawienie się objawów na pniu, co tłumaczy się wzrostem dopływu krwi do tej ręki.
Tętnice pnia mózgu . Dopływ krwi do pnia mózgu odbywa się przez gałęzie tętnicy głównej i kręgowej, a także tylną tętnicę mózgową.
Etiologia i patogeneza
Klinika
Tętnice śródmózgowia . Tętnice przyśrodkowe śródmózgowia odchodzące od głównej i tylnej tętnicy mózgowej są głównymi tętnicami, gdy pacjent traci zdolność rozpoznawania twarzy bliskich i przyjaciół przy zachowaniu zdolności rozpoznawania otaczających obiektów. W niektórych przypadkach temu zespołowi agnozji mogą towarzyszyć inne zmiany patologiczne w postaci utraty pamięci topograficznej, upośledzenia orientacji w przestrzeni. W przypadku okluzyjnego uszkodzenia tylnej tętnicy mózgowej może rozwinąć się nabyta achromatopsja (zaburzenie widzenia kolorów), co zwykle występuje przy ograniczonym obustronnym zawale płatów potylicznych mózgu (ich dolnych odcinkach). Środowisko wydaje się pacjentowi jednocześnie pozbawione koloru (a w ciężkich przypadkach odbiera wszystko jako czarno-białe),
Wraz z pojawieniem się ognisk zawału w okolicy skroniowej (regiony przyśrodkowe-podstawowe) rozwija się zespół Korsakowa, charakteryzujący się naruszeniem pamięci roboczej i zaburzeniami emocjonalno-afektywnymi.
W przypadku zawału w dorzeczu tętnicy wzgórzowo-wzgórzowej, obejmującej zewnętrzną część brzuszno-bocznego jądra guzka wzgórza, jądro brzuszno-boczne, dolne dwie trzecie jądra ogonowego, większość poduszki guzowatości wzrokowej i boczne ciało kolczaste, charakterystyczny jest rozwój klasycznego zespołu wzgórzowego (Dejerine-Roussy). Zespół ten obejmuje naruszenie wrażliwości w postaci hemihipestezji lub hemianestezji, dysestezji; troficzne zaburzenia autonomiczne; możliwe jest pojawienie się hemianopsji, a także hiperkinezji o charakterze atetycznym lub choreoatetycznym.
Zawał w dorzeczu tętnicy przebijającej wzgórze niszczy plecy region podwzgórza, grzbietowo-przyśrodkowe jądro wzgórza wzrokowego, jądro pośrodkowe Lewisa, ciało Lewisa, szlak zębowo-wzgórzowy. Zespół kliniczny to ciężka ataksja i celowe drżenie w przeciwległych kończynach. Czasami zamiast drżenia ręki występuje hiperkineza typu choreoatetycznego lub hemibalizm, toniczne ustawienie ręki (palce są lekko zgięte w stawach śródręczno-paliczkowych, środkowe i końcowe paliczki są wygięte, przedramię zgięte i pronowane, ręka jest w pozycji zgięcia).
Główna tętnica rozgałęzia się na moście mózgu (pons varolii), móżdżku i ciągnie się dalej przez dwie tylne tętnice mózgowe.
Klinika
Pojawienie się powtarzających się zaburzeń krążenia w układzie kręgowo-podstawnym objawiających się dyzartrią, napadami zawrotów głowy, przemijającym niedowładem i porażeniem kończyn oraz nerwy czaszkowe, jest zwiastunem zakrzepicy tętnicy głównej u 70% pacjentów.
Ostra niedrożność (zakrzepica) tętnicy towarzyszą objawy dominującego uszkodzenia mostka mózgowego z zaburzeniem świadomości aż do śpiączki. W ciągu kilku godzin lub 2-5 dni dochodzi do obustronnego porażenia nerwów czaszkowych (II, IV, V, VI, VII), porażenia kończyn i osłabienia napięcia mięśniowego. Często odnotowuje się obustronne odruchy patologiczne, objawy automatyzmu jamy ustnej, szczękościsk. Występują wąskie (z główką od szpilki) źrenice, kryzysy wegetatywno-trzewne, hipertermia, zaburzenia funkcji życiowych.
tętnica kręgowa dostarcza krew do rdzenia przedłużonego region szyjki macicy rdzeń kręgowy(tętnica przednia kręgosłupa), móżdżek.
Etiologia i patogeneza
W większości przypadków zakrzepica, zwężenie o podłożu miażdżycowym, patologiczna krętość tętnicy, jej zagięcia, przemieszczenia kręgów i ucisk powodują zaburzenia krążenia w dorzeczu tętnicy kręgowej. W tym przypadku ogniska zawału zlokalizowane są w rdzeniu przedłużonym, móżdżku, w basenie dopływu krwi do głównych i tylnych tętnic mózgowych, ponieważ są one również częścią układu kręgowo-podstawnego.
Klinika
Uszkodzenie okluzyjne tętnicy zewnątrzczaszkowej charakteryzuje się „plamieniem” zmiany w różnych częściach basenu układu kręgowo-podstawnego; często występują zaburzenia przedsionkowe (zawroty głowy, oczopląs), zaburzenia statyki i koordynacji ruchów, zaburzenia widzenia i okoruchowe, dyzartria; mniej wyraźne zaburzenia motoryczne i czuciowe. W niektórych przypadkach możliwa jest utrata napięcia postawy, której towarzyszą napady nagłego upadku z zachowaniem świadomości. Ponadto mogą wystąpić zaburzenia pamięci dotyczące bieżących wydarzeń (takich jak zespół Korsakoffa), przejściowa amnezja.
Obecność przetrwałych zespołów zmian naprzemiennych rdzeń przedłużony w połączeniu z objawami niedokrwienia ustnych części pnia mózgu, potylicy i płaty skroniowe mózgu o charakterze przejściowym wskazuje na niedrożność tętnicy kręgowej międzyczaszkowej.
Około 75% przypadków rozwija zespoły Wallenberga-Zakharchenko, Babinsky-Najotte i inne zespoły jednostronnych uszkodzeń dolnych części pnia mózgu. Najpoważniejsza pod względem prognostycznym jest obustronna zakrzepica tętnicy kręgowej, w której rozwija się porażenie opuszkowe, charakteryzujące się ciężkimi zaburzeniami połykania, fonacji, oddychania i czynności serca. W przypadku zablokowania tętnicy bezimiennej lub początkowego odcinka tętnicy podobojczykowej rozwija się zespół podobojczyka, w którym dochodzi do naruszenia krążenia krwi w tętnicy. Prowadzi to do wystąpienia wstecznego przepływu krwi w tętnicy kręgowej po stronie blokady z powodu spadku w niej ciśnienia. W tej patologii część krwi z zajętej tętnicy kręgowej jest aspirowana z przeciwnej tętnicy kręgowej. W tym przypadku krew dostaje się do tętnicy podobojczykowej, a następnie do naczyń ramienia, „okradając” mózg. Wszystkie te zmiany patologiczne prowadzą do ograniczenia przepływu krwi do pnia mózgu, pojawienia się objawów pnia. Jeśli krew dostanie się do tętnicy kręgowej z układu szyjnego, obserwuje się objawy z półkul mózgowych. Tak więc w większości przypadków syndrom kradzieży przebiega w utajeniu. Ciężkie objawy kliniczne pojawiają się, gdy zajętych jest kilka naczyń i zaburzone są procesy kompensacyjne w mózgu. Jeśli zaproponujesz pacjentowi ciężką pracę ręką z jednostronną blokadą tętnicy podobojczykowej, następuje wzrost lub pojawienie się objawów na pniu, co tłumaczy się wzrostem dopływu krwi do tej ręki.
Puls w tętnicach tego ramienia jest zwykle nieobecny lub bardzo słaby; można również znaleźć oznaki niedokrwiennego uszkodzenia mięśni. Aby zdiagnozować zespół podobojczyka, wykonuje się angiografię pachową od strony przeciwnej, przy czym środek kontrastowy najpierw wypełnia tętnicę kręgową po tej samej stronie, a na kolejnych angiogramach już w tętnicy kręgowej po stronie zmiany.
Tętnice pnia mózgu. Dopływ krwi do pnia mózgu odbywa się przez gałęzie tętnicy głównej i kręgowej, a także tylną tętnicę mózgową.
Odchodzą od nich trzy grupy oddziałów:
1) tętnice przyśrodkowe, zasilające głównie środkowe części pnia mózgu (u podstawy);
2) krótkie (okrywające) tętnice dostarczające krew do bocznych odcinków tułowia;
3) długie tętnice okalające zaopatrujące grzbiet; działy boczne tułów i móżdżek.
Etiologia i patogeneza
Wraz z okluzyjnym uszkodzeniem tętnic układu kręgowo-podstawnego na różnych poziomach, w pniu mózgu rozwijają się zawały. W niektórych przypadkach wiodącą rolę odgrywa porażka główny statek, w innych - porażka ostatniego statku; ich połączona porażka często ma miejsce.
Klinika
W przypadku uszkodzenia pnia mózgu o charakterze niedokrwiennym charakterystyczne jest pojawienie się kilku małych ognisk zawału, tak zwanego plamienia. Ten fakt wyjaśnia obecność dużego polimorfizmu objawy kliniczne w każdym konkretnym przypadku.
Tętnice śródmózgowia. Tętnice przyśrodkowe śródmózgowia rozciągające się od głównej i tylnej tętnicy mózgowej przechodzą głównie w bocznych kolumnach górnych odcinków rdzenia kręgowego. Wraz z pokonaniem tej części rdzenia kręgowego i dolnych części pnia mózgu rozwija się utrata możliwości automatycznego oddychania. Powodem jest dysocjacja ośrodka oddechowego rdzenia przedłużonego i rdzeniowych neuronów ruchowych mięśni oddechowych. Jednocześnie zachowane jest połączenie neuronów ruchowych z korą mózgową (zespół Ondyny).
Jednocześnie oddychanie w stanie czuwania nie jest zakłócane, podczas gdy we śnie dochodzi do poważnego naruszenia oddychania, zanim ustanie ze skutkiem śmiertelnym.
Dopływ krwi do mózgu odbywa się przez sparowane tętnice kręgowe i szyjne. Tętnice szyjne odpowiadają za dwie trzecie transportowanej krwi, a naczynia tętnicze kręgowe za pozostałą jedną trzecią.
Jednak ogólny obraz to:
- Układ kręgowo-podstawny:
- basen szyjny;
- Krąg Willisa.
Mózg ludzki potrzebuje wystarczającej ilości zasobów do normalnego funkcjonowania. W okresie, gdy mózg jest nieaktywny, zużywa około 15% glukozy i tlenu z ich całkowitej ilości, a przez niego przechodzi 15% całej krwi w organizmie. Potrzeby te są przede wszystkim niezbędne do utrzymania funkcji komórki nerwowe i substrat energetyczny mózgu.
Całkowity przepływ krwi w ludzkim mózgu wynosi około 50 ml krwi na minutę na 100 g tkanki mózgowej i nie zmienia się w tym procesie. Między tym tempo przepływu krwi dziecka jest o 50% wyższe niż u dorosłych, a u osób starszych następuje spadek tych wskaźników o 20%. W normalnych warunkach obserwuje się niezmienione wskaźniki przepływu krwi z wahaniami ciśnienie krwi 80 do 160 mmHg Sztuka.
Warto również zauważyć, że na ogólny przepływ krwi istotny wpływ mają nagłe zmiany napięcia tlenu i dwutlenku węgla we krwi tętniczej, a stabilność przepływu krwi utrzymywana jest przez złożony mechanizm regulacyjny.
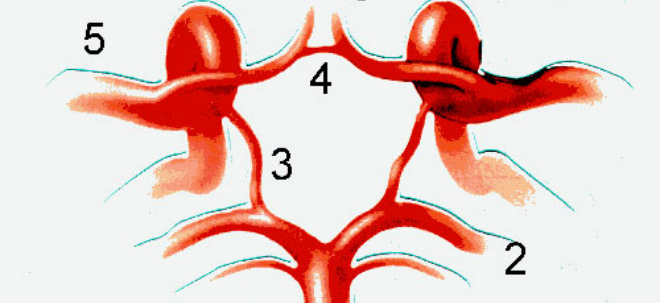
Dopływ krwi do mózgu odbywa się przez 4 duże statki: dwie tętnice szyjne wewnętrzne i dwie tętnice kręgowe. Układ krążenia mózgu obejmuje:
- Tętnice szyjne wewnętrzne
Są to odgałęzienia tętnic szyjnych wspólnych, a odgałęzienie lewej odgałęzia się od łuku aorty. W bocznych odcinkach szyi znajdują się lewa i prawa tętnica szyjna. Charakterystyczną pulsację ich ścian można łatwo wyczuć przez skórę, po prostu kładąc palce w żądanym punkcie na szyi. Zaciskanie tętnic szyjnych prowadzi do upośledzenia przepływu krwi do mózgu.
Na poziomie górnej części krtani tętnice szyjne zewnętrzne i wewnętrzne odchodzą od tętnicy szyjnej wspólnej. tętnica wewnętrzna przenika do jamy czaszki, gdzie uczestniczy w dopływie krwi do mózgu i gałki oczne,zewnętrzny - odżywia narządy szyi, twarzy i pokrycie skóry głowy.
- Tętnice kręgowe
Te tętnice w mózgu odchodzą od tętnic podobojczykowych, przechodzą do głowy przez szereg otworów w wyrostkach poprzecznych kręgów szyjnych, a następnie opróżniają się do jamy czaszki przez otwór wielki.
Ponieważ naczynia zasilające mózg rozgałęziają się od gałęzi łuku aorty, intensywność (prędkość) i ciśnienie w nich są wysokie, a także mają pulsację oscylacyjną. W celu ich wygładzenia, gdy wpływają do jamy czaszki, tętnice szyjne wewnętrzne i kręgowe tworzą charakterystyczne zagięcia (syfony).
Po wejściu do jamy czaszki tętnice są ze sobą połączone i tworzą tak zwany krąg Willisa (koło tętnicze) mózgu. Pozwala, w przypadku naruszenia ukrwienia któregokolwiek z naczyń, przekierować jego pracę na inne naczynia, co pozwala zapobiec zaburzeniom dopływu krwi do obszaru mózgu. Warto zauważyć, że w normalnych warunkach krew redystrybuowana przez różne tętnice nie miesza się w naczyniach kręgu Willisa.
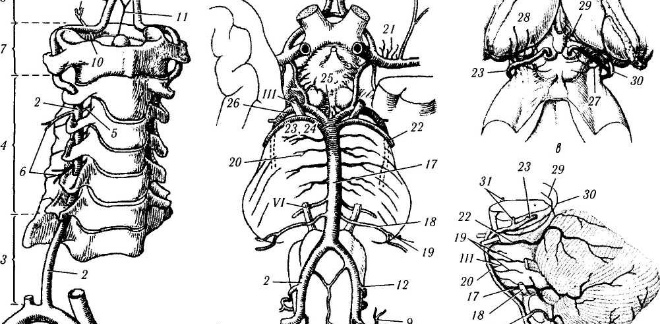
3. Tętnice mózgowe
Tętnice przednia i środkowa mózgu odchodzą od tętnicy szyjnej wewnętrznej, która z kolei zasila powierzchnie wewnętrzne i zewnętrzne. półkule, a także głębokie obszary mózgu.
Tylne tętnice mózgowe, które zasilają płaty potyliczne półkul mózgowych, tętnice, które zasilają również pień mózgu i móżdżek, wydają się być gałęziami tętnic kręgowych. Z dużych tętnic mózgowych powstaje wiele cienkich tętnic, które następnie zapadają się w tkankę mózgową. Średnica tych tętnic różni się szerokością i długością, dlatego dzieli się je na: krótkie (zasilające korę mózgową) i długie (zasilające istotę białą).
Wysoki odsetek pojawiających się krwotoków to pacjenci z istniejącymi zmianami w ścianach naczyń tych konkretnych tętnic.
- Bariera krew-mózg
Regulacja transportu substancji z naczynia włosowate krwi do tkanki nerwowej i nazywana jest barierą krew-mózg. Na normalna, różne związki, takie jak jod, sól, antybiotyki itp. nie przechodzą z krwi do mózgu. preparaty medyczne, które zawierają te substancje w swoim składzie, nie mają wpływu na system nerwowy osoba. Odwrotnie, substancje takie jak alkohol, morfina, chloroform z łatwością przekraczają barierę krew-mózg. Wynika to z intensywnego działania tych substancji na układ nerwowy.
W celu uniknięcia ta bariera, antybiotyki i inne substancje chemiczne, które są stosowane w leczeniu zakaźnych patologii mózgu, są wstrzykiwane bezpośrednio do płynu mózgowo-rdzeniowego. W tym celu robi się dziurę lędźwiowy kręgosłup lub w okolicy podpotylicznej.
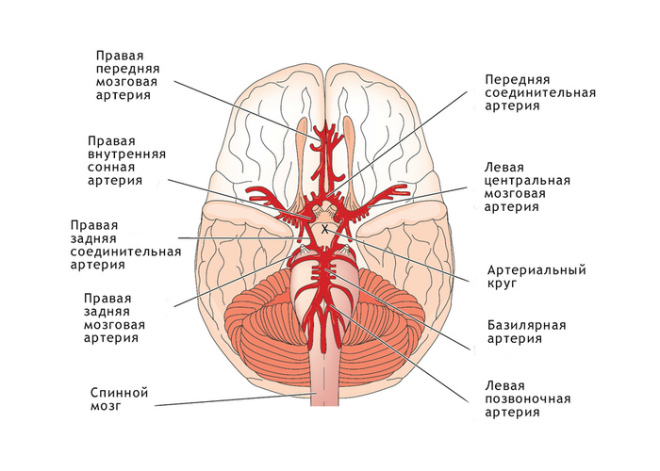
basen tętnic szyjnych
Skład tętnicy szyjnej mózgu obejmuje naczynia tętnicze szyjne, które wywodzą się z: Jama klatki piersiowej. Basen szyjny odpowiada za dopływ krwi do większości głowy, mózgu i wzroku. Po dotarciu do chrząstki tarczycy tętnice szyjne mózgu dzielą się na naczynia tętnicze wewnętrzne i zewnętrzne.
Gdy funkcje tych dróg krwi są upośledzone, dopływ krwi do głowy staje się niestabilny i stopniowo maleje, co ostatecznie prowadzi do manifestacji chorób takich jak niedokrwienie, zakrzepica czy zator.
Najczęstszymi czynnikami wywołującymi te choroby są miażdżyca lub dysplazja włóknisto-mięśniowa, a także szereg innych. Jednak z reguły głównym czynnikiem patologicznym jest miażdżyca naczyń. Przy zaburzonym metabolizmie cholesterol stopniowo odkłada się na ściankach naczyń krwionośnych, co następnie tworzy blaszki miażdżycowe, co prowadzi do zatrzymania dróg tętniczych. Z czasem te blaszki ulegają zniszczeniu, co może prowadzić do zakrzepicy.
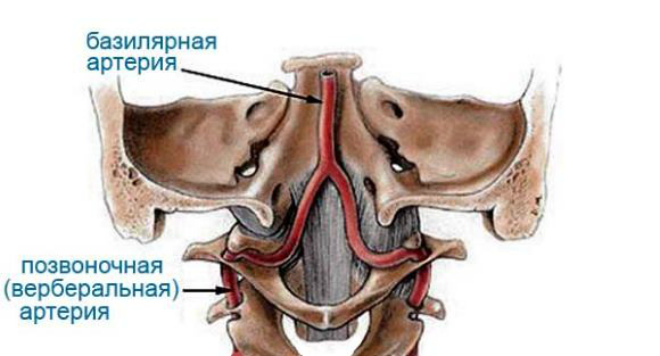
Układ kręgowo-podstawny
System ten powstaje z tętnic kręgowych i tętnicy podstawnej, która powstaje w wyniku zespolenia naczyń kręgowych. Kręgowe ścieżki krwi powstają w jamie klatki piersiowej i przechodzą przez cały kanał kostny kręgów szyjnych, docierając do mózgu.
Podstawna (lub dawniej główna tętnica mózgowa) odpowiada za dopływ krwi do tylnych obszarów mózgu. Powszechnymi chorobami są zakrzepice i tętniaki.
Zakrzepica powstaje w wyniku uszkodzenia naczyń krwionośnych, które może być spowodowane różnymi przyczynami, od urazu po miażdżycę. Bardzo negatywna konsekwencja zakrzepica to zator, który następnie rozwija się w chorobę zakrzepowo-zatorową. Chorobie towarzyszy objawy neurologiczne, które wskazują na pokonanie mostu. Również zarejestrowany ostre zaburzenia funkcjonowanie mózgu i stagnacja krwi w naczyniach włosowatych, co często prowadzi do udaru mózgu.
W przypadku tętniaka tętnic może to prowadzić do możliwego krwotoku w mózgu, aw rezultacie do śmierci jego tkanek, co ostatecznie prowadzi do śmierci osoby.
krąg willis
Krąg Willisa obejmuje sieć głównych tętnic głowy i odpowiada głównie za dopływ krwi do tkanek mózgu. Składa się również z par tętnic przednich, tylnych i środkowych mózgu. W zależności od wizualizacji tych naczyń, krąg Willisa może być zamknięty (wszystkie naczynia są wizualizowane) i niezamknięty (gdy co najmniej jedno naczynie nie jest wizualizowane).
Kluczowym celem koła Willisa jest działalność kompensacyjna. Oznacza to, że jeśli brakuje napływającej krwi, krąg Willisa zaczyna kompensować ten niedobór za pomocą innych naczyń, co zapewnia płynną pracę mózgu.
Pojawienie się kręgu Willisa nie jest zjawiskiem bardzo częstym i jest odnotowywane tylko w 35% przypadków. Często wyróżnia się niedorozwojem, który nie jest patologią, ale może prowadzić do cięższego przebiegu niektórych chorób, ponieważ jego funkcje kompensacyjne nie są w pełni realizowane.
W kręgu Willisa często występuje zwężenie tętnic mózgowych, na przykład z hipoplazją lub rozwijającym się tętniakiem.
Odpływ żylny
Wypływ krwi z mózgu odbywa się przez układ żył powierzchownych i mózgowych, które następnie wpływają do zatok żylnych stałego MO. Żyły powierzchowne mózgu (górne i dolne) pobierają krew z kory mózgowej i podkorowej istoty białej. Z kolei górne wpadają do zatoki strzałkowej, dolne do zatoki poprzecznej.
Żyły znajdujące się głęboko w mózgu odprowadzają krew z jąder podkorowych, komór mózgowych, torebki wewnętrznej, a następnie łączą się w dużą żyłę mózgową. Z zatok żylnych następuje odpływ krwi przez żyły szyjne wewnętrzne i żyły kręgowe. Również żyły wyrzutowe i dwuczaszkowe, łączące zatokę z żyłami zewnętrznymi czaszkowymi, zapewniają prawidłowy odpływ krwi.
Z charakterystyczne cechyżyły mózgowe wyróżniają się brakiem w nich zastawek i duża liczba zespolenia. Sieć żylna Mózg charakteryzuje się tym, że jego szerokie zatoki zapewniają optymalne warunki odpływu krwi i zamkniętą jamę czaszkową. Ciśnienie żylne w jamie czaszki jest prawie identyczne jak ciśnienie wewnątrzczaszkowe. To jest konsekwencja wysokie ciśnienie krwi wewnątrz czaszki przekrwienie żylne oraz naruszenie odpływu krwi z żył z rozwijającym się nadciśnieniem (nowotwory, krwiaki).
 System zatok żylnych obejmuje 21 zatok (8 sparowanych i 5 niesparowanych). Ich ściany tworzą arkusze procesów stałego MO. Również na rozcięciu zatoki tworzą szerokie światło w kształcie trójkąta.
System zatok żylnych obejmuje 21 zatok (8 sparowanych i 5 niesparowanych). Ich ściany tworzą arkusze procesów stałego MO. Również na rozcięciu zatoki tworzą szerokie światło w kształcie trójkąta.
Charakterystyczne połączenie zatok podstawy czaszki z żyłami oczu, twarzy i Ucho wewnętrzne może być przyczyną rozwijającej się infekcji w zatokach opony twardej. Ponadto przy zatykaniu zatok jamistych lub kamienistych obserwuje się patologię odpływu żylnego przez żyły oczne, w wyniku czego dochodzi do obrzęku twarzy i oczodołu.
Dopływ krwi do rdzenia kręgowego
Dopływ krwi do rdzenia kręgowego zapewniają tętnice przednia, dwie tylne i korzeniowo-rdzeniowe. Tętnica zlokalizowana na przedniej powierzchni rdzenia kręgowego wywodzi się z dwóch rozgałęziających się tętnic kręgowych, które następnie łączą się i tworzą jeden pień. Dwie tylne tętnice kręgowe, które wywodzą się od kręgowców, biegną wzdłuż grzbietowej powierzchni rdzenia kręgowego.
Tętnice kręgowe dostarczają krew tylko do 2 lub 3 górnych segmentów szyjnych, we wszystkich pozostałych częściach rdzenia kręgowego odżywianie jest regulowane przez tętnice korzeniowo-rdzeniowe, które z kolei otrzymują krew z tętnic kręgowych i wstępujących tętnic szyjnych i poniżej - z tętnic międzyżebrowych i lędźwiowych.
Rdzeń kręgowy ma wysoko rozwinięty system żylny. Żyły, które drenują przednią i tylną część rdzenia kręgowego, mają „przedział wodny” mniej więcej w tym samym miejscu co tętnice. Główne kanały żylne, do których dochodzi krew żył z istoty rdzenia kręgowego, przebiegają w kierunku podłużnym, podobnie jak pnie tętnicze. U góry łączą się z żyłami podstawy czaszki, tworząc ciągły przewód żylny. Żyły rdzenia kręgowego mają również połączenie z żylnymi splotami kręgosłupa, a przez nie - z żyłami jam ciała.
Patologie tętnic
Mózg ludzki na normalne funkcjonowanie wydaje ogromną ilość zasobów, które są dostarczane w procesie ukrwienia. Aby zapewnić te zasoby w mózgu, istnieją 4 duże sparowane naczynia. Ponadto, jak zauważyliśmy wcześniej, istnieje krąg Willis, w którym zlokalizowana jest większość dróg krwi.
To właśnie ten pierwiastek rekompensuje brak dopływu krwi podczas rozwoju inna natura a także kontuzje. Jeśli jedno z naczyń nie dostarcza wystarczającej ilości krwi, inne naczynia kompensują to, do czego ten niedobór jest redystrybuowany.
Dlatego zdolności kręgu Willisa pozwalają zrekompensować brak krwi, nawet przy dwóch niedostatecznie funkcjonujących naczyniach, a człowiek nawet nie zauważy żadnych zmian. Jednak nawet tak dobrze skoordynowany mechanizm może nie poradzić sobie z obciążeniami, jakie pacjent stwarza dla swojego ciała.
Najczęstsze objawy chorób związanych z patologią tętnic głowy to:
- Ból głowy;
- Chroniczne zmęczenie;
- Zawrót głowy.
W przypadku przedwczesnej diagnozy choroba może z czasem postępować, co powoduje uszkodzenie tkanki mózgowej, które występuje w przypadku encefalopatii dysko-cytacyjnej. Choroba ta charakteryzuje się niedostatecznym dopływem krwi do mózgu, w postaci przewlekłej.
Głównymi przyczynami takiej patologii są rozwijająca się u pacjenta miażdżyca lub nadciśnienie tętnicze. Ponieważ te choroby są dość powszechne, prawdopodobieństwo rozwoju encefalopatii dysko-cytacyjnej jest dość wysokie.
Również rozwój patologii może wywołać osteochondrozę. Wynika to z faktu, że wraz z nim dochodzi do deformacji krążków międzykręgowych, które podczas tego patologicznego procesu mogą zacisnąć tętnicę kręgową mózgu, a także, jeśli krąg Willisa nie radzi sobie z jego funkcjami, mózg zaczyna brak elementów niezbędnych do normalnego funkcjonowania. W efekcie rozpoczyna się proces obumierania komórek nerwowych, co z kolei prowadzi do szeregu objawów neurologicznych.
Encefalopatia krążeniowa nie zmniejsza się z czasem, wręcz przeciwnie, obserwuje się jej postępujący charakter. Stwarza to duże prawdopodobieństwo rozwinięcia zestawu poważna choroba takie jak udar i/lub padaczka. Dlatego wczesne badania i leczenie są niezbędne w patologii dróg tętniczych mózgu.
Jak poprawić ukrwienie mózgu
Należy od razu zauważyć, że samodzielne użycie leki nie jest dozwolone, dlatego prawie każde przywrócenie mózgowego przepływu krwi musi nastąpić za zgodą lekarza prowadzącego. W celu poprawy krążenia mózgowego lekarz może przepisać:
- Leki zapobiegające sklejaniu się płytek krwi;
- Środki rozszerzające naczynia krwionośne;
- Leki zapobiegające krzepnięciu krwi;
- nootropy;
- Psychostymulanty.
Ponadto pacjent potrzebuje obowiązkowej korekty diety. Dlatego zaleca się przyjmowanie produktów takich jak:
- oleje, dla oparty na roślinach(dynia, oliwka, siemię lniane);
- Produkty z ryb morskich i oceanicznych (pstrąg, tuńczyk, łosoś);
- Jagody (borówki, żurawiny);
- Czekolada gorzka o zawartości kakao co najmniej 60%;
- Orzechy, nasiona lnu lub słonecznika;
- Zielona herbata.
Ponadto, aby poprawić ukrwienie i zapobiec różnym zaburzeniom czynności mózgu, eksperci dodatkowo radzą przede wszystkim unikać braku aktywności fizycznej. Dla tego świetny sposób są ćwiczenia fizyczne, które odpowiednio aktywują krążenie krwi nie tylko w mózgu, ale w całym ciele.
Ponadto bardzo dobry efekt mają sauny i łaźnie. Rozgrzanie ciała poprawia krążenie krwi w mózgu i ciele. Wysoka wydajność, ma również szereg środków Medycyna tradycyjna, na przykład, stosuje się barwinek, propolis i szereg innych mieszanin, które mają pozytywny wpływ na stan naczyń mózgowych.
Wideo
Tętnica środkowa mózgu jest największą z tętnic mózgowych; dostarcza krew do rozległych obszarów mózgu. Wyróżnia się następujące gałęzie tętnicy środkowej mózgu: a) gałęzie głębokie (największe z nich to a. putamino-capsulo-caudata, a. lenticulo-striator lub a. haemorrhagica), które rozciągają się od początkowej części pnia mózgu środkowa tętnica mózgowa i zasilają znaczną część węzłów podkorowych i torebki wewnętrznej; b) gałęzie korowo-podkorowe: przednia tętnica skroniowa, która odchodzi od początkowej części CTBol środkowej tętnicy mózgowej i zasila większość obszaru skroniowego; wznoszące się gałęzie wystające ze wspólnego pnia: oczodołowo-czołowa, preroland, roland, przednia tętnica ciemieniowa; tylne tętnice ciemieniowe, tylne skroniowe i kątowe.
Dorzecze tętnicy środkowej mózgu jest obszarem, w którym szczególnie często rozwija się zawał mózgu. Tłumaczy się to tym, że tętnica środkowa mózgu jest bardziej podatna na zmiany miażdżycowe niż inne tętnice mózgowe, co prowadzi do zwężenia jej światła, często powikłanego zakrzepicą. Ponadto w dorzeczu tętnicy środkowej mózgu częściej niż w dorzeczu innych tętnic mózgowych obserwuje się zatory, zarówno kardiogenne, jak i tętniczo-tętnicze. Często zawał mózgu występuje w wyniku procesu okluzyjnego w tętnicy szyjnej przy braku wyraźnej patologii samej tętnicy środkowej mózgu.
Zespoły kliniczne, które rozwijają się wraz z zablokowaniem i zwężeniem tętnicy środkowej mózgu, są związane z wielkością zawału i jego lokalizacją, co z kolei zależy od poziomu procesu okluzyjnego i sprawności krążenia obocznego.
Jeśli pień tętnicy środkowej mózgu zostanie uszkodzony przed rozejściem się gałęzi głębokich, może ucierpieć cała jego niecka (zawał całkowity), jeśli pień tętnicy środkowej mózgu zostanie uszkodzony po rozejściu gałęzi głębokich, tylko pula gałęzi korowo-podkorowych cierpi (rozległy zawał korowo-podkorowy).
Całkowity zawał w dorzeczu środkowej tętnicy mózgowej obejmuje tylne odcinki 1., 2., 3. zakrętu czołowego, dolne dwie trzecie zakrętu przedśrodkowego i zaśrodkowego, obszar wieczkowy, znaczną część obszarów ciemieniowych i skroniowych , wyspa, środek półowalny, torebka wewnętrzna (częściowo przednia kość udowa, kolano, przednie odcinki tylnego uda), węzły podkorowe i część wzgórza. Basen tylnych gałęzi tętnicy środkowej mózgu zwykle cierpi tylko z towarzyszącym uszkodzeniem układu kręgowo-podstawnego lub tylnej tętnicy mózgowej.
Zespół kliniczny w zawale całkowitym w dorzeczu tętnicy środkowej mózgu składa się z porażenia połowiczego kontralateralnego, hemianestezji i hemianopsji. W przypadku zawałów lewej półkuli występuje afazja (mieszana lub całkowita), z zawałami prawej półkuli - anosognozja. Jeśli dorzecze tylnych gałęzi korowo-podkorowych środkowej tętnicy mózgowej nie cierpi, wówczas nie ma hemianopsji, zaburzenia wrażliwości są mniej głębokie, mowa jest zwykle zaburzona przez rodzaj afazji ruchowej. W przypadku zawału serca w basenie głębokich gałęzi obserwuje się niekonsekwentnie spastyczną hemiplegię - naruszenie wrażliwości, z ogniskami w lewej półkuli - krótkotrwałą afazję ruchową. W przypadku rozległego zawału korowo-podkorowego w dorzeczu środkowej tętnicy mózgowej obserwuje się porażenie połowicze lub niedowład połowiczy z pierwotną zmianą funkcji ręki, naruszeniem wszystkich rodzajów wrażliwości, hemianopsją, z ogniskami lewej półkuli, afazją mieszany lub całkowity, upośledzone liczenie, pisanie, czytanie, apraksja. W ogniskach prawopółkulowych w ostrym okresie udaru często występują anosognozja i autotopagnozja.
Zawałowi serca w puli wspólnego pnia gałęzi wstępujących tętnicy środkowej mózgu towarzyszy porażenie połowicze lub niedowład połowiczy z dominującą dysfunkcją ręki, przekrwieniem połowiczym typu korowego i ogniskami lewej półkuli - afazja ruchowa.
Zawał w dorzeczu tylnych gałęzi tętnicy środkowej mózgu objawia się tak zwanym zespołem ciemieniowo-skroniowo-kątowym, w tym hemianopsją (pół lub dolną ćwiartkę) i połowiczym przekrwieniem z astereognozą; w związku z naruszeniem wrażliwości, szczególnie głębokiej, może wystąpić tak zwany niedowład doprowadzający kończyn. W uszkodzeniach lewej półkuli oprócz tych objawów występuje afazja czuciowa i amnestyczna, anraksja, akalkulia, agrafia i agnozja palców. W przypadku ognisk prawopółkulowych mogą wystąpić zaburzenia schematu ciała.
Zawały w puli poszczególnych gałęzi tętnicy środkowej mózgu występują z bardziej ograniczonymi objawami. Przy zawale serca w dorzeczu tętnicy prerolowej porażenie obserwuje się głównie w dolnej części twarzy, języku i mięśniach żucia; przy ogniskach lewostronnych występuje afazja ruchowa. W przypadku obustronnych ognisk w tym obszarze rozwija się zespół pseudoopuszkowy z zaburzeniami artykulacji, połykania i fonacji.
W przypadku zawału serca w dorzeczu tętnicy Rolanda obserwuje się porażenie połowicze lub niedowład połowiczy z przewagą niedowładu w ramieniu (bez afazji). W przypadku zawału serca w dorzeczu tylnej tętnicy ciemieniowej we wszystkich typach wrażliwości obserwuje się hemipestezję lub hemianestezję, czasami z niedowładem „dośrodkowym”. Ten zespół nazywa się „pseudo-wzgórzem”, ale wraz z nim nie ma bólów, tak charakterystycznych dla porażki wzgórza wzgórza.
Tętnica kosmkowa przednia bierze udział w dopływie krwi do tylnych dwóch trzecich tylnej części kości udowej, a czasem do zasoczewkowej części torebki wewnętrznej, jądra ogoniastego, wewnętrznych segmentów gałki bladej i bocznej ściany dolnego rogu komora boczna. Zespół kliniczny obserwowany podczas zawału serca w dorzeczu tej tętnicy obejmuje porażenie połowicze, hemianestezję, czasami hemianopsję i zaburzenia naczynioruchowe w obszarze porażonych kończyn. Afazja (w przeciwieństwie do zawału w dorzeczu środkowej tętnicy mózgowej) jest nieobecna.
Tętnica tylna mózgu. Jego gałęzie korowo-podkorowe dostarczają krew do kory i leżącej poniżej istoty białej regionu potyliczno-ciemieniowego, obszarów tylnych i przyśrodkowo-podstawnych okolicy skroniowej, korony i ciała Lewisa; gałęzie również rozgałęziają się od tętnicy do śródmózgowia.
Zawały serca w dorzeczu tętnicy tylnej mózgu występują zarówno w wyniku zablokowania samej tętnicy lub jej odgałęzień, jak i Ifr w wyniku uszkodzenia tętnicy głównej lub kręgowej. Dość często dochodzi do ich połączonej porażki.
Gałęzie tylnej tętnicy mózgowej łączą się z innymi tętnicami (środkowymi, przednimi, kosmkowymi, z gałęziami głównej): w związku z tym prawie nigdy nie występują całkowite zawały serca w dorzeczu tylnej tętnicy mózgowej.
Zawał serca w dorzeczu gałęzi korowo-podkorowych tylnej tętnicy mózgowej może uchwycić cały płat potyliczny, trzeci i częściowo drugi zakręt skroniowy, zakręt podstawny i przyśrodkowy płata skroniowego (w szczególności zakręt hipokampa) . Klinicznie istnieje homonimiczna hemianopsja lub hemianopsja górnego kwadrantu; rzadziej występują zjawiska metamorfopsji i agnozji wzrokowej. W przypadku zawałów lewej półkuli można zaobserwować aleksję i niewyraźnie wyraźną afazję czuciową.
Kiedy zawał rozprzestrzenia się na przyśrodkowe części okolicy skroniowej, występują wyraźne zaburzenia pamięci, takie jak zespół Korsakoffa, z dominującym upośledzeniem pamięci krótkotrwałej (operacyjnej) i zaburzeniami emocjonalno-afektywnymi.
Zawał basenu thaiamogenicuiata obejmuje zewnętrzną część jądra brzuszno-bocznego wzgórza, jądro brzuszno-boczne, dolne dwie trzecie jądra ogonowego, większość wzgórza oraz boczne ciało kolankowate. Wraz z porażką tego obszaru pojawia się klasyczny zespół wzgórza Dejerine-Roussy, w tym hemihipestezja lub hemianestezja, a także hiperpatia i dysestezja, ból wzgórza w połowie ciała naprzeciwko ogniska, przemijający niedowład połowiczy kontralateralny; niespójnie obserwuje się hemianopsję, hiperkinezę o charakterze atetotycznym lub choreoatetotycznym, hemiataksję, zaburzenia troficzne i wegetatywne.
Zawał basenu thalamoperforata niszcząc tylną część regionu podwzgórza, jądro grzbietowo-przyśrodkowe wzgórza wzrokowego, jądro pośrodkowe, ciało Lewisa, szlak zębowo-rubrothalamiczny.
Zespół kliniczny charakteryzuje się silną ataksją i celowym drżeniem w przeciwległych kończynach. Czasami zamiast drżenia ręki występuje hiperkineza typu choreoatetycznego lub hemiballismus. Można również zaobserwować swoiste toniczne ustawienie ręki - ręka „wzgórzowa”: przedramię jest zgięte i pronowane, ręka jest również zgięta, palce lekko zgięte w stawach śródręczno-paliczkowych, środkowy i końcowy nieugięty.
Tętnica środkowa mózgu i inne artykuły dotyczące neurologii.
Dopływ krwi do mózgu odbywa się przez tętnice kręgowe i tętnice szyjne wewnętrzne. Od tego ostatniego w jamie czaszki odchodzi tętnica oczna. Sama tętnica szyjna wewnętrzna dzieli się na przednią i środkową tętnicę mózgową. Tętnice kręgowe łączą się, tworząc tętnicę podstawną. To z kolei dzieli się na dwie tylne tętnice mózgowe. Układ tętnic kręgowo-podstawnych jest połączony z tętnicami szyjnymi wewnętrznymi, co powoduje powstanie kręgu tętniczego mózgu, który działa jak zespolenie mózgowe. Odpływ krwi z kory mózgowej odbywa się przez żyły tworzące żylną sieć zespolenia. Wypływ krwi następuje w zatokach żylnych ciała stałego meningi.
Przewlekłe choroby aorty i tętnic prowadzą do upośledzenia przepływu krwi przez naczynia z powodu zmian obliteracyjnych (stenotycznych) lub rozszerzających (tętniakowych). Najczęstsze przyczyny obliteracji lub zwężenia tętnic to:
1) zarost miażdżycy;
2) nieswoiste zapalenie aorty;
3) zakrzepowo-zarostowe zapalenie naczyń (zapalenie wsierdzia). Niezależnie od przyczyny obliteracji naczyń, czasami pojawia się mniej lub bardziej wyraźne niedokrwienie tkanek, aby wyeliminować operacje rekonstrukcyjne, które są stosowane, biorąc pod uwagę charakterystykę procesu patologicznego. Poniżej podano charakterystykę zacierających się chorób naczyń mózgowych.
1. Tętnica szyjna wewnętrzna
Dostarcza krew do większości półkul - kory czołowej, ciemieniowej, skroniowej, podkorowej istoty białej, węzłów podkorowych, torebki wewnętrznej. Uszkodzenie okluzyjne tętnicy szyjnej (zakrzepica, zwężenie) - popularny przypadek przejściowe i uporczywe zaburzenia krążenia; U mężczyzn patologia tętnicy szyjnej występuje częściej niż u kobiet.
Miażdżycowe zwężenie i zakrzepica są częstsze w rozwidleniu tętnicy szyjnej wspólnej lub w zatoce tętnicy szyjnej wewnętrznej. Mniej powszechne jest zarostowe uszkodzenie tętnicy szyjnej wspólnej lub zewnętrznej lub tętnic szyjnych po obu stronach. Patologiczna krętość i załamania tętnicy szyjnej mogą również prowadzić do upośledzenia krążenia mózgowego.
Stopień nasilenia zmian ogniskowych w mózgu oraz objawy kliniczne w procesach okluzyjnych w tętnicach szyjnych zależą głównie od stanu krążenia obocznego.
Przy niewydolności krążenia obocznego małe ogniska zawału mózgu zwykle występują w obszarach sąsiedniego dopływu krwi w obszarach korowo-podkorowych półkuli, głównie w dorzeczu tętnicy środkowej mózgu. Jeśli proces okluzyjny w zewnątrzczaszkowym odcinku tętnicy szyjnej wewnętrznej jest połączony z uszkodzeniem tętnic wewnątrzczaszkowych, wówczas wielkość zawału i jego temat w dużej mierze zależą od patologii naczyń końcowych.
W przypadku zakrzepicy wewnątrzczaszkowej tętnicy szyjnej wewnętrznej, której towarzyszy dysocjacja kręgu mózgowego przez wstępującą zakrzepicę, w dorzeczu powierzchownych i głębokich gałęzi tętnicy środkowej i przedniej mózgu rozwijają się rozległe ogniska zawału, czemu towarzyszą masywne objawy neurologiczne i często prowadząc do śmierci. Uszkodzenie okluzyjne w początkowym okresie ma postać przemijających incydentów naczyniowo-mózgowych: pacjenci doświadczają krótkotrwałego drętwienia i osłabienia kończyn, czasami zaburzeń afazyjnych, niektórzy mają osłabione widzenie w jednym oku lub inne objawy. Okres przejściowych zaburzeń niedokrwiennych (ataków) może mieć różny czas trwania.
Zaburzenia krążenia mózgowego z przetrwałym zespołem ogniskowym przebiegają inaczej. Postać ostra charakteryzuje się nagłym początkiem apoplektyczności. Postać podostra rozwija się powoli, przez kilka godzin lub 1-2 dni. Postać przewlekła lub pseudoguzowa charakteryzuje się bardzo powolnym (przez kilka dni lub nawet tygodni) narastaniem objawów.
Objawy neurologiczne w zmianach okluzyjnych tętnicy szyjnej wewnętrznej są zróżnicowane. Około 20% przypadków ma naprzemienny zespół wzrokowo-piramidowy: ślepotę lub pogorszenie widzenia, czasami z atrofią nerwu wzrokowego po stronie zajętej tętnicy i zaburzeniami piramidowymi po przeciwnej stronie.
Zaburzenia te mogą występować jednocześnie lub czasami dysocjować: pojawiają się zaburzenia wzrokowe, ruchowe lub sensoryczne. Bardzo powszechny objaw- niedowład kończyn przeciwległych, zwykle typu korowego z cięższym uszkodzeniem ramienia, czasem tylko monopareza.
Wraz z uszkodzeniem lewej tętnicy szyjnej często rozwija się afazja, zwykle ruchowa. Mogą również wystąpić zaburzenia czucia, hemianopsja. Czasami odnotowuje się napady padaczkowe.
W przypadku zakrzepicy śródczaszkowej tętnicy szyjnej wewnętrznej, która odłącza krąg tętniczy mózgu, wraz z porażeniem połowiczym i porażeniem połowiczym obserwuje się wyraźne objawy mózgowe: ból głowy, wymioty, zaburzenia świadomości, pobudzenie psychoruchowe, wtórny zespół pnia w wyniku obrzęku mózgu, przemieszczenie i ucisk pnia mózgu. Ucisk zdrowej tętnicy szyjnej powoduje zawroty głowy, czasem omdlenia, drgawki w zdrowych kończynach. Angiografia ma duże znaczenie dla diagnozy.
Z okluzyjnymi zmianami tętnicy szyjnej, oprócz leczenie zachowawcze, można zastosować interwencja chirurgiczna, który jest najbardziej odpowiedni w przypadku zwężenia miażdżycowego oraz przy braku lub niewielkim nasileniu utrzymujących się objawów neurologicznych.
2. Tętnica przednia mózgu
Jego gałęzie powierzchowne dostarczają krew do przyśrodkowej powierzchni płatów czołowych i ciemieniowych, płata przyśrodkowego, częściowo powierzchni oczodołu płata czołowego, zewnętrznej powierzchni pierwszego zakrętu czołowego, górnej części centralnego i górnego zakrętu ciemieniowego, najbardziej ciała modzelowatego (z wyjątkiem jego najbardziej tylnych części). Centralne (głębokie) gałęzie (największa z nich to tętnica nawrotowa Gubnera) dostarczają krew do przedniej części uda torebki wewnętrznej, przednich odcinków głowy jądra ogoniastego, skorupy bladej kuli, częściowo podwzgórza region wyściółczaka przedniego rogu komory bocznej.
Rzadko rozwijają się rozległe zawały obejmujące cały obszar irygacji przedniej tętnicy mózgowej. Mogą wystąpić w przypadku zablokowania pnia przedniej tętnicy mózgowej po opuszczeniu go przez przednią tętnicę łączącą, a także w przypadku połączonych zmian naczyniowych, które uniemożliwiają rozwój wyrównawczego krążenia obocznego przez przednią tętnicę łączącą.
Obraz kliniczny z rozległymi zawałami w dorzeczu przedniej tętnicy mózgowej charakteryzuje się spastycznym porażeniem kończyn po przeciwnej stronie - proksymalnej ręki i dystalnej nogi. Często występuje opóźnienie (lub nietrzymanie moczu) moczu. Charakteryzuje się obecnością odruchu chwytania i objawami automatyzmu jamy ustnej. W przypadku ognisk dwustronnych często odnotowuje się zaburzenie psychiczne (spontaniczność, zmniejszona krytyka, osłabienie pamięci itp.). Często dochodzi do apraksji lewej ręki (z lewostronnymi ogniskami) w wyniku uszkodzenia ciała modzelowatego. Czasami obserwuje się łagodnie wyrażone zaburzenia wrażliwości na sparaliżowanej nodze.
Częściej w dorzeczu przednich tętnic mózgowych rozwijają się ograniczone zawały z powodu specyfiki krążenia obocznego i nierównomiernego uszkodzenia końcowych gałęzi przedniej tętnicy mózgowej przez proces miażdżycowy.
W przypadku zmiany w strefie zaopatrzenia tętnicy przyśrodkowej zwykle rozwija się monopareza stopy, symulując niedowład obwodowy; przy uszkodzeniu obszaru zaopatrywanego przez tętnicę wieńcową dochodzi do lewostronnej apraksji.
Przy uszkodzeniu obszaru przedruchowego i wychodzących z niego ścieżek można zaobserwować tak zwany zespół rozszczepienia piramidowego, gdy stopień spastyczności znacznie przeważa nad stopniem niedowładu i następuje gwałtowny wzrost odruchów ścięgnistych przy zachowaniu odruchów brzusznych; przeważają patologiczne odruchy stóp typu zgięciowego.
3. Tętnica środkowa mózgu
Największa z tętnic mózgu – dostarcza krew do jej rozległych odcinków. Wyróżnia się następujące gałęzie tętnicy mózgowej:
1) centralne (głębokie) gałęzie, które rozciągają się od początkowej części pnia tętnicy i zasilają znaczną część węzłów podkorowych i torebki wewnętrznej;
2) gałęzie korowe: przednia tętnica skroniowa, która odchodzi od początkowej części pnia środkowej tętnicy mózgowej i zasila większość obszaru skroniowego; gałęzie wznoszące się wychodzące ze wspólnego pnia: oczodołowo-czołowa, przedcentralna (preroland), centralna (roland), przednia tętnica ciemieniowa; tylne tętnice ciemieniowe, tylne skroniowe i kątowe. Basen tętnicy środkowej mózgu jest obszarem, w którym szczególnie często rozwija się zawał serca ze względu na to, że tętnica ta jest bardziej niż inne tętnice mózgu, podlega zmianom miażdżycowym, zwężeniom, zakrzepicy i zatorom, zarówno kardiogennym, jak i kardiogennym. tętniczo-tętnicze.
Czasami zawał mózgu występuje w wyniku procesu okluzyjnego w tętnicy szyjnej przy braku wyraźnej patologii samej środkowej tętnicy mózgowej, ale częściej występuje połączona zmiana tętnic szyjnych wewnętrznych i środkowych tętnic mózgowych.
Obraz kliniczny z zablokowaniem i zwężeniem tętnicy zależy od wielkości zawału i jego lokalizacji, co z kolei wiąże się z poziomem procesu okluzyjnego i wydajnością krążenia obocznego.
Jeśli pień tętnicy zostanie uszkodzony przed odejściem głębokich gałęzi, może ucierpieć cała jego dorzecze (zawał całkowity), jeśli pień tętnicy zostanie uszkodzony po odejściu głębokich gałęzi, ucierpi tylko pula gałęzi korowych (kora i leżąca pod nią istota biała). Całkowity zawał w puli tętnic obejmuje tylne zakręty czołowe, dolne 2/3 przednich i tylnych zakrętów środkowych, obszar wieczkowy, znaczną część okolicy ciemieniowej i skroniowej, wyspę, środek półowalny, torebkę wewnętrzną ( częściowo przednia kość udowa, kolano, przednia tylna kość udowa), węzły podkorowe i część wzgórza. Dorzecze tylnych gałęzi tętnicy zwykle cierpi tylko z towarzyszącym uszkodzeniem układu kręgowców lub tylnej tętnicy mózgowej.
Zespół kliniczny w zawale całkowitym w dorzeczu tętnicy środkowej mózgu składa się z porażenia połowiczego kontralateralnego, hemianestezji i hemianopsji.
Przy zawałach lewej półkuli występuje jednocześnie afazja typu mieszanego lub afazja całkowita, z zawałami prawej półkuli - anosognozja. Jeśli dorzecze tylnych gałęzi korowych tętnicy nie cierpi, to nie ma hemianopii, zaburzenia czucia są mniej głębokie, mowa jest zwykle zaburzona przez rodzaj afazji ruchowej.
W przypadku zawału serca w basenie głębokich gałęzi obserwuje się niekonsekwentnie spastyczną hemiplegię - naruszenie wrażliwości, z ogniskami w lewej półkuli - krótkotrwałą afazję ruchową.
Przy rozległym zawale w dorzeczu gałęzi korowych obserwuje się hemiplegię lub niedowład połowiczy z pierwotną zmianą funkcji ręki, naruszeniami wszystkich rodzajów wrażliwości, hemianopsją, z ogniskami lewej półkuli, a także afazją mieszaną typ lub całkowity, upośledzone liczenie, pisanie, czytanie, apraksja. W ogniskach prawopółkulowych w ostrym okresie udaru często występują anosognozja i autotopagnozja.
Zawałowi serca w basenie wspólnego pnia wstępujących gałęzi tętnicy towarzyszy porażenie połowicze lub niedowład połowiczy z dominującą dysfunkcją twarzy i rąk (niedowład ramienno-twarzowy), przekrwienie połowicze typu korowego, z ogniskami lewej półkuli - afazja ruchowa.
Zawał w dorzeczu tylnych gałęzi objawia się tak zwanym zespołem kątowo-ciemieniowo-skroniowym: niedowidzenie połowiczne lub dolne kwadratowe) i przekrwienie połowicze z astereognozą; z ciężkim naruszeniem wrażliwości, szczególnie głębokim, może rozwinąć się tak zwany niedowład doprowadzający kończyn. W uszkodzeniach lewej półkuli oprócz tych objawów występują afazja czuciowa i amnestyczna, apraksja, akalkulia, agrafia i agnozja palców. W przypadku ognisk półkulistych mogą wystąpić zaburzenia schematu ciała.
Zawały w puli poszczególnych gałęzi tętnicy środkowej mózgu występują z bardziej ograniczonymi objawami.
W przypadku zawału serca w dorzeczu tętnicy przedśrodkowej obserwuje się porażenie głównie w dolnej części twarzy, języka i mięśni żucia, przy ogniskach lewostronnych występuje afazja ruchowa.
W przypadku obustronnych ognisk w tym obszarze rozwija się zespół pseudoopuszkowy z zaburzeniami artykulacji, połykania i fonacji.
W przypadku zawału serca w dorzeczu tętnicy środkowej obserwuje się porażenie połowicze lub niedowład połowiczy z przewagą niedowładu w ramieniu (bez afazji). W przypadku zawału serca w dorzeczu tylnej tętnicy ciemieniowej we wszystkich typach wrażliwości obserwuje się hemipestezję lub hemianestezję, czasami z niedowładem doprowadzającym. Ten zespół nazywa się pseudowzgórzem, ale nie ma bólu, który jest tak charakterystyczny dla zmian guzka wzrokowego.
Zawały występujące w głębokich partiach półkul są często niewielkich rozmiarów, związane z niedokrwieniem w puli poszczególnych gałęzi prążkowia i często odnoszą się do tzw. w większości przypadków występują u pacjentów nadciśnienie tętnicze ale może również wystąpić u pacjentów z miażdżycą.
Samotne zawały lakunarne w tym obszarze mogą klinicznie pozostać niezauważone lub towarzyszyć im bardzo łagodny przejściowy niedowład połowiczy.
Obustronne zawały lakunarne w jądrach soczewkowatych przyczyniają się do powstania stanu lacunaris. Zawałom lakunarnym w tylnej części uda torebki wewnętrznej zwykle towarzyszy rozwój ograniczonych objawów, reprezentowanych przez monoparezę, niedowład połowiczy lub porażenie połowicze lub tylko zaburzenia czucia. Obustronne małe ogniskowe uszkodzenie mózgu (stan lakunarny) może powodować rozwój zespołu pseudoopuszkowego, zespołu akinetycznego i obniżonej inteligencji.
4. Tętnica przednia splotu naczyniówkowego
Tętnica kosmkowa przednia bierze udział w dopływie krwi do tylnej 2/3 tylnej kości udowej, a czasem do zasoczewkowej części torebki wewnętrznej, jądra ogoniastego, wewnętrznych odcinków gałki bladej, bocznej ściany dolnego rogu, i komorę boczną. Przy niedrożności tej tętnicy deficyt neurologiczny jest nieznaczny, gdyż obszar przez nią nawadniany ma bogato reprezentowaną sieć zespoleń; częściej dochodzi do zawału serca w środkowej części bladej kuli.
5. Tętnica tylna mózgu
Jego gałęzie korowe dostarczają krew do kory i leżącej pod nią istoty białej regionu potyliczno-ciemieniowego, obszarów tylnych i przyśrodkowo-podstawnych regionu skroniowego.
Gałęzie centralne (głębokie) (perforacja wzgórza, kolano wzgórza, przedsutkowe dostarczają krew do znacznej części guzka wzrokowego, tylnego obszaru podwzgórza, pogrubienia ciała modzelowatego, korony wzrokowej i jądra podguzowego (lewisa)); gałęzie również rozgałęziają się od tętnicy do śródmózgowia.
Zawały w puli tętniczej występują z powodu zablokowania tętnicy lub jej odgałęzień, a także z powodu uszkodzenia głównych lub kręgowych tętnic.
Często odnotowuje się ich połączoną porażkę. Gałęzie tylnej tętnicy mózgowej łączą się z innymi tętnicami - środkowymi, przednimi, tętnicami splotu naczyniówkowego, gałęziami głównej tętnicy; pod tym względem prawie nigdy nie występują całkowite zawały mózgu w dorzeczu tylnej tętnicy mózgowej.
Zawał serca w dorzeczu gałęzi korowych tylnej tętnicy mózgowej może uchwycić cały płat potyliczny, trzeci i częściowo drugi zakręt skroniowy, zakręt podstawny i przyśrodkowo-podstawny płata skroniowego (w szczególności zakręt przyhipokampowy) .
obraz kliniczny. Obserwuje się hemianopsję homonimiczną lub hemianopsję górnego kwadratu, rzadziej morfopsję i agnozję wzrokową. W przypadku zawałów lewej półkuli można zaobserwować aleksję i niewyraźnie wyraźną afazję czuciową. Czasami poprzedza je przejściowa amnezja.
Obustronnym zawałom w korze potylicznej może towarzyszyć widzenie „kanalikowe” z powodu obustronnej hemianopii z nienaruszonym widzeniem plamkowym. Jeśli zespolenia między gałęziami korowymi środkowej i tylnej tętnicy mózgowej w częściach kory potylicznej odpowiedzialnej za widzenie plamki żółtej są niewystarczające, dochodzi do ślepoty „korowej”. Ten ostatni charakteryzuje się zachowaniem reakcji źrenic na światło, ponieważ drogi wzrokowe od siatkówki do pnia mózgu nie są uszkodzone.
Jeśli pola widzenia i ostrość widzenia w zawałach mózgu w dorzeczu tylnych tętnic mózgowych nie są rażąco zaburzone, można wykryć pewne naruszenia wyższych funkcji wzrokowych. Tak więc w przypadku obustronnych zawałów na styku regionów ciemieniowych i potylicznych czasami występuje zespół agnozji na twarzy (prozopagnozja), gdy pacjent traci zdolność rozpoznawania twarzy krewnych i przyjaciół przy zachowaniu zdolności rozpoznawania otaczających obiektów .
Temu samemu zespołowi z tą samą lokalizacją może towarzyszyć naruszenie orientacji w przestrzeni, utrata pamięci topograficznej. Przy ograniczonych obustronnych zawałach w dolnych partiach płatów potylicznych czasami dochodzi do naruszenia widzenia barw (nabyta achromatopsja). Środowisko wydaje się pacjentowi jednocześnie pozbawione koloru, aw ciężkich przypadkach odbiera wszystko jako czarno-białe.
Kiedy zawał rozprzestrzenia się na przyśrodkowo-podstawne części regionu skroniowego, występują wyraźne zaburzenia pamięci, takie jak zespół Korsakoffa, z dominującym naruszeniem pamięci krótkotrwałej (operacyjnej), zaburzeniami emocjonalno-afektywnymi.
Zawał w dorzeczu tętnicy wzgórzowo-guzowatej obejmuje zewnętrzną część brzuszno-bocznego jądra guzka wzgórza, brzuszne jądro tylno-boczne, dolną 2/3 jądra ogonowego, większość poduszki guzowatości wzrokowej i boczne ciało kolankowate.
Wraz z porażką tego obszaru występuje klasyczny zespół wzgórza Dejerine-Roussy, w tym hemihipestezja lub hemianestezja, a także hiperpatia i dysestezja, ból wzgórza w przeciwnej połowie ciała, przemijający niedowład połowiczy kontralateralny; niespójnie obserwuje się hemianopsję, hiperkinezę o charakterze atetotycznym lub choreoatetotycznym, hemiataksję, zaburzenia troficzne i wegetatywne.
Zawał w dorzeczu tętnicy operującej podwzgórze niszczy tylną część regionu podwzgórza, jądro grzbietowo-przyśrodkowe guzka nerwu wzrokowego, jądro środkowe Lewisa, ciało Lewisa i szlak zębowo-rubrotalamiczny. Zespół kliniczny charakteryzuje się silną ataksją i celowym drżeniem w przeciwległych kończynach. Czasami zamiast drżenia ręki występuje hiperkineza typu choreoatetycznego lub hemiballismus.
Można również zaobserwować swoiste toniczne ustawienie ręki - ręka wzgórzowa: przedramię zgięte i pronowane, ręka jest również w pozycji zgiętej, palce lekko zgięte w stawach śródręczno-paliczkowych, środkowe i końcowe paliczki nie zgięte.
6. Główna tętnica
Daje gałęzie do mostów mózgu (most), móżdżku i kontynuuje przez dwie tylne tętnice mózgowe. U 70% pacjentów całkowite zablokowanie (zakrzepica) tętnicy poprzedzone jest licznymi przemijającymi zaburzeniami krążenia w układzie kręgowym – napadami zawrotów głowy, dyzartrią, przemijającym niedowładem i porażeniem kończyn, nerwów czaszkowych i innymi objawami.
Ostrej niedrożności (zakrzepicy) tętnicy towarzyszą objawy dominującego uszkodzenia mostka mózgowego z zaburzeniami świadomości aż do śpiączki. W ciągu kilku godzin lub 2–5 dni nasila się obustronne porażenie nerwów czaszkowych (II, IV, V, VI, VII), porażenie kończyn i osłabienie napięcia mięśniowego. Często odnotowuje się obustronne odruchy patologiczne, objawy automatyzmu jamy ustnej, szczękościsk. Występują wąskie (z główką od szpilki) źrenice, kryzysy wegetatywno-trzewne, hipertermia, zaburzenia funkcji życiowych.
7. Tętnica kręgowa
Dostarcza krew do rdzenia przedłużonego, częściowo do rdzenia kręgowego szyjnego (tętnica przednia rdzenia kręgowego) i móżdżku. Miażdżycowe zwężenie, zakrzepica, przemieszczenie i ucisk kręgów, patologiczna krętość i załamania tętnic są często przyczyną zaburzeń krążenia mózgowego w dorzeczu tętnicy kręgowej.
Ogniska zawału podczas niedrożności tętnicy mogą rozwijać się nie tylko w rdzeniu przedłużonym i móżdżku, ale także na odległość - w basenie ukrwienia głównej i tylnej tętnicy mózgowej, ponieważ są one częścią jednego układu kręgowo-podstawnego.
obraz kliniczny. Uszkodzenie okluzyjne tętnicy zewnątrzczaszkowej charakteryzuje się „plamieniem” uszkodzenia różnych części puli układu kręgowego; często występują zaburzenia przedsionkowe (zawroty głowy, oczopląs), zaburzenia statyki i koordynacji ruchów, zaburzenia widzenia i okoruchowe, dyzartria; mniej wyraźne zaburzenia motoryczne i czuciowe. Niektórzy pacjenci mają ataki nagłego upadku z powodu utraty napięcia postawy, podczas gdy świadomość nie wyłącza się. Dość często występują zaburzenia pamięci, zwłaszcza w przypadku bieżących wydarzeń, takich jak zespół Korsakoffa i przejściowa amnezja.
Zablokowanie tętnicy śródczaszkowej charakteryzuje się połączeniem przetrwałych naprzemiennych zespołów uszkodzeń rdzenia przedłużonego z objawami przemijającego niedokrwienia ustnych części pnia mózgu, płatów potylicznych i skroniowych. Około 75% przypadków rozwija zespoły Wallenberga-Zakharchenko, Babinski-Najotte i inne zespoły jednostronnych uszkodzeń dolnych części pnia mózgu. W przypadku obustronnej zakrzepicy tętnicy kręgowej dochodzi do ciężkiego zaburzenia połykania, fonacji, zaburzeń oddechowych i serca (porażenie opuszkowe).
Niekiedy dochodzi do dyskrążenia w tętnicy z powodu tak zwanego zespołu podobojczykowego podkradania, spowodowanego zablokowaniem tętnicy bezimiennej lub początkowej tętnicy podobojczykowej. W tych warunkach ciśnienie w tętnicy kręgowej po stronie blokady spada, następuje w niej wsteczny przepływ krwi, wysysając część krwi z przeciwnej tętnicy kręgowej, „okradając” mózg, podczas gdy krew wchodzi do tętnicy podobojczykowej i dalej w naczynia ramienia.
W efekcie dopływ krwi do pnia mózgu jest ograniczony i mogą pojawić się objawy na stole, a czasem objawy z półkul mózgowych, jeśli krew dostanie się również do tętnicy kręgowej po stronie zmiany od układu szyjnego. W wielu przypadkach podobojczykowy zespół podkradania przebiega w sposób utajony: objawy kliniczne pojawiają się tylko wtedy, gdy dotkniętych jest kilka naczyń zaopatrujących mózg, co ogranicza procesy kompensacyjne. Pojawienie się lub nasilenie objawów pnia może być spowodowane zaoferowaniem pacjentowi ciężkiej pracy ręką z homolateralną blokadą tętnicy podobojczykowej, czemu towarzyszy wzrost dopływu do niej krwi. Puls na tętnicach tego ramienia jest zwykle nieobecny lub mocno osłabiony, czasami pojawiają się oznaki niedokrwiennego uszkodzenia mięśni. Aby zdiagnozować zespół podobojczyka, wykonuje się angiografię pachową od strony przeciwnej, przy czym środek kontrastowy najpierw wypełnia tętnicę kręgową po tej samej stronie, a na kolejnych angiogramach już w tętnicy kręgowej po stronie zmiany.
8. Tętnice pnia mózgu
Dopływ krwi do pnia mózgu odbywa się przez gałęzie tętnicy głównej i kręgowej, a także tylną tętnicę mózgową. Odchodzą od nich trzy grupy gałęzi: tętnice przyśrodkowe, zasilające głównie środkowe części pnia mózgu u podstawy); krótkie (otoczkowe) tętnice zaopatrujące w krew boczne odcinki tułowia i długie tętnice otoczkowe zaopatrujące grzbietowo-boczne odcinki tułowia i móżdżku.
Zawały w okolicy pnia mózgu są wynikiem uszkodzenia tętnic układu kręgowego na różnych poziomach. W niektórych przypadkach wiodącą rolę odgrywa uszkodzenie głównego naczynia, w innych - zmiana ostatniego naczynia, często dochodzi do ich połączonej zmiany.
obraz kliniczny. Do zmiany niedokrwienne pień mózgu charakteryzuje się dobrze znanym „plamieniem”, rozproszeniem kilku, zwykle niewielkich, ognisk zawału. Stąd duży polimorfizm objawów klinicznych w różnych przypadkach.
9. Tętnice śródmózgowia
Tętnice przyśrodkowe śródmózgowia odchodzą od tylnych tętnic mózgowych i podstawnych i żywią się głównie środkowymi i przyśrodkowymi częściami nóg mózgu.
obraz kliniczny. Przy zawale serca w dorzeczu tych tętnic najczęściej rozwija się tak zwany zespół dolnego jądra czerwonego - porażenie nerwu okoruchowego po stronie ogniska, ataksja i celowe drżenie w przeciwległych kończynach; czasami występuje również hiperkineza pląsawkowata. Wraz z atakiem serca, który chwyta podstawę nóg mózgu, rozwija się zespół Webera. Klęska tylnej belki podłużnej powoduje paraliż lub niedowład spojrzenia, który czasami łączy się z oczopląsem.
Krótkie tętnice okalające śródmózgowia dostarczają krew do bocznych odcinków nóg mózgu. Uważa się, że zawały serca w obszarze ich ukrwienia objawiają się niedowładem przeciwległych kończyn i przekrwieniem połowiczym. Długie tętnice okalające śródmózgowia to odgałęzienia tętnicy móżdżku górnej (odgałęzienia tętnicy podstawnej) i tętnicy czworogłowej (odgałęzienia tętnicy tylnej mózgu); dostarczają krew do górnego szypułki móżdżku, pęczka spinothalamic, częściowo bocznych i przyśrodkowych pętli, pęczka nakrywkowego centralnego, korzenia śródmózgowia nerw trójdzielny, substancja siateczkowa, częściowo kwadrygemina.
W przypadku zajęcia tętnicy górnej móżdżku po stronie ogniska obserwuje się hiperkinezy pląsawicowe i atetoidalne, po stronie przeciwnej naruszenie wrażliwości bocznej i temperaturowej, a czasem mioklonie podniebienia miękkiego. W przypadku zawału serca w basenie tętnicy czworogłowej obserwuje się objawy uszkodzenia jąder nerwu okoruchowego, aż do całkowitej oftalmoplegii, a także niedowład i paraliż spojrzenia. Często występują również objawy móżdżkowe. Z rozległymi, szczególnie obustronnymi zawałami w okolicy śródmózgowia obejmującymi jądra formacja siatkowa bardzo często odnotowuje się zaburzenia świadomości i funkcji snu; czasami występuje halucynoza szypułkowa w postaci osobliwej halucynacje wzrokowe typ hipnagogiczny, tj. pojawiający się w okresie zasypiania.
10. Tętnice mostu mózgowego
Tętnice paramedian wychodzą z tętnicy podstawnej i dostarczają krew głównie do podstawy mostu: traktów piramidalnych, szarych jąder mostu, własnych włókien mostu i części pętli przyśrodkowej. W okolicy opony czasami cierpi jądro nerwu odwodzącego.
Zawał w tym obszarze charakteryzuje się porażeniem połowiczym kontralateralnym, centralnym porażeniem nerwów twarzowych i podjęzykowych (zawał mostu przyśrodkowego). Napięcie mięśni kończyn sparaliżowanych w początkowym okresie po udarze jest zwykle obniżone, odruchy obronne nieobecny lub słabo wyrażony. Gdy zawał zlokalizowany jest w dolnej części mostka, obserwuje się niedowład spojrzenia typu mostkowego (oczy patrzą na sparaliżowane kończyny) lub porażenie nerwu odwodzącego po stronie ogniska. Czasami towarzyszy temu paraliż obwodowy nerw twarzowy po tej samej stronie.
Obustronny zawał w dorzeczu tętnic przyśrodkowych mostu prowadzi do tetraplegii lub tetraparezy, zespołów pseudoopuszkowych i móżdżkowych. Przy ograniczonych zawałach u podstawy mostu może rozwinąć się łagodny niedowład połowiczy, czasem monopareza kończyn, czasem tylko zespoły pseudoopuszkowe. Wynika to z faktu, że ścieżki piramidalne i korowo-opuszkowe znajdują się tam w postaci oddzielnych wiązek wśród własnych komórek i włókien mostka mózgowego.
Krótkie gałęzie kopertowe odchodzą od głównej tętnicy i dostarczają krew do bocznych odcinków mózgu, czasami do układu spinothalamic, a także do bocznych części pętli przyśrodkowej i drogi piramidowej. Zawał w dorzeczu tych gałęzi prowadzi do rozwoju zespołu mostu bocznego. W przypadku zawału serca w środkowej jednej trzeciej bocznej części mostka może dojść do uszkodzenia jądra nerwu trójdzielnego, z ogniskiem w dolnej jednej trzeciej bocznej części mostka, jądrze nerwu twarzowego.
Klinicznie najczęściej obserwowany homolateralny zespół móżdżkowy, w połączeniu z naruszeniem wrażliwości, a czasem znakami piramidowymi po przeciwnej stronie; Zespół Hornera można zauważyć po stronie ogniska.
W przypadku zmian w środkowej i dolnej jednej trzeciej bocznej części mostka, z powodu uszkodzenia wrażliwości jądra, galaretowatej substancji nerwu trójdzielnego i wiązki rdzeniowo-wzgórzowej, występuje zaburzenie bólu i wrażliwości na temperaturę skóra twarzy po stronie ogniska oraz zaburzenia tego typu wrażliwości po przeciwnej stronie tułowia i kończyn, czyli naprzemienna hipoestezja lub hemianestezja. W przypadku zmian w dolnej jednej trzeciej bocznej części mostka, wraz z głównym zespołem, może wystąpić porażenie obwodowe nerwu twarzowego po stronie ogniska.
Długie tętnice boczne to odgałęzienia trzech tętnic móżdżku: górnej, dolnej i przednio-dolnej.
Zawał ustnych części nakrywki mostka mózgowego w obszarze dopływu krwi do górnej tętnicy móżdżku obejmuje górną szypułkę móżdżku, wiązkę rdzeniowo-wzgórzową, centralną ścieżkę nakrywki i częściowo tylną wiązkę podłużną. Klinicznie po stronie przeciwnej do ogniska występuje zaburzenie wrażliwości na ból i temperaturę, zaburzenia móżdżkowe po stronie homolateralnej niedowład spojrzenia typu mostkowego, czasem oczopląs przy patrzeniu w kierunku ogniska. Może temu towarzyszyć hiperkineza o charakterze naczyniówkowym lub atetoidalnym oraz zespół Hornera po stronie ogniska, czasem zespół miokloniczny.
Przy współistniejącym przekrwieniu w krótkich tętnicach okalających mostka może ucierpieć jądro nerwu trójdzielnego, czasami występuje zespół naprzemiennej niedoczulicy połowiczej lub hemianestezji.
Zawałowi ogonowej części nakrywki mostu, zaopatrywanej przez tętnicę przednio-dolną móżdżku i krótkie tętnice okalające, towarzyszy łagodna homolateralna objawy móżdżkowe, dysocjacyjne zaburzenie wrażliwości na przeciwnej połowie ciała, czasami porażenie obwodowe nerwu twarzowego po stronie ogniska.
W przypadku obustronnych zawałów w okolicy mostka wyraźnie wyrażony jest zespół pseudobulbarowy. Przy rozległych zawałach w okolicy opony mostowej, występujących z uszkodzeniem aktywujących odcinków formacji siatkowej, często obserwuje się różne stopnie upośledzenia świadomości (śpiączka, otępienie, ogłuszenie, mutyzm akinetyczny).
Całkowitemu uszkodzeniu mostka towarzyszy niekiedy tzw. inni.
Zespół ten jest konsekwencją prawdziwego paraliżu kończyn i anartrii w wyniku obustronnego uszkodzenia dróg ruchowych i korowo-jądrowych.
11. Tętnice rdzenia przedłużonego
Tętnice przyśrodkowe w części ustnej rdzenia przedłużonego odchodzą od tętnic kręgowych, w części ogonowej - od przedniej tętnicy kręgowej. Dostarczają krew ścieżka piramidalna, pętla przyśrodkowa, włókna podjądrowe i jądro nerwu podjęzykowego. W przypadku zawału serca w tym obszarze występuje tak zwany zespół rdzenia przedłużonego przyśrodkowego - porażenie nerwu podjęzykowego po stronie ogniska
12. Dolna tylna tętnica móżdżku
Największą gałęzią tętnicy kręgowej jest długa tętnica okalająca rdzeń przedłużony. Odżywia boczne odcinki pozawątrobowe rdzenia przedłużonego (trzon liny, okolice jąder przedsionkowych, jądro zstępujące i korzenie nerwu trójdzielnego, odcinek rdzeniowo-wzgórzowy, jądra języka gardłowo-gardłowego i nerwu błędnego) i móżdżku. Zawał serca w tym obszarze rozwija się z zablokowaniem tętnic kręgowych i tylnych tętnic móżdżku dolnych, klinicznie objawia się zespołem Wallenberga-Zakharchenko, który jest bocznym zespołem rdzenia przedłużonego.
Z uszkodzeniem dolnych odcinków pnia mózgu i górnych odcinków rdzenia kręgowego, w bocznych kolumnach, z których przechodzi ścieżka siateczkowo-rdzeniowa, czasami występuje zespół Undine (nazwa pochodzi z mitologii niemieckiej) - utrata zdolności do automatycznego oddychać z powodu dysocjacji ośrodka oddechowego rdzenia przedłużonego z rdzeniowymi neuronami ruchowymi mięśni oddechowych, podczas gdy te ostatnie z korą mózgową pozostają nienaruszone. Jednocześnie oddychanie w stanie czuwania nie jest zakłócane, podczas gdy we śnie dochodzi do poważnego naruszenia oddychania, aż do jego zatrzymania ze skutkiem śmiertelnym.
Rdzeń kręgowy jest zaopatrywany w krew przez przednią i dwie tylne tętnice kręgowe. Pomiędzy nimi znajdują się zespolenia, przez które tworzą się segmentowe pierścienie tętnicze.
Tętnice rdzeniowe otrzymują krew z tętnic korzeniowych. Nadrzędny system tętnic korzeniowych wydziela odgałęzienia do odcinka szyjnego i trzech górnych segmentów piersiowych rdzenia kręgowego. Środkowy układ tętnic korzeniowych zaopatruje w krew odcinki piersiowe od IV do VIII. Dolny system- tętnica Adamkiewicza - dostarcza krew do dolnego odcinka piersiowego, a także wszystkich odcinków lędźwiowych i krzyżowych rdzenia kręgowego.
Odpływ krwi z rdzenia kręgowego odbywa się przez żyły korzeniowe. Przez nie krew przepływa do przednich i tylnych splotów kręgowych. Znajdują się one między arkuszami opony twardej. Ze splotów żylnych krew dostaje się do żył szyjnych, kręgowych, międzyżebrowych i lędźwiowych. Jeśli sploty żylne rozszerzają się żylakowo, rdzeń kręgowy jest ściskany w kanale kręgowym.
Objawy neurologiczne w przypadku zaburzeń krążenia w dorzeczu przedniej tętnicy kręgowej zależą od poziomu zmiany. Jeśli patologia jest wyższa niż pogrubienie szyjki macicy, rozwija się spastyczna tetraplegia, zaburzona jest powierzchowna wrażliwość i obserwuje się centralne zaburzenia funkcji miednicy. Jeśli ognisko znajduje się w okolicy klatki piersiowej, odnotowuje się spastyczną paraplegię nóg. Jeśli krążenie krwi w dorzeczu tylnej tętnicy kręgowej jest zaburzone, obserwuje się porażenie spastyczne, zaburzenia funkcji miednicy i naruszenie głębokiej wrażliwości. Jeśli tętnica Adamkiewicza cierpi, rozwija się niedowład nóg, zaburzona jest wrażliwość, zaczynając od poziomu segmentów piersiowych X-XV, a także nietrzymanie moczu lub zatrzymanie stolca i moczu.
