Liječenje poremećaja periferne cirkulacije. Tipični poremećaji periferne cirkulacije i mikrocirkulacije. Insuficijencija cerebralne cirkulacije.
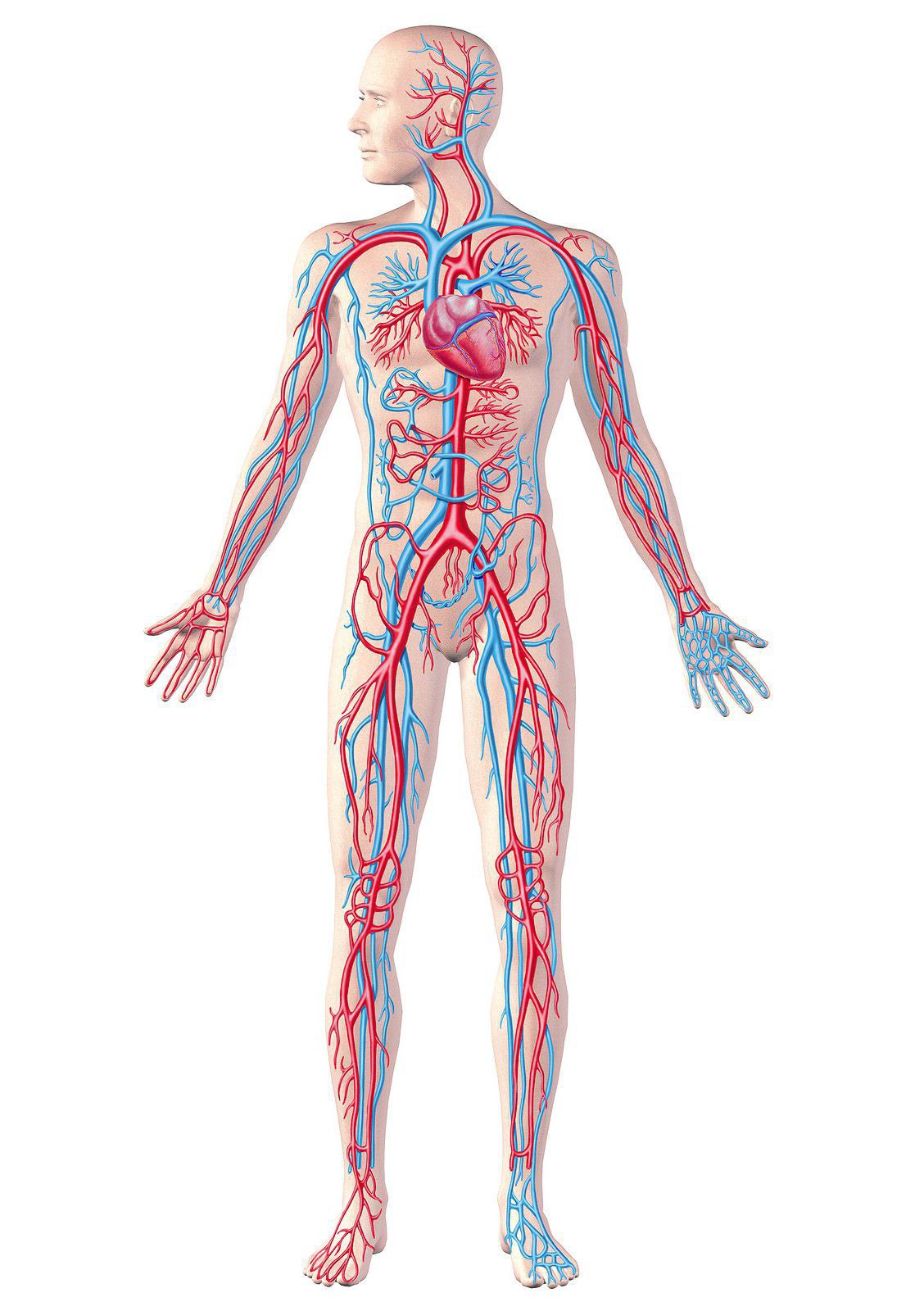
Cirkulacija krvi u tijelu je kontinuiran proces. Organe i sisteme organizma neophodno je obezbediti kiseonikom i hranljivim materijama. Također, uz pomoć krvotoka izlučuju se i tvari nastale kao rezultat metaboličkih procesa ćelijskog života.
Slaba cirkulacija u ekstremitetima dijagnostikuje se kada krvni sudovi nisu u stanju da pruže odgovarajuću ishranu tkivima. To se može razumjeti ako postoje karakteristični simptomi: trnci u prstima, utrnulost, trofičke promjene na koži.
Koji lijekovi poboljšavaju cerebralnu cirkulaciju?
Za liječenje određenih kategorija lijekova potrebno je vrijeme. Prilikom prijema dolazi do sljedećih promjena. Eliminiše slobodne radikale koji doprinose uništavanju ćelijskih zidova ćelija. Poboljšava protok krvi u mozgu.
- Potiče rastući nervni impuls.
- Poboljšava pažnju i pamćenje.
- Dolazi do boljeg prodora i apsorpcije glukoze u nervne ćelije.
- Postoji proces oporavka nakon moždanog udara i ozljede.
Poremećaji cirkulacije se dijele na akutne i kronične, koji se polako povećavaju. Ako počnete s liječenjem na vrijeme, uočite prve znakove patoloških promjena krvnih sudova, funkcija opskrbe krvlju se može normalizirati.
Simptomi poremećaja periferne cirkulacije
Na znakovima slaba cirkulacija u rukama i nogama ukazuju na sljedeće faktore:
Međutim, neki lijekovi za poboljšanje moždane cirkulacije mogu se uzimati bez liječničkog recepta. Ulaz je ograničen na određene lijekove uz savjet stručnjaka i pod vašim strogim nadzorom. Glavna sredstva ove vrste su.
"Pantogam". Pristupačni i bez recepta lijekovi za uzimanje takvih lijekova poboljšavajući cerebralni protok krvi. Spisak lijekova ove kategorije je dat gore. Za pregovore su potrebne sljedeće pripreme. Zadovoljavajući rezultati daju lijeku poboljšanje cerebralnu cirkulaciju na bazi biljnih alkaloida kao što je vinca. Ovaj alat ima neku vrstu antispazmodičnog efekta i pruža efikasno proširenje cerebralne žile i poboljšana mikrocirkulacija u krvnim žilama.
- osjećaj smrzavanja udova ne samo u hladnoj sezoni, već iu vrućini;
- osjećaj puzanja;
- povremeno se javlja peckanje u prstima;
- postoje utrnulost udova;
- kosa im počinje opadati;
- boja kože ekstremiteta postaje blijeda do plava;
- nokti se ljušte, često se lome;
- erektilna funkcija nestaje;
- male rane na koži ekstremiteta dugo zacjeljuju, počinju se gnojiti, stvaraju se čirevi.
Čak i uz stalnu primjenu kreme, koža je presušena, kozmetika problem se ne može riješiti.
"Cinarizin" i "Nimodilin" - najbolji lek za poboljšanje cerebralne cirkulacije, barem utječe na funkcionalnost glavnog toka i djeluje isključivo u području mozga. Postoje resursi ove prirode. Oni će vam pomoći da održite dugoročnu posvećenost aktivnostima i udaljenim aktivnostima mentalnih problema sa cirkulacijom krvi u mozgu. Ovi aktivni sastojci mogu uključivati.
Dobre kritike imaju takav lijek kao što je Phezam. Djeluje vazodilatatorno, antihipoksično, nootropno. Najjednostavniji preventivni lijekovi uključuju aspirin. Potiče dobre antikoagulanse i smanjuje stvaranje krvnih ugrušaka. Prepisuje se čak i kod veoma ozbiljne bolesti. Međutim, treba obratiti pažnju na činjenicu da baza lijeka poboljšava cerebralnu cirkulaciju - acetilsalicilna kiselina.
Loša cirkulacija u udovima je uzrokovana sljedećim razlozima:
- Oštećenje krvnih sudova usled traume
- Kršenje opće dijete.
- Pušenje.
- Hronične bolesti koje ometaju rad endokrini sistem– na primjer, dijabetes.
- Hipertonična bolest.
- Kršenje biohemijski sastav krvi, posebno nivoa holesterola.
Poboljšajte cirkulaciju mozga
Krhkost krvnih sudova. Zbog toga je vrlo važno da se posavjetujete sa svojim liječnikom kako biste odredili potrebne profilaktičke doze. Uz ovu bolest, neugodno, a ponekad opasni simptomiživot i zdravlje. U ovom slučaju, pomoći pacijentu da pribjegne receptima tradicionalne medicine.
Za ispravan prijem moraju izvršiti određene radnje. Potrebno je samljeti listove zimzelena. Zatim uzmite kašičicu biljni čaj i napunite kipućom vodom. Nakon toga, sastav treba staviti u malu vatru, dovesti do ključanja. Kuvajte 5 minuta. Zatim moramo dodati kašiku kašike listova i cvetova gloga i skloniti sa vatre. Potreban dio uliti za 2-3 sata. Zatim uzmite pola čaše ovog sastava prije jela 60 minuta. Za postignuće pozitivan efekat redovni prihodi neophodna sredstva.
Kada početni simptomi slaba cirkulacija perifernih organa, potrebno je započeti liječenje, inače stanje može uzrokovati neugodne posljedice.
Usporena cirkulacija krvi povećava rizik od trofični ulkusi, može izazvati nastanak gangrenoznog stanja. Čirevi su posebno česti kod osoba sa dijabetesom. usko donje rublje, neudobne cipele- a trošenje prelazi u gnojno-upalni proces.
Dobro je regulisati cerebralnu hemodinamiku. Prilikom pripreme pića postoje i jedinstveni kriterijumi. Da biste to učinili, uzmite osušenu sprejom lekovita biljka i prelijte kipućom vodom. Ovaj sastav insistira na 15 minuta. Nakon toga slijedi vaša napetost. Tretman treba obaviti nakon 21 dana. Nakon primanja ovo izuzetno važan alat za adheziju - doziranje.
Ovaj napitak pijte u određenoj prilici, odnosno kada dođe do moždanog udara. U ovom slučaju postoje dvije metode. Korijen valerijane napuni se kipućom vodom. Ovaj sastav insistira na 8 sati. Ovaj napitak se uzima 3 puta dnevno po 1 kašičicu kanibala. Takođe se morate pridržavati doze.
Većina opasne posljedice- pojava kritične ishemije donjih ekstremiteta. Simptom bolesti je oticanje prstiju koje je teško otkloniti.
Slaba cirkulacija u rukama ukazuje da je poremećena opskrba krvlju kardiovaskularnog sistema. Utrnulost ruku se često pojavljuje na pozadini bolova u grudima, trnjenja srca, tokom kratkog daha.
Alkoholna tinktura valerijane je potrebna noću za disanje. Ovaj postupak će rezultirati nervni sistem i pomoći vam da zaspite. Zdrobljeni korijen helena treba sipati čašom vruća voda. Ovaj sastav treba insistirati na danu. Tinkturu uzimajte prije jela trideset minuta dnevno, 4 puta po 2 ili 3 supene kašike.
U pripremi po ovom receptu, kao što nije teško. Kašičica origana poslužila je dvije šolje prokuvane vode. Uzmite ovaj napitak kroz šolju prilikom svakog obroka. Zdrobljeno lišće trave treba da bude puno prokuvane vode. Napitak treba uzimati svaki drugi dan tri puta po čašu.
Dijagnoza poremećaja cirkulacije na osnovu kliničku sliku i specijalne dijagnostike.
Pomozite da identifikujete problem sledećim metodama istraživanje:
- Ultrazvuk vena i arterija;
- ultrazvuk;
- CT skener;
- magnetna rezonanca;
- kontrastna flebografija;
- scintigrafija.
Neophodne metode pregleda bira doktor na osnovu klinike i mogućnosti pacijenta. Ako je pacijentu ušiven pejsmejker, talasni pregledi se ne rade.
Od alata je potrebna određena radnja. Zatim ih treba dobro isprati pod tekućom vodom. Nakon toga su se zgnječili i prelili votkom ili alkoholom. Dobijeni sastav insistira na periodu od 14 dana. Da biste dobili ovaj novac, morate ga razrijediti 1 sat. Terapija, u ovom slučaju, proces traje nekoliko sedmica. Zatim je uslijedila pauza od mjesec dana.
Zdrobljene listove ove biljke treba prokuvati u kipućoj vodi. Insistirajte da kompozicija traje 30 minuta. Koristite ovaj alat za hranu 60 minuta u jednom članku. Takođe morate zadržati određene proporcije. Popijte ovaj napitak u roku od 30 minuta. Uzimanje potrebnih sredstava za vježbanje 3 puta dnevno. Naime, devet mjeseci ujutro, popodne i uveče. Ovaj napitak omogućava zadržavanje pamćenja.
Liječenje poremećaja periferne cirkulacije
Šta učiniti ako se pojave simptomi slabe cirkulacije u donjim ekstremitetima? Najvjerojatnije, ovo počinje proširene vene i trebali biste kontaktirati flebologa.
Da bi se zaustavio razvoj bolesti, propisuju se sljedeći lijekovi:

U tom slučaju potrebno je pomiješati sastojke kao što su Veronika, matičnjak, listovi jagode, plodovi gloga i cvijeće. Zatim prvo kašiku ovog jedinjenja treba popariti kipućom vodom. Kvota za ishranu treba da bude dnevna. Po želji se može dodati i med. Ovaj recept treba koristiti kada je moždani protok krvi poremećen u kontekstu manifestacija ateroskleroze.
U tom slučaju potrebno je samljeti 500 g smrznutih borovnica. Tome treba dodati med i naribani korijen hrena. Ovaj miks je niski mikser. Nakon toga je potrebno sipati u tegle i ohladiti. Upotreba ove mješavine hrane se javlja nakon uzimanja tri puta dnevno u trajanju od 3 sata. Kašikom, ispijanje vrućeg čaja. Doza meda može se povećati na 500, koristeći posude za miješanje za jačanje, obnavljanje pamćenja, stabilizaciju cerebralne cirkulacije, jačanje imuniteta.
- Venotonski lijekovi koji se koriste oralno i eksterno. Jačaju venske zidove, povećavaju njihov tonus.
- Mogu biti i lijekovi koji sadrže heparin lokalna akcija i daju se za internu upotrebu. Uz njihovu pomoć mijenja se sastav krvi i njena koagulabilnost.
- Venolife se pokazao učinkovitim - lijek koji kombinira svojstva lijekova koji sadrže heparin i venotonika. Osim toga, sadrži vitamin B5. Venolin pomaže u liječenju utrnulosti, uklanjanju otoka i ublažavanju spoljašnje manifestacije poremećaji cirkulacije - i promjena njegove boje. Ovu kvalitetu lijeka žene veoma cijene.
Učinci masaže i fizioterapija povezani su sa liječenjem proširenih vena: magnetoterapija, pneumokompresija. Pomaže u smanjenju boli specijalno kompresijsko donje rublje
Znači poboljšanu perifernu cirkulaciju
Pogledajmo pobliže ovu temu. Sljedeći lijekovi za poboljšanje periferna cirkulacija. Ovi lijekovi pomažu privlačenju dodatnih volumena krvi iz međućelijskih prostora u pravom smjeru. Na primjer, lijekovi "Reopoliglyukin" i "Reomacrodeca".
Zovu se angioprotektori. Doprinose normalizaciji propusnosti kapilara i poboljšanju metaboličkih procesa u vaskularnim zidovima. Ovi alati pomažu poboljšanju protoka krvi, mikrocirkulacije i elastičnosti eritrocita. Također, ovi lijekovi se šire krvni sudovičime se smanjuje njihov otpor i periferni arterijski pritisak. Oni doprinose poboljšanju mikrocirkulacije koja se nalazi u mozgu. Postoji li cerebroprotektivni efekat? Koristite ove lijekove za poboljšanje cirkulacije mozga, Kordafen, Kordaflex, Nimotop, Synarizin, Logimax, Styugeron, Arifon, Adalat, Brainal, Kordipin, Grindeke Kortiazem Diacordin Nafadil Cinnasan Lacipil Norvax Nickard » Tsindil Foridon Nemotan Stamo Plendil.
Šta da radim ako su mi ruke stalno otečene i bole? Najbolji lijek za borbu protiv utrnulosti ruku - podvodna masaža.
Tradicionalna medicina u liječenju opskrbe perifernom krvlju
Za borbu protiv kršenja opskrbe periferne krvi u kasici prasici tradicionalna medicina ima mnogo recepata.
Sljedeći postupak efikasno pomaže u obnavljanju opskrbe krvlju u rukama i nogama:
Lijekovi ove kategorije proširuju krvne žile, što rezultira pojačanim cerebralnim protokom krvi. Imaju veoma vaskularne grčeve u mozgu. Ovo je važna karakteristika. Ako su zahvaćeni aterosklerotski krvni sudovi, efikasnost ovih sredstava je manje izražena. Nedostatak ove imovine je prisustvo fenomena „krađe“.
To se odnosi na vrstu prirodnih sirovina. Djelovanje lijekova u ovoj kategoriji, za razliku od sintetičkih droga, razvija se mnogo sporije. U ovom slučaju, ispoljavanju terapijskog efekta doprinosi kombinacija određenih spojeva. Sredstva ove grupe su efikasna kod bolesti cerebralnih sudova i manifestacija obliterirajućih bolesti donjih ekstremiteta.

- pomiješati jednake količine šećera i suncokretovog ulja;
- pripremite posudu sa vruća voda, 250 ml - 2 kašike kuhinjske soli;
- Pomažite kožu mješavinom putera i šećera, spustite ud u fiziološki rastvor- njegova početna temperatura treba da bude oko 38ºS;
- držite ud u vodi 30-45 minuta.
Ovaj lijek će pomoći u obnavljanju dotoka krvi u noge i ruke. Tegla od četvrt litre napuni se zgnječenim bijelim lukom, prelije vodom i stavi na tamno, hladno mjesto 2 sedmice. Sastav se mora miješati nekoliko puta dnevno. Kada se lijek infundira, filtrira se i stavlja u hladnjak. Uzimati po 5 kapi 3 puta dnevno, razblaženih u kašičici vode. Tok tretmana je 10-14 dana.
Ova sredstva doprinose širenju arteriola i vena, malih venula. Ovo obezbeđuje smanjenje krvni pritisak. Lijekovi ove kategorije poboljšavaju protok krvi kroz ovaj medij, što povećava elastičnost crvenih krvnih stanica. Oni također osiguravaju normalizaciju kapilarnog krvotoka.
Pospješuju vazodilataciju crijeva, bubrega, kože, posebno prekapilara i arteriola, što smanjuje ukupni otpor. To dovodi do boljeg dotoka krvi u periferna tkiva. Ovaj lijek je Prazosin, Sermion, Pyrroxan, Nilogrin, Phentolamine.
Druga kupka je biljna. Sastoji se od jednakih dijelova kamilice, koprive, origana, matičnjaka. 2 šolje biljne sirovine preliju se sa 3 litre ključale vode, čekaju da se ohladi na 38ºS i stavljaju u kupku za ruke ili noge.
Prevencija poremećaja cirkulacije

Ovi lijekovi imaju vazodilatacijski učinak. Ovo se postiže stimulacijom dopaminskih receptora. Preparati ove vrste pomažu u povećanju protoka krvi u žilama koje se nalaze u donjim ekstremitetima. Zaključak Nakon što pročitate gore navedeno, svako može saznati koji lijekovi postoje za poboljšanje cerebralne cirkulacije. Referentni lijekovi navedeni u ovom dokumentu pomoći će vam da riješite problem.
Povećava otpornost organizma na hipoksiju, uglavnom moždanog tkiva. Sprječava razvoj toksičnog ili traumatskog cerebralnog edema. Poboljšava cerebralnu i perifernu cirkulaciju, poboljšava reologiju krvi. Djeca mlađa od 12 godina. Preosjetljivost na lijekove.
- Smanjeno zgrušavanje krvi.
- Erozivna sedacija.
- peptički ulkus i duodenum u akutnoj fazi.
- Akutni ishemijski napadi.
- Akutni infarkt miokarda.
Da bi se poboljšalo stanje perifernih žila ekstremiteta, potrebno im je dozirano fizičke vežbe. To je za noge planinarenje umjerenim tempom, za ruke - gimnastika. Ako morate stalno da štampate, ili radite isti posao, potrebno je da napravite pauzu svakih 45 minuta.
Mora se poštovati posebna dijeta, približite dijetu Pevzner dijetnom stolu br. 9 i 10. Ograničite konzumaciju alkohola, pokušajte da se riješite pušenja.
Sastav tableta sadrži laktozu, pa se lijek ne preporučuje pacijentima s kongenitalnom galaktozemijom, malapsorpcijom glukoze ili galaktoze ili kongenitalnim nedostatkom laktaze. U nedostatku dovoljno podataka, lijek se ne smije prepisivati djeci mlađoj od 12 godina.
Tok tretmana je najmanje 8 sedmica. Tok tretmana je najmanje 6 sedmica. Tablete treba uzimati sa malom količinom tečnosti, blizu vode. Lijek se uzima bez hrane. U slučaju izostanka ili ako je lijek napravljen u nedovoljnim količinama, naknadni prijem treba izvršiti kako je opisano u distribuciji režima, bez ikakvih promjena.
Posljedice poremećene opskrbe periferne krvi nisu samo ograničenje njihove funkcije, bol tokom kretanja i mirovanja.
U slučaju odvajanja krvnog ugruška u donjim ekstremitetima, moguće je oštećenje krvnih žila mozga. A ovo je bremenito ozbiljna bolest kao ishemijski moždani udar.
POREMEĆAJ PERIFERNE CIRKULACIJE
TROMBOZA I EMBOLIJA
PLAN
1. Koncept periferne cirkulacije.
2. Arterijska hiperemija.
2.1. Fiziološka hiperemija.
2.2. Patološka arterijska hiperemija.
2.3. Neurogena arterijska hiperemija neurotoničnog tipa.
2.4. Neurogena arterijska hiperemija neuroparalitičkog tipa.
3. Venska hiperemija.
4. Ishemija.
4.1. kompresijska ishemija.
4.2. opstruktivna ishemija.
4.3. Angiospastična ishemija.
6. Tromboza.
6.1. definicija tromboze.
6.2. Glavni faktori tromboze.
6.3. ishod tromboze.
7. Embolija.
7.1. Embolija egzogenog porijekla.
7.2. Embolija endogenog porijekla.
7.2.1. Masna embolija.
7.2.2. tkivna embolija.
7.2.3. Embolija amnionske tečnosti.
7.3. Mala embolija krug cirkulacije krvi.
7.4. Embolija sistemske cirkulacije.
7.5. Embolija portalne vene.
Protok krvi u predelu perifernog vaskularnog korita (male arterije, arteriole, kapilare, postkapilarne venule, arteriovenularne anastomoze, venule i male vene), pored kretanja krvi, obezbeđuje razmenu vode, elektrolita, gasova, neophodno hranljive materije i metaboliti u sistemu krv-tkivo-krv.
Mehanizmi regulacije regionalne cirkulacije uključuju, s jedne strane, utjecaj vazokonstriktorske i vazodilatacijske inervacije, s druge strane, djelovanje na vaskularni zid nespecifičnih metabolita, anorganskih jona, lokalnih biološki aktivnih supstanci i hormona koje donosi krv. Vjeruje se da se smanjenjem promjera krvnih žila smanjuje vrijednost nervne regulacije, dok se metabolički, naprotiv, povećava.
U organu ili tkivima, kao odgovor na funkcionalne i strukturne promjene, mogu nastati lokalni poremećaji cirkulacije. Najčešći oblici lokalnih poremećaja cirkulacije: arterijska i venska hiperemija, ishemija, staza, tromboza, embolija.
ARTERIJALNA HIPEREMIJA.
Arterijska hiperemija je povećanje opskrbe krvlju organa kao rezultat prekomjernog protoka krvi kroz arterijske žile. Karakterizira ga niz funkcionalnih promjena i Klinički znakovi:
difuzno crvenilo, proširenje malih arterija, arteriola, vena i kapilara, pulsiranje malih arterija i kapilara,
povećanje broja funkcionalnih žila,
lokalni porast temperature,
povećanje volumena hiperemijskog područja,
Povećanje turgora tkiva
povećanje pritiska u arteriolama, kapilarama i venama,
Ubrzanje protoka krvi, pojačan metabolizam i pojačana funkcija organa.
Uzroci arterijske hiperemije mogu biti: uticaj različitih faktora okoline, uključujući biološke, fizičke, hemijske; povećanje opterećenja na mjestu organa ili tkiva, kao i psihogeni efekti. Budući da su neki od ovih agenasa uobičajeni fiziološki stimulansi (povećano opterećenje organa, psihogeni efekti), treba razmotriti arterijsku hiperemiju koja nastaje pod njihovim djelovanjem. fiziološki. Glavni tip fiziološke arterijske hiperemije je radna, odnosno funkcionalna, kao i reaktivna hiperemija.
Radna hiperemija - ovo je povećanje protoka krvi u organu, praćeno povećanjem njegove funkcije (hiperemija pankreasa tokom probave, skeletnog mišića tokom njegove kontrakcije, povećanje koronarnog protoka krvi sa povećanom funkcijom srca, nalet krvi u mozak tokom mentalnog stresa).
Reaktivna hiperemija predstavlja povećanje protoka krvi nakon njegovog kratkotrajnog ograničenja. Obično se razvija u bubrezima, mozgu, koži, crijevima, mišićima. Maksimalni odgovor se opaža nekoliko sekundi nakon nastavka perfuzije. Njegovo trajanje je određeno trajanjem okluzije. Zbog reaktivne hiperemije, tako se eliminira "dug" u krvotoku koji je nastao tijekom okluzije.
Patološka arterijska hiperemija razvija se pod uticajem neobičnih (patoloških) podražaja ( hemijske supstance, toksini, proizvodi poremećenog metabolizma, nastali tokom upale, opekotina; groznica, mehanički faktori). U nekim slučajevima, uvjet za nastanak patološke arterijske hiperemije je povećanje osjetljivosti krvnih žila na iritanse, što se opaža, na primjer, kod alergija.
Infektivni osip, crvenilo lica sa mnogim zarazne bolesti, (ospice, tifus, šarlah), vazomotorni poremećaji kod sistemskog eritematoznog lupusa, crvenilo kože ekstremiteta sa oštećenjem pojedinih nervnih pleksusa, crvenilo polovine lica sa neuralgijom udruženom sa iritacijom trigeminalni nerv, itd., su klinički primjeri patološka arterijska hiperemija.
U zavisnosti od faktora koji uzrokuje patološku arterijsku hiperemiju, možemo govoriti o inflamatornoj, termalnoj hiperemiji, ultraljubičastom eritemu itd.
Po patogenezi razlikuju se dva tipa arterijske hiperemije - neurogena (neurotonični i neuroparalitički tip) i zbog djelovanja lokalnih kemijskih (metaboličkih) faktora.
Neurogena arterijska hiperemija neurotoničnog tipa može nastati refleksno zbog iritacije ekstero- i interoreceptora, kao i iritacije vazodilatacijskih nerava i centara. Mentalni, mehanički, temperaturni, hemijski (terpentin, gorušično ulje, itd.) i biološki agensi mogu delovati kao iritanti.
Tipičan primjer neurogene arterijske hiperemije je crvenilo lica i vrata tokom patoloških procesa tokom unutrašnje organe(jajnici, srce, jetra, pluća).
Arterijska hiperemija zbog holinergičkog mehanizma (utjecaj acetilholina) moguća je i u drugim organima i tkivima (jezik, vulva itd.), čiji su krvni sudovi inervirani parasimpatičkim nervnim vlaknima.
U nedostatku parasimpatičke inervacije, razvoj arterijske hiperemije je posljedica simpatičkog (holinergičkog, histaminergičkog i beta-adrenergičkog) sistema predstavljenog na periferiji odgovarajućim vlaknima, medijatorima i receptorima (H 2 receptori za histamin, beta-adrenergički receptori za norepinefrin, muskarinske receptore za acetilholin).
Neurogena arterijska hiperemija neuroparalitičkog tipa može se uočiti u klinici iu eksperimentima na životinjama tokom transekcije simpatičkih i alfa-adrenergičkih vlakana i nerava koji imaju vazokonstrikcijski učinak.
Simpatički vazokonstriktorni nervi su tonički aktivni i normalnim uslovima stalno nose impulse centralnog porijekla (1-3 impulsa u 1 sekundi u mirovanju), koji određuju neurogenu (vazomotornu) komponentu vaskularnog tonusa. Njihov posrednik je norepinefrin.
Kod ljudi i životinja, tonična pulsacija je svojstvena simpatičkim živcima koji idu do krvnih sudova kože. gornji udovi, uši, skeletni mišići, probavni kanal itd. Transekcija ovih živaca u svakom od ovih organa uzrokuje povećanje protoka krvi u arterijskim žilama. Ovaj učinak se temelji na primjeni periarterijske i ganglionske simpaktektomije kod endarteritisa, praćenog produženim vaskularnim grčevima.
Arterijska hiperemija neuroparalitičkog tipa može se dobiti i hemijski blokiranjem prenosa centralnih nervnih impulsa u predelu simpatičkih čvorova (pomoću ganglio blokatora) ili na nivou simpatičkih nervnih završetaka (koristeći simpatolitičke ili alfa-adrenergičke blokatore). U tim uslovima se blokiraju naponsko zavisni spori Ca 2+ kanali, poremećen je ulazak ekstracelularnog Ca 2+ u ćelije glatkih mišića duž elektrohemijskog gradijenta, kao i oslobađanje Ca 2+ iz sarkoplazmatskog retikuluma. Kontrakcija glatkih mišićnih ćelija, pod uticajem neurotransmitera norepinefrina, postaje nemoguća. Neuroparalitički mehanizam arterijske hiperemije djelomično leži u osnovi upalne hiperemije, ultraljubičastog eritema itd.
Ideja o postojanju arterijske hiperemije (fiziološke i patološke) uzrokovane lokalnim metaboličkim (hemijskim) faktorima zasniva se na činjenici da određeni broj metabolita izaziva vazodilataciju, djelujući direktno na neprugaste mišićne elemente njihovih zidova, bez obzira na inervacionih uticaja. To potvrđuje i činjenica da potpuna denervacija ne sprječava razvoj ni radne, ni reaktivne, ni upalne arterijske hiperemije.
Važna uloga u povećanju protoka krvi tijekom lokalnih vaskularnih reakcija, pripisuje se promjena pH medijuma tkiva - pomak u reakciji medija prema acidozi potiče vazodilataciju zbog povećanja osjetljivosti glatkih mišićnih stanica na adenozin, kao kao i smanjenje stepena zasićenosti hemoglobina kiseonikom. U patološkim stanjima (opekotine, traume, upale, izlaganje UV zracima, jonizujuće zračenje itd.), uz adenozin postaju važni i drugi metabolički faktori.
Ishod arterijske hiperemije može biti različit. U većini slučajeva, arterijska hiperemija je praćena povećanjem metabolizma i funkcije organa, što je adaptivna reakcija. Međutim, mogući su i neželjeni efekti. Kod ateroskleroze, na primjer, oštro širenje žile može biti popraćeno rupturom njegovog zida i krvarenjem u tkivo. Takve pojave su posebno opasne u mozgu.
VENSKA HIPEREMIJA.
Venska hiperemija nastaje kao rezultat povećanja dotoka krvi u organ ili područje tkiva kao rezultat ometanog protoka krvi kroz vene.
Razlozi njegovog razvoja:
začepljenje vena trombom ili embolijom;
kompresija tumorom, ožiljkom, uvećanom maternicom itd.
Vene tankih zidova također mogu biti komprimirane u područjima naglo povećanje tkiva i hidrostatički pritisak (u žarištu upale, u bubrezima sa hidronefrozom).
U nekim slučajevima, predisponirajući trenutak venske hiperemije je konstitucijska slabost elastičnog aparata vena, nedovoljan razvoj i smanjen tonus glatkih mišićnih elemenata njihovih zidova. Često je ova predispozicija porodična.
Vene su, kao i arterije, iako u manjoj mjeri, bogate refleksne zone, što ukazuje na mogućnost neuro-refleksne prirode venske hiperemije. Morfološka osnova vanomotorne funkcije je neuromišićni aparat, uključujući elemente glatkih mišića i efektorske nervne završetke.
Venska hiperemija se razvija i sa slabljenjem funkcije desne komore srca, smanjenjem usisnog djelovanja prsa (eksudativni pleuritis, hemotoraks), opstrukcija krvotoka u plućnoj cirkulaciji (pneumoskleroza, emfizem, slabljenje funkcije lijeve komore).
Glavni faktor koji uzrokuje lokalne promjene venske hiperemije je gladovanje kisikom (hipoksija) tkiva.
Hipoksija je u ovom slučaju u početku posljedica ograničenja dotoka arterijske krvi, zatim djelovanjem na tkivne enzimske sisteme produkata metaboličkih poremećaja, što rezultira kršenjem iskorištavanja kisika. Gladovanje kisikom u venskoj hiperemiji uzrokuje kršenje metabolizma tkiva, uzrokuje atrofične i distrofične promjene i pretjerani rast vezivnog tkiva.
Uz lokalne promjene venske hiperemije, posebno ako je uzrokovana uobičajeni uzroci i generalizovanog karaktera, mogući su i brojni opšti hemodinamski poremećaji sa veoma ozbiljnim posledicama. Najčešće se javljaju kod začepljenja velikih venskih kolektora – portala, donje šuplje vene. Nakupljanje krvi u ovim vaskularnim rezervoarima (do 90% sve krvi) je praćeno naglim padom krvnog pritiska, pothranjenošću vitalnih organa (srce, mozak). Usljed zatajenja srca ili respiratorne paralize moguća je smrt.
Poremećaj periferne cirkulacije, koji se temelji na ograničenom ili potpunom prestanku protoka arterijske krvi, naziva se ishemija (od grčkog ischeim - odgoditi, zaustaviti, haima - krv) ili lokalna anemija.
Ishemiju karakteriziraju sljedeće karakteristike:
blanširanje ishemijskog područja organa;
smanjenje temperature;
kršenje osjetljivosti u obliku parestezije (osjećaj utrnulosti, trnce, "puzanje");
· sindrom bola;
Smanjenje brzine protoka krvi i volumena organa;
Smanjen krvni tlak u području arterije;
nalazi ispod prepreke, snižavanjem napetosti kiseonika u ishemijskom području organa ili tkiva;
Kršenje stvaranja intersticijske tekućine i smanjenje turgora tkiva;
disfunkcija organa ili tkiva;
distrofične promene.
Uzrok ishemije mogu biti različiti faktori: kompresija arterije; opturacija njegovog lumena; djelovanje na neuromišićni aparat njegovog zida. U skladu s tim razlikuju se kompresijski, obturacijski i angiospastični tipovi ishemije.
Kompresijska ishemija nastaje kompresijom aduktorske arterije ligaturom, ožiljkom, tumorom, strano tijelo i sl.
Opstruktivna ishemija je posljedica djelomičnog suženja ili potpunog zatvaranja lumena arterije trombom ili embolom. Produktivno-infiltrativne i upalne promjene na zidu arterija koje se javljaju kod ateroskleroze, obliterirajući endarteritis, periarteritis nodosa, također dovode do lokalnog ograničenja protoka krvi zbog vrste opstruktivne ishemije.
Angiospastična ishemija nastaje zbog iritacije vazokonstriktornog aparata krvnih žila i njihovog refleksnog spazma uzrokovanog emocionalnim utjecajem (strah, bol, ljutnja), fizički faktori(prehlada, trauma, mehanička iritacija), hemijski agensi, biološki iritansi (bakterijski toksini) itd. U patološkim stanjima, angiospazam karakterizira relativno trajanje i značajna težina, što može biti uzrok naglog usporavanja protoka krvi, sve do njegovog potpunog zaustavljanja. Najčešće se angiospazam razvija u arterijama relativno velikog promjera unutar organa prema vrsti vaskularnog bezuslovnih refleksa od odgovarajućih interoreceptora. Ove reflekse karakteriše značajna inercija i autonomija.
Priroda metaboličkih, funkcionalnih i strukturnih promjena u ishemijskom području tkiva ili organa određena je stepenom gladovanje kiseonikom, čija težina ovisi o brzini razvoja i vrsti ishemije, njenom trajanju, lokalizaciji, prirodi kolateralne cirkulacije, funkcionalno stanje organ ili tkivo.
Ishemija koja se javlja u područjima potpune opstrukcije ili kompresije arterija, ceteris paribus, uzrokuje teže promjene nego kod spazma. Ishemija koja se brzo razvija, kao i dugotrajna ishemija, teža je od one koja se sporo razvija ili je kratkotrajna. Posebno je važno u nastanku ishemije iznenadna opturacija tkiva, jer može biti praćena refleksnim grčem sistema grananja ove arterije.
Ishemija vitalnih organa (mozak, srce) ima više teške posledice nego ishemija bubrega, slezene, pluća, a ishemija potonje je teža u odnosu na ishemiju skeleta, mišića, kostiju ili tkiva hrskavice. Ovi organi su karakteristični visoki nivo energetski metabolizam Istovremeno, njihove kolateralne žile su funkcionalno apsolutno ili relativno nesposobne da nadoknade poremećaje cirkulacije. Naprotiv, skeletni mišići i posebno vezivno tkivo, zbog nizak nivo energetski metabolizam kod njih, stabilniji su u uslovima ishemije.
Staza - usporavanje i zaustavljanje protoka krvi u kapilarama, tankim arterijama i venama.
Razlikovati pravu (kapilarnu) stazu, koja nastaje kao rezultat patoloških promjena u kapilarama ili kršenja reološka svojstva krv, ishemijska - zbog potpunog prestanka protoka krvi iz odgovarajućih arterija u kapilarnu mrežu i vensku.
Venska i ishemijska staza rezultat su jednostavnog usporavanja i zaustavljanja krvotoka. Ova stanja se javljaju iz istih razloga kao i venska kongestija i ishemija. Venska staza može biti posljedica kompresije vene, začepljenja trombom ili embolije, a ishemijska staza može biti posljedica spazma, kompresije ili blokade arterija. Otklanjanje uzroka zastoja dovodi do obnavljanja normalnog protoka krvi. Naprotiv, progresija ishemijske i venske staze doprinose razvoju istine.
Kod pravog zastoja, krvni stupac u kapilarama i malim venama postaje nepokretan, krv se homogenizira, eritrociti nabubre i gube značajan dio pigmenta. Plazma, zajedno sa oslobođenim hemoglobinom, ide dalje vaskularni zid. U tkivima fokusa kapilarnog zastoja postoje znakovi oštre pothranjenosti, nekroze.
Uzrok pravog zastoja mogu postojati fizički (hladnoća, toplota), hemijski (otrovi, koncentrirani rastvor natrijum hlorida, drugih soli, terpentin, gorušica i krotonska ulja) i biološki (toksini mikroorganizama) faktori.
Mehanizam razvoja prave staze zbog intrakapilarne agregacije eritrocita, tj. njihovo lijepljenje i stvaranje konglomerata koji ometaju protok krvi. Ovo povećava periferni otpor.
U patogenezi prave staze važno je usporavanje protoka krvi u kapilarnim žilama zbog zgrušavanja krvi. Vodeću ulogu igra povećana propusnost zidova kapilarnih žila koje se nalaze u zoni zastoja. Ovo je olakšano etiološki faktori, uzrokujući stazu i stvaranje metabolita u tkivima. Poseban značaj u mehanizmu zastoja daje biološki aktivne supstance(serotonin, bradikinin, histamin), kao i acilotski pomak u reakciji tkiva medija i njegovog koloidnog stanja. Kao rezultat, dolazi do povećanja permeabilnosti vaskularnog zida i vazodilatacije, što dovodi do zgušnjavanja krvi, usporavanja protoka krvi, agregacije crvenih krvnih zrnaca i, kao rezultat, zastoja.
Posebno je važno oslobađanje albumina plazme u tkiva, što doprinosi smanjenju negativnog naboja eritrocita, što može biti praćeno njihovim gubitkom iz suspendiranog stanja.
Tromboza je proces intravitalnog formiranja na unutrašnja površina zidovi krvnih ugrušaka, koji se sastoje od njegovih elemenata.
Krvni ugrušci mogu biti parijetalni (djelomično smanjuju lumen krvnih žila) i začepljeni. Prva vrsta krvnih ugrušaka najčešće se javlja u srcu i trupu. glavna plovila, drugi u male arterije i vene.
Ovisno o tome koje komponente prevladavaju u strukturi tromba, razlikuju se bijeli, crveni i mješoviti trombi. U prvom slučaju, tromb se formira od trombocita, leukocita i male količine proteina plazme; u drugom - eritrociti pričvršćeni fibrinskim nitima; mješoviti trombi su naizmjenično bijeli i crveni slojevi.
Glavni faktori stvaranja tromba (u obliku Vikhrovove trijade).
1. Oštećenje vaskularnog zida koje nastaje pod uticajem fizičke (mehaničke traume, struja), hemijski (NaCl, FeCl3, HgCl2, AgNO3) i biološki (mikrobni endotoksini) faktori kao rezultat poremećene ishrane i metabolizma. Ovi poremećaji su takođe praćeni aterosklerozom, hipertonična bolest, alergijski procesi.
2. Kršenje aktivnosti koagulacionog i antikoagulacionog sistema vaskularnog zida. Povećanje aktivnosti sistema zgrušavanja krvi zbog povećanja koncentracije prokoagulanata (trombin, tromboplastin) u njemu, kao i smanjenje aktivnosti antikoagulanata (smanjenje sadržaja antikoagulanata u krvi ili povećanje aktivnosti njihovih inhibitora) u pravilu dovodi do intravaskularne koagulacije krvi (ICCC). HSV nastaje zbog brzog i značajnog ulaska faktora koagulacije krvi (tkivni tromboplastin) u vaskularni krevet, što se uočava kod preranog odvajanja placente, embolije amnionske tekućine, traumatski šok, akutna masivna hemoliza eritrocita. Prijelaz VSSC-a u trombozu nastaje pod utjecajem faktora koagulacije vaskularnog zida i trombocita kada su oštećeni.
3. Usporavanje krvotoka i njegov poremećaj (turbulencija u predjelu aneurizme). Ovaj faktor je vjerovatno manje važan, ali objašnjava zašto se ugrušci stvaraju u venama 5 puta češće nego u arterijama, u venama donjih ekstremiteta 3 puta češće nego u venama gornjih ekstremiteta, kao i visoku učestalost stvaranje tromba tokom dekompenzacijske cirkulacije, produženo mirovanje u krevetu.
Posljedice tromboze mogu biti različite. S obzirom na njegovu važnost kao hemostatskog mehanizma u akutna povreda praćenu krvarenjem, trombozu treba posmatrati sa opštih bioloških pozicija kao adaptivnu pojavu.
Istovremeno, formiranje tromba razne bolesti(ateroskleroza, dijabetes itd.) mogu biti praćene teškim komplikacijama uzrokovanim akutni prekršaj cirkulacija krvi u području trombozirane žile. Razvoj nekroze (infarkta, gangrene) u bazenu trombozirane žile je završna faza tromboze.
Ishod tromboze može biti aseptično (enzimsko, autolitičko) topljenje, organizacija (resorpcija sa zamjenom vezivno tkivo), rekanalizacija, septičko (gnojno) topljenje. Ovo posljednje je posebno opasno, jer doprinosi septikopiemiji i stvaranju višestrukih apscesa u različitim organima.
Embolija (od grč. emballein - baciti unutra) - začepljenje krvnih sudova tijelima (embolijama) donesenim protokom krvi ili limfe.
U zavisnosti od prirode embolije, razlikuje se embolija:
endogeni, uzrokovani trombom, masnoćom, raznim tkivima, plodovom vodom, plinovima (kod dekompresijske bolesti).
Prema lokalizaciji, embolija se razlikuje:
sistemska cirkulacija,
Mali krug cirkulacije krvi;
sistemi portalnih vena.
U svim slučajevima, kretanje embolije se obično odvija u skladu s prirodnim kretanjem krvi naprijed.
Embolija egzogenog porijekla. Vazdušna embolija nastaje kada su velike vene ozlijeđene (jugularne, subklavijske, čvrsti sinusi meninge), koji slabo opadaju i pritisak u kojem je blizu nule ili negativan. Ova okolnost može izazvati i zračnu emboliju tokom medicinskih manipulacija - tokom infuzije rastvora u ove sudove. Kao rezultat, dolazi do usisavanja zraka u oštećene vene, posebno na visini udisaja, nakon čega dolazi do embolije žila plućne cirkulacije. Isti uslovi stvaraju se i kod ozljede pluća ili destruktivnih procesa u njemu, kao i kod primjene pneumotoraksa. U takvim slučajevima, međutim, dolazi do embolije sudova sistemske cirkulacije. Slične posljedice izazivaju veliki broj vazduh iz pluća u krv kada je izložen eksplozivu udarni talas(vazduh, voda), kao i tokom "eksplozivne dekompresije" i brzog uspona na veliku visinu. Nastalo oštro širenje plućnih alveola, pucanje njihovih zidova i ulazak zraka u kapilarnu mrežu dovode do neizbježne embolije žila sistemske cirkulacije. Kod anaerobne (gasne) gangrene moguća je i plinska embolija.
Osjetljivost različitih životinja i ljudi na zračnu emboliju je različita. Zec umire intravenozno davanje 2-3 ml vazduha, psi tolerišu ubrizgavanje vazduha u količini od 50-70 ml/kg. Čovjek u tom pogledu zauzima srednji položaj.
Embolija endogenog porijekla. Izvor tromboembolije je čestica odvojenog krvnog ugruška. Odvajanje krvnog ugruška smatra se znakom njegove inferiornosti ("bolesni krvni ugrušak"). U većini slučajeva "bolesni trombi" nastaju u venama sistemske cirkulacije (vene donjih ekstremiteta, karlice, jetre), što objašnjava visoku učestalost tromboembolije malog kruga. Samo u slučaju kada se krvni ugrušci formiraju u lijevoj polovini srca (s endokarditisom, aneurizmom) ili u arterijama (sa aterosklerozom), dolazi do embolije krvnih žila sistemske cirkulacije. Razlog inferiornosti tromba, odvajanja njegovih čestica i tromboembolije je njegovo aseptično ili gnojno otapanje, kršenje faze retrakcije stvaranja tromba, kao i koagulacija krvi.
Masna embolija nastaje kada kapljice masti uđu u krvotok, najčešće endogenog porijekla. Razlog ulaska masnih kapljica u krvotok je oštećenje (zgnječenje, teški potres mozga) koštane srži, potkožnog ili karličnog tkiva i nakupina masti, masna jetra.
Budući da se izvor embolije nalazi uglavnom u bazenu vena sistemske cirkulacije, masna embolija je moguća prvenstveno u sudovima plućne cirkulacije. Tek u budućnosti je moguće da kapljice masti prodru kroz plućne kapilare (ili arteriovenske anastomoze malog kruga) u lijevu polovinu srca i arterije sistemske cirkulacije.
Količina masti koja uzrokuje fatalnu masnu emboliju varira kod različitih životinja u rasponu od 0,9-3 cm 3 /kg.
tkivna embolija uočeno kod traume, kada su mogući ostaci različitih tkiva tijela, posebno bogatih vodom ( Koštana srž, mišići, mozak, jetra) u sistem cirkulacije krvi, posebno u plućnu cirkulaciju. Od posebnog značaja je vaskularna embolija ćelijama malignih tumora, jer je to glavni mehanizam za nastanak metastaza.
Embolija amnionske tečnosti nastaje kada amnionska tečnost tokom porođaja uđe u oštećene sudove materice u predelu odvojene posteljice.
Plinska embolija je glavna patogenetska karika u stanju dekompresije, posebno dekompresijske bolesti. drop atmosferski pritisak od povišenog do normalnog (za ronioce) ili obrnuto od normalnog do naglo smanjenog (brz porast na visinu, smanjenje tlaka u kabini zrakoplova) dovodi do smanjenja rastvorljivosti plinova (dušik, kisik, ugljični dioksid) u tkivima i krvi i začepljenje mehurićima ovih gasova (prvenstveno azotnih) kapilara koji se nalaze uglavnom u basenu sistemske cirkulacije.
Embolija plućne cirkulacije. Najvažniji funkcionalni pomak u emboliji žila plućne cirkulacije je nagli pad krvnog tlaka u sistemskoj cirkulaciji i porast tlaka u plućnoj cirkulaciji.
Postoji nekoliko hipoteza koje objašnjavaju mehanizme hipotenzivnog efekta kod plućne embolije. Rašireno je mišljenje da nagli pad arterijski pritisak se smatra refleksnom hipotenzijom (rastovarni Schwingk-Parin refleks). Smatra se da je depresorski refleks uzrokovan iritacijom receptora koji se nalaze u plućnoj arteriji.
Određenu vrijednost u snižavanju krvnog tlaka kod plućne embolije ima slabljenje funkcije srca zbog hipoksije miokarda, što je posljedica povećanja opterećenja desne polovice srca i nagli pad krvni pritisak.
Obavezni hemodinamski učinak embolije žila plućne cirkulacije je povećanje krvnog tlaka u plućnoj arteriji i naglo povećanje gradijenta tlaka u području plućne arterije - kapilara, što se smatra rezultatom refleksa. spazam plućnih sudova.
Embolija sistemske cirkulacije. Kao što je već spomenuto, najčešće leži embolija krvnih žila sistemske cirkulacije patoloških procesa u lijevoj polovini srca, praćeno stvaranjem krvnih ugrušaka na njegovoj unutrašnjoj površini (tromboendokarditis, infarkt miokarda), tromboza u arterijama sistemske cirkulacije praćena tromboembolijom, plinskom ili masnom embolijom. Mjesto česte lokalizacije embolija su koronarne, srednje cerebralne, unutrašnje karotidne, bubrežne slezene arterije. Pod ostalim jednakim uvjetima, lokalizacija embolije određena je kutom nastanka bočne žile, njenim promjerom i intenzitetom krvnog punjenja organa. Veliki kut odstupanja bočnih grana u odnosu na gornji segment žile, njihov relativno veliki promjer, hiperemija su faktori koji predisponiraju jednu ili drugu lokalizaciju embolije.
Uz plinsku emboliju koja prati dekompresijsku bolest ili "eksplozivnu dekompresiju", predisponirajući trenutak za lokalizaciju embolije u žilama mozga i potkožnog tkiva je dobra rastvorljivost azota u tkivima bogatim lipoidima.
Embolija portalne vene. Embolija portalne vene, iako mnogo rjeđa od embolije plućne i sistemske cirkulacije, privlači pažnju karakterističnim kliničkim kompleksom simptoma i izrazito teškim hemodinamskim poremećajima.
Zbog velikog kapaciteta portalnog ležišta, opstrukcija embolije glavnog debla portalne vene ili njenih glavnih grana dovodi do povećanja dotoka krvi u organe. trbušne duplje(želudac, crijeva, slezina) i razvoj sindroma portalne hipertenzije (povećan krvni pritisak u sistemu portalne vene sa 8-10 dolara na 40-60 cm vodenog stupca). Istovremeno se kao rezultat razvija karakteristična klinička trijada (ascites, proširenje površinskih vena prednjeg trbušnog zida, povećanje slezene) i niz općih promjena uzrokovanih poremećajima cirkulacije (smanjenje protoka krvi u srca, moždani udar i minutni volumen krvi, snižavanje krvnog pritiska), disanje (kratak dah, zatim naglo smanjenje disanja, apneja) i funkcije nervnog sistema (gubitak svijesti, respiratorna paraliza).
Ove opšta kršenja leži pretežno u smanjenju mase cirkulirajuće krvi uzrokovano akumulacijom (do 90%) iste u portalnom kanalu. Takvi hemodinamski poremećaji često su direktni uzrok smrti pacijenata.
Književnost.
1. N.N. Zaiko. Patološka fiziologija - K., 1985.
2. A.D.Ado, L.M.Ishimova. Patološka fiziologija - medicina, 1980.
3. G.E. Arkadjeva, N.N. Petrintseva. Mehanizmi poremećene trombocitno-vaskularne hemostaze - L., 1988.
4. V.S.Paukov, N.K.Khitrov. Patologija - M.: Medicina, 1989.
