Pecutan aliran darah melalui arteri karotid. Norma diameter arteri vertebra
Jadual 1. Diagnosis pembezaan stenosis, angiospasm dan kecacatan arteriovenous.
Nama ciri |
angiospasme |
||
Spektrum Doppler: berfrekuensi tinggi - frekuensi rendah - |
Penyebaran kekerapan Digelap dengan ketara |
Tidak berubah |
Jenis vena |
Ciri bunyi: berfrekuensi tinggi - frekuensi rendah - |
Diungkapkan Diungkapkan |
Diungkapkan Sederhana |
Diungkapkan hilang |
Indeks rintangan peredaran darah (RI) |
|||
Indeks Denyutan (PI) |
|||
Kereaktifan serebrum |
Disimpan (dikurangkan) |
Disimpan (dikurangkan) |
Dikurangkan secara mendadak |
Respons autoregulasi |
Disimpan (diturunkan) |
Disimpan (diturunkan) |
Dikurangkan secara mendadak (tiada) |
Dinamik perubahan dalam aliran darah (BFC) |
hilang |
Perubahan masa |
hilang |
Ketepatan diagnosis apabila menggunakan ciri Dopplerografik mengikut literatur adalah dari 85 hingga 93%.
IV. Dopplerografi transkranial
1982 adalah titik permulaan untuk dopplerografi transkranial (R. Aaslid), yang memungkinkan untuk mendiagnosis lesi intrakranial pada arteri brachiocephalic.
Kaedah dopplerografi transkranial (TCD) digunakan untuk mengkaji aliran darah dalam arteri yang membentuk bulatan arteri besar (bulatan Willis): bahagian intrakranial ICA: arteri serebrum tengah, anterior dan posterior; arteri oftalmik, arteri basilar dan bahagian intrakranial arteri vertebra.
Peringkat pertama kajian adalah untuk menentukan lokasi "tetingkap" akustik di mana pancaran ultrasonik boleh menembusi dengan kehilangan tenaga yang minimum. Syarat utama ialah pilihan bunyi yang berjaya dan kedudukan sensor untuk mendapatkan isyarat yang optimum.
Tiga laluan utama untuk lokasi arteri intrakranial telah diterangkan:
- 1. Tetingkap sementara (kajian SMA, PMA, ZMA).
- 2. Tingkap orbital (siphon arteri karotid dalaman dan arteri oftalmik).
- 3. Tingkap suboccipital (arteri utama atau basilar dan segmen intrakranial arteri vertebra).
Lokasi di kawasan temporal dijalankan melalui skala tulang temporal. Pada pesakit yang lebih tua, ketebalan tulang atau ketumpatannya sangat berubah sehingga kadangkala sukar untuk mendapatkan isyarat yang boleh dipercayai kerana pengurangan kebolehtelapan akustik. Dalam semua kes, probe harus digerakkan perlahan-lahan, dalam langkah-langkah kecil, memberi perhatian kepada sentuhan ultrasonik yang baik antara probe dan kulit, yang mana lapisan gel yang mencukupi digunakan.
Tingkap sementara terletak di atas gerbang zigomatik. Terdapat tiga kedudukan tetingkap temporal:
- - tingkap anterior terletak di atas bahagian proksimal gerbang zygomatic;
- - tingkap belakang terletak di hadapan telinga. Dalam sesetengah kes, tetingkap ini berada di atas yang lain;
- - tingkap tengah terletak di antara tingkap depan dan belakang, di zon pertumbuhan rambut.
Kriteria untuk mengenal pasti SMA ialah:
a) aliran darah terletak pada kedalaman 55-65 mm.
b) arah aliran darah ke sensor.
c) isyarat bertindak balas dengan pengurangan atau lemah semasa pemampatan CCA homolateral.
Kriteria untuk pengenalan PMA:
a) aliran darah terletak pada kedalaman 65-70 mm.
b) arah aliran darah dari sensor.
c) tindak balas aliran darah dalam ACA semasa pemampatan CCA bergantung kepada kehadiran atau ketiadaan fungsi arteri berkomunikasi anterior (ACA). Dalam kebanyakan kes, arah aliran darah dalam BPR berubah dengan pemampatan CCA homolateral kepada sebaliknya apabila BPR berfungsi. Dengan ketiadaan fungsi PSA, pemampatan CCA membawa kepada pengurangan aliran darah dalam ACA.
Kriteria untuk mengenal pasti ZMA:
a) aliran darah terletak pada kedalaman 65-75 mm.
b) aliran darah dalam segmen proksimal PCA diarahkan ke arah sensor dan mungkin mempunyai spektrum dua arah. Dalam segmen distal PCA, aliran darah direkodkan dengan arah dari sensor.
c) pemampatan CCA adik beradik menyebabkan peningkatan aliran darah dalam PCA apabila PCA konsisten, atau tiada perubahan.
Tingkap orbit
Apabila mengimbas melalui tingkap orbit, adalah perlu untuk mengurangkan kuasa sinaran sensor kepada 10-20% untuk menghapuskan kesan merosakkan pada retina dan kanta mata. Sensor diletakkan pada kelopak mata tertutup, dilincirkan secara bebas dengan gel. Ini membolehkan sentuhan ultrasonik yang baik tanpa tekanan yang berlebihan pada mata. Sifon ICA terletak melalui tingkap orbit pada kedalaman 60-70 mm. Arah aliran darah adalah antegrade (ke arah transduser).
Lokasi arteri oftalmik dijalankan melalui tingkap orbit pada kedalaman 30-45 mm; biasanya, aliran darah antegrade direkodkan, yang mempunyai bentuk gelombang berdenyut ciri. Tiada satu saluran intrakranial ditemui pada kedalaman ini.
Tingkap suboccipital
Kebolehcapaian akustik tingkap ini bergantung pada postur pesakit: mencondongkan kepala ke hadapan, manakala pesakit berbaring di perutnya atau duduk di atas kerusi. Parameter aliran darah dalam arteri vertebra intrakranial dan dalam arteri basilar diperiksa melalui tingkap suboccipital. Pada kedalaman 60 mm, arteri vertebra terletak, manakala sensor terletak secara lateral berbanding satah sagittal. Arah aliran darah dari sensor.
Lokasi arteri basilar (BA) dijalankan pada kedalaman 80-120 mm, sensor diletakkan dengan ketat di sepanjang garisan tengah pada titik antara proses spinous vertebra C2 dan pinggir tulang oksipital, pada sudut kurang daripada 30 darjah dan arah aliran darah dalam OA adalah retrograde (dari sensor).
Jadual 2 dan 3 membentangkan nilai purata halaju dan indeks aliran darah linear, bergantung pada umur mengikut MAH.
Jadual 2. Prestasi biasa aliran darah mengikut MAH pada tahap ekstrakranial (cm/sec) (Nikitin Yu.M. 1989).
Purata LSC |
LSK diast. |
SBI(%) |
||||
Jadual 3. Parameter normal aliran darah semasa kajian transkranial MAH (cm/sec) (Nikitin Yu.N.).
SIPHON VSA |
||||||||
V. Perubahan dalam parameter hemodinamik dalam lesi sistem vaskular mengikut dopplerography.
5.1. Diagnosis stenosis arteri karotid biasa.
Pada tahun 1970-an, kaedah "analisis spektrum" spektrum Doppler telah dicadangkan, yang memungkinkan untuk mengukur tahap stenosis arteri karotid biasa.
Apabila halangan kurang daripada 30% pengurangan lumen dengan diameter pergeseran hemodinamik tempatan tidak diperhatikan. Dikategorikan sebagai:
- - sedikit peningkatan dalam indeks pengembangan spektrum disebabkan oleh pergolakan aliran sederhana;
- - peningkatan sedikit dalam kekerapan maksimum sistolik berbanding dengan arteri yang sepadan;
- - penyebaran kecil puncak sistolik;
- - isyarat dalam zon pra dan pasca stenosis tidak berubah.
Dengan tahap stenosis ini, bekalan darah ke otak dikekalkan mencukupi untuk fungsi normalnya.
Tanda-tanda stenosis arteri sehingga 50%:
- - di tempat halangan dan tepat di belakangnya, halaju linear aliran darah meningkat dengan ketara;
- - serakan spektrum frekuensi tinggi;
- - indeks rintangan peredaran darah meningkat dalam zon prestenotik dan stenotik;
- - indeks pengembangan spektrum meningkat, pengisian lengkap tetingkap spektrum;
- - kepekatan spektrum kuasa fasa sistolik di kawasan frekuensi sederhana;
- - bunyi "bersiul" yang tinggi;
- - di bahagian distal kapal, aliran darah diratakan, dengan hampir tiada penurunan dalam halaju linear aliran darah;
- - distal kepada halangan, nilai indeks rintangan persisian mungkin berkurangan.
Dengan tahap stenosis ini, disfungsi boleh balik pusat sistem saraf di bawah beban yang meningkat.
Tanda-tanda stenosis arteri dari 50 hingga 75%:
- - peningkatan ketara dalam kekerapan sistolik maksimum;
- - bentuk lengkung Doppler berubah bentuk akibat penurunan komponen diastolik;
- - penyebaran spektrum frekuensi tinggi yang jelas;
- - tetingkap spektrum tidak hadir kerana penampilan komponen spektrum berkelajuan rendah;
- - kepekatan spektrum kuasa fasa sistolik di kawasan frekuensi sederhana dan terutamanya rendah;
- - penampilan spektrum frekuensi rendah fasa sistolik di bawah garis dasar;
- - peningkatan indeks rintangan peredaran darah di zon prestenotik dan stenotik;
- - penurunan dalam kekerapan sistolik maksimum dan indeks rintangan peredaran darah di zon pasca-stenotik;
- - di atas tempat bunyi siulan stenosis, bunyi frekuensi rendah yang kasar, terputus.
Ini adalah stenosis hemodinamik yang ketara, yang ditunjukkan oleh penurunan aliran darah tempatan ke tahap kritikal, dengan kemungkinan mengembangkan gejala fokus di bawah keadaan buruk.
Dengan tahap stenosis yang tinggi (lebih daripada 75%), "stenosis subtotal":
- - penurunan ketara dalam kekerapan sistolik maksimum dalam zon prestenotik dan stenotik;
- - halaju aliran darah sistolik dan diastolik mempunyai nilai yang hampir tidak dapat dibezakan dalam nilai mutlak, apa yang dipanggil "dinding stenosis" muncul,
- - komponen spektrum berdaftar di bawah garis sifar;
- - kepekatan kuasa spektrum fasa sistolik di kawasan frekuensi rendah di atas dan di bawah garis dasar;
- - bahagian atas lengkung adalah kabur, lembap;
- - peningkatan indeks pengembangan spektrum, tiada tingkap spektrum;
- - peningkatan dalam indeks rintangan peredaran darah di zon prestenotik dan stenotik;
- - penurunan ketara dalam kekerapan sistolik maksimum dan indeks rintangan peredaran darah di zon pasca-stenotik;
- - fenomena bunyi patologi - redaman, gagap, pengisaran, bunyi kasar frekuensi rendah;
- - di bahagian distal kapal, halaju aliran darah linear dan isipadu dikurangkan, pengisian spektrum dialihkan ke kawasan halaju rendah spektrum, indeks rintangan periferi dikurangkan;
- - gabungan kekalahan beberapa MAG.
Dengan tahap stenosis ini, penurunan aliran darah berlaku di bawah tahap kritikal, dan jika tiada peredaran cagaran yang mencukupi, iskemia serebrum tempatan berkembang.
5.2. Diagnosis stenosis arteri karotid dalaman.
Dalam patologi arteri karotid, kepentingan khusus diberikan kepada gangguan hemodinamik dalam arteri supratrochlear (SAA) - sama ada aliran darah retrograde, atau biphasic, atau asimetri aliran darah dalam SAA dalam proses unilateral.
Dengan stenosis ICA, dua varian aliran darah dalam arteri supratrochlear adalah mungkin:
1. Aliran darah retrograde dalam arteri supratrochlear. Ujian mampatan CCA homolateral membawa kepada pengurangan atau penurunan aliran darah dalam arteri supratrochlear, atau penyongsangannya kepada antegrade. Kehadiran aliran darah retrograde dalam arteri supratrochlear dengan stenosis ICA menunjukkan kepentingan hemodinamiknya yang tidak diragui (lebih daripada 75%).
2. Antegrade mengurangkan aliran darah dengan asimetri berbanding dengan arteri supratrochlear bertentangan lebih daripada 30%(dengan lesi unilateral ICA), penurunan aliran darah dalam arteri supratrochlear kepada 12 cm/sec atau kurang dengan stenosis kedua-dua ICA dan ketidakupayaan untuk menggunakan kriteria asimetri.
Ujian mampatan CCA pada bahagian kajian (pengurangan atau penurunan aliran darah dalam arteri supratrochlear) menunjukkan pengisian arteri karotid dalaman dari sistem arteri karotid biasa dengan nama yang sama. Sebagai peraturan, gabungan kriteria ini sepadan dengan stenosis hemodinamik yang tidak penting (sehingga 75%) daripada ICA dalam segmen ekstrakranial.
Diagnosis stenosis ICA adalah berdasarkan mengenal pasti corak perfusi terhalang dalam segmen prewall CCA dan ICA; aliran darah sisa dalam MCA di sisi lesi. Fenomena perfusi yang sukar, serta defisit aliran di atas kawasan yang terjejas, diperhatikan dalam lesi hemodinamik yang ketara - stenosis darjah IV-V: lebih daripada 75%. Mengikut klasifikasi stenosis mengikut tahap, 5 pilihan dibezakan: I - stenosis sehingga 40%, II - 40-60%, III - 60-75%, IV - 75-90%, V> 90%. Kira-kira menentukan tahap stenosis membolehkan pengiraan indeks Arbelli (indeks pengembangan spektrum), yang nilainya hampir dengan keterukan sebenar vasoconstriction. Untuk menentukan RFI, perlu menggunakan sensor gelombang berterusan (CW).
Dengan stenosis CCA, defisit aliran darah dalam MCA tidak melebihi 15%, yang dijelaskan oleh fungsi laluan bekalan darah cagaran yang memuaskan. Stenosis tahap ICA I-III dengan arteri komunikasi anterior (PSoA) yang berfungsi tidak menyebabkan kekurangan aliran darah dalam MCA di sisi lesi. Dengan tahap IV LBF dalam 40% dikurangkan sebanyak 25-35%; pada tahap V, kekurangan LSC dalam 100% kes melebihi 25%. Lesi stenosing berganda pada saluran otak diperhatikan mengikut kesusasteraan dalam 42% kes. Pada masa yang sama, fenomena kekurangan aliran darah dalam kedua-dua MCA adalah kurang daripada 50% dan tidak simetri.
5 .3. Diagnosis stenosis arteri vertebra.
Stenosis arteri vertebra mungkin disyaki dengan asimetri aliran darah lebih daripada 30% (untuk lesi unilateral). Penurunan dalam halaju aliran darah purata kepada 2–10 cm/saat sudah pasti menunjukkan kehadiran VA stenosis (mampatan ekstravasal atau tortuosity). Dengan stenosis VA dua hala, seseorang hanya perlu memberi tumpuan kepada penunjuk mutlak halaju aliran darah. Di tapak stenosis - peningkatan dalam halaju linear aliran darah, kebanyakannya sistolik, peningkatan dalam nisbah sistolik-diastolik dan peningkatan dalam indeks rintangan periferi. Dengan stenosis VA yang teruk, kehilangan komponen diastolik ke garis dasar. Bahagian atas Dopplerogram adalah bulat dan "koyak", kehilangan "dataran tinggi", peralihan maksimum kuasa spektrum ke kawasan frekuensi rendah dan penyebaran kuasa spektrum di bawah garis dasar, pengurangan "tetingkap" spektrum. Bunyi siulan kedengaran semasa VA stenosis.
Untuk pembezaan akhir perubahan dalam PA, ujian dengan pusingan kepala perlu dilakukan. Dengan peningkatan dalam halaju aliran darah dalam PA, ia memihak kepada kesan vertebrogenik. Ia juga perlu untuk mencari segmen intrakranial VA dengan sensor 2 MHz - penurunan dalam halaju aliran darah di sepanjang VA dalam segmen V4 (sehingga aliran sisa - pengurangan ketara dalam puncak sistolik) menjadikannya mungkin. untuk mendiagnosis stenosis VA di bahagian proksimal.
Stenosis kurang daripada 50% daripada lumen tidak menyebabkan perubahan ketara dalam Dopplerogram. Ketiadaan stenosis yang jelas dari stenosis VA kontralateral satu VA tidak menyebabkan perubahan hemodinamik yang ketara dalam arteri lembangan vertebrobasilar.
Stenosis VA dibezakan daripada hipoplasia VA, di mana halaju linear aliran darah juga berkurangan, tetapi parameter Doppler lain tidak berubah, dan apabila VA terletak pada tahap intrakranial, perubahan yang sama ini berterusan.
5 .empat. Tanda-tanda stenosis arteri subclavian(PCA).
Tanda-tanda stenosis proksimal: asimetri halaju linear aliran darah dalam arteri subclavian dan axillary lebih daripada 30%. Pada dopplerogram RCA, kehilangan gigi negatif; sindrom mencuri subclavian terpendam atau sementara; ujian hiperemia reaktif positif. Jika sindrom mencuri subclavian disyaki, ujian hiperemia reaktif dilakukan. Menggunakan manset sphygmomanometer, mampatan bahu dilakukan selama 1.5-2 minit (meningkatkan tekanan dalam manset kepada angka yang melebihi tekanan darah sistolik dalam arteri brachial sebanyak 20-30 mm Hg) diikuti dengan penyahmampatan pantas. Biasanya, aliran darah tidak berubah ( ujian negatif). Jika selepas penyahmampatan bahu terdapat aliran darah yang dipercepatkan melalui VA, ini adalah ujian positif hiperemia reaktif, dan aliran darah yang meningkat mempunyai arah retrograde. Terdapat tiga jenis sindrom mencuri subclavian: tetap(dengan oklusi RCA atau mulut VA) - aliran darah dalam VA sentiasa dalam arah retrograde, meningkat apabila melakukan ujian hiperemia reaktif; sementara(dengan stenosis teruk pada mulut RCA atau mulut VA) - aliran darah retrograde sepanjang VA dalam sistol, dan aliran darah antegrad dalam diastole, dan keputusan ujian positif - terpendam(dengan stenosis sederhana mulut RCA atau mulut VA) - aliran darah antegrade dalam VA semasa rehat, keputusan ujian positif.
5 .5. Stenosis bahagian tengah arteri serebrum(SMA).
Stenosis MCA dicirikan, sebagai tambahan kepada perubahan serupa yang diterangkan di atas, dengan tanda-tanda pengaktifan bekalan darah cagaran ke kumpulannya melalui anastomosis pial dari kumpulan ACA dan PCA, yang ditunjukkan oleh peningkatan dalam halaju linear aliran darah dalam kapal ini terhadap latar belakang penurunan rintangan periferi. Stenosis kritikal MCA, serta ICA, dicirikan oleh ayunan resonans dinding vaskular, yang ditunjukkan oleh bunyi yang membosankan, seperti yang digunakan untuk kekejangan serebrum - "mur-mur".
Dalam kes oklusi ICA dengan PSA yang tidak berfungsi, aliran dalam MCA, sebagai peraturan, tidak direkodkan atau mempunyai nilai minimum, defisit aliran melebihi 80%.
5 .6. Stenosis dan penyumbatan arteri utama.
Diagnosis stenosis arteri utama hanya boleh dilakukan dengan TKD. Kriteria utama adalah peningkatan mendadak dalam aliran darah di kawasan terpencil dan peningkatan rintangan periferi. Pada tahap stenosis yang tinggi, penurunan simetri dalam aliran darah dalam VA pada tahap tambahan dan intrakranial adalah mungkin dengan peningkatan dalam indeks rintangan periferi. Mungkin terdapat peningkatan pampasan dalam aliran darah di sepanjang ICA pada kedua-dua belah pihak.
Oklusi OA dicirikan oleh ketiadaan aliran darah distal ke tapak oklusi, atau pengisian cagaran OA dari PCA. Penurunan simetri yang ketara dalam aliran darah dalam PA pada tahap tambahan dan intrakranial dengan peningkatan dalam indeks rintangan periferi. Dengan kehadiran PCA, aliran darah dalam segmen P1 PCA boleh diarahkan ke OA yang terjejas.
VI. Ciri Fungsian sistem peredaran otak
Ciri utama bekalan darah serebrum- peredaran cagaran. Nilai peredaran cagaran dalam menyediakan proses pampasan dalam sistem vaskular otak adalah sangat tinggi. Rangkaian anastomosis yang kaya di antara arteri yang membekalkan darah kepada otak membuka peluang besar untuk pengagihan semula darah di antara pelbagai kawasan sistem vaskularnya. Biasanya, anastomosis sistem vaskular berfungsi dengan frekuensi tertentu, bergantung kepada keperluan sebenar otak pada satu masa atau yang lain. Ia digunakan untuk memastikan aliran darah ke lembangan otak itu, yang bekalan darahnya telah merosot disebabkan oleh sebarang sekatan sementara pada aliran darah dalam saluran adductor, yang telah timbul, sebagai contoh, akibat memusingkan kepala atau hiperekstensi. leher dengan mampatan salah satu arteri utama kepala. Ia membawa kepada penurunan mendadak tekanan di dalamnya, dan selepas itu - ke aliran darah melalui arteri bulatan Willis ke arah tekanan yang berkurangan secara tiba-tiba. Oleh itu, anastomosis basal yang paling penting, bulatan Willis, bertindak sebagai pengedar semula darah.
Kemasukan mekanisme peredaran cagaran berlaku dengan stenosis atau trombosis arteri otak dan merupakan pautan paling penting dalam pampasan.
Terdapat empat peringkat peredaran cagaran:
- - ekstrakranial;
- - berdasarkan otak;
- - pada permukaan otak;
- - intracerebral.
Anastomosis extracranial menyediakan peredaran cagaran antara arteri supratrochlear dan supraorbital - cawangan terminal arteri oftalmik dan mewakili anastomosis oftalmik.
Anastomosis ekstra-intrakranial - antara cabang otot VA dan cabang arteri occipital - cawangan ECA. Terdapat juga anastomosis antara arteri tiroid superior dari ECA dan arteri tiroid inferior, cabang arteri subclavian.
Tahap kedua peredaran cagaran ialah bulatan arteri besar, yang merupakan pengumpul cagaran utama otak. Kelebihan anastomosis seperti bulatan Willis ialah apabila ia dihidupkan, ia tidak mengambil masa yang lama untuk membentuk laluan peredaran cagaran, oleh itu, yang terakhir adalah mekanisme pampasan "cepat" gangguan hemodinamik.
Anastomosis kortikal dan intracerebral mempunyai nilai pampasan yang jauh lebih rendah untuk hemodinamik cagaran.
Apabila MA extracranial (OCA, ICA) terjejas, peredaran cagaran paling kerap direalisasikan melalui bulatan anterior Willis (melalui ACA) dan bulatan posterior Willis (PCA).
Kemasukan anastomosis oftalmik berlaku dengan ketidakcukupan fungsi bulatan Willis atau dengan oklusi dua hala arteri karotid dalaman.
Varian peredaran cagaran dalam lesi arteri utama adalah pelbagai, bergantung pada ciri individu struktur bulatan Willis dan penyetempatan lesi otak, yang mesti diambil kira apabila mentafsir data ultrasound Doppler.
VII. Padapemeriksaan ultrasonik doppler bahagian bawah badan.
7 .satu. Dopplerografiya arteri bahagian bawah.
Kaedah ultrasound doppler arteri bahagian bawah adalah berdasarkan pendaftaran isyarat ultrasound Doppler halaju aliran darah, analisis isyarat bunyi dan pengukuran segmen tekanan darah. Kajian ini dijalankan pada pesakit dalam keadaan rehat, dalam kedudukan terlentang dengan lokasi aliran darah masuk arteri femoral(BA), arteri tibial posterior dan anterior (PTA) (PTA), arteri kaki dorsal (ATS) dan pada perut apabila mendaftarkan aliran darah arteri popliteal (PA). Penderia 4 MHz digunakan untuk insonasi BA, PA dan 8 MHz - untuk ZBA, PBA dan ATS. Sensor dipasang dalam unjuran lokasi anatomi arteri atau pada titik denyutan maksimum pada sudut kira-kira 45o ke permukaan kulit. Pencirian aliran adalah berdasarkan anggaran bentuk lengkung. Biasanya, aliran darah melalui arteri bahagian atas dan bawah adalah jenis utama.
Paling ciri penting bentuk gelombang aliran darah adalah puncak dalam systole, mencerminkan magnitud dan sifat aliran darah translasi. Dalam arteri periferal, puncak sistolik biasanya tajam, tinggi, dan jelas. Pengurangan dalam amplitud, herotan bentuk puncak dalam bentuk pengembangan, pembelahan atau pembulatan menunjukkan adanya halangan kepada aliran darah proksimal ke titik yang dikaji.
Penghujung puncak sistolik serta-merta digantikan dengan tempoh aliran darah terbalik yang ketara pada permulaan diastole. Keterukan aliran darah terbalik pada diastole awal ditakrifkan sebagai nilai nadi arteri dan rintangan periferi. Kehadiran aliran darah terbalik menunjukkan patensi normal arteri proksimal ke titik yang dikaji. Ketiadaan denyutan aliran terbalik pada permulaan diastole adalah tanda ultrasound penting bagi lesi arteri oklusif.
Dari tengah hingga akhir diastole dalam bentuk gelombang aliran darah, satu atau lebih gelombang aliran darah biasanya diperhatikan, yang merupakan refleksi keanjalan dinding arteri. Melicinkan atau hilangnya turun naik pada penghujung diastole menunjukkan penurunan keanjalan, tetapi mungkin juga menunjukkan lesi oklusif yang terletak lebih proksimal.
Dengan stenosis terletak proksimal dengan titik lokasi, denyutan satu fasa dikesan dengan pengembangan, pemisahan puncak sistolik dan ketiadaan aliran darah terbalik pada diastole awal. Isyarat audio ditentukan dengan komponen pertama yang lemah dan kelancaran puncak kedua dan ketiga, kerana halaju aliran darah berkurangan. Perubahan yang diterangkan mencirikan jenis aliran darah pembolehubah magistral.
Apabila proses oklusif berlangsung, perubahan selanjutnya dalam bentuk gelombang berlaku. Dalam stenosis atau oklusi kritikal, aliran darah dalam segmen proksimal dicirikan oleh denyutan terlicin, penurunan dan pembulatan puncak sistolik, dan kenaikan dan penurunan lengkung aliran darah yang perlahan. Lebih ketara lesi, lebih teruk peredaran cagaran dan lebih banyak perubahan diperhatikan pada lengkung aliran darah. Dengan telinga, bunyi frekuensi rendah yang berterusan dengan intensiti rendah ditentukan. Gambar yang diterangkan adalah tipikal untuk jenis aliran darah cagaran dalam arteri yang dikaji.
Nilai puncak aliran darah digunakan untuk mengukur bentuk gelombang aliran darah. Apabila mentafsir nilai mutlak, adalah perlu untuk mengambil kira tahap tekanan darah sistemik dan nilai output jantung.
Penilaian separa kuantitatif bentuk aliran darah dijalankan menggunakan beberapa indeks yang dikira:
- - indeks pulsator (PI) ialah nisbah jumlah kadar puncak aliran darah langsung dan terbalik kepada kelajuan purata. Biasanya, PI melebihi 5.5 untuk KEDUA-DUA dan peningkatan nilai dalam arah distal. Nilainya tidak bergantung pada sudut antara arah pancaran ultrasound dan kapal.
- - Damping - faktor atau faktor redaman (DF) - mendedahkan, serta PI, lesi oklusif dalam arteri periferal. DF dikira sebagai nisbah PI distal kepada proksimal. Contohnya, DF1=PI KEDUA-DUA/PI arteri brachial. Nilai biasa DF terletak dalam julat 1.15-1.48 dan tidak berubah di seluruh lapisan arteri anggota badan.
Oleh itu, analisis aliran darah adalah berdasarkan penilaian kualitatif bentuk gelombang dan derivatifnya, i.e. indeks yang dikira. Ciri ciri perkembangan lesi oklusif adalah: perubahan dalam bentuk dan saiz puncak sistolik, hilangnya gelombang aliran darah terbalik, penurunan PI kurang daripada 4 dan DF kurang daripada 1.
Pengukuran tekanan darah.
Kajian dijalankan dalam keadaan terlentang. Pertama, tekanan darah diukur pada bahu apabila aliran darah terletak di arteri radial. Prasyarat ialah pengukuran tekanan darah di kedua-dua lengan. Pengukuran tekanan darah di bahagian bawah kaki dijalankan pada 4 tahap: buku lali dan bahagian atas bahagian bawah kaki, bahagian bawah dan sepertiga atas paha. Saiz cuff pneumatik mesti sepadan dengan saiz anggota badan, lebarnya mestilah 40% daripada lilitan anggota badan, jika tidak, keputusan yang salah mungkin diperolehi. Tekanan segmen ditentukan untuk setiap peringkat anggota badan dengan memantau isyarat aliran darah. Lokasi aliran darah dilakukan pada ZBA atau ATS. Dalam kes di mana adalah mustahil untuk menentukan aliran darah dalam arteri ini, aliran darah dalam VA terletak untuk mengukur tekanan pada paha. Ambil perhatian bahawa BP sistolik ialah tekanan dalam arteri yang terletak di bawah cuff, dan bukan dalam arteri tempat aliran itu berada.
Dalam individu yang sihat, tekanan yang diukur pada pertiga bahagian atas paha melebihi tekanan pada bahu sebanyak 20-30 mm Hg. Art., Dan pada tahap pergelangan kaki menghampiri atau sedikit lebih tinggi daripada sistemik. Dalam lesi oklusif arteri, aliran darah yang berkurangan ke anggota badan membawa kepada hipotensi tempatan. Penurunan tekanan sistolik buku lali adalah berkadar dengan tahap lesi arteri. Oleh itu, sakit iskemia semasa rehat biasanya dikaitkan dengan tekanan sistolik pada buku lali kurang daripada 40 mm Hg. Seni.
Varian norma dianggap sebagai perbezaan tekanan kurang daripada 20 mm Hg. Seni. antara anggota badan pada tahap yang sama. Kecerunan tekanan antara paras pengukuran tekanan darah yang bersebelahan biasanya tidak melebihi 30 mm Hg. Seni. Perbezaannya lebih daripada 30 mm Hg. Seni. dianggap sebagai tanda yang mencerminkan oklusi atau stenosis teruk arteri antara segmen ini.
Hasil pengukuran boleh dinyatakan bukan sahaja sebagai nilai mutlak, tetapi juga dalam bentuk indeks. Indeks buku lali-brachial atau indeks tekanan buku lali (LIP) dikira sebagai nisbah tekanan darah buku lali kepada tekanan darah lengan atas. Nilai LID kurang daripada 1.0 menunjukkan kehadiran lesi oklusif dalam arteri anggota badan. Secara umum, pada anggota badan dengan oklusi atau stenosis kritikal pada satu tahap, LID adalah lebih daripada 0.5, dan dengan lesi pada beberapa tahap, kurang daripada 0.5. Nilai LID memungkinkan untuk menilai tahap perkembangan peredaran cagaran dan keadaan berfungsi arteri pada bahagian bawah kaki. Nilai LID sehingga 0.7 menunjukkan lesi oklusif arteri dengan CC dalam peringkat pampasan; dari 0.7 hingga 0.4 - dalam peringkat subcompensation, penurunan LID kurang daripada 0.4 menunjukkan dekompensasi peredaran darah. Keterukan iskemia pada anggota bawah, yang berkembang dengan kerosakan oklusif pada arteri, bergantung pada lokasi, bilangan tingkat, tahap kerosakan, dan keadaan katil distal. Walau bagaimanapun, faktor utama yang menentukan gambaran klinikal penyakit ini ialah tahap perkembangan CC. Ambil perhatian bahawa penurunan dalam LID berkorelasi dengan tahap iskemia pada bahagian bawah kaki. Jadi, pada tahap pertama, nilai LID berbeza dalam 0.8-1.0, pada tahap kedua - 0.6-0.8, pada tahap ketiga - 0.4-0.6, dan pada tahap keempat - kurang daripada 0.4 .
Oleh itu, pengukuran tekanan darah sistolik pada paras buku lali dengan pengiraan LID adalah kriteria yang boleh dipercayai dalam menilai aliran darah arteri anggota bawah. Nilai LID kurang daripada 1.0, pertama, menunjukkan perkembangan lesi oklusif hemodinamik yang ketara dalam arteri anggota bawah, dan kedua, ia membolehkan menilai tahap peredaran cagaran dan keadaan berfungsi arteri anggota yang dikaji. Walau bagaimanapun, LID tidak membenarkan penyetempatan lesi. Pengukuran tekanan darah sistolik segmen dalam anggota badan memberi Maklumat tambahan mengenai lokasi lesi.
Pemeriksaan klinikal pesakit yang mengalami kerosakan pada arteri bahagian bawah kaki harus dimulakan dengan menyoal dan pemeriksaan bahagian kaki.
Terdapat klasifikasi Pokrovsky-Fonten, bergantung kepada keparahan iskemia sindrom kesakitan di bahagian bawah kaki, mengikut mana 4 peringkat lesi oklusif dibezakan:
Peringkat I (pampasan berfungsi) - sakit di bahagian bawah kaki hanya muncul dengan yang besar aktiviti fizikal, sebagai contoh, apabila berjalan jarak lebih daripada 1 km, kekejangan atau paresthesia muncul di bahagian bawah kaki selepas tinggal lama lebih daripada 1 jam dalam kedudukan statik, kesejukan kaki diperhatikan;
II (subcompensation) - rasa sakit muncul apabila berjalan dalam jarak yang lebih pendek; jika pesakit boleh berjalan lebih daripada 200 m tanpa kesakitan dengan langkah biasa, keterukan iskemia sepadan dengan peringkat IIA, jika sakit berlaku apabila berjalan kurang daripada 200 m - peringkat II B, juga gangguan trofik (hipotrofi otot, kulit kering, rapuh kuku, retak kulit pada kaki) dan kesejukan bahagian bawah, kesejukan (stokin dipakai walaupun pada musim panas)
III (decompensation) - kesakitan diperhatikan semasa rehat atau apabila berjalan kurang daripada 25 m; neuritis bergabung, disebabkan oleh iskemia, bengkak pada bahagian bawah kaki, sianosis, limfadenitis;
IV (perubahan yang merosakkan) - terdapat perubahan ulseratif-nekrotik dalam tisu, disebut edema pada bahagian bawah kaki.
Jadual 4. Halaju aliran darah normal dalam arteri bahagian bawah kaki.
Vmax (cm/s) |
V diast. (cm/saat) |
|
7 .2. Teknik ultrabunyi untuk memeriksa urat bahagian bawah kaki.
Urat bahagian bawah dibahagikan kepada dangkal, terletak di dalam tisu subkutaneus dan dalam, mengiringi arteri dengan nama yang sama. Kedua-dua sistem vena beranastomosis antara satu sama lain.
Sistem vena superfisial. Ia dibentuk oleh urat saphenous besar (GSV) dan urat saphenous kecil (SSV).
GSV, sebagai kesinambungan dari vena marginal medial kaki, bermula di hadapan malleolus medial, mengikuti tepi medial tibia, melepasi permukaan antero-medial paha dan mengalir ke vena femoral biasa (CFV). ).
MSV terbentuk daripada urat marginal sisi kaki, naik di sepanjang permukaan posterolateral kaki bawah dan mengalir ke vena popliteal (PCV) di kawasan fossa popliteal.
sistem vena dalam Pertemuan vena dorsal dan plantar membentuk pasangan tibial dan vena peroneal posterior dan anterior, yang seterusnya, bergabung membentuk PCV.
Vena popliteal, terletak di dalam fossa popliteal secara posterior dan lateral dari arteri popliteal, naik dan masuk ke vena femoral (FV). BV mengiringi arteri femoral superficial (SFA) di sepanjang 2/3 bahagian bawah paha. Di bahagian atas sepertiga paha, BV bergabung dengan urat femoral dalam (TFV), yang mengiringi arteri dengan nama yang sama, dan menjadi urat femoral biasa (CFV).
OBV, menekan lipatan inguinal, menjadi vena iliac luaran (IVC), yang, selepas bercantum dengan vena iliac dalaman, membentuk vena iliac biasa (OPV).
Vena cava inferior ialah pertemuan OPV kanan dan kiri.
Sambungan antara sistem vena dangkal dan dalam, terutamanya pada bahagian bawah kaki dan, pada tahap yang lebih rendah, di kawasan paha, dilakukan dengan urat berlubang, yang dalam keadaan normal menghalang darah dari cetek. sistem vena ke dalam Proses obturating dalam sistem vena dalam, serta disfungsi injap vena vena berlubang, membawa kepada shunting patologi darah dari sistem vena dalam ke yang dangkal, perkembangan vena varikos, hipertensi vena, dan perubahan trofik dalam tisu bahagian bawah kaki.
Vena femoral:
Transduser 4 MHz terletak di kawasan ligamen inguinal hanya medial kepada isyarat dari arteri femoral.
Untuk menilai daya maju injap, ujian kefungsian dijalankan:
- 1. Ujian Valsava digunakan untuk menilai fungsi radas injap, terutamanya urat besar pada bahagian bawah kaki. Prinsip manuver adalah seperti berikut: apabila menyedut dalam individu yang sihat, aliran darah vena berkurangan dengan ketara, dan apabila menahan nafas dan meneran pada perut bawah, ia berhenti sepenuhnya dan bunyi maksimum semasa pernafasan berikutnya. Ketidakcukupan injap ditunjukkan oleh gelombang terikan retrograde dengan halaju puncak kira-kira 30 cm/s dan tempoh lebih daripada 1 saat, atau gelombang yang lebih perlahan tetapi lebih lama.
- 2. Mampatan distal digunakan untuk menilai patensi kawasan yang dikaji sistem vaskular. Hasilkan mampatan secara bergilir-gilir di bawah lokasi penderia. Biasanya, dengan mampatan distal, peningkatan dalam halaju aliran darah antegrade dalam vena sebanyak 2 kali atau lebih dikesan. Apabila menjaringkan arteri femoral, mampatan paha, bahagian bawah kaki dan dorsoreflexion kaki dilakukan secara bergantian.
- 3. Mampatan proksimal dilakukan untuk menilai keadaan radas injap vena popliteal dan vena kaki dan dinilai sama seperti ujian Valsalva. Sensor terletak di bawah titik mampatan. Biasanya, mampatan proksimal tidak boleh menyebabkan perubahan dalam isyarat vena (kerana injap yang tidak berubah membenarkan darah mengalir hanya ke arah proksimal). Dengan kehadiran walaupun lesi subklinikal alat injap, mampatan proksimal menyebabkan peningkatan phlebonoise, yang menunjukkan regurgitasi aliran darah.
kesusasteraan
- 1. Gaidar B.V., Dudanov I.P., Parfenov V.E., Svistov D.V. //Kaedah penyelidikan ultrasonik dalam diagnosis lesi cawangan aorta. Petrozavodsk. 1994. - 70 hlm.
- 2. Dadvani S.A., Ternovoy S.K., Sinitsin V.E., Artyukhina E.G. //Kaedah diagnostik bukan invasif dalam pembedahan rongga perut dan arteri bahagian bawah. M.: Vidar, 2000. - 139 p.
- 3. K panduan klinikal untuk diagnostik ultrasound. T. IV / disunting oleh Mitkov V.V. M.: Vidar, 1997. - 338 hlm.
- 4. Kulikov V.P. //Warna pengimbasan dupleks dalam diagnostik penyakit vaskular. Novosibirsk, 1997. - 155 p.
- 5. Lelyuk V.G., Lelyuk S.E. //Angiologi ultrasonik. M.: masa sebenar, 2003. 322 hlm.
- 6. Nikitin Yu.M. //Prinsip fizikal dopplerografi ultrasonik: Manual rujukan/ CJSC “Spectromed”, 1995.- 21 p.
- 7. Panduan untuk doktor // Diagnostik ultrasound klinikal patologi urat bahagian bawah. Ed. Yu. V. Novikova. Persatuan "Kelab Doppler Rusia". Kostroma: DiAr, 1999.-72 hlm.
- 8. Sinelnikov R.D., Sinelnikov Ya.R. "Atlas anatomi manusia", jilid 3. M. Perubatan, 1992.- 232 p.
- 9. Panduan pendidikan // Ultrasound Doppler dalam diagnosis lesi oklusif arteri otak dan kaki. Pusat Saintifik untuk Pembedahan Kardiovaskular. A. N. Bakuleva RAMS. M., 1996.- 72 hlm.
- 10. Shakhnovich A.R., V.A. Shakhnovich //Diagnosis gangguan peredaran serebrum. Dopplerografi transkranial. M., Persatuan Penerbit Buku 1996. - 446 hlm.
- 11. Shakhnovich V.A. //Iskemia serebrum. Neurosonologi. M., 2002. - 306 p.
anda boleh membaca tentang sindrom arteri vertebra
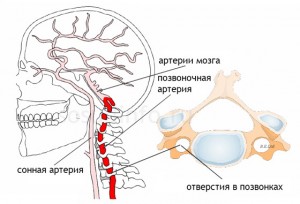
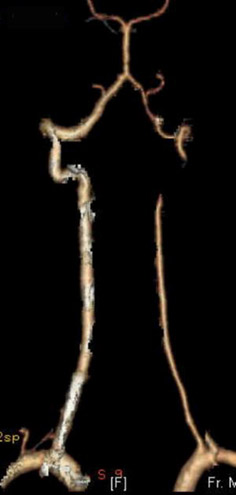
Seperti yang anda ketahui, arteri vertebra berlepas dari arteri subclavian di bahagian atas rongga dada, melalui bukaan proses melintang vertebra serviks, kemudian masuk ke rongga tengkorak, di mana mereka bergabung menjadi arteri basilar tunggal yang terletak di bahagian bawah batang otak. Cawangan berlepas dari arteri basilar, menyediakan bekalan darah ke batang otak, cerebellum dan lobus oksipital hemisfera serebrum. Kekurangan Vertebrobasilar, atau sindrom arteri vertebra, adalah keadaan di mana aliran darah dalam arteri vertebra dan basilar berkurangan. Penyebab gangguan ini mungkin mampatan ekstravasal, peningkatan nada arteri vertebra (disedaran arteri, dystonia vegetatif-vaskular), aterosklerosis, ciri anatomi bangunan, dsb. Pelanggaran halaju aliran darah volumetrik dan linear dalam arteri vertebra yang dikaitkan dengan mampatan ekstravaskular boleh dikesan pada satu dan kedua-dua belah pihak. Faktor mampatan yang paling biasa ialah tisu otot, yang dikaitkan dengan penyetempatan anatomi arteri vertebra. Mampatan arteri vertebra juga mungkin dengan tisu tulang (osteophytes, hernia cakera intervertebral, subluksasi vertebra serviks, dll.).
Diagnosis sindrom arteri vertebra (atau kekurangan vertebrobasilar) dijalankan menggunakan ultrasound doppler; sistem gabungan moden, termasuk dopplerography dan pengimbasan dupleks, membolehkan menilai keadaan arteri vertebra. Dengan pemeriksaan ultrasound pada saluran kepala dan leher, termasuk arteri vertebra, menggunakan sensor linear dengan frekuensi 7.5 MHz atau lebih (pengimbasan di sepanjang permukaan anterior dan sisi leher), adalah mungkin untuk menjalankan kualitatif dan kuantitatif. (analisis spektrum) penilaian aliran darah dalam saluran. Analisis kualitatif termasuk penilaian diameter (norma ialah 2.8-3.8 mm) dan bentuk kapal (kehadiran selekoh, gelung, dll.). Apabila menjalankan analisis spektrum standard arteri vertebra, mereka mengukur (paling kerap dalam selang antara II, III dan V, VI vertebra serviks) sistolik (normal - 31-51 cm / s), purata (normal - 15-26 cm / s), diastolik ( normal - 9-16 cm / s) dan isipadu (normal 60-125 ml / min) kelajuan, serta nadi (normal - 1.1-2.0) dan tahan (normal - 0.63-0.77) impuls . Walau bagaimanapun, dengan osteochondrosis tulang belakang serviks, osteofitosis, ketidakstabilan vertebra, cakera intervertebral herniated, apabila melakukan imbasan ultrasound pada saluran kepala dan leher dalam kedudukan standard dan semasa menjalankan ujian kedudukan (pusingan dan kecondongan kepala, pelbagai pergerakan tangan masuk sendi bahu) kapal boleh dicubit ke satu darjah atau yang lain, yang akan dicerminkan dalam perubahan dalam isyarat ultrasonik dengan sisihan dari norma di atas penunjuk yang dipertimbangkan.
Inti gambaran klinikal sindrom arteri vertebra adalah kompleks gejala, yang merangkumi tujuh kumpulan tanda utama: (1) sakit kepala, (2) disfungsi kokleovestibular, (3) gangguan penglihatan, (4) pharyngeal dan (5) gejala laring, (6) dystonia vegetatif-vaskular, dan (7) sindrom asthenik. Pertimbangkan ciri klinikal gangguan visual (lebih tepat lagi, patologi penganalisis visual) dengan kekurangan vertebrobasilar sebagai sebahagian daripada sindrom arteri vertebra.
Hubungan rapat antara patologi otak dan mata adalah disebabkan oleh kesatuan anatomi dan fungsi peredaran darah mereka. Arteri vertebra, sebagai cabang pertama arteri subclavian, membentuk arteri utama, membentuk sistem vertebrobasilar yang memberi makan kepada lobus oksipital korteks serebrum dengan pautan pusat penganalisis visual dan batang otak dengan nukleus dan konduktor saraf okulomotor, troklear dan abdusen dan sistem berkas membujur posterior. Kajian anatomi(G.D. Zarubey, 1966) menjelaskan kewujudan dua sistem yang memberi makan kepada saraf optik - periferal, yang diwakili oleh plexus koroid dari lembut. meninges, dan pusat, yang mana kebanyakan penulis merujuk arteri pusat saraf optik, yang, menurut beberapa penyelidik, adalah cabang arteri oftalmik, menurut yang lain, cabang arteri retina pusat. aliran keluar darah vena berlaku terutamanya melalui vena pusat retina dan vena plexus koroid pia mater.
Dalam kesusasteraan asing terdapat beberapa karya yang dikhaskan untuk klinik gangguan visual dalam oklusi bahagian intra dan ekstrakranial arteri vertebra (Synonds, Mackenzie, 1957; Hoyt, 1959; Minor et al., 1959; Kearns, 1960). Malangnya, dalam pemerhatian penulis ini diagnosis klinikal tidak selalu disahkan kaedah instrumental penyelidikan. Adalah dipercayai bahawa gangguan penglihatan disebabkan oleh iskemia korteks lobus oksipital, terutamanya kutub dan kawasan yang bersebelahan dengan alur taji. Dengan pertanyaan yang teliti, mereka dikesan di hampir semua pesakit dengan kekurangan vertebrobasilar dari sebarang etiologi. Gangguan penglihatan boleh bersifat sementara atau berterusan. Fotopsi bersifat sementara. Pesakit mengadu tentang penampilan di hadapan mata "lalat hitam", "jelaga", "percikan api", "kilat", pelbagai warna dan titik keemasan yang kelihatan berkelip dan berayun. Fotopsi dalam kes gangguan peredaran otak adalah tepat, kejadiannya tidak dikaitkan dengan sumber cahaya, ia berterusan walaupun dengan mata tertutup. Pesakit sedemikian sering mencatatkan "kabur" penglihatan di kedua-dua mata, imej kabur. Dengan perubahan mendadak dalam kedudukan kepala, fenomena ini meningkat, terdapat juga kemerosotan keadaan umum, penampilan atau intensifikasi sakit kepala, pening. Selepas serangan sedemikian, penglihatan boleh dipulihkan sepenuhnya. Fenomena ini mungkin lama mendahului perkembangan gejala lain kekurangan vertebrobasilar. Kadang-kadang fenomena ini, bersama-sama dengan pening, diprovokasi dengan menundukkan kepala ke belakang, dan dalam beberapa kes muncul dengan latar belakang tekanan fizikal atau emosi yang berlebihan. Fotopsi yang lebih kompleks juga telah diperhatikan, contohnya dalam bentuk "cincin berkilat putih", selalunya garis zigzag berkilat. Secara berkala, fotopsi diperhatikan dalam bentuk aliran bergerak kiub pelbagai warna (merah, kuning dan hijau). Dalam semua kes, gangguan penglihatan adalah sementara dan berlangsung hanya beberapa saat. Penglihatan kabur objek dalam bentuk sensasi tudung atau kabus sebelum mata diperhatikan, menurut kesusasteraan, pada kira-kira separuh daripada pesakit. Fenomena ini sering berlaku dengan latar belakang keletihan: semasa berjalan lama di atas medan kasar atau semasa kerja fizikal yang berkaitan dengan menahan nafas, kadang-kadang semasa membaca, atau berkembang selepas pengsan. Gangguan penglihatan dimasukkan oleh J. Barre (1926) sebagai gejala wajib sindrom simpatis serviks posterior. Perubahan fungsi yang terkenal saraf optik dengan kerengsaan plexus simpatetik arteri karotid. Dengan sindrom arteri vertebra, gangguan visual seperti skotoma berkelip, kabut di hadapan mata, sakit di mata, fotofobia, lacrimation, rasa pasir di mata, dan perubahan tekanan dalam arteri retina diterangkan. A.M. Grinshtein (1957), G.N. Grigoriev (1969), serta D.I. Antonov (1970) menunjukkan serangan sekali-sekala kehilangan satu sisi bidang penglihatan atau sebahagian daripadanya, digabungkan dengan kekejangan arteri retina sekiranya berlaku kerosakan pada struktur simpatetik serviks. Kadang-kadang terdapat kemerahan pada konjunktiva. Ketergantungan gangguan visual pada patologi tulang belakang dibuktikan dengan perubahan dalam keadaan fundus pada masa regangan tulang belakang serviks. Semasa regangan mengikut Bertshi atau semasa lanjutan leher (Popelyansky Ya.Yu.), beberapa subjek juga mencatatkan perubahan dalam fundus, yang dinyatakan oleh pengembangan urat besar, penyempitan batang arteri; terdapat juga kes pengembangan arteri retina dengan kaliber berterusan vena. Sebagai kesimpulan, perlu diperhatikan bahawa dalam sindrom arteri vertebra (kekurangan vertebrobasilar), pelanggaran jangka pendek fungsi kortikal yang lebih tinggi seperti jenis lain(!) Agnosia visual (dengan persepsi optik-ruang yang terjejas) akibat iskemia pada cawangan kortikal distal arteri serebrum posterior.
Hipoplasia arteri vertebra adalah keadaan patologi yang ditunjukkan oleh bekalan darah terjejas zon berbeza otak dan perubahan dalam hemodinamik umum dalam badan. Penyakit ini berkembang akibat kecacatan kongenital dan perubahan dalam diameter kapal.
Apakah hipoplasia?
Hipoplasia dicirikan oleh keterbelakangan intrauterin tisu atau organ. Perkembangan arteri vertebra (vertebral) yang tidak lengkap ditunjukkan oleh penyempitan diameternya. Hipoplasia boleh menjadi dua hala atau unilateral (kanan atau kiri). Yang paling biasa ialah hipoplasia arteri vertebra kanan.
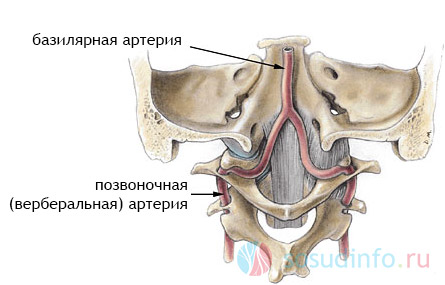
Oleh kerana segmen intrakranial arteri vertebra, arteri basilar terbentuk, menimbulkan saluran arteri serebrum posterior, yang merupakan sebahagian daripada bulatan arteri Willis dan membentuk lembangan vertebrobasilar. Pembuluh lembangan vertebrobasilar menyediakan bekalan darah kawasan posterior otak (cerebellum, medula, segmen serviks saraf tunjang), yang menderita akibat pelanggaran hemodinamik biasa.
Punca penyakit
Kurang pembangunan saluran darah berlaku akibat pendedahan kepada badan wanita hamil dan janin:
- ubat-ubatan;
- penyakit berjangkit;
- tabiat buruk;
- sinaran mengion;
- bahan toksik.
Mungkin juga hasilnya kecenderungan genetik kepada penyakit vaskular. 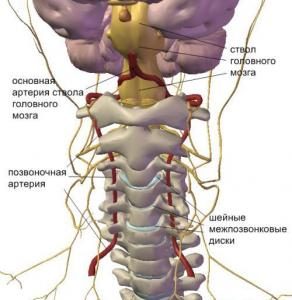
Penyakit ini jarang menunjukkan dirinya dalam zaman kanak-kanak, tetapi boleh berlaku dengan penyempitan kritikal lumen arteri dan pemisahan bulatan Willis. Selalunya, orang pertengahan umur dan lebih tua terjejas. Patologi mungkin tidak nyata kerana kebolehan pampasan badan:
- perkembangan cagaran dan anastomosis tambahan arteri vertebra sebagai akibat daripada pembentukan yang, cawangan kurang berkembang saluran darah mengambil sebahagian daripada beban dan sementara menyediakan bekalan darah normal;
- peningkatan tekanan darah berkembang secara kedua dan memudahkan sementara aliran darah di bawah tekanan ke otak melalui saluran bekalan darah yang sempit.
Selalunya, hipoplasia arteri vertebra boleh berlaku dengan latar belakang penyakit lain:
- osteochondrosis segmen serviks tulang belakang dan komplikasinya;
- spondylolisthesis (anjakan vertebra);
- lesi vaskular aterosklerotik;
- pembentukan trombus dalam lumen saluran darah yang terjejas.
Gejala dan akibat
Tanda-tanda hipoplasia arteri vertebra sangat pelbagai dan bergantung pada tahap kerosakan. Selalunya, disebabkan oleh persamaan gejala, penyakit itu tidak didiagnosis untuk masa yang lama, dan pelbagai diagnosis neurologi dibuat secara salah. Gejala penyakit boleh berbeza-beza dan secara langsung bergantung pada kawasan otak di mana bekalan darah sukar.
Ciri-ciri utama:
- Kerap pening, mungkin pengsan.
- Sakit kepala yang berpanjangan, migrain.
- Kelesuan, mengantuk.
- Penurunan tekanan darah.
- Ketajaman penglihatan berkurangan.
- Kebisingan di telinga, kehilangan pendengaran.
- Mengurangkan ingatan dan tumpuan.
- Gangguan cerebellar: ketidakstabilan semasa berjalan, kemahiran motor halus terjejas.
- Kelemahan pada lengan dan kaki, kebas, perubahan sensitiviti.
- Jarang-jarang gangguan pergerakan dalam bentuk paresis dan lumpuh.
Hipoplasia arteri vertebra kiri secara umum gejala klinikal berbeza sedikit daripada kerosakan pada arteri vertebra kanan. Gejala neurologi fokus gangguan vaskular mungkin berubah sedikit. Ketidakcukupan vertebrobasilar yang berterusan akibat hipoplasia membawa kepada serangan iskemia sementara, strok iskemia dengan keparahan yang berbeza-beza, infarksi serebelar.
Diagnostik
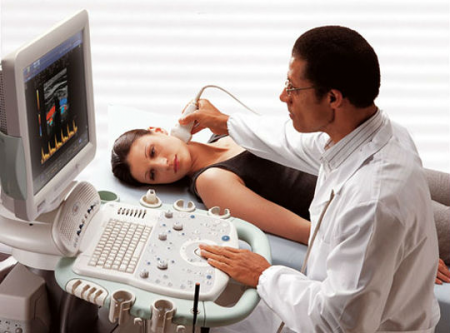
Kekurangan vaskular boleh didiagnosis menggunakan:
- angiografi arteri vertebra dan semua struktur vaskular otak;
- pemeriksaan ultrasound pada saluran leher dan kepala;
- pengimejan resonans magnetik kepala dan leher dengan kontras.
Kaedah penyelidikan ini membolehkan anda menentukan keamatan aliran darah dan menilai diameter arteri. Biasanya, diameter arteri vertebra adalah kira-kira 3.6-3.9 mm; jika pengurangan diameter kurang daripada 3 mm dikesan, hipoplasia disahkan.
Rawatan
Bergantung pada keamatan kemalangan serebrovaskular di kawasan vertebrobasilar, rawatan konservatif atau pembedahan ditetapkan.
Rawatan konservatif berdasarkan permohonan ubat-ubatan dan bersifat simptomatik. Ubat berikut digunakan:
- vasodilator serebrum (trental, vinpocetine, agapurine) menyediakan pengembangan saluran serebrum dan meningkatkan peredaran mikro;
- antihipertensi menyumbang kepada normalisasi tekanan darah;
- agen antiplatelet (aspirin, dipyridamole) menghalang pembentukan bekuan darah;
- nootropik (cerebrolysin, glycine, piracetam, phezam) meningkatkan proses metabolik dalam otak.
Ubat penahan sakit, antiemetik, antidepresan, pil tidur juga ditetapkan secara simptomatik. Rawatan konservatif tidak menghilangkan hipoplasia vaskular, tetapi dengan sedikit hipoplasia arteri vertebra, ia meningkatkan peredaran serebrum dan mengelakkan campur tangan pembedahan.
Pembedahan
Dengan stenosis segmental, oklusi terhad arteri vertebra dan tanda-tanda kekurangan vertebrobasilar yang jelas, perkara berikut dilakukan:
- angioplasti belon ialah kaedah campur tangan endovaskular di bawah kawalan sinar-X. Konduktor dimasukkan ke dalam lumen arteri periferal, di mana kateter belon disalurkan ke tapak stenosis. Selepas belon telah dinaikkan dan diameter arteri mengembang, kateter belon ditarik balik;
- stenting arteri vertebra - sebelum pengenalan stent, angioplasti belon dilakukan, dan kemudian, untuk mengekalkan patensi arteri, stent logam bingkai dipasang, yang membetulkan dengan kukuh dinding vaskular, menghalang kemungkinan penyempitan semula lumen.
Sakit kepala yang kerap, pening, rasa berat di kawasan oksipital, tinnitus adalah aduan yang paling kerap dibuat oleh pesakit dengan kekurangan vertebrobasilar. Dalam kes yang lebih teruk, terdapat pelanggaran pertuturan dan menelan, penglihatan, serangan drop (kejatuhan mendadak pesakit, tidak disertai dengan kehilangan kesedaran dan kemunculan gejala amaran). Jika ini gejala penting tidak memberi perhatian dalam masa, adalah mungkin untuk membangunkan strok iskemia, terutamanya pada orang yang berumur lebih dari 40-45 tahun. Telah ditetapkan bahawa strok berlaku dalam tempoh 5 tahun dalam 30% pesakit dengan gejala kekurangan vertebrobasilar. Kaedah pemeriksaan instrumental untuk mengesan gangguan peredaran darah dalam arteri vertebra adalah: rheoencephalography (REG) - kajian bukan invasif aliran darah serebrum, membolehkan anda menilai gangguan sistem vaskular yang disebabkan oleh aterosklerosis, hipertensi, mengenal pasti perubahan dalam peredaran vena intrakranial dan gangguan patensi dalam sistem vaskular vertebrobasilar, serta pengimbasan dupleks ultrasound kapal utama kepala dan leher. Pakar institusi perubatan Poliklinik Bandar Kazan No. 11 menjalankan teknik ini untuk mengkaji aliran darah serebrum, yang memungkinkan untuk meningkatkan proses diagnostik dan rawatan ke tahap yang baru secara kualitatif.
Sindrom kekurangan peredaran darah dalam sistem vertebrobasilar telah terbentuk sebagai bebas konsep klinikal pada 50-an abad XX, semasa tempoh semakan pandangan mengenai patogenesis gangguan iskemia peredaran serebrum dan pembentukan konsep peranan utama dalam mekanisme vaskular ini kegagalan otak. Masa meletakkan segala-galanya di tempatnya dan menentukan kedudukan yang layak, tetapi lebih sederhana untuk subjenis iskemia serebrum patogenetik (hemodinamik) ini di kalangan beberapa yang lain. Oleh itu, gangguan iskemia peredaran serebrum dalam sistem vaskular ini, berbeza dalam asal usul dan mekanisme perkembangannya, mula dipertimbangkan dari sudut pandangan umum heterogeniti mereka.
Pada masa yang sama, keanehan struktur dan fungsi sistem arteri ini, yang menyediakan struktur penting otak, dan keanehan gejala klinikal semasa penyebaran di dalamnya, membawa kepada pengasingannya dalam versi terkini klasifikasi antarabangsa ke dalam kompleks gejala bebas - "sindrom sistem arteri vertebrobasilar" dalam rangka "serangan iskemia serebrum sementara (serangan) dan sindrom yang berkaitan" (ICD-X, G 45.0).
Ciri-ciri fungsional-anatomi dan klinikal-fisiologi ringkas. Sistem vertebrobasilar (VBS) membekalkan darah kepada satu pertiga daripada otak. Ia meliputi jabatannya, yang berbeza dengan ketara dari segi struktur dan fungsi. Ini adalah saraf tunjang serviks, batang otak dan otak kecil, sebahagian daripada talamus dan kawasan hipotalamus, sebahagiannya kawasan oksipital, parietal dan mediobasal. lobus temporal otak. Dengan bekalan darah yang tidak mencukupi, gejala diperhatikan di dalamnya dalam pelbagai kombinasi. Walau bagaimanapun, dalam rangka polimorfisme klinikal, adalah mungkin untuk membezakan kumpulan kompleks gejala ciri, yang akan dibincangkan di bawah.
Keistimewaan bahagian ekstrakranial VBS termasuk lokasi arteri vertebra dalam bukaan saluran tulang proses melintang vertebra serviks, yang mudah dipindahkan relatif terhadap satu sama lain semasa pergerakan kepala dan leher. Di samping itu, mereka berdekatan dengan badan vertebra. Dalam kes ini, walaupun dalam keadaan fisiologi biasa, terdapat mampatan dan sekatan aliran darah dalam satu atau kedua-dua arteri. Biasanya, peredaran darah di dalamnya biasanya tidak terganggu kerana keupayaan pampasan yang mencukupi. Kedudukan berubah dengan hipoplasia atau stenosis aterosklerotik arteri. Kemudian faktor ekstravasal (mampatan oleh proses artikular dalam kes ketidakstabilan tulang belakang serviks atau osteofit di kawasan uncovertebral, dll.) Menjadi penentu dalam genesis kegagalan peredaran darah dalam IBS. Mampatan arteri vertebra juga boleh dilakukan oleh otot leher (skala, leher panjang, otot serong inferior kepala) apabila ia mengecut pada kedudukan kepala tertentu. Peranan kecacatan kongenital dan diperolehi bahagian awal arteri ini dengan pembentukan stenosis septum, secara mendadak dan tiba-tiba mengehadkan aliran darah dengan gambaran klinikal yang jelas, biasanya gangguan vestibular, telah terbukti.
Meremehkan faktor mampatan ekstravasal dan peranan kecacatan jabatan ekstrakranial arteri vertebra adalah salah satu kesilapan diagnostik yang paling biasa dan punca kegagalan rawatan dadah kekurangan peredaran darah dalam VBS. Menambah kepada simptomnya ciri klinikal "sindrom arteri vertebral" dengan sakit teruk dan tanda-tanda angiodistonik memerlukan pemeriksaan sistematik pada kawasan atlanto-occipital, tulang belakang serviks dan bahagian ekstrakranial arteri vertebra untuk rawatan yang disasarkan.
Kejayaan terbesar ultrasound dalam diagnosis patologi vaskular dicapai pada akhir abad yang lalu, apabila peranti yang beroperasi dalam mod dupleks muncul. Hanya beberapa tahun yang lalu, triplex Dopplerography mula digunakan, yang membolehkan pembinaan semula tiga dimensi mana-mana kapal dalam "masa nyata". Peranti moden untuk diagnostik ultrasound daripada kelas tertinggi dan pakar membenarkan visualisasi kapal dengan diameter kurang daripada 1 mm, menentukan perubahan patologi di dalamnya atau tisu sekeliling. Ini sangat penting apabila memeriksa pesakit dengan sindrom arteri vertebra. Seperti yang diketahui, arteri vertebra berlepas dari arteri subclavian di bahagian atas rongga dada, melalui foramina proses melintang vertebra serviks, kemudian memasuki rongga tengkorak, di mana ia bergabung menjadi arteri basilar tunggal yang terletak di bahagian bawah batang otak. Cawangan berlepas dari arteri basilar, menyediakan bekalan darah ke batang otak, cerebellum dan lobus oksipital hemisfera serebrum. Kekurangan Vertebrobasilar, atau sindrom arteri vertebra, adalah keadaan di mana aliran darah dalam arteri vertebra dan basilar berkurangan. Penyebab gangguan ini boleh menjadi mampatan ekstravasal, peningkatan nada arteri vertebra (disedaran arteri, dystonia vegetatif-vaskular), aterosklerosis, ciri-ciri anatomi struktur, dll. Pelanggaran halaju aliran darah volumetrik dan linear dalam arteri vertebra yang berkaitan dengan mampatan ekstravasal boleh dikesan pada satu atau kedua-dua belah. Faktor mampatan yang paling biasa ialah tisu otot, yang dikaitkan dengan penyetempatan anatomi arteri vertebra. Mampatan arteri vertebra juga boleh dilakukan dengan tisu tulang (osteophytes, cakera hernia, subluksasi vertebra serviks, dll.).
Penentuan penyetempatan dan sebab yang mungkin mampatan arteri vertebra menyumbang kepada campur tangan terapeutik atau pembedahan yang disasarkan untuk menormalkan peredaran darah.
Nilai kaedah adalah bahawa kajian itu dijalankan bukan sahaja dalam kedudukan pegun pesakit yang berbaring di belakangnya, tetapi juga menggunakan banyak ujian kedudukan berfungsi. Dalam kajian standard, penderia linear dengan frekuensi 7.5 MHz atau lebih digunakan, mengimbas di sepanjang permukaan anterior dan sisi leher. Pada masa yang sama, penilaian kualitatif dan kuantitatif (analisis spektrum) aliran darah di dalam kapal dijalankan. Analisis kualitatif termasuk penilaian diameter (norma ialah 2.8-3.8 mm) dan bentuk kapal (kehadiran selekoh, gelung, dll.). Apabila menjalankan analisis spektrum standard arteri vertebra, mereka mengukur (paling kerap dalam selang antara vertebra serviks V dan VI) sistolik (normal - 31-51 cm / s), purata (normal - 15-26 cm / s) , diastolik (normal - 9- 16 cm / s) dan isipadu (norma 60-125 ml / min) kelajuan, serta nadi (norma - 1.1-2.0) dan rintangan (norma - 0.63-0.77) impuls.
Walau bagaimanapun, dengan sedemikian keadaan patologi seperti osteochondrosis tulang belakang serviks, ketidakstabilan vertebra, cakera hernia, apabila melakukan imbasan tripleks kapal kepala dan leher dalam kedudukan standard, patensi arteri vertebra mungkin tidak terjejas. Pada masa yang sama, semasa ujian kedudukan (pusingan dan kecondongan kepala, pelbagai pergerakan lengan di sendi bahu), kapal boleh dicubit ke satu darjah atau yang lain, yang akan ditunjukkan dalam perubahan dalam isyarat ultrasound. Oleh itu, teknik ini memungkinkan untuk mengesan kehadiran bukan sahaja statik, tetapi juga mampatan "tersembunyi" arteri vertebra.
Maklumat yang diperoleh semasa ujian ini membolehkan doktor menentukan beberapa perkara penting: lokasi dan punca proses patologi, tahap pelanggaran patensi kapal, perubahan dalam aliran darah di bawah pengaruh pelbagai faktor, termasuk ujian farmakologi. Dengan mengambil kira keanehan pemampatan dinamik arteri vertebra akibat patologi tulang belakang serviks membantu menentukan jumlah optimum dan teknik campur tangan pembedahan - penyahmampatan extravasal kapal, yang memungkinkan untuk mencapai hasil terbaik dalam rawatan sindrom arteri vertebra.
Operasi, penerimaan boleh dijalankan di bawah kawalan ultrasound terapi manual, urut. Teknik ini membolehkan anda menilai keberkesanan kaedah rawatan yang dipilih, jika perlu, laraskan rejimen rawatan.
Untuk tempoh 2009 hingga 2010. kami telah lulus 614 pemeriksaan ultrasound bahagian ekstrakranial arteri utama kepala. Semua kajian telah dijalankan pada pengimbas ultrasound LODIG 3 PRO menggunakan probe linear dan 228 kajian rheoencephalography pada rheograf komputer pelbagai fungsi 6 saluran REO-spektrum-3 oleh Neurosoft. Nilai utama penyelidikan kami adalah tidak invasif dalam menentukan keadaan aliran darah serebrum, yang memungkinkan untuk mengkaji volumetrik pengisian darah nadi dalam lembangan vaskular utama, untuk menilai nada kapal pelbagai saiz dan keadaan hemodinamik vena, untuk menjalankan pengeluaran ujian berfungsi dan pemilihan individu ubat.
Halangan intravaskular adalah penemuan yang paling biasa dalam kajian kami. Luka aterosklerotik pada arteri brachiocephalic pelbagai lokalisasi dan darjah keterukan ditemui dalam 42% daripada pesakit yang diperiksa oleh kami. Daripada jumlah ini, stenosis hemodinamik yang ketara ditemui dalam 61% pesakit, yang sepadan dengan kontinjen mereka yang diperiksa. Di antara mereka yang diperiksa, 72% adalah pesakit yang berumur lebih dari 60 tahun.
Penyebab kedua paling biasa gangguan hemodinamik dalam arteri zon brachiocephalic di kalangan pesakit yang diperiksa oleh kami adalah pelanggaran perjalanan normal kapal. Ini terpakai kepada arteri lembangan karotid dan vertebrobasilar. Kami telah mengenal pasti kelim pelbagai bentuk: berbentuk C, berbentuk S, berbentuk lutut, dan akhirnya, berbentuk gelung. Pelanggaran hemodinamik dalam kes tortuosity kapal diperhatikan, sebagai peraturan, dengan kehadiran sudut akut di tempat infleksi kapal. Tortuositas yang ketara secara hemodinamik ditunjukkan oleh pelbagai peringkat pergolakan, serta peningkatan kelajuan di tapak angulasi.
Kecacatan kongenital salur darah(angiodysplasia, malpharmacy vaskular) adalah hasil daripada pelanggaran yang ditentukan secara genetik terhadap perkembangan normal sistem vaskular dalam embriogenesis. Angiodysplasia dalam bentuk hipoplasia adalah kecacatan paling biasa pada saluran darah yang dikenal pasti dalam kajian kami. Menurut data kami, hipoplasia arteri vertebra dikesan pada kira-kira 18.9-19.2% pesakit dengan patologi arteri brachiocephalic. Bersama-sama dengan yang dinamakan antara punca kegagalan peredaran darah dalam sistem vertebrobasilar adalah halangan ekstravaskular - mampatan ekstravasal - kekerapan - 4% di kalangan pesakit yang diperiksa oleh kami. Mampatan ekstravasal dikaitkan dengan pelanggaran lumen kapal oleh proses yang bertindak pada kapal dari luar. Ini adalah kes mampatan kapal oleh tumor, hematoma, tisu yang meradang, osteofit, cakera hernia.
Pengimbasan dupleks ultrabunyi pada bahagian ekstrakranial arteri utama kepala, bersama-sama dengan rheoencephalography, dengan ketara mengembangkan keupayaan pemeriksaan dalam diagnosis sindrom arteri vertebra.
Kurbangaleev V M, Terentyeva L A,
MUZ "Poliklinik Bandar No. 11", Kazan
Gimaeva S T.
Institusi Negara Persekutuan "Biro Utama Kepakaran Perubatan dan Sosial di Republik Tatarstan"
Hipoplasia arteri vertebra: tanda, rawatan, akibat
Hipoplasia arteri vertebra paling kerap adalah kecacatan kongenital, dan boleh sama ada di sebelah kanan atau sebelah kiri. Pada masa akan datang, penyakit ini membawa kepada pelanggaran hemodinamik (peredaran), yang terutama menjejaskan bahagian belakang otak. Selalunya, ini menyebabkan banyak disfungsi dalam kerja jantung dan sistem peredaran darah secara amnya, radas vestibular dan organ lain.
Maklumat am tentang hipoplasia
Peredaran darah penuh di semua bahagian otak adalah mungkin disebabkan oleh; ia terbentuk daripada cabang kanan dan kiri arteri tulang belakang.
Dalam keadaan normal, kedua-dua arteri vertebra kanan dan kiri sama berkembang. Di kawasan arteri subclavian ke arah rongga tengkorak, mereka dibahagikan kepada kapal kecil.
Istilah "hipoplasia" dalam perubatan menggambarkan keterbelakangan tisu atau organ; ia boleh menjadi kedua-dua patologi kongenital dan yang diperolehi.
Hipoplasia dua hala adalah kurang biasa daripada sebelah kanan atau sebelah kiri, walaupun kes kedua sudah dianggap agak jarang berlaku. Tetapi kerana keupayaan penyesuaian badan tidak terhad, pengurangannya dengan cepat membawa kepada peringkat dekompensasi dan keperluan untuk campur tangan pembedahan.
Punca dan akibat penyakit
Bagaimanakah hipoplasia berkembang?
Faktor-faktor yang mempengaruhi berlakunya hipoplasia mempengaruhi badan manusia masih dalam kandungan, namun, perkara yang sama boleh dikatakan tentang kebanyakan penyakit dan kecacatan kelahiran.
Adalah dipercayai bahawa proses dan fenomena berikut boleh menyebabkan hipoplasia:
- Lebam dan pelbagai kecederaan ibu semasa mengandung;
- Penderaan terhadap sesetengah orang ubat-ubatan, alkohol, nikotin, dan dadah bila bawak anak, berbisa sebatian kimia juga boleh memberikan kesan yang sama;
- Penyakit berjangkit ibu mengandung;
- Kecenderungan genetik kepada penyakit sistem peredaran darah;
Hipoplasia arteri vertebra tidak selalu berkembang disebabkan oleh situasi di atas, kes-kes ini hanya meningkatkan risiko patologi dalam perkembangan dan fungsi sistem peredaran darah dengan ketara. Tetapi kadangkala, bagaimanapun, kanak-kanak dengan hipoplasia kongenital dilahirkan tanpa sebarang sebab yang disenaraikan. Jadi tokoh perubatan moden belum mempunyai konsensus mengenai perkara ini, walaupun terdapat banyak teori yang bercanggah.
Apakah yang mengancam berlakunya penyakit pada masa hadapan?
Dalam sesetengah kes, kecacatan itu tidak dirasai sehingga tempoh tertentu atau sepanjang hayat, kerana gangguan hemodinamik dikaitkan dengan penyakit lain atau hanya kesihatan yang buruk, jika gejala tidak begitu ketara.
Penyempitan pembukaan arteri di tempat pertemuannya dengan saluran tulang semasa hipoplasia dengan ketara menghalang aliran darah ke tisu otak. Akibat hipoplasia, oleh itu, boleh menjadi tidak dapat diramalkan, dan untuk mengenal pasti sebab sebenar pelbagai disfungsi dalam kes ini tidak boleh dilakukan dengan serta-merta. Walau bagaimanapun, sesetengah daripada mereka tidak menimbulkan ancaman serius kepada kesihatan, tetapi pasti memburukkan kualiti hidup. Ini termasuk peningkatan keletihan, sakit kepala teruk berkala, penurunan ketajaman penglihatan dan pendengaran.
Gejala dan diagnosis hipoplasia
Gejala masalah
Ciri utama penyakit ini adalah pelbagai gejala, yang boleh berbeza-beza dengan ketara dalam setiap pesakit individu. Ini terpakai kepada kedua-dua intensiti sakit dan manifestasi kekurangan pembangunan arteri vertebra secara umum. Dalam sesetengah kes, pesakit belajar tentang kemungkinan diagnosis hanya apabila menjalani yang dirancang pemeriksaan kesihatan, kerana ia gambaran klinikal sangat kabur, dan gejala hipoplasia sangat serupa dengan manifestasi luar penyakit lain.
Adalah mungkin untuk bercakap tentang kehadiran hipoplasia arteri kanan atau kiri jika tanda-tanda berikut hadir:
- pening tanpa sebab yang kerap;
- Sakit kepala dengan intensiti yang berbeza-beza;
- Persepsi yang herot tentang kedudukan badan di angkasa, yang berlaku secara tiba-tiba;
- Disfungsi sistem saraf;
- Pelanggaran atau hilang sepenuhnya sensitiviti di kawasan tertentu (termasuk anggota badan);
- Tekanan darah tinggi yang kerap.
Tanda-tanda hipoplasia yang tidak spesifik adalah hasil daripada gangguan peredaran darah dalam badan, tetapi untuk mengenal pastinya alasan yang benar agak sukar walaupun untuk pakar yang berpengalaman. Ini termasuk pening, disertai dengan kehilangan kesedaran, kekeliruan tiba-tiba dalam ruang akibat pelanggaran koordinasi pergerakan, yang boleh menyebabkan jatuh, dan terhuyung-hayang apabila berjalan atau menukar posisi badan.
Kehilangan koordinasi pergerakan adalah manifestasi hipoplasia yang jarang, tetapi agak tidak menyenangkan. Ini biasanya kelihatan seperti kejatuhan atau perlanggaran yang tidak munasabah dengan orang atau objek, dan orang itu sendiri mungkin mengalami sensasi yang serupa dengan sensasi yang muncul selepas menaiki karusel yang lama.
Biasanya, keamatan dan kekerapan semua tanda hipoplasia arteri vertebra meningkat dengan penuaan badan, kerana fenomena yang berkaitan dengan usia termasuk penurunan keanjalan kecil dan kapal besar dan pencemaran mereka. Oleh itu, lumen dalam arteri yang terjejas oleh hipoplasia juga berkurangan, dan hemodinamik bertambah teruk.
Pengenalpastian penyakit
Sekiranya terdapat syak wasangka, adalah berguna untuk membuat temu janji dengan pakar neurologi. Pemeriksaan pesakit dan aduan sedia ada tentang kesejahteraan adalah sebab untuk pemeriksaan yang lebih teliti daripada pemeriksaan awal. Jika semasa peperiksaan pakar mengesan anomali dalam kawasan serviks, ia mungkin berbaloi untuk dilakukan prosedur ultrasound arteri tulang belakang.
Hasil ultrasound adalah pengesahan atau penolakan diagnosis yang mungkin. Norma bersyarat ialah diameter lumen dari 3.6 hingga 3.8 mm; vasoconstriction sehingga 2 mm dianggap utama tanda diagnostik. Sebagai pemeriksaan tambahan, doktor juga boleh mengesyorkan lulus, yang, dengan bantuan sinaran x-ray dan agen kontras tertentu membolehkan anda mengenal pasti dengan tepat keadaan saluran darah.
Hipoplasia "kanan" dan "kiri".
Hipoplasia arteri vertebra kanan
Kebanyakan pakar tidak berkongsi simptom hipoplasia kanan dan kiri secara khusus manifestasi luaran penyakit.
Perbezaan ketara dalam gejala diperhatikan hanya dalam kes pelanggaran beberapa fungsi otak, kerana cabang-cabang arteri subclavian memberi makan kepada pelbagai jabatannya. Oleh itu, dalam pelbagai kawasan membawa kepada akibat yang berbeza. Perlu diingat bahawa gejala hipoplasia arteri vertebra kanan hampir selalu biasa.
Sebagai tambahan kepada gejala yang disenaraikan di atas, patologi ini perkembangan sistem peredaran darah boleh menyebabkan gangguan emosi. Pesakit sering mengalami perubahan mood yang tidak munasabah dengan polariti perubahan mood yang tinggi. Kelemahan dan kelesuan sering berlaku walaupun tanpa beban dan tekanan seperti itu, dan keadaan tertekan boleh bertahan selama beberapa hari berturut-turut. Aduan peningkatan keletihan dan mengantuk berlaku pada hampir setiap pesakit, serta sakit kepala yang teruk. berlaku kedua-duanya dengan hipoplasia arteri vertebra kanan dan kiri.
Hipersensitiviti atau kerugian total sensitiviti beberapa bahagian badan sering menunjukkan bahawa bahagian otak yang bertanggungjawab untuk kawasan tertentu mengalami aliran darah yang lemah. Kadang-kadang ini memungkinkan untuk membuat diagnosis yang betul atau mengesahkan yang semasa.
Masalah utama dalam patologi arteri vertebra kanan adalah penyakit bersamaan, yang mana hipoplasia bertindak sebagai sejenis pemangkin untuk proses degeneratif. Salah satu penyakit ini adalah, yang membawa kepada gangguan peredaran darah tambahan, kerana ia menyempitkan saluran darah dengan ketara.
Dengan hipoplasia arteri kanan, meteosensitiviti yang kuat mungkin berkembang pada masa akan datang, dan kadang-kadang terdapat masalah dengan tidur.
Perbezaan akibat hipoplasia arteri vertebra kanan dan kiri dijelaskan oleh fakta bahawa mereka memberi makan bahagian otak yang berlainan.
Hipoplasia arteri vertebra kiri
Tidak seperti yang kanan, hipoplasia arteri vertebra kiri mungkin tidak nyata dengan serta-merta, tetapi lebih dekat dengan masa dewasa, kerana gejala dikaitkan dengan gangguan peredaran darah.
Disfungsi hemodinamik menampakkan dirinya bukan sahaja dalam bentuk patensi vaskular yang lemah dan iskemia organ sebagai akibatnya, tetapi juga sebagai genangan darah pada orang lain. Ini berlaku hanya selepas tempoh masa yang agak lama, kerana mekanisme penyesuaian boleh mengelakkan masalah dalam kerja organisma yang berkembang dengan sangat berkesan akibat kemerosotan aliran darah buat masa ini. Kepentingan klinikal gejala meningkat dengan perubahan berkaitan usia dalam organ dan tisu, dan pada peringkat utama, perhatian harus diberikan kepada Perhatian istimewa kepada beberapa manifestasi luaran.
Kesakitan di tulang belakang serviks dianggap sebagai salah satu tanda yang paling menunjukkan hipoplasia arteri kiri, walaupun jika tiada gejala lain adalah mustahil untuk membuat diagnosis yang betul.
Penampilan sambungan antara cawangan kapal utama utama (anastomosis vaskular) adalah manifestasi tipikal tindakan mekanisme pampasan dalam keterbelakangan kedua-dua arteri vertebra. Kesan yang dicapai hilang sekiranya kemerosotan patensi vaskular akibat penyakit bersamaan.
Dalam kes hipoplasia arteri kiri, hipertensi (peningkatan tekanan) adalah penyakit sekunder, dan, sebenarnya, mekanisme untuk menyesuaikan badan dengan keadaan yang sedia ada. Di bawah tekanan tinggi, darah masuk ke otak dengan lebih mudah walaupun melalui lubang berdiameter kecil, kerana lumen arteri dalam kes hipoplasia jauh lebih sempit.
Kaedah rawatan hipoplasia
Secara paradoks, dalam kes tertentu, seseorang tidak memerlukan rawatan untuk hipoplasia arteri vertebra, kerana keupayaan penyesuaian badan membolehkannya mengatasi gangguan hemodinamik untuk masa yang lama dan mencegah penampilan gejala klinikal pada dasarnya, dan bekalan darah ke otak tidak merosot.
Tetapi jika tanda-tanda penyakit telah menunjukkan diri mereka sendiri, maka anda tidak boleh menangguhkan lawatan ke doktor, kerana gejala yang jelas hampir selalu menunjukkan agak masalah yang serius dengan kesihatan. Selalunya ini berlaku kerana, dengan tekanan fizikal dan emosi yang tinggi yang berterusan, serta dalam kes kegagalan dalam kerja mekanisme pampasan.
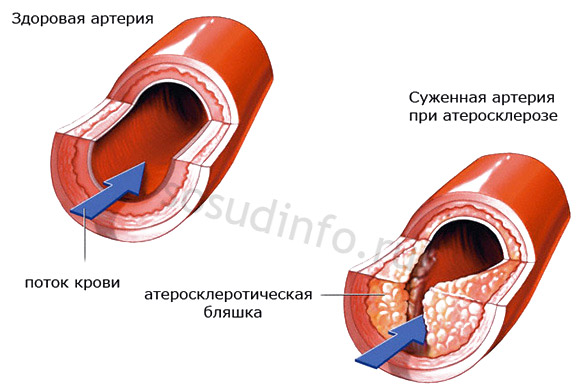
Aterosklerosis, serta stenosis saluran yang berbeza, adalah salah satu punca utama hipoplasia. Oleh itu, untuk menghilangkan masalah kesihatan, rawatan harus menyeluruh dan mengecualikan fenomena yang menyakitkan saluran darah.
Dalam kes ini, rawatan hipoplasia harus dimulakan secepat mungkin untuk mengelakkan kemerosotan yang ketara dalam kesejahteraan dan, jika boleh, elakkan pembedahan, walaupun paling kerap. campur tangan pembedahan(sebagai contoh, dan/atau ) adalah satu-satunya alternatif, kerana penyakit ini menjadi teruk.
Dengan diagnosis yang agak awal, pakar masih cuba mengelak campur tangan pembedahan ke dalam badan pesakit dengan terapi dadah. Dadah dan ubat penurun tekanan adalah rawatan utama, dan disyorkan sebagai pembantu.
Sebagai tambahan kepada kaedah di atas, cara lain ubatan moden tidak mempunyai, walaupun beberapa "pusat perubatan alternatif" menawarkan prosedur lain sebagai terapi - akupunktur, urut, pelbagai kompleks gimnastik. Anda tidak boleh bergantung tanpa syarat pada janji orang yang paling kerap tidak mempunyai pendidikan khas. Jika dikehendaki, dan hanya selepas berunding dengan doktor anda, anda boleh menggabungkan kedua-dua kaedah.
Video: stenosis mulut arteri vertebra kiri. Angioplasti dengan stenting
