Poimenujte akutne motnje perifernega krvnega obtoka. Kršitev periferne cirkulacije. Bolniki z akutno ishemijo: močno zmanjšanje pretoka krvi v okončino z grožnjo gangrene.
Patologije obtočil, ki jih v patofiziologiji uvrščamo med hemodiscirkulacijske procese, nastanejo zaradi sprememb v lastnostih in volumnu krvi v žilni postelji. Pri nekaterih patologijah cirkulacijskega sistema kri presega žile. Glavne vrste motenj krvnega obtoka, poleg hiperemije, ishemije in staze, vključujejo blato, trombozo in embolijo.
Njegov izvor je v neusklajenosti funkcij koagulacijskega in antikoagulacijskega krvnega sistema, odgovornega za hemostazo. V mnogih primerih vzrok diseminirane intravaskularne koagulacije ni znan. maligni tumor. Akutna levkemija promielocit.
Metastatski rak, najpogosteje adenokarcinom. Krvni strdki so še posebej pogosti v mikrožilah pljuč, ledvic, jeter, nadledvične žleze, hipofize, možganov, prebavila, kožo in v kombinaciji z večkratnimi krvavitvami, distrofijo in nekrozo organov in tkiv. Vedeti morate, da v nekaterih primerih pri obdukciji zaradi vzporednosti in prevladujočega delovanja fibrinolitičnega sistema mikrotrombov ni mogoče odkriti.
Motnje arterijske in venske cirkulacije: simptomi in vzroki
Patologije, kot so motnje krvnega obtoka, so razdeljene na centralne, ki se razvijejo kot posledica srčne patologije, in periferne, ki izhajajo iz vaskularne patologije.
Večje kršitve periferni obtok so:
Šok kliničnega stanja, povezanega z zmanjšanjem efektivnega minutnega volumna srca, kršitvijo avtoregulacijskega mikrocirkulacijskega sistema in je značilno splošno zmanjšanje oskrbe tkiv s krvjo, kar vodi do destruktivnih sprememb notranji organi. Glede na značilnosti etiologije in patogeneze ločimo naslednje vrste hipovolemičnega šoka: nevrogeni, septični, kardiogeni in anafilaktični.
Lokalne cirkulacijske motnje. Razvrstitev Lokalne cirkulacijske motnje so: - krvna hiperemija, - venska hiperemija, - zastajanje krvi, - krvavitve in krvavitve, tromboza, - embolija, - ishemija, - srčni infarkt. Lokalna hiperemija krvi Lokalna hiperemija krvi je povečan arterijski dotok krvi v organ ali tkivo.
- hiperemija (arterijska in venska) - povečana oskrba tkiva s krvjo;
- ishemija - zmanjšanje dotoka krvi v organ ali tkivo;
- staza - prenehanje pretoka krvi v organih in tkivih.
Motnje krvnega obtoka so lahko arterijske in venske narave.
Arterijska hiperemija
Arterijska hiperemija- to je povečanje polnjenja organa s krvjo zaradi povečanja količine krvi, ki teče skozi njegove razširjene žile. Obstaja fiziološka hiperemija, ki se običajno pojavi pri povečanem delovanju organa, pa tudi refleksna pod vplivom ultravijoličnih žarkov, mraza, vročine itd., In patološka hiperemija, ki se pojavi v naslednjih primerih:
Obstaja fiziološka in patološka hiperemija. Primer fiziološke arterijske hiperemije je lahko sram sramu na obrazu, rožnata in rdeča koža na mestu njenega toplotnega ali mehanskega draženja. Na podlagi etiologije in mehanizmov razvoja se razlikujejo naslednje vrste nenormalne arterijske hiperemije. Angioedem so opazili pri vazomotoričnih motnjah, ki jih povzroča draženje vazodilatacijskih živcev, ali paraliza vazokonstrikcijskih živcev, ki dražijo simpatične ganglije.
Primeri takšnih motenj so akutni lupus eritematozus, pri katerem pride do hiperemije področja v obliki simetričnih ležečih metuljčkov na obrazu ali pordelosti obraza in očesne veznice s številnimi akutne okužbe. Angioedem vključuje hiperemijo okončin v primeru poškodbe ustreznih živčnih pleksusov, hiperemijo polovice oseb z nevralgijo, povezano s stimulacijo. trigeminalni živec itd.
- z vnetjem;
- hitra dekompresija stisnjenih žil (na primer pri praznjenju trebušna votlina zaradi kopičenja ascitne tekočine);
- ustvarjanje redčenega prostora (prazna hiperemija) - na primer pri uporabi medicinskih skodelic;
- preobremenitev ali blokada vazokonstriktorjev z zdravili simpatični živci(nevroparalitična hiperemija).
Klinično se takšna motnja krvnega obtoka, kot je arterijska hiperemija, kaže v pordelosti tkiv in lokalnem zvišanju njihove temperature.
Vzroki akutnih in kroničnih motenj krvnega obtoka
Za hiperemijo angioedema je značilno pospeševanje pretoka krvi ne le v splošnem delovanju, temveč tudi v kapilarah, ki odpirajo rezervo. Koža in sluznice ob toplem ali vročem dotiku postanejo rdeče, rahlo otekle. Ponavadi ta hiperemija hitro mine in ne pušča sledi.
Kongestivno kopičenje se pojavi v pogojih zaprtja glavne arterije, na primer aterosklerotičnega plaka. Bogata kri priteče v kolaterale, ki se razširijo. Pri razvoju sekundarne arterijske hiperemije je pod enakimi drugimi pogoji zelo pomembna hitrost zapiranja glavne žile in raven krvni pritisk. Stenoza in celo zaprtje velikih arterij, če se razvijejo z leti, morda ne spremljajo resne posledice. To je posledica dejstva, da se kolaterale v arterijskem sistemu razvijajo vzporedno z rastjo ovir krvnega pretoka v glavnem deblu.
Venska kongestija
Venska (kongestivna) hiperemija- povečanje prekrvitve območja tkiva z zmanjšanjem količine pretočne krvi.
Vzroki za takšne motnje krvnega obtoka, kot je venska hiperemija, so:
- tromboza ali stiskanje žil od zunaj (tumor, brazgotine, noseča maternica, med kirurško ligacijo posode);
- stagnacija in upočasnitev pretoka krvi v venah spodnjega dela telesa z zmanjšanjem črpalne funkcije srca (srčno popuščanje desnega prekata);
- zastoj krvi v spodnjih okončin pri ljudeh, ki dolgo delajo stoje.
Klinični simptomi venske hiperemije krvnega obtoka so cianotično obarvanje tkiv ali cianoza, patologijo pa lahko spremlja edem.
Sredstva za izboljšanje periferne cirkulacije
Včasih, na primer, z aterosklerozo, zaprtje obeh koronarne arterije srca ne spremljajo hudi simptomi srčnega popuščanja, saj se razvije stranski obtok zaradi mediastinuma, interortalnih, perikardialnih in bronhialnih arterij. Poznavanje anatomskih možnosti kolateralne cirkulacije omogoča kirurgom uspešno izvedbo operacij z ligacijo femoralne, poplitealne, karotidne arterije nobenega razvoja hudi zapleti v obliki nekroze ustreznih organov.
Patologije cirkulacijskega sistema: zastoj in blato
Tudi patologije perifernega krvnega obtoka vključujejo takšne motnje, kot so staza in blato.
Zastoj
Zastoj- to je vrsta motenj krvnega obtoka, pri kateri pride do lokalne zaustavitve krvnega obtoka v majhnih žilah, predvsem v kapilarah.
Vzrok te motnje krvnega obtoka je popolno prenehanje pretoka krvi. Zastoj se lahko pojavi tudi zaradi ostre motnje odtoka krvi, pa tudi zaradi različnih bolezni vnetne in nevnetne narave (prava kapilarna staza), ki vodi do intrakapilarne gneče (agregacije) rdečih krvnih celic in zaustavitve kapilarni pretok krvi.
Postanemična hiperemija se razvije, ko se dejavnik, ki povzroča lokalno anemijo, hitro odstrani. Plovila, predhodno osušena s suho krpo, se močno razširijo in napolnijo s krvjo. Nevarnost takšne arterijske hiperemije je v tem, da lahko prenapolnjene žile, zlasti pri starejših, počijo, kar vodi do krvavitev in krvavitev. Poleg tega lahko zaradi ostre prerazporeditve krvi pride do pomanjkanja eritrocitov iz drugih organov, kot so možgani, ki jih v kliniki spremlja razvoj sinkope.
Zastoj je lahko reverzibilen ali ireverzibilen (v tem primeru se pretok krvi ne vzpostavi in pride do nekroze na ustreznem predelu tkiva). Zunanja manifestacija takšna motnja krvnega obtoka je "marmorna" barva na koži.
Blato
Sludge (sindrom blata)- to je stanje krvi, ki temelji na agregaciji (zlepljenju) rdečih krvničk (njihova skrajna stopnja agregacije). S sladkostjo postanejo meje med posameznimi eritrociti slabo razločne.
Zato manipulacije, kot je odstranjevanje tekočine iz prsni koš in trebušna votlina se proizvajajo počasi. Primer takšnega sklopa hiperemije kože pod vplivom medicinskega lončka. Vnetna hiperemija je ena pomembnih klinični znaki kakšno vnetje.
Hiperemija, ki temelji na arteriovenskem šantu, se pojavi, ko med arterijo in veno nastane anastomozna rana in arterijske krvi vržen v veno. Nevarnost te hiperemije je določena z možnostjo delitve anastomoze in razvoja krvavitve.
Lokalna venska hiperemija. Lokalni venski zastoj nastane, ko je moten odtok venske krvi iz telesa ali delov telesa. Glede na etiologijo in mehanizme razvoja obstajajo: - obstruktivna venska kongestija, ki jo povzroči blokada lumna venskega tromba, embolus; - venska hiperemija kompresorja, opažena, ko so vene stisnjene zaradi zunanjega vnetnega edema, edema, ligature in rastočega vezivnega tkiva; - sekundarna venska hiperemija, ki jo lahko opazimo, ko je zaprto veliko deblo venskega debla, na primer porto-kavalna anastomoza zaradi težav s pretokom krvi v portalni veni.
Glavne značilnosti krvavitve so adhezija oblikovanih elementov drug na drugega in povečanje viskoznosti plazme, kar vodi v stanje krvi, v katerem je njen pretok skozi posode majhnega kalibra otežen.
Manifestacije motenj krvnega obtoka: ishemija
 Če govorimo o simptomih in vzrokih motenj krvnega obtoka, se ishemija obravnava ločeno.
Če govorimo o simptomih in vzrokih motenj krvnega obtoka, se ishemija obravnava ločeno.
Debelost in telesna nedejavnost sta pogosta dejavnika tveganja za aterosklerozo
Morfološko prestrukturiranje venskih kolateral poteka po istem principu kot arterijski, vendar ob upoštevanju makroskopske razlike v tem, da širitev venskih posod prevzame serpentinaste in kotne oblike. Takšne spremembe imenujemo krčne žile, ki jih lahko opazimo na spodnjih okončinah, v korenu semena, v širokih vezeh maternice, v sečnici, v predelu. analne odprtine in bližnji del rektuma - imenovani hemoroidi. Žile na sprednji trebušni steni so polne krvne žile te vrste, v literaturi znana kot "glava Meduze", ki se nanaša na lase Meduze Gorgone iz grške mitologije.
Ishemija je zmanjšana prekrvitev območja tkiva zaradi oslabitve ali prenehanja dotoka krvi vanj po arterijah.
Vzroki ishemije:
- stiskanje arterije (z zavezo, tumorjem, brazgotino, tuje telo, kirurška ligacija žile);
- zamašitev arterije (tromb, embolus, zožitev lumna arterije pri žilnih boleznih);
- refleksna ishemija (bolečina, vidni, zvočni, kemični, čustveni dražljaji itd.).
Klinične manifestacije ishemije so odvisne od lokacije ishemičnega območja. Torej, znak motenj krvnega obtoka ishemije okončin je njihova bledost, otrplost, "kurja polt", bolečina, funkcija okončin je oslabljena. Pri ishemiji srčne mišice se pojavi bolečina, pri cerebralni ishemiji pa ta ali ona nevrološka simptomatika.
Prepolne krvne kolateralne vene se dramatično razširijo in stena jih izčrpa. To bi lahko bil razlog nevarna krvavitev. Krčne žile spodnjih okončin so cianoza, edem, izraziti atrofični procesi: koža in podkožnega tkiva, zlasti spodnja tretjina opornice, je zelo tanek in razjede Xing, ki se takrat pojavijo, se lahko zelo težko zacelijo. Lokalna venska hiperemija je reverzibilen proces, če je vzrok pravočasna korekcija.
Zastoj se upočasni do ustavitve, pretok krvi v posodah mikrocirkulacije, predvsem v kapilarah. Pred preostalo krvjo lahko pride do venske kongestije ali ishemije. Lahko pa se to zgodi brez predhodnih motenj krvnega obtoka, pod vplivom endo- in eksogenih vzrokov, kot posledica okužb, različnih kemičnih in fizikalnih dejavnikov na tkivu, kar vodi do motenj inervacije mikrocirkulacije, z infekcijsko - alergijskimi in avtoimunske bolezni itd.
Rezultati ishemije niso odvisni le od lokalizacije, temveč tudi od premera zaprte žile in stopnje razvoja kolateralnega (krožnega) krvnega obtoka na tem območju. Ob ugodnem izidu se ponovno vzpostavi prekrvavitev ishemiziranega območja, ob neugodnem izidu pride do mesta nekroze tkiva - infarkta. Razlikovati: beli srčni infarkt, ki se pojavi v miokardu, ledvicah, možganih; rdeči infarkt, ko se odmrlo tkivo namoči venske krvi prodiranje skozi visoko prepustne žilne stene (lahko v pljučih, možganih, v črevesni steni); beli infarkt s hemoragičnim vencem, pri katerem je belo območje nekroze obdano z območjem krvavitve, ker se krč žil na obrobju infarkta nadomesti z njihovo razširitvijo s krvjo, ki teče skozi njihove stene.
Za zastoj krvi je značilen zastoj krvi v kapilarah in venulah s povečanjem vrzeli in aglutinacijo rdečih krvnih celic v enotnih položajih - to je tisto, kar razlikuje stagnacijo venske hiperemije. Hemoliza in strjevanje krvi, ko se to ne zgodi. Zastoj je treba razlikovati od "fenomena mulja". Blato je pojav lepljenja eritrocitov ne le v kapilarah, temveč tudi v žilah različnih kalibrov, vključno z venami in arterijami. Ta sindrom je tudi ime intravaskularne agregacije eritrocitov, opažene pri različne okužbe, kot posledica zastrupitve, se je povečala adhezija eritrocitov, spremembe njihovega naboja.
Uporabnost kolateralnega (krožnega) kroženja je odvisna od anatomske značilnosti prekrvavitev ishemične regije (glavna ali razvejana vrsta krvne oskrbe), stanja žilna stena, stanje srčne aktivnosti in živčni regulatorji krvnega obtoka. Obstajajo funkcionalno absolutno zadostna in funkcionalno nezadostna (absolutno in relativno) zavarovanja. To torej vpliva na naravo izida ishemije.
Ker se proces lokalnega blata razvije v pljučnih venah, na primer pri tako imenovanem šoku pljuč ali akutni respiratorni odpovedi pri odraslih. Pri različnih hipoksičnih izvorih je mogoče izolirati krč vene, tako imenovano "vensko krizo" po Rickerju. To lahko privede do kopičenja granulocitne levkostaze znotraj žilnega korita: v venulah in kapilarah. Levkostaza je pogosto povezana s šokom in jo spremlja levkodepideza.
Zastoj je reverzibilen pojav. Stasis spremlja degenerativne spremembe v organih, kjer ga opazimo. Nepovratna stagnacija vodi v nekrozo. Klinični pomen oko je določena s pogostostjo tega pojava. Stazo in statična robna stanja opazimo pri angioedemu, akutne oblike vnetje, šok, virusne bolezni kot so gripa, ošpice. Najbolj občutljiva na motnje krvnega obtoka in hipoksijo je možganska skorja. Zastoj lahko privede do razvoja mikroinfarkta.
Kršitev cirkulacijskega sistema: tromboza in embolija
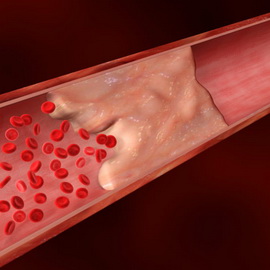 Poleg tega bodo upoštevane motnje krvnega obtoka, kot sta tromboza in embolija.
Poleg tega bodo upoštevane motnje krvnega obtoka, kot sta tromboza in embolija.
Tromboza
Tromboza se imenuje doživljenjska koagulacija krvi ali limfe v lumnu posode z delno ali popolno blokado, kar vodi do motenj krvnega pretoka.
Obsežen zastoj v žarišču vnetja prinaša nevarnost nastanka okostenelega tkiva, ki lahko v korenu spremeni svoj tok. vnetni proces. Na primer s pljučnico, ki lahko povzroči razpad in razvoj gangrene, to je smrti.
tromboza in embolija
Z biološkega vidika je stagnacija adaptivni mehanizem dekompenzacije, ki je osnova za regulacijo periferne cirkulacije in oskrbe organov s krvjo. Krvavitev - izstop krvi iz lumena posode ali votline srca. Če kri priteče v okolju, potem govorimo o zunanji krvavitvi, če v telesni votlini telesa - notranja krvavitev. Primeri zunanjih krvavitev so lahko hemoptiza, krvavitev iz nosu, bruhanje krvi, krvavitev na blatu, krvavitev iz maternice.
Mehanizem nastanka trombov je sestavljen iz kombinacij treh dejavnikov (Virchowova triada):
- upočasnitev pretoka krvi;
- poškodbe žilne stene;
- povečano strjevanje krvi.
Vensko trombozo imenujemo tudi flebotromboza. Če se tromboza kombinira z vnetjem venske stene, potem govorimo o tromboflebitisu. Če pride do kombinacije arterijske tromboze z vnetjem njene stene, se to imenuje tromboarteritis. Simptomi motnje krvnega obtoka, kot je globoka venska tromboza, so bolečina, oteklina in rdečina prizadetega območja.
Vzroki za motnje krvnega obtoka
Pri notranji krvavitvi se kri lahko kopiči v osrčniku, poprsnici, trebušni votlini. Umik krvi izven žilne postelje z njenim kopičenjem v tkivu se imenuje krvavitev. Krvavitev je posebna vrsta krvavitve. Vzroki za krvavitev so lahko vrzel, razjede in povečana prepustnost žilnih sten.
Krvavitev zaradi razpoka žilne ali srčne stene - krvavitev na reksinu - nastane ob nekrozi, vnetju ali sklerozi žilne ali srčne stene. Pogosto pride do razpok anevrizme srca, aorte in možganskih arterij, pljučna arterija pri vaskulitisu različne etiologije, hipertenzija, ateroskleroza itd.
embolija
Embolija je zamašitev krvi in limfne žile delci, ki jih prenaša kri ali limfa. Ti delci se imenujejo emboli.
Obstajajo naslednje vrste embolije:
- tromboembolija - embolija s preseljenim fragmentom tromba;
- tkivna in celična embolija - embolija z izseki tkiva pri poškodbi organa, tumorskih celic itd.;
- maščobna embolija - zapora krvnih žil s kapljicami maščobe, najpogosteje z zlomi dolgih cevastih kosti;
- plinska embolija (različica tega je zračna embolija) - zamašitev krvnih žil s plinskimi mehurčki, na primer mehurčki dušika, raztopljenega v krvi med dekompresijsko boleznijo pri potapljačih;
- bakterijska embolija - blokada krvnih žil s konglomerati bakterij med razne bolezni(na primer pri akutnem hematogenem osteomielitisu);
- embolija s tujim telesom (na primer krogla, drobec lupine).
Če se embolus zaradi gravitacije spušča od zgoraj navzdol v nasprotni smeri toka krvi, potem govorimo o retrogradni emboliji. Če je embolija venski sistem vstopi v arterijo skozi odprt septum med levim in desnim atrijem, potem se ta embolija imenuje paradoksalna.
Tromboza in embolija arterijskih žil vodita do ishemije območij oskrbe s krvjo teh žil. venska tromboza vodi v venska kongestija v conah venski odtok to plovilo.
Usoda tromba je lahko drugačna. Sčasoma lahko naraste strdek. vezivnega tkiva(organizacija tromba), se delno ali popolnoma raztopijo (rekanalizacija tromba) in se tudi podvržejo gnojni fuziji.
Članek je bil prebran 1.553 krat.
Kršitev periferne arterijske cirkulacije se najpogosteje razvije v spodnjih okončinah, kar je povezano s posebnostmi anatomije:relativna masivnost spodnjih okončin zahteva oskrbo s krvjoarterije velikega kalibra z visokim krvnim tlakom,kar ustvarja predpogoje za razvoj ateroskleroze, pri vseh drugih pogojih.
Zoženje arterij zaradi aterosklerotičnih plakov vodi do progresivnega pomanjkanja krvnega pretoka, kar v skrajnih primerih povzroči razvoj gangrene. Razširjenost ateroskleroze spodnjih okončin glede na epidemiološke študije3% - 10% v splošni populacijis povečanjem do 15% -20% v podskupini oseb, ki so dopolnile starost 70 let.Tveganje hude ishemijeki vodi do gangrenese pojavi pri približno 4% oseb z aterosklerozo arterij spodnjih okončin.
Dejavniki tveganja za razvoj ateroskleroze arterijspodnje okončine:
Spol je nespremenljiv dejavnik tveganja.Pri moških se ateroskleroza razvije pogosteje in prej. ženskih hormonov zmanjšati tveganjerazvoj ateroskleroze pri ženskahpred nastopom menopavze. Vendar vam zdravila ne omogočajo, da zavrtite čas nazaj inhormonsko nadomestno zdravljenje v obdobju po menopavzi pri ženskah ne izboljša, ampak poslabša prognozo v smislusrčno-žilnih zapletov. V povprečju so aterosklerotične lezije arterij spodnjih okončin pri moških 2-krat pogostejše.
Starost. Najpogosteje se ateroskleroza razvije pri starejših in stara leta po 70 letih.
Kajenje vsaj trikrat poveča tveganje za aterosklerotične lezije arterij spodnjih okončin.
Arterijska hipertenzija in diabetes 2-4 krat poveča tveganje za aterosklerozo.
Dislipidemija s povišanimi ravnmi lipoproteinov nizke gostote2-krat poveča verjetnost razvoja ateroskleroze.
debelost in nizka telesna aktivnost so pogosti dejavniki tveganja za aterosklerozo.
Hiperhomociteinemija. Povišano raven homocisteina v krvi ugotovimo pri 1% splošne populacije, medtem ko pri aterosklerozi arterij spodnjih okončin homocisteinpovečala v 30% primerov.
Hiperkoagulabilnost. Več študij je pokazalo povezavo med povečana raven fibrinogen v krvi in aterosklerotične lezije arterij spodnjih okončin. Povečanje hematokrita in viskoznosti krvi pri teh bolnikih je največkrat povezano s kajenjem.
klinična slika.
Približno 20% ljudi z aterosklerozo arterij spodnjih okončin se ne pritožuje. V 80% primerov se pojavijo aterosklerotične lezije spodnjih okončin z razvojem različnih simptomov.
Tipičen simptom ateroskleroze arterij spodnjih okončin je intermitentna klavdikacija, ki se kažebolečina v telečje mišice pri hoji,bolečina izgine po kratkem počitku. Z razvojem kritične arterijske stenoze se bolečina pojavi v mirovanju, pojavijo se trofični ulkusi in razvije se gangrena. Lokalizacijastenozirajoča lezija v aorto-iliakalnem segmentupovzroča sindrom bolečine v gluteusu predelu in v predelu bokov.
Nekateri bolniki razvijejo nespecifični simptomi: nelagodje v spodnjih okončinah, krči, šibkost v nogah, zmanjšanje mišične mase spodnjih okončin, erektilna disfunkcija pri moških zmanjšanje poraščenosti in tanjšanje kože na nogah, upočasnitev rasti nohtov, bledica kože nog,težave pri hoji brez tipičnih simptomov intermitentna klavdikacija.
Diagnostika.
Diagnoza se začne s podrobnim opisom pritožb, zbiranjem anamneze, oceno dejavnikov tveganja za srčno-žilne bolezni.in objektivni pregled. Pri pregledu je treba opozoriti na atrofijo mišic spodnjih okončin, oslabitev ali odsotnost pulza pri palpaciji arterij spodnjih okončin in trofične spremembe kože.
Zelo pomembna je opredelitev gleženjsko-brahialnega indeksa - razmerja sistoličnega krvnega tlaka, izmerjenega na gležnju in na rami. Normalni gleženj-brahialni kazalo 1,0-1,4. Zmanjšanje gleženjsko-brahialnega indeksa pod 0,9 je merilo za obliteracijo aterosklerotičnih lezij arterij spodnjih okončin.Najbolj dostopna in varna metoda za vizualizacijo krvnega pretoka v spodnjih okončinah– ultrazvočna dopplerografija. Bolj informativno, a manjCT angiografija in MRI angiografija sta dositukpronsmtyu.Najbolj natančen način slikanja, invazivna angiografija z injiciranjem kontrasta v femoralno arterijo, se uporablja pri bolnikih, ki potrebujejo operacijo.
Zdravljenje.
Na prvem mestu pri zdravljenju faktorske spremembesrčno-žilni tveganje: opustitev kajenja, nadzor krvnega tlaka, nadzor sladkorne bolezni, nadzor dislipidemije, Zdrav način življenjaživljenje, inteligenten psihične vaje, omejitev v prehrani živalskih maščob, vzdrževanje normalno težo telo.
Raziskovanje pokazala visoko učinkovitost fizioterapevtske vaje, se je sposobnost hoje povečala po različnih virih za 50-200 %, osebe z intermitentno šepavostjo zaradi telesne vzgoje (tekalne steze) so povečale prehojeno razdaljo brez bolečin v povprečju za 150 metrov.
Farmakološko zdravljenje:
Antitrombocitna sredstva. Aspirinv odmerku 75-325 mg na dan zmanjša splošno tveganje smrti zaradi vaskularni vzroki, tveganje za miokardni infarkt in možgansko kap pri bolnikih z aterosklerozo arterij spodnjih okončin. V primeru nestrpnosti do aspirina pride v poštev imenovanjeklopidlogrel JAZ.
NaftidrofurilŠtudije so pokazale, da povečujejo sposobnost hoje brez bolečin pri bolnikih z intermitentno klavdikacijoza približno 25 %. To zdravilo je predpisano peroralno pri 100-200 mg 2-3 krat na dan po obroku.
Raziskave so pokazale nekaj učinkovitost L-karnitinin s simptomi občasne šepavosti. Te snovi so na farmacevtskem trgu prisotne predvsem v obliki aditivov za živila.
Antihipertenzivi sami po sebi niso zdravilo za aterosklerozo, vendar njihovo imenovanje pri hipertenziji ugodno vpliva na vse rezultate aterosklerotičnih žilnih lezij. Ena velika metaanaliza kaže, da predpisovanjezaviralci ACEblagodejno vpliva na simptome intermitentne klavdikacije.
Namen statinikoristno v smislu preprečevanja srčno-žilnih tveganj. Ena meta-analiza je pokazala simptomatski učinek pri intermitentni klavdikaciji v obliki podaljšanja trajanja hoje brez bolečin za 163 metrov.
Derivati prostaglandina (alprostadil, iloprost) preprečujejo aktivacijo levkocitov in trombocitov, ščitijo žilni endotelij, imajo vazodilatacijski učinek.Pri kritični ishemiji parenteralnoimenovanje teh zdravil učinkovito izboljša prekrvavitev v prizadetih okončinah. Številne študije so pokazale, da je uporaba derivatov prostaglandinov izboljšala preživetje in povečalamožnost, da rešite ud.
Pentoksifilinje derivat metilksantina, ki je kemično povezan z molekulami kofeina in teofilina. Pentoksifilinznižuje raven fibrinogena v krvi, izboljšuje reološke lastnosti krvi, ima vazodilatacijski učinek. Pentoksifilin ima širok razpon farmakološke učinke, s točkami uporabe različna področja zdravilo. Opisan je hepatoprotektivni učinek, dokazana je učinkovitost pentoksifilina pri alkoholnem hepatitisu in maščobni hepatozi. Zaradi tega je predpisovanje pentoksifilina še posebej upravičeno v kombinaciji perifernih arterijskih lezij z alkoholno ali drugo poškodbo jeter. Učinkovitost pentoksifilina pri diabetični nefropatiji je bila dokazana v smislu zmanjšanja proteinurije. Radioprotektivni učinek pentoksifilina je našel svojo uporabo pri preprečevanju številnih zapletov radioterapije - postradiacijske fibroze, radiacijske retinopatije. Pentoksifilin je našel svojo uporabo v hematologiji, pomaga pri anemiji pri ljudeh na hemodializi.
Operativno zdravljenje. Kirurška revaskularizacija je potrebna:
1. Bolnikov s simptomi intermitentne klavdikacije ni mogoče nadzorovati z zdravili.
2. Bolniki s kritično ishemijo spodnjih okončin: ishemična bolečina v mirovanju, razvoj trofični ulkusi. Z razvojem gangrene je potrebna amputacija.
3. Bolniki z akutno ishemijo: močan upad pretok krvi v okončini z grožnjo gangrene.
Tehnike intravaskularne revaskularizacije vključujejo: balonsko angioplastiko, aterektomijo. namestitev stenta, trombektomija. Z razvojem akutne tromboze je primerno uporabiti trombolitično terapijo v 6 urah od trenutka okluzije. Odprta kirurška revaskularizacija se izvede z uporabo obvodavaskularni shunt, ki omogoča pretok krvi, da obide zamašeno območje.
