Norma lipidov nizke gostote. Analiza lipidov - lipidni profil
Holesterol vstopi v krvno plazmo v obliki netopnih organskih spojin, ki jih je treba za uspešen transport v tkiva organov in nadaljnjo asimilacijo kombinirati s posebnimi beljakovinami - lipoproteini. Pod normalno metabolizem maščob v telesu je koncentracija in struktura maščob in lipoproteinov na ravni, ki preprečuje usedanje holesterola na stene krvnih žil.
Toda nekatere bolezni in stanja telesa lahko pomembno vplivajo metabolizem lipidov tako ustvarja tveganje za razvoj prisrčno- žilne bolezni(KVB), zlasti ateroskleroza, kot tudi njena hude posledice: miokardni infarkt, kap, angina pektoris, ishemična bolezen srce itd. Za pravočasno odkrivanje takšnih patologij in oceno tveganja KVB se izvaja krvni test za lipidni profil.
kaj je
Lipidni profil je biokemični krvni test, ki objektivno odraža koncentracijo maščob in lipoproteinov v proučevanem serumu.
Glavni namen takšne biokemije je oceniti stanje presnove maščob v pacientovem telesu, ugotoviti tveganje za nastanek srčno-žilnih bolezni (ateroskleroza, srčni infarkt itd.), cerebrovaskularne bolezni (možganska kap) in tudi določiti tveganje za srčno popuščanje. ishemija.
Sestava indikatorjev, ki določajo lipidni profil, vključuje naslednje:
- skupni holesterol - glavne maščobe v krvi, ki pridejo tja s hrano ali jih sintetizirajo jetrne celice in nekateri drugi organi. Količina skupni holesterol je eden najbolj informativnih kazalcev lipidnega profila in najpomembnejše vpliva na tveganje za razvoj ateroskleroze;
- lipoproteini visoka gostota- to so edine antiaterogene frakcije lipidov, kar pomeni, da je ena od nalog teh spojin preprečevanje odlaganja holesterola na žilnem endoteliju. Na podlagi tega HDL imenujemo »koristni« lipidi, ki vežejo holesterol in ga dostavijo v jetra, od koder se po procesih izrabe varno izloči iz telesa;
- Lipoproteini zelo nizke gostote so aterogene frakcije, ki lahko precipitirajo in tvorijo aterosklerotične plake. Vendar pa je delež teh spojin med vsemi krvnimi lipidi nizek;
- lipoproteini nizke gostote so tudi aterogene frakcije transportne oblike, ki so sposobne razpadati, zaradi česar se holesterol obarja na žilnih stenah. Z drugimi besedami, LDL je »slab« holesterol, s povečanjem katerega se poveča tveganje za razvoj KVB;
- trigliceridi so nevtralni lipidi, ki so glavni vir energije v telesu, zato je pomembno, da jih ohranjate normalno raven.
Vse lipidne frakcije so med seboj povezane in s povečevanjem koncentracije enih koncentracija drugih pada ali sorazmerno narašča. Torej je za nekatere bolezni značilno znatno povečanje ravni LDL in VLDL. Ta dejavnik se odraža v ravni celotnega holesterola, ki se posledično dvigne in holesterol se začne usedati na stene krvnih žil v obliki aterosklerotičnih plakov. Hkrati se znatno zmanjša koncentracija HDL - lipidnih frakcij, ki so odgovorne za pretvorbo holesterola v žolč.
To pomeni tudi kanonična struktura lipidnega profila, ki na podlagi razmerja vseh kazalcev lipidnega profila kaže resnično nagnjenost k razvoju ateroskleroze, ki povezuje opisani vzorec. Da bi ga določili, se vrednost HDL odšteje od indikatorja celotnega holesterola in rezultat deli z HDL.
Pri biokemičnem odkrivanju miokardnega infarkta lahko lipidni profil določimo tudi s C-reaktivnim proteinom – spojino, ki kaže na vnetni proces v telesu.
V nekaterih primerih se izvede razširjen krvni test za lipidni profil. V tem primeru se nadzor izvaja tudi v zvezi z dodatnimi parametri:
- lipoprotein (a);
- apolipoprotein A1;
- apolipoprotein B.
Lipoprotein (a) je podrazred krvnih lipoproteinov, sestavljen iz beljakovin in maščobnega dela, zato, tako kot drugi, opravlja transportno funkcijo. Glede na lipidno sestavo je čim bližje LDL, zato se s povečanjem tega kazalnika znatno poveča tveganje za nastanek ateroskleroze in ishemije.
Apolipoprotein A1 je beljakovina, ki je glavna sestavina HDL - "dobrega" holesterola. Na normalni ravni so ustvarjeni optimalni pogoji, da se holesterol ne usede žilne stene.
Apolipoprotein B je glavni protein LDL in VLDL, ki sodeluje pri presnovi holesterola in odraža realna tveganja za aterosklerozo. Apolipoprotein B se imenuje najboljši marker za določanje možnosti aterosklerotičnih lezij koronarne žile hranjenje srca.
Indikacije za namen analize
Biokemična analiza bolnikom, mlajšim od 35 let, vsakih 5 let priporočamo krvne preiskave za določanje lipidnega profila, pri starejših pa je treba tak nadzor vključiti v letni seznam obveznih študij.
Merjenje lipidnega profila se izvaja v naslednje namene:
- Za prepoznavanje tveganja za razvoj KVB.
- Za določitev dednega tveganja za koronarno srčno bolezen.
- Spremljati dinamiko stanja bolnikov s patologijami presnove lipidov.
- Nadzor nad potekajočo terapijo motenj presnove lipidov.
Indikacije za analizo kazalcev lipidnega profila so bolezni srca in ožilja:
- aterosklerotične vaskularne lezije;
- angina;
- ishemija;
- srčni napad;
- hipertenzija.
Merjenje teh vrednosti je obvezno pri naslednjih boleznih jeter in trebušne slinavke:
- odpoved jeter v kronična oblika;
- ciroza jeter;
- Hepatitis B;
- zlatenica (ekstrahepatična);
- pankreatitis v akutnem in kronične stopnje;
- maligna lezija trebušne slinavke.
Indikacije za študijo lipidnega profila so bolezni ledvic:
- odpoved ledvic v kronični obliki;
- nefrotski sindrom;
- glomerulonefritis.
Prav tako je treba pregledati bolnike s krvnimi boleznimi:
- sepsa;
- mielom;
- slabokrvnost.
Takšna študija ima lahko druge indikacije:
- dolgotrajna ali nenadzorovana uporaba peroralnih kontraceptivov pri ženskah;
- zastrupitev z alkoholom(v kronični obliki);
- opekline;
- anoreksija;
- debelost;
- Reyejev sindrom;
- protin;
- sistemski eritematozni lupus;
- patologija proizvodnje hormonov Ščitnica in nekateri drugi endokrine bolezni;
- diabetes.
Če se te patologije odkrijejo ali sumijo nanje, je treba čim prej opraviti analizo lipidnega profila ob upoštevanju vseh zahtev za pripravo na to. diagnostični postopek.
Priprava na analizo
Glede na to, da se večina prehranskih lipidov popolnoma absorbira 12 ur po obroku, mora miniti vsaj 12, vendar ne več kot 14 ur po zadnjem prigrizku - le pri darovanju krvi v tem obdobju je verjetnost pridobitve zanesljivega rezultata največja. Analiza za lipidni profil se vzame zjutraj na prazen želodec, lahko pijete samo negazirano vodo.
Predaj, če je mogoče laboratorijska diagnostika pred začetkom zdravljenja ali vsaj 2 tedna po njegovem zaključku. Če v tem obdobju ni mogoče popolnoma zavrniti zdravil, mora zdravnik, ki napoti pregled, v smeri označiti vsa zdravila, ki jih bolnik jemlje. To še posebej velja za naslednja zdravila: mildronat, aspirin, niacin, fenobarbital, fenitoin in morebitne kortikosteroide. Kombinirano uživanje vitaminov E in C lahko vpliva tudi na raven lipidov v krvi.
Priprava na analizo vključuje tudi zavrnitev mastne hrane in alkohola za 1-2 dni, ne morete kaditi 12 ur. Večerja na predvečer krvodajalstva naj bo lahka - zelenjavna juha ali solata, kaša s posnetim mlekom itd.
Zmanjšajte ali, nasprotno, povečajte nekatere kazalnike lipidnega profila psihične vaje in psiho-čustveni stres. Zato se je vredno čim bolj omejiti na te dejavnike vsaj dan pred diagnozo.
Na dan postopka ne morete darovati krvi za analizo naslednjih postopkov in diagnostični ukrepi:
- fluorografija;
- radiografija;
- rektalni pregled;
- fizioterapevtski postopki (radonske kopeli, laserska terapija, UV krvi in drugi).
Kontraindikacije in stranski učinki v zvezi s tem diagnostičnim postopkom ni.
Dešifriranje analize indikatorjev lipidnega profila
Po mednarodnih standardih na SCORE lestvici normalno delovanje profil lipidov in njihova odstopanja od norme so v naslednjih mejah:
| Norma | Mejno (zmerno tveganje za aterosklerotične žilne spremembe) | Visoka stopnja(povečano tveganje za aterosklerotične žilne spremembe) | |
| Skupni holesterol (mmol/l) | 3,10-5,16 | 5,16-6,17 | Več kot 6,19 |
| HDL (mmol/l) | 1,0-2,07 | 0,78-1,0 | Manj kot 0,78 |
| LDL (mmol/l) | 1,71-3,40 | 3,37-4,12 | Več kot 4,15 |
| VLDL (mmol/l) | 0,26-1,04 | Več kot 1.04 | |
| Trigliceridi (mmol/l) | 0,45-1,60 | 1,70-2,20 | Več kot 2.30 |
| Aterogeni koeficient | 1,5-3 | 3-4 | Več kot 5 |
Upoštevati je treba, da se lahko norme teh parametrov nekoliko razlikujejo glede na bolnikov spol, težo, prisotnost določenih bolezni, pa tudi genetsko ali diagnostično ugotovljeno nagnjenost.
Interpretacijo podatkov, pridobljenih z analizo lipidnega profila, mora opraviti lečeči zdravnik, ki bo rezultate povezal z posamezne lastnosti bolnik: prisotnost nekaterih bolezni (na primer miokardni infarkt), zdravila itd. Torej, nekateri medicinski pripravki lahko umetno znižajo raven nekaterih lipoproteinov v krvi, zato je treba te točke upoštevati pri dešifriranju podatkov analize.
Razmislite, kaj pomeni odstopanje opisanih kazalcev od norme in katere bolezni lahko to kaže.
skupni holesterol
Njegov presežek normalne vrednosti kaže na obstoječe patologije presnove maščob. Pri takem bolniku se bistveno poveča tveganje za aterosklerozo in njene posledice. V tem primeru se diagnosticira hiperholesterolemija in je potrebno resno spremljanje in prilagajanje krvnih maščob. S povišanjem celotnega holesterola je mogoče postaviti sistemsko diagnozo disbetalipoproteinemije, vendar za potrditev le-te dodatne raziskave.
Zvišanje skupnega holesterola lahko opazimo tudi pri naslednjih boleznih:
- ateroskleroza;
- miokardni infarkt;
- ishemija;
- diabetes mellitus tipa 1 in 2;
- debelost;
- protin;
- Gierkejeva bolezen;
- ekstrahepatična zlatenica in vse njene sorte;
- primarna ciroza jeter;
- kronična odpoved jeter;
- nefrotski sindrom;
- glomerulonefritis;
- kronični pankreatitis;
- maligne neoplazme v trebušni slinavki;
- pomanjkanje somatotropnega hormona;
- pomanjkanje ali prekomerna proizvodnja ščitničnih hormonov;
- kronična alkoholna zastrupitev.
Do zvišanja ravni skupnega holesterola lahko privede tudi jemanje nekaterih zdravil: kortikosteroidi, hormonski kontraceptivi, zdravila, ki vsebujejo aspirin, beta-blokatorji in mnogi drugi. Podoben rezultat analize lahko dobi tudi zdrava nosečnica. Skupni holesterol je lahko povišan tudi pri ljudeh, ki se držijo diete brez beljakovin.
Znižana raven holesterol lahko opazimo v naslednjih pogojih:
- obstruktivne spremembe v pljučih;
- pljučna tuberkuloza;
- kronične bolezni srca;
- Tangierjeva bolezen;
- sepsa;
- hepatokarcinom;
- patologija absorpcije v prebavnem traktu;
- dolgotrajno postenje;
- opekline velikega dela telesa;
- ciroza jeter (njena končna faza).
Uporaba takšnih zdravil, kot so estrogeni, statini, tiroksin, interferon, klomifen, neomicin in nekateri drugi, lahko privede do zmanjšanja tega kazalnika.
HDL
Prej je veljalo, da višja kot je raven tega kazalnika, tem bolje. Navsezadnje HDL neposredno sodeluje pri predelavi in izločanju "slabega" holesterola iz telesa. Vendar pa je danes razkrito, da je previsoka koncentracija lipoproteinov visoke gostote v krvi lahko tudi marker nekaterih patološke bolezni:
- primarna družinska hiperholesterolemija;
- nefrotski sindrom;
- kronična odpoved ledvic;
- obstruktivna zlatenica;
- debelost, prehrana, bogata s hrano, ki vsebuje holesterol;
- Cushingov sindrom;
- anoreksija;
- diabetes.
Če je rezultat analize lipidnega profila pokazal, da je HDL pod normalno vrednostjo, se poveča tveganje za KVB, predvsem aterosklerozo, saj se sposobnost lipoproteinov visoke gostote, da blokirajo in odstranijo "slab" holesterol, močno zmanjša. Obstaja tveganje za razvoj naslednje bolezni(ali pa jih bolnik že ima):
- aterosklerotične vaskularne lezije;
- ishemija;
- kronična bolezen jeter;
- diabetes mellitus obeh vrst;
- nefrotski sindrom;
- debelost.
Ne smemo pozabiti, da lahko nekatera zdravila vplivajo tudi na ta indikator.
LDL
Ta del lipoproteinov celo bolj kot skupni holesterol v krvi določa tveganje za aterosklerozo. Poleg tega visoka raven tega indikatorja kaže na verjetnost bolezni srca. Povečanje LDL se lahko nanaša na:
- ateroskleroza;
- ishemija;
- angina;
- hipertenzija;
- srčni napad;
- bolezni jeter in ledvic;
- debelost;
- anoreksija.
Če so ti lipoproteini v krvi v zelo majhni količini (pod normo), obstaja možnost presnovnih motenj, bolezni krvi in ščitnice.
VLDL
Glede tega indikatorja in njegovih dovoljenih vrednosti še vedno obstajajo spori v medicinskih krogih, vendar je nekaj jasno - povišana raven vodi v KVB. VLDL je lahko višji od običajnega pri naslednjih patologijah:
- zaviranje delovanja ščitnice in hipofize;
- diabetes mellitus tipa 1 in 2;
- sistemski eritematozni lupus;
- rak trebušne slinavke ali prostate;
- pankreatitis;
- debelost;
- bolezni ledvic.
Zmanjšanje njegove ravni lahko kaže na prisotnost v telesu bolezni pljuč, krvi, endokrinih žlez, jeter, sklepov.
trigliceridi
To je eden najpomembnejših kazalcev, ki vnaprej določajo tveganje za KVB. Zato je najprej s povečanjem njihove koncentracije v krvi bolnika vredno dodatno pregledati prisotnost naslednjih bolezni:
- ateroskleroza;
- miokardni infarkt;
- srčna ishemija;
- hipertenzija;
- huda bolezen ledvice;
- pankreatitis;
- virusni hepatitis;
- diabetes;
- možganska tromboza.
Lahko govori o:
- možganski infarkt;
- kronične bolezni pljuča;
- endokrine motnje;
- miastenija gravis;
- bolezni ledvic.
Aterogeni koeficient
Ta indikator odraža skupno razmerje med "slabim" in "dobrim" holesterolom v krvi, zato, če je nekoliko višji od norme (3-4), je bolnik opozorjen na visoko verjetnost razvoja žilnih in srčnih bolezni. Vendar pa je to tveganje mogoče zmanjšati s pravočasno spremembo življenjskega sloga in zlasti prehrane.
Pri vrednosti tega koeficienta v razponu 4-5 je tveganje za razvoj KVB zelo veliko, če pa je višji od 5, je verjetno, da ima bolnik že aterosklerotične žilne spremembe.
Ste našli napako v besedilu? Izberite in kliknite Ctrl+Enter in kmalu bomo popravili!
Vloga lipidov pri razvoju ateroskleroze
Kršitev presnove maščob (lipidov) je glavni dejavnik pri razvoju ateroskleroze in s tem povezanih zapletov (ishemična bolezen srca, možganska kap, obliteracija žil). spodnjih okončin itd.). Hkrati je najpomembnejši dejavnik povečanega tveganja za aterosklerozo povečanje vsebnosti prostega holesterola, trigliceridov in drugih vrst aterogenih lipoproteinov v krvi. V tem članku bomo govorili o glavnih razredih krvnih lipidov in o tem, kako motnje presnove lipidov (dislipidemije) vodijo do nastanka ateroskleroze.
Kaj so lipidi in zakaj so potrebni v telesu?(maščobe) so ena bistvenih sestavin našega telesa. V divjini izvajajo številne pomembne funkcije. Zlasti v človeškem telesu so maščobe:
Kemična struktura lipidov je precej raznolika. Večina maščob je sestavljena iz polihidrične molekule alkohola in več verig. maščobne kisline nanjo pritrjene (navadne maščobe). Druge maščobe, kot je holesterol, so kompleksne organske molekule, ki temeljijo na cikličnem ogljikovem skeletu.
krvni lipoproteini. Kaj so krvni lipidi? Maščobe, kot veste, niso topne v vodi, kri pa je sestavljena iz več kot 90% vode, zato so za transport s krvnim obtokom maščobe pakirane v posebne komplekse, imenovane lipoproteini. Lipoproteini poleg maščob vsebujejo tudi beljakovine (od tod ime lipoproteinov: lipo-»maščoba«, proteo-»protein«). Beljakovine (apoproteini) stabilizirajo maščobne komplekse in jim omogočijo raztapljanje v krvni plazmi. Glede na molekulsko maso, kemična sestava in gostote ločimo več razredov lipoproteinov:
riž. 1: Struktura lipoproteinov:
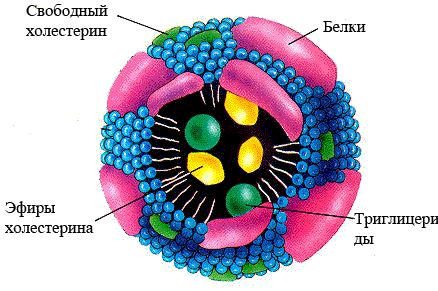
hilomikroni - to je glavna oblika transporta maščob, ki prihajajo iz hrane, prebavljene v črevesju. Hilomikroni vsebujejo 90-95 % trigliceridov, običajnih maščob, ki jih različna tkiva uporabljajo za energijo. Preostale hilomikrone prevzamejo jetra in predelajo.
Lipoproteini zelo nizke gostote (VLDL) so maščobni kompleksi, ki so sestavljeni iz maščob, sintetiziranih v jetrih. LDL poleg navadnih maščob vsebuje tudi holesterol (do 20%). Ta razred lipoproteinov je zasnovan tudi za oskrbo tkiv z maščobo po celem telesu. Ko se konvencionalne maščobe (trigliceridi) izčrpajo, se VLDL pretvorijo v lipoproteine nizke gostote.
Lipoproteini nizke gostote (LDL) vsebujejo največji znesek holesterol (do 50%). Ta vrsta lipoproteina (skupaj s prostim holesterolom) predstavlja največjo nevarnost za razvoj ateroskleroze. Znano je, da se ta razred krvnih maščob lahko oksidira in nato odloži v stene arterij, kar je, kot smo že povedali v naših drugih člankih na temo ateroskleroze, primarni mehanizem za nastanek aterosklerotičnih oblog. Tako je povišanje koncentracije LDL v krvi dejavnik povečanega tveganja za razvoj ateroskleroze.
Lipoproteini visoke gostote (HDL) vsebujejo le majhno količino holesterola in znatne količine beljakovin, ki vežejo holesterol. Glavna vloga HDL je transport holesterola iz tkiv nazaj v jetra, kjer se pretvori v žolč in izloči iz telesa. LVP je pomemben dejavnik zaščita telesa pred aterosklerozo, zato se zmanjšanje koncentracije te frakcije maščob v krvi, kot tudi povečanje koncentracije LDL, šteje za pojav, ki prispeva k razvoju ateroskleroze. Zmanjšanje koncentracije HDL v krvi je značilno za moške, ljudi s sladkorno boleznijo in debelostjo ter kadilce.
– kompleksen organska spojina lipidna narava. V krvi je holesterol lahko v dveh stanjih: prostem in vezanem. Povezani holesterol je del različnih zgoraj opisanih lipoproteinov. V medicini je opredeljena splošno vsebino holesterola v krvi.
Normalne ravni različnih lipidov v človeški krvi Določitev ravni (koncentracije) lipidov v krvi je pomembna točka pri ugotavljanju tveganja za aterosklerozo in druge bolezni srca in ožilja. Naslednja tabela prikazuje normalne koncentracije različnih lipidov v krvi:
|
Frakcija krvnih lipidov |
koncentracija |
|
|
mmol/l |
mg/dl |
|
|
Hilomikroni (na prazen želodec) |
Praktično odsoten |
|
|
trigliceridi |
||
|
skupni holesterol |
||
Lipidni profil je specializiran krvni test, ki odraža ravni koncentracije lipoproteinov in maščob. Lipoproteini so spojine, ki prenašajo maščobe v krvi. Struktura in koncentracija lipoproteinov in maščob v krvnem serumu kaže na nagnjenost osebe k razvoju žilnih bolezni in ateroskleroze.
Raven lipoproteinov nizke in zelo nizke gostote (VLDL, LDL) se pri nekaterih boleznih znatno poveča, kar vodi v razvoj ateroskleroze in sorodnih bolezni. Hkrati se poveča tudi raven skupnega holesterola, ki z nabiranjem na stenah krvnih žil tvori aterosklerotične plake in onemogoča normalen pretok krvi. Lipoproteini visoke gostote (HDL) so odgovorni za pretvorbo holesterola v žolč, ki se pojavi pri žolčnik. Ko se raven holesterola dvigne, se koncentracija HDL samodejno zmanjša sorazmerno z njim, kar znatno zmanjša nastajanje žolča. Analiza lipidov se izvaja pri vseh boleznih ožilja in srca ter pri boleznih žolčnika in jeter.
Indikacije za analizo
Indikacije za analizo lipidov so:
- koronarna srčna bolezen (CHD): miokardni infarkt, angina pektoris;
- ekstrahepatična zlatenica;
- ateroskleroza;
- kronična odpoved ledvic;
- ciroza jeter;
- rak trebušne slinavke;
- glomerulonefritis z nefrotskim sindromom;
- diabetes mellitus dveh vrst;
- kronični potek pankreatitisa;
- hipotiroidizem (zmanjšanje ščitničnih hormonov);
- debelost, zlasti prehranskega izvora, ki je odvisna od vnosa hrane;
- alkoholizem;
- hipertiroidizem (povečanje ščitničnih hormonov);
- anoreksija;
- protin;
- opeklinska bolezen;
- sprejem hormonska zdravila, vključno s kontracepcijo, za dolgo časa;
- megaloblastna anemija;
- mielom;
- sepsa.
Kazalniki lipidnega profila in njihove norme
Odstopanja lipidnega profila od norme v krvnem serumu kažejo na možnost razvoja vaskularnih bolezni in ateroskleroze pri osebi.
Preučujejo se naslednji kazalniki:
- Skupni holesterol (holesterol) - glavni lipidi v krvi, ki jih sintetizirajo jetrne celice in zaužijejo s hrano. Količina celotnega holesterola je eden najpomembnejših kazalcev presnove maščob (lipidov), ki posredno odraža tveganje za aterosklerozo. Stopnja holesterola je 3,2-5,6 mmol / l.
- LDL (Low Density Lipoproteins) je ena najbolj »škodljivih« lipidnih frakcij. Ker je LDL izjemno bogat s holesterolom, se ob transportu do žilnih celic zadržuje v njih in tvori aterosklerotične plake. Raven LDL je običajno 1,71-3,5 mmol / l.
- HDL (lipoprotein visoke gostote) je edina frakcija lipidov, ki preprečuje nastanek aterosklerotičnih plakov v žilah, v zvezi s čimer HDL imenujemo tudi "dober" holesterol. Sposobnost HDL transporta holesterola v jetra, kjer se ta uporabi in nato izloči iz telesa, določa njegov antiaterogeni učinek. Vrednosti HDL so normalne > 0,9 mmol/l.
- Trigliceridi so nevtralne maščobe ki jih vsebuje krvna plazma. Norma trigliceridov je 0,41-1,8 mmol / l.
- Indeks aterogenosti (koeficient aterogenosti) je kazalnik, ki označuje razmerje med aterogenimi (tistimi, ki se naselijo na stenah krvnih žil) in antiaterogenimi frakcijami lipidov. Vrednosti koeficienta aterogenosti v normi so< 3,5.
- C-reaktivni protein (CRP), če njegova raven presega normo, kaže na prisotnost aterosklerotičnih plakov. vnetni procesi, kar lahko privede do njihovega uničenja in posledično do nestabilnosti, ki je neposreden vzrok za bolezni, kot je npr.miokardni infarkt in ishemična možganska kap. pov Povišana raven CRH je dodaten dejavnik tveganja za razvoj ateroskleroze. Indikatorji CRH so normalni< 0,5 мг/литр.
Priprava na analizo
Vzorčenje krvi za analizo se opravi na prazen želodec zjutraj, in sicer najmanj 12 ur in ne več kot 14 ur po zadnji termin hrano. Pri pripravi je treba izključiti uporabo kave, čaja, sokov, lahko pijete samo vodo. En dan pred odvzemom krvi je treba izključiti uživanje alkohola in 2 uri pred odvzemom krvi. Tudi pred analizo je treba izključiti povečan fizični in psiho-čustveni stres. Za analizo lipidov in njenih stranskih učinkov ni kontraindikacij.
Obstaja nekaj indikacij za odvzem krvi za določitev vrednosti hematokrita hct. Dekodiranje je odvisno od starosti in spola.
Krvni test za transferin. Indikacije za krvni test, priprava. Norma transferina v krvi, vzroki za spremembo ravni.
Krvni test za hepatitis C. Kdaj je treba opraviti krvne preiskave za hepatitis C. Kaj lahko odkrijejo krvni testi ELISA, RIBA in PCR, interpretacija njihovih rezultatov, kdaj je to mogoče dobiti. lažno negativni in lažno pozitivni rezultati.
Lipidogram je krvni test za raven holesterola in lipoproteinov. Analiza omogoča odkrivanje motenj v presnovi maščob, kar igra pomembno vlogo pri diagnozi kardiovaskularnih in presnovnih bolezni. Študija lipidnega spektra krvi določa vsebnost lipidov, pa tudi razmerje frakcij lipoproteinov.
- S povečanjem holesterola.
- Za pregled bolnikov z boleznimi srca in ožilja, hipertenzijo.
- Za diagnozo endokrinih patologij.
- Za pregled bolnikov, pri katerih se lahko pojavi hipertenzija, možganska kap, sladkorna bolezen itd. (upošteva se prisotnost bolezni v družini, starost in življenjski slog: kajenje itd.).
- Pri predpisovanju zdravil proti holesterolu.
- Za spremljanje učinkovitosti terapije za zniževanje lipidov in diete.
Holesterol in lipoproteini
Človek potrebuje holesterol, njegovo pomanjkanje pa ogroža življenje telesa. Holesterol sodeluje pri tvorbi celičnih membran, pri sintezi žolčnih kislin. Ima pomembno vlogo pri tvorbi steroidnih hormonov. Holesterol ne vstopa v telo samo s hrano, 80 odstotkov ga sintetizirajo jetra. V krvi se holesterol nahaja skupaj z beljakovinami v sestavi lipoproteinov.
Lipoproteini so razdeljeni na več frakcij:
- Lipoproteini visoke gostote (HDL): izločajo prosti holesterol, pomagajo pri njegovem transportu v jetra, kjer je podvržen katabolizmu. Visoka koncentracija HDL kaže, da so žile zaščitene pred nastankom aterosklerotičnih plakov.
- Lipoproteini nizke gostote (LDL) prispevajo k nastanku aterosklerotičnih plakov, ki zožijo lumen krvnih žil.
- Lipoproteini zelo nizke gostote (VLDL) se prevzamejo in postanejo lipoproteini nizke gostote.
- Trigliceridi so spojina estrov glicerola in maščobnih kislin. V glavnem se kopičijo v maščobnem tkivu. V krvi so prisotni v majhnih količinah. Presežek kaže na prisotnost patologije v telesu.
Lipidogram pregleda celoten spekter frakcij. Pri dešifriranju indikatorjev zdravnik upošteva spol, starost, bolezni srca in ožilja, endokrine patologije.
Optimalni kazalniki tveganja za srčno-žilne zaplete se razlikujejo: v zdrava oseba so sami, pri bolnikih, na primer po srčnem infarktu, so kazalci veliko strožji.
Lipidni spekter ustreza naslednjim standardom:
- Skupni holesterol - ne več kot 5,5 mmol / l pri zdravih ljudeh; ko se tveganje poveča, se indikator zmanjša na 5,0 z zmerno; do 4,5 - s povprečjem in do 4,0 - z zelo visokim tveganjem.
- HDL - več kot 1,2 mmol / l pri ženskah in 1,0 mmol / l pri moških.
- LDL - manj kot 3,5 mmol / l; pri srednjem tveganju je zgornja meja 3,0, pri zmernem tveganju - 2,5, pri zelo visokem tveganju - 1,8.
- Trigliceridi - manj kot 1,7 mmol / l.
Poleg tega upošteva lipidogram, ki mora biti običajno manjši od treh enot.
Dešifriranje rezultatov
V skladu z razvitimi mednarodnimi standardi na lestvici SCORE se skupni holesterol šteje za mejno povišan, če njegova raven ustreza 5,18–6,18 mmol / L. Indikator - 6,22 velja za visok.
- manj kot 1,0 mmol/l za moške in manj kot 1,3 mmol/l za ženske (povečano tveganje);
- 1,0–1,3 mmol/l za moške in 1,3–1,5 mmol/l za ženske (srednje tveganje).
Celotni holesterol je običajno 60 % lipoproteinov nizke gostote. Visoka raven LDL - nad 3,37 - lahko vnaprej določi tveganje za razvoj ateroskleroze in bolezni srca in krvnih žil. Tudi če je skupni holesterol normalen, visoka stopnja LDL je lahko simptom različnih bolezni.
V skladu z mednarodnimi standardi so kazalniki lipoproteinov nizke gostote nad normo naslednji:
- nad normalno - 2,59–3,34 mmol / l;
- meja - 3,37–4,12 mmol / l;
- visoka - 4,15–4,90 mmol / l;
- zelo visoka - več kot 4,90 mmol / l.
Visoka raven trigliceridov kaže na prisotnost bolezni srca in ožilja oz endokrini sistemi. Nevarna vsebnost trigliceridov po mednarodni lestvici:
- mejna visoka - 1,7–2,2 mmol / l;
- visoka - 2,3–5,6 mmol / l;
- zelo visoka - več kot 5,6 mmol / l.
Dešifriranje ravni lipoproteinov zelo nizke gostote (VLDL) je med svetilkami medicine sporno. VLDL je razvrščen kot lipid, ki poškoduje krvne žile. Vendar se ne upošteva, kako nevarna je njihova raven na SCORE lestvici.
Priprava študija
Indikatorji se lahko spremenijo pod vplivom različni razlogi. Mejne ravni so lahko zdrave ženske ki jemljejo kontracepcijo. Spremembe lipidni spekter zaradi zdravil, pod vplivom drugih dejavnikov.
Zato zdravniki svetujejo, da se pripravijo na študijo:
- Dan prej je treba izključiti živila, ki vsebujejo veliko maščob. Večerja mora biti lahka in nizkokalorična, če zdravje dopušča, se vzdržite uživanja hrane zvečer.
- Na rezultate testa lahko vpliva stanje osebe. Telo se bo zagotovo odzvalo na stres, izkušnje z mobilizacijo virov, zato dan pred testom ostanite mirni.
- Pod prepovedjo telesne vzgoje.
- Ne kadite neposredno pred testom. Cigarete zvišujejo raven holesterola v krvi.
- Če jemljete zdravila, morate o tem obvestiti zdravnika. Kontracepcijska sredstva, kortikosteroidi, fenobarbital, aspirin, fenitoin, niacin in druga zdravila prispevajo k spremembam ravni lipidov.
Moral bi vedeti
Po miokardnem infarktu se lipidni spekter krvi pregleda šele po treh mesecih.
Študije se ne izvajajo po ultrazvočnem skeniranju, radiografiji, fizioterapevtskih postopkih.
Ateroskleroza in bolezni srčno-žilnega sistema so zelo nevarni pogoji za človeka. Tveganje za njihov nastanek lahko ocenite s krvnim testom za lipidni profil ali lipidni profil. Kaj je lipidni profil v krvnem testu, je tema današnjega članka. Ta raziskava je zelo pomembna informacija o zdravstvenem stanju subjekta. Priporočljivo je darovati kri to analizo vsaj enkrat na 5 let. Pravzaprav je ta frekvenca indicirana za zdravo osebo. Pogosteje bi se morali testirati ljudje z dedno nagnjenostjo ali dejavniki tveganja za bolezni srca in ožilja.
Za ljudi s prekomerno telesno težo je zelo pomembno spremljati raven trigliceridov in druge kazalnike, za to je dovolj, da darujete kri za lipidni profil.
Aterogeni koeficient
To je izračunani indikator, ki je enak:
CA \u003d (LDL + VLDL) / HDL
Števci označujejo predstavnike "slabega" holesterola, imenovalci pa "dobrega". V skladu s tem, bolj ko ta koeficient presega normo, slabše je stanje srčno-žilnega sistema.
Priprava na analizo
Tako kot drugi krvni testi tudi ta test vključuje nekaj priprav:
- Brez vnosa hrane 12 ur pred analizo;
- Odsotnost telovadba in čustveni stres pol ure pred analizo;
- Abstinenca od kajenja pol ure pred analizo;
- Sprejem na predvečer iste hrane, kot ste vajeni, vendar brez posebej mastne hrane.
Krv se odvzame iz vene, pri pripravi na lipidni profil je treba upoštevati tudi, da jemanje nekaterih zdravila, nosečnost, dolgotrajna dieta ali obstoječa zdravstvena stanja lahko vplivajo na rezultat. Zato je pomembno, da vse te dejavnike poročate zdravniku pri dešifriranju analize.
Norma kazalcev pri odraslih
Seveda je za oceno pridobljene krvne slike potrebno poznati normo za vsako od njih. Najbolje je, da te podatke razčistite v laboratoriju, v katerem ste krvodajali, ker imajo lahko manjše napake zaradi opreme. Optimalne vrednosti odvisno tudi od spola in starosti bolnika. V povprečju je norma za vsak indikator lipidnega profila naslednja:
- KA: 2,1-3,6;
- Trigliceridi:<2,25 ммоль/л;
- Skupni holesterol:<5,3 ммоль/л;
- HDL: 1,02-1,56 mmol/l;
- LDL:<3,2 ммоль/л;
- VLDL:<1,62 ммоль/л.
Če imate še vedno vprašanja o tem, kakšna analiza je to - lipidni profil, jih vprašajte v spodnjih komentarjih. Podrobnejše informacije o vsakem od indikatorjev najdete v ločenem članku.
